Мед при язве роговицы
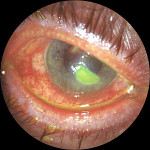
Язва роговицы – это деструктивный процесс в роговой оболочке глаза, сопровождающийся образованием кратерообразного язвенного дефекта. Язва роговицы сопровождается резко выраженным роговичным синдромом, болью и значительным снижением зрения пораженного глаза, помутнением роговой оболочки. Диагностика язвы роговицы основывается на данных осмотра глаза с помощью щелевой лампы, проведения инстилляционной пробы с флюоресцеином, бактериологического и цитологического исследования соскобов с конъюнктивы, ИФА слезной жидкости и сыворотки крови. Принципы лечения язвы роговицы требуют проведения специфической (противовирусной, антибактериальной, противогрибковой, антипаразитарной), метаболической, противовоспалительной, иммуномодулирующей, гипотензивной фармакотерапии. При угрозе перфорации язвы роговицы необходимо проведение кератопластики.
Общие сведения
Роговица глаза имеет пятислойную структуру и включает эпителиальный слой, боуменову оболочку, строму, десцеметову оболочку и нижний слой эндотелия. При повреждении эпителия возникает эрозия роговицы. О язве роговицы говорят в том случае, если разрушение тканей роговицы распространяется глубже боуменовой оболочки. Язвенные поражения роговицы относятся в клинической офтальмологии к числу тяжелых поражений глаза, которые трудно поддаются лечению и часто приводят к значительным нарушениям зрительной функции, вплоть до слепоты.
Исходом язвы роговицы во всех случаях служит формирование рубца роговицы (бельма). Язвенный дефект может локализоваться в любой части роговицы, однако наиболее тяжело протекает поражение центральной зоны: оно сложнее поддается лечению, а рубцевание этой области всегда сопровождается потерей зрения.
Язва роговицы
Причины
Для развития язвы роговицы необходимо сочетание ряда условий: повреждение роговичного эпителия, снижение местной резистентности, колонизация дефекта инфекционными агентами. Язвы роговицы могут иметь инфекционную и неинфекционную этиологию:
- Инфекционные факторы представлены герпесвирусным, бактериальным, грибковым, паразитарным поражением роговицы. С поверхности язвы роговицы в большинстве случаев выделяются стафилококки, диплококки, стрептококки, пневмококки, синегнойная палочка, вирус простого герпеса и ветряной оспы, микобактерии туберкулеза, акантамебы, грибки, хламидии.
- Неинфекционные факторы могут включать аутоиммунный генез, синдром сухого глаза, первичную или вторичную дистрофию роговицы.
Факторы риска
К экзогенным факторам, способствующим развитию язвы роговицы, относятся:
- длительное ношение контактных линз (в т. ч. использование загрязненных растворов и контейнеров для их хранения);
- нерациональная топическая фармакотерапия кортикостероидами, анестетиками, антибиотиками;
- использование загрязненных глазных препаратов и инструментов при проведении лечебных офтальмологических процедур.
- ожоги глаз,
- попадание в глаза инородных тел, фотоофтальмии, механические повреждения глаз,
- ранее проводимые хирургические вмешательства на роговице и др.
Благоприятным фоном для развития язвы роговицы могут являться различные нарушения вспомогательного аппарата глаза: конъюнктивиты, трахома, блефариты, каналикулит и дакриоцистит, трихиаз, выворот или заворот век, поражения глазодвигательного и тройничного черепно-мозговых нервов. Опасность язвы роговицы существует при любых формах кератита (аллергическом, бактериальном, вирусном, мейбомиевом, нейрогенном, нитчатом, хламидийном и др.), а также невоспалительных поражениях роговицы (буллезной кератопатии).
Кроме местных факторов, в патогенезе язвы роговицы важная роль принадлежит общим заболеваниям и нарушениям: сахарному диабету, атопическому дерматиту, аутоиммунным заболеваниям (синдрому Шегрена, ревматоидному артриту, узелковому полиартриту и др.), истощению и авитаминозу, иммуносупрессии.
Классификация
По течению и глубине поражения язвы роговицы классифицируются на острые и хронические, глубокие и поверхностные, непрободные и прободные. По расположению язвенного дефекта различают периферическую (краевую), парацентральную и центральную язву роговицы. В зависимости от тенденции к распространению язвенного дефекта в ширину или в глубину выделяют:
- Ползучую язву роговицы. Распространяется в сторону одного из своих краев, тогда как с другого края дефект эпителизируется; при этом происходит углубление язвы с вовлечением глубоких слоев роговицы и радужки, формированием гипопиона. Обычно развивается на фоне инфицирования микротравм роговицы пневмококком, диплобациллой, синегнойной палочкой.
- Разъедающую язву роговицы. Этиология неизвестна; патология характеризуется образованием нескольких периферических язв, которые затем сливаются в единый полулунный дефект с последующим рубцеванием.
В числе основных, наиболее часто встречающихся клинических форм выделяют язвы роговицы:
- инфекционные (герпесвирусную, бактериальную, грибковую, паразитарную, краевую инфекционно-аллергическую, трахоматозную)
- неинфекционные, ассоциированные с весенним конъюнктивитом, системными иммунными заболеваниями, синдромом сухого глаза, первичной дистрофией роговицы, рецидивирующей эрозией роговицы.
Симптомы язвы роговицы
Язва роговицы, как правило, имеет одностороннюю локализацию. Наиболее ранним признаком, сигнализирующим об опасности развития язвы роговицы, является боль в глазу, которая возникает еще на стадии эрозии и усиливается по мере прогрессирования изъязвления. Одновременно развивается выраженный роговичный синдром, сопровождающийся обильным слезотечением, фотофобией, отеком век и блефароспазмом, смешанной инъекцией сосудов глаза.
При расположении язвы роговицы в центральной зоне отмечается значительное снижение зрения, обусловленное помутнением роговицы и последующим рубцеванием дефекта. Рубец на роговице, как исход язвенного процесса, может быть выражен в различной степени — от нежного рубчика до грубого бельма.
Клиника ползучей язвы роговицы характеризуется сильными болями режущего характера, слезотечением, гноетечением из глаза, блефароспазмом, хемозом, смешанной инъекцией глазного яблока. На роговице определяется инфильтрат желтовато-серого цвета, который, распадаясь, образует кратерообразную язву с регрессирующим и прогрессирующим краями. За счет прогрессирующего края язва быстро «расползается» по роговице в ширину и вглубь. При вовлечении внутриглазных структур возможно присоединение ирита, иридоциклита, панувеита, эндофтальмита, панофтальмита.
При туберкулезной язве роговицы в организме всегда имеется первичный очаг туберкулезной инфекции (легочный туберкулез, генитальный туберкулез, туберкулез почек). В этом случае на роговице обнаруживаются инфильтраты с фликтенозными ободками, которые в дальнейшем прогрессируют в округлые язвы. Течение туберкулезной язвы роговицы длительное, рецидивирующее, сопровождающееся образованием грубых роговичных рубцов.
Герпетические язвы образуются на месте древовидных инфильтратов роговицы и имеют неправильную, разветвленную форму. Изъязвление роговицы, обусловленное недостаточностью витамина А (кератомаляция), развивается на фоне молочно-белого помутнения роговицы и не сопровождается болевыми ощущениями. Характерно образование сухих ксеротических бляшек на конъюнктиве. При гиповитаминозе В2 развиваются дистрофия эпителия, неоваскуляризация роговицы, язвенные дефекты.
Осложнения
При своевременно предпринятых лечебных мерах удается добиться регресса язвы роговицы: очищения ее поверхности, организации краев, заполнения дефекта фибринозной тканью с последующим образованием рубцового помутнения — бельма.
Стремительное прогрессирование язвы роговицы может приводить к углублению дефекта, формированию десцеметоцеле (грыжеподобного выпячивания десцеметовой мембраны), перфорации роговицы с ущемлением радужной оболочки в образовавшемся отверстии. Рубцевание прободной язвы роговицы сопровождается образованием передних синехий и гониосинехий, которые препятствуют оттоку ВГЖ. Со временем это может привести к развитию вторичной глаукомы и атрофии зрительного нерва.
В том случае, если перфорационное отверстие в роговице не тампонируется радужкой, гнойная инфекция беспрепятственно проникает в стекловидное тело, приводя к возникновению эндофтальмита или панофтальмита. В самых неблагоприятных случаях возможно развитие флегмоны глазницы, тромбоза пещеристой пазухи, абсцесса мозга, менингита, сепсиса.
Диагностика
Для обнаружения язвы роговицы прибегают к инструментальной диагностике, проведению специальных офтальмологических проб и лабораторных анализов. Основные методы:
- Осмотр глаза. Первичный осмотр выполняется с помощью щелевой лампы (биомикроскопии). Реакцию глубоких структур глаза и их вовлеченность в воспалительный процесс оценивают с помощью диафаноскопии, гониоскопии, офтальмоскопии, УЗИ глаза.
- Исследование функции слезного аппарата. При проведении флюоресцеиновой инстилляционной признаком наличия язвы роговицы служит окрашивание дефекта ярко-зеленым цветом. В этом случае осмотр позволяет выявить даже незначительные язвы роговицы, оценить количество, обширность и глубину повреждений роговицы.При необходимости производится цветная слезно-носовая проба, проба Норна, тест Ширмера.
- Лабораторные исследования. Для идентификации этиологических факторов, вызвавших язву роговицы, необходимо цитологическое и бактериологическое исследование мазка с конъюнктивы, определение иммуноглобулинов в сыворотке крови и слезной жидкости, микроскопия соскоба с поверхности и краев язвы роговицы.
Лечение язвы роговицы
При язве роговицы необходимо оказание специализированной стационарной помощи под контролем офтальмолога. Лечение включает топическую терапию, системную лекарственную терапию, физиопроцедуры, при необходимости — хирургические методы.
- Офтальмологические манипуляции. С целью недопущения углубления и расширения язвы роговицы производится туширование дефекта спиртовым раствором бриллиантовой зелени или йодной настойкой, диатермо- или лазеркоагуляция язвенной поверхности. При язве роговицы, обусловленной дакриоциститом, необходимо срочное промывание слезно-носового канала или выполнение экстренной дакриоцисториностомии для устранения гнойного очага в непосредственной близости к роговице.
- Медикаментозная терапия. В зависимости от этиологии язвы роговицы назначается специфическая (антибактериальная, противовирусная, антипаразитарная, противогрибковая) терапия. Патогенетическая терапия язвы роговицы включает назначение мидриатиков, метаболических, противовоспалительных, антиаллергических, иммуномодулирующих, гипотензивных препаратов. Лекарственные препараты вводят местно — в виде инстилляций, мазевых аппликаций, субконъюнктивальных, парабульбарных инъекций, а также системно — внутримышечно и внутривенно.
- Физиотерапия. По мере очищения язвы роговицы для стимуляции репаративных процессов и предотвращения формирования грубого рубца назначается рассасывающая физиотерапия: магнитотерапия, электрофорез, ультрафонофорез.
- Хирургическое лечение. При угрозе прободения язвы роговицы показано проведение сквозной или послойной кератопластики. После заживления язвы может потребоваться эксимерлазерное удаление поверхностных рубцов роговицы.
Прогноз и профилактика
Так как в исходе язвы роговицы всегда образуется стойкое помутнение (бельмо), перспектива для зрительной функции неблагоприятна. При отсутствии осложнений, после стихания воспаления, может потребоваться проведение оптической кератопластики с целью восстановления зрения. При панофтальмите и флегмоне глазнице высока опасность потери органа зрения. Грибковые, герпетические и другие язвы роговицы трудно поддаются излечению и имеют рецидивирующее течение.
В целях профилактики язвы роговицы необходимо избегать микротравм глаза, соблюдать необходимые правила при использовании и хранении контактных линз, проводить превентивную антибактериальную терапию при угрозе инфицирования роговицы, проводить лечение общих и глазных заболеваний на ранних стадиях.
Источник
Пациенты с язвой роговицы должны проходить лечение в условиях офтальмологического стационара.
Язва роговицы – это заболевание, связанное со значительным разрушением ткани роговицы.
Роговица глаза человека состоит из пяти слоев. Если перечислять снаружи, то они располагаются в таком порядке: эпителий роговицы, боуменова оболочка, строма роговицы, десцеметова оболочка, эндотелий роговицы. Повреждение роговицы называется язвой лишь в том случае, если оно распространяется глубже боуменовой оболочки глаза.
Причины язвы роговицы.
Язву роговицы могут вызывать различные факторы:
• Механическая травма глаза, например попадание инородного тела.
• Ожоги глаза – повреждение роговицы глаза при воздействии высоких температур, едких химических веществ.
• Болезнетворные бактерии; вирусы, особенно вирус герпеса; грибковая инфекция могут вызывать воспаление роговицы глаза, то есть кератиты, которые в свою очередь могут приводить к серьезному разрушению ткани роговицы.
• Повышенная сухость глаза при нарушении выработки слезы, например при синдроме сухого глаза; при неврологических нарушениях и невозможности сомкнуть веки; при недостатке витаминов в организме, особенно витаминов группы А и В.
Бесконтрольное применение глазных капель, в основном обезболивающих и противовоспалительных приводит к нарушению обменных процессов в роговице, повышая риск ее разрушения.
Нарушение правил обработки и режима ношения контактных линз – могут вызвать как механическое повреждение ткани роговицы, так и спровоцировать развитие тяжелого воспалительного процесса, то есть кератита, часто переходящего в язву.
Симптомы язвы роговицы.
Боль в глазу возникает уже сразу после появления эрозии роговицы, то есть повреждения эпителия и, как правило, усиливается при прогрессировании процесса и появления язвы. Болевой синдром связан с раздражением нервных окончаний роговицы. Одновременно с болью появляется обильное слезотечение из-за болевого синдрома и раздражения нервных окончаний. Светобоязнь также является проявлением сильной боли в глазу. Покраснение глаза является проявлением реагирования местных сосудов на выраженное раздражение нервных окончаний или быть признаком начинающегося воспалительного процесса, сопровождающего язву.
Если язва роговицы расположена в центральной зоне, то будет значительно снижаться зрение, так как окружающая ткань роговицы отекает, в результате чего снижается ее прозрачность. Кроме того, так как при язве повреждается строма роговицы, то, восстанавливаясь, формируется рубец. В зависимости от объема поврежденной ткани, рубец может быть выражен в разной степени, от едва заметного до очень выраженного, так называемого бельма роговицы. Достаточно часто при возникновении бельма роговицы происходит прорастание новообразованных сосудов на роговицу, то есть неоваскуляризация роговицы. Очень часто при глубоких или обширных язвах с проявлениями инфекционного процесса вовлекаются также внутриглазные структуры – радужная оболочка и цилиарное тело, то есть развивается иридоциклит. Сначала иридоциклит в такой ситуации носит асептический характер, то есть является результатом простого раздражения, но затем при прогрессировании воспалительного процесса инфекция может переходить внутрь полости глаза с развитием инфекционного вторичного иридоциклита, и даже эндофтальмита и панувеита, приводя к потере зрения и глаза. Как правило, такие тяжелые осложнения наблюдаются при выраженном прогрессировании язвы на фоне инфекционного процесса с разрушением всей ткани роговицы, то есть развитием прободной язвы.
Диагностика.
Язва роговицы выявляется при офтальмологическом осмотре. Производится осмотр всей поверхности роговицы с помощью микроскопа, так называемой щелевой лампы.
Небольшие язвы могут быть пропущены, поэтому дополнительно производится окрашивание роговицы красителем, например раствором флуоресцеина, благодаря этому удается выявить даже самые незначительные участки повреждения. При осмотре выявляется обширность и глубина повреждения роговицы, а также реакция внутриглазных структур на воспалительных процесс и другие осложнения.
Лечение.
Пациенты с язвой роговицы должны проходить лечение в условиях офтальмологического стационара. Проводится уточнение причины заболевания, так как от этого зависит тактика лечения. При инфекционном процессе назначается массивное противоинфекционное и противовоспалительное лечение. При недостатке слезы назначаются препараты, увлажняющие поверхность глаза. Также проводят витаминотерапию, особенно широко применяются витамины групп А и В. Обязательно в дополнении к основному лечению применяются препараты улучшающие восстановление роговицы и укрепляющие ее. При выраженном воспалительном процессе, особенно с угрозой прободения роговицы возможно проведение хирургической операции с лечебной целью – сквозная или послойная кератопластика. Это очень сложная операция, при которой производят удаление измененного участка роговицы глаза, пересаживая на ее место соответствующий участок роговицы глаза донора.
Приходите на диагностику в КазНИИ глазных болезней по адресу: Алматы, улица Толе би, 95а (угол улицы Байтурсынова).
Телефон: +7 (775) 007 01 00; +7 (727) 279 54 36
Больше новостей в Telegram-канале «zakon.kz». Подписывайся!
Источник
Язва желудка и двенадцатиперстной кишки считается распространённым заболеванием. Часто пациенты задают вопрос – разрешено ли употреблять мёд при язве желудка. Специалисты провели многолетние исследования, в результате которых установлено: ежедневное употребление в пищу пчелиного продукта приводит к значительному снижению уровня кислотности желудочного сока. Средство проявляет выраженный биостимулирующий эффект.
Чтобы ответить на вопрос подробно, требуется разобраться с биохимическим составом полезного натурального продукта.
Натуральный мёд способен лечить язву
Какие компоненты входят в состав мёда
Натуральный пчелиный мёд содержит целебные компоненты:
- Углеводы и сложные полисахариды. В преобладающем количестве продукт пчеловодства содержит в составе глюкозу, мальтозу, сахарозу и фруктозу.
- Азотистые сложные соединения, энзимы – пероксидаза, амилаза, гликогеназа. Природные белки-ферменты принимают активное участие в химических процессах расщепления, играя роль катализаторов в химических реакциях, протекающих в организме.
- Натуральные органические кислоты. В микроскопических количествах мёд содержит и неорганические кислоты, соляную и фосфорную.
- Продукт насыщен минеральными элементами – выделяют калий, медь, фосфор и ряд прочих микроэлементов, необходимых для нормального метаболизма организма.
- Окраске продукт обязан природным красителям – хлорофиллу и ксантофиллу. Помимо указанных красителей, в массе содержатся антоцианы и танин.
- Натуральный мёд содержит в составе 200 ароматических веществ и эфирных масел.
- В небольшом количестве продукт содержит водорастворимые группы витаминов.
- Содержащаяся в составе цветочная пыльца включает незначительное число водорастворимых витаминов.
Воздействие мёда на желудок при язве
Столь разнообразный и богатый биохимический состав средства способствует восстановлению полноценной работы пищеварительной системы. Помимо стимулирующего воздействия на моторику желудка, средство проявляет выраженный анальгезирующий эффект при болевом синдроме, сопровождающий язвенную болезнь желудка. Воздействие мёда на слизистую оболочку пищеварительного тракта устраняет раздражение. У продукта выявлена выраженная противовоспалительная активность.
Язвенная болезнь желудка человека
Перечисленные полезные качества делают мёд незаменимым средством в комплексной терапии язвенной болезни желудка. Комплексное лечение язвы желудка мёдом давно используется в народной медицине, признано официальной медициной как действенное и надежное средство.
Комплексное лечение с применением натурального пчелиного мёда улучшает состояние организма пациента, устраняет болевой синдром, отрыжку кислым, тошноту, которые часто встречаются и являются патогномоничными при язве двенадцатиперстной кишки.
Пациенты, страдающие язвенной болезнью, перенёсшие желудочные кровотечения, страдают хронической железодефицитной и фолиеводефицитной анемией. Регулярное употребление мёда повышает гемоглобин крови.
Двойной эффект
Многолетний практический опыт специалистов в области гастроэнтерологии позволяет сделать вывод, что при язвенной болезни желудка медовое лечение обладает двойственным воздействием на организм в целом и пищеварительную систему пациента.
Натуральные компоненты продукта оказывают на слизистую оболочку желудка и кишечника выраженное ранозаживляющее действие. Мёд восстанавливает ткани стенки желудка, повреждённые при язвенных процессах.
Продукт демонстрирует выраженное общеукрепляющее воздействие на организм.
Присутствующие в составе мёда сахара успокаивают нервную систему, способствуют быстрому излечению стресс-ассоциированных язв желудка.
Как принимать мёд
Если у пациента верифицирован диагноз язвенной болезни желудка и двенадцатиперстной кишки, способы лечения с медовым компонентом отличаются разнообразием.
Лечение при повышенной кислотности
Для терапии язвенной болезни желудка, сопровождающейся высокой кислотностью желудочного сока, большую ложку мёда требуется размешать в полном стакане тёплой воды. Медовую воду необходимо употреблять за несколько часов до начала приёма пищи, повторять через три часа после еды.
Лечение при пониженной кислотности
Если у пациента обнаружен гастрит с пониженной кислотностью желудочного сока, аналогичная схема лечения проводится с применением холодной воды. Мёд, разведённый в холодной воде, стимулирует секреторные функции желудка.
О чём следует помнить
Натуральный продукт пчеловодства считается лучшим вспомогательным средством при лечении язвенной болезни желудка, серьёзного хронического заболевания. Однако, приступая к лечению, помните о нижеперечисленных обстоятельствах:
- Принимать мёд возможно исключительно после консультации с лечащим врачом-гастроэнтерологом.
- При несомненных достоинствах мёд способен вызывать у пациентов аллергические реакции.
Употребление натурального мёда
- Принимать мёд иногда противопоказано при некоторых хронических заболеваниях – сахарном диабете, атопическом дерматите, бронхиальной астме с аллергическим компонентом.
- Мёд не может считаться единственным лекарственным веществом при лечении язвенной болезни желудка, но с успехом применяется в комплексной терапии.
Перед употреблением средства при язвенной болезни желудка, необходимо проконсультироваться с врачом, подобрать адекватную дозировку для ежедневного приёма, которая окажет целительный эффект, не причинив организму вреда.
С чем можно употреблять мёд
Целебное воздействие продукта на организм не подвергается сомнению. Далеко не любой пациент согласится на мёд в чистом виде – продукт любят не все. В подобной ситуации предлагается каждое утро кушать небольшое количество мёда, запивая чаем.
Лечебные чаи с мёдом
Заваривать чай в приведённом случае лучше с применением лекарственных трав. В составе чая разрешены травы с противовоспалительным и ранозаживляющим эффектом. Специалисты рекомендуют для комплексного лечения пользоваться монастырским чаем, означающим специальный лекарственный сбор для лечения ряда заболеваний.
Ягодные и травяные отвары
- Отличным средством при язве желудка станет отвар ягод шиповника с добавлением мёда. Принимать средство рекомендуется по половине стакана.
Ягоды шиповника и мёд
- При гастрите с пониженной кислотностью разрешено добавить к отвару малую дозу сока подорожника. Шиповник лучше заваривать на водяной бане. Принимают состав по столовой ложке в течение месяца трижды в сутки.
- Можно приготовить отвар из цветков липы, травы мяты перечной, семени льна и корня солодки. Отвар процеживается, в жидкость добавляется мёд. Принимать необходимо в течение 2 месяцев по 150 мл трижды в день.
Винно-медовая смесь
Подобная смесь весьма полезна и эффективна при нарушениях в работе пищеварительного тракта, обострении в осенний и весенний периоды язвенной болезни желудка и двенадцатиперстной кишки.
Требуется взять 2 стакана измельчённых листков алоэ, смешать со стаканом жидкого мёда. Настоять смесь на протяжении двух суток в тёмном месте. Потом смешать смесь с натуральным красным вином. Смесь настаивается в течение суток. Хранить полученный состав в холоде. Принимают винно-медовое средство на протяжении 2 месяцев, по 1 столовой ложке трижды за день. Курсы терапии лучше периодически повторять.
Народные рецепты
В народной медицине средство издавна употребляется для лечения разнообразных патологий, поражающих желудочно-кишечный тракт. Натуральный мёд при язве желудка и двенадцатиперстной кишки является неотъемлемым компонентом ряда рецептов, позволяющих лечить заболевание, особенно в комплексе с алоэ.
Рецепт 1
200 граммов мёда смешивают с 25 мл свежевыжатого сока из листьев алоэ, добавить медвежий жир в количестве 15 граммов, стакан облепихового масла и 200 граммов порошка какао. Смесь тщательно перемешивается, употребляется перед основным приёмом пищи.
Рецепт 2
Мелко нарубить листочки алоэ, смешать 6-7 ложек с 15 ложками мёда, настаивать в тёмном месте в течение трёх дней, потом влить в смесь несколько ложек вина. Употреблять настой натощак. Принимать по несколько раз за сутки на протяжении двух месяцев.
Рецепт 3
Для приготовления следующего рецепта потребуется пчелиный продукт – прополис. 15 граммов прополиса тщательно измельчить, растопить на водяной бане. Постепенно размешивая, в смесь вливают стакан жидкого мёда. Подогревать смесь необходимо, пока не произойдёт полного растворения и не получится однородная масса. Полученное средство охлаждается естественным путём, принимается натощак по чайной ложке.
Рецепт 4
Потребуется пол-литра натурального оливкового масла. В указанный объём необходимо добавить равное количество мёда и сок, выжатый из одного лимона. Смесь требуется тщательным образом перемешать до получения гомогенного состояния, поставить в холодильник на несколько дней. Принимать лекарственное средство требуется за полчаса до приёма пищи.
Источник