Влажная форма вмд сетчатки глаза
Наша задача – спасти Ваше зрение!
Возрастная макулодистрофия (ВМД) является основной причиной слепоты у людей старше 50 лет! По данным ВОЗ, в настоящее время более 45 миллионов человек в мире страдают этим заболеванием.
Предотвратить слепоту и восстановить зрение — наша основная концепция работы с пациентами, страдающими возрастной макулодистрофией. В нашей клинике мы применяем современные и эффективные разработки в области диагностики и лечения этого заболевания. Своевременно начатое лечение совместно с применением анти-VEGF терапии дает надежный результат!
Важно помнить, что самый надежный способ диагностики макулодистрофии – это профилактический визит к офтальмологу и прицельный осмотр глазного дна с широким зрачком при офтальмологическом обследовании!
Что такое ВМД?
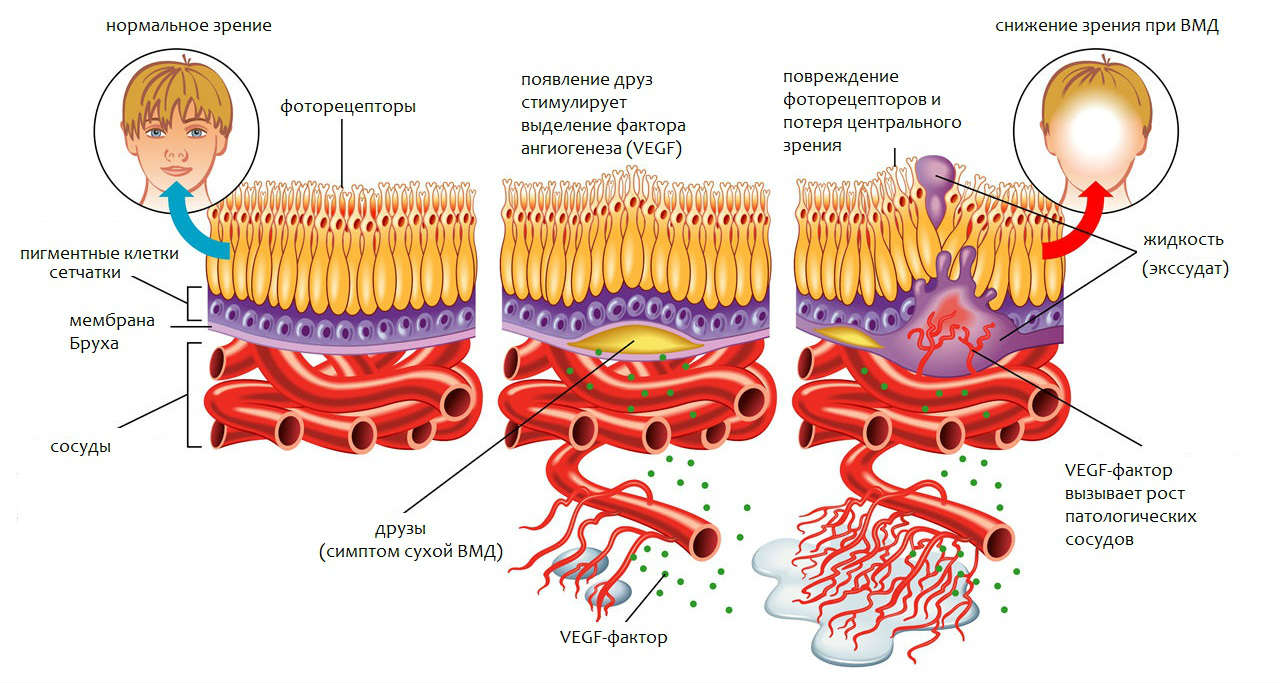
Возрастная макулодистрофия (ВМД) – это патологический процесс в центральной (макулярной) области сетчатки, приводящий к выраженному снижению зрительных функций. Макулярная область сетчатки отвечает за центральную остроту зрения, и при ее поражении рассматриваемые предметы сначала становятся искаженными, а прямые линии кажутся изогнутыми, затем в центральной области зрения появляется непрозрачное пятно. Вследствие этого у пациентов возникают выраженные проблемы с распознаванием лиц, чтением, вождением автомобиля, становится трудно ориентироваться в пространстве, повышается риск травматизации (падения, ушибы, переломы). В целом ухудшается качество нормальной жизнедеятельности любого человека, что приводит к социальной изоляции и клинической депрессии.

Хронический дистрофический процесс в центральной зоне сетчатки возникает вследствие возрастных изменений обмена веществ и сосудистой системы. В результате чего происходит нарушение питания сетчатки, что приводит к поражению хориокапиллярного слоя, мембраны Бруха и пигментного эпителия сетчатки. По данным статистики, эта патология является ведущей причиной потери центрального зрения вплоть до слепоты у пациентов в возрасте старше 50 лет. Тяжесть заболевания обусловлена центральной локализацией процесса и, как правило, двусторонним поражением глаз.

При макулодистрофии поражаются фоторецепторы – клетки, отвечающие за предметное зрение, дающие нам возможность читать, видеть удаленные предметы и различать цвета.
Формы макулодистрофии
Различают две формы возрастной макулодистрофии – сухую и влажную.

Сухая форма ВМД (возрастной макулодистрофии)
Сухая ВМД является самой распространенной формой болезни и развивается в несколько этапов. На ранних стадиях сухой ВМД образуются желтые отложения, известные как друзы, которые начинают накапливаться в слоях сетчатки глаза. Друзы могут различаться как по размеру, так и по количеству, и они считаются частью естественного процесса возрастных изменений со стороны глаз. Потеря зрения на данной стадии ощущается незначительно, особенно при одностороннем поражении.

С течением времени заболевание прогрессирует до развитой сухой ВМД и, в конечном итоге, может трансформироваться во влажную форму. При развитой стадии сухой ВМД, помимо увеличения количества и размера друз, у пациентов отмечается разрушение светочувствительных клеток и тканей, окружающих макулу. Это вызывает уже существенные проблемы со зрением.

Сухая ВМД может поразить как один, так и оба глаза. В случае, когда у пациента поражен только один глаз, сложнее на ранних стадиях выявить начальные изменения в зрении из-за того, что здоровый глаз работает более интенсивно для компенсации недостатка зрения из-за пораженного глаза. Поэтому очень важно регулярно посещать врача офтальмолога для проверки остроты зрения обоих глаз и других профилактических исследований.
Влажная форма ВМД (возрастной макулодистрофии)
Влажная форма ВМД, также известная как неоваскулярная макулодистрофия или экссудативная форма ВМД, является наиболее серьезной и агрессивной формой возрастной макулодистрофии. Примерно у 15-20% пациентов сухая ВМД переходит во влажную форму.

При влажной ВМД в хориокапиллярном слое под макулой начинают образовываться новые патологические кровеносные сосуды, этот процесс называется неоангиогенезом. Через эти неполноценные патологические сосуды просачивается жидкость и кровь, которые могут стать причиной пузырчатых выемок под макулой. Именно эти пузырчатые выемки искажают зрение в пораженном глазу, в связи с чем прямые линии кажутся волнистыми. Пациент может видеть темное пятно или различные пятна в центре поля зрения. Это происходит из-за скопления крови или жидкости под макулой.

В отличие от сухой ВМД, которая может развивается медленно, влажная ВМД развивается достаточно быстро и повреждает макулярную область, что в скором времени приводит к выраженной потере центрального зрения и слепоте. Поэтому для пациентов, находящихся в группе риска развития влажной ВМД, очень важно периодически проверять свое зрение у офтальмолога. Если вовремя не начать лечение влажной ВМД, кровоизлияния в глазу могут стать причиной образования рубцовой ткани, что ведет к необратимой потере зрения.
Какие существуют факторы риска и причины возникновения ВМД?
Возрастная макулодистрофия – это многофакторное, полиморфное заболевание центральной зоны сетчатки и сосудистой оболочки глаза. Влияние на организм нижеперечисленных факторов в несколько раз увеличивают риск развития ВМД и агрессивное прогрессирование этого заболевания:
- Возраст свыше 50 лет.
- Семейная предрасположенность и генетические факторы.
- Пол. У женщин риск развития ВМД в два раза выше, чем у мужчин.
- Избыточный вес и ожирение.
- Курение.
- Продолжительная и интенсивная инсоляция.
- Наличие хронических заболеваний, таких как:
- гипертоническая болезнь;
- атеросклероз;
- системные заболевания;
- сахарный диабет и другие заболевания.
- Профессиональные вредные факторы (лазер, ионизирующее излучение).
- Плохая экология.
Другими причинами могут служить травмы, инфекционные или воспалительные заболевания глаз, высокая близорукость.
Какие основные симптомы ВМД?
На ранних стадиях ВМД может не сопровождаться какими-либо заметными симптомами. Со временем пациенты замечают потерю яркости и контрастности цветов, расплывчатость, нечеткость изображения, им становится трудно рассмотреть детали предметов, как вблизи, так и вдали. Прямые линии воспринимаются волнообразными или частично надломленными в основном в центральных частях поля зрения. Восприятия привычных предметов изменяется, например, дверной проем кажется перекошенным.


- Появляется сначала расплывчатое, затем темное пятно в центре поля зрения.
- Становится сложно различать цвета.
- Затуманенность зрения.
- Снижается контрастная чувствительность.
- Снижается зрение при переходе от яркого к тусклому освещению.
- Нарушается пространственное зрение.
- Повышается чувствительность к яркому свету.
- Зрительные функции улучшаются ночью.
- Лица становятся расплывчатыми.
- Становится невозможной работа, при которой требуется хорошо видеть вблизи, например, практически невозможно продеть нитку в иголку.
При обнаружении подобных симптомов следует незамедлительно пройти обследование у офтальмолога!
Важно помнить! Влажную форму ВМД можно вылечить. Главное – как можно быстрее распознать симптомы и принять немедленные меры для прохождения надлежащего лечения.
МОЖНО ЛИ ОБРАТИТЬ ПОТЕРЮ ЗРЕНИЯ, ВЫЗВАННУЮ ВЛАЖНОЙ ФОРМОЙ ВМД?
Безусловно. Клинически доказано, что своевременная диагностика и специфические прогрессивные виды терапии способствуют восстановлению зрения у пациентов.
Как диагностируется ВМД?
Изменение в зрении можно определить в домашних условиях самостоятельно посредством простого теста, для которого используется решетка Амслера. Этот тест предназначен как для выявления заболеваний центральной области сетчатки, так и для контроля за динамикой лечения при имеющейся патологии центральной зоны сетчатки. Тест Амслера необходимо разместить на расстоянии 30 см от глаза, а другой глаз необходимо прикрыть рукой, затем сосредоточиться на жирной точке в центре теста. Если Вы обнаружили какие-либо изменения – отметьте их на тесте Амслера или зарисуйте, как Вы это видите, и возьмите с собой на прием к офтальмологу.


Какое диагностическое обследование при ВМД проводится в клинике?
Помимо рутинных методов диагностического обследования при дистрофии сетчатки, таких как определение остроты зрения, биомикроскопия, исследование состояния глазного дна (офтальмоскопия), определение полей зрения (периметрия), мы применяем современные компьютеризированные методы диагностического исследования сетчатки глаза. Среди них наиболее информативное при ВМД – оптическая когерентная томография. Это исследование позволяет выявлять самые ранние изменения, которые проявляются при макулярной дегенерации сетчатки. Оптическая когерентная томография (ОКТ) позволяет выявить изменения внутри тканевых структур сетчатки и определить форму макулярной дистрофии.


Особое значение придается ОКТ в случаях, когда есть нeсоответствие остроты зрения и картины глазного дна, получаемой при обычном офтальмоскопическом исследовании. Кроме того, данное исследование назначается для контроля эффективности проводимого лечения. Помимо ОКТ, в ряде случаев мы назначаем флюоресцентную ангиографию сетчатки (ФАГ) – это позволяет с помощью внутривенного красителя (флюоресцеина) диагностировать изменения структуры сосудов сетчатки, которое необходимо для выявления источника отека, при назначении лазерной коагуляции сетчатки. Все эти исследования позволяют уточнить диагноз, стадию заболевания, выбрать правильную тактику лечения.
Современное лечение влажной формы ВМД
В настоящее время применяется ряд эффективных методов лечения влажной формы ВМД. Это лечение направлено на прекращение ангиогенеза (образование новых неполноценных кровеносных сосудов) в глазу и называются «антиангиогенными», «антипролиферативными» видами терапии или «анти-VEGF» видами терапии. Семейство белков VEGF (фактора роста эндотелия сосудов) потенцирует рост новых неполноценных кровеносных сосудов. Анти-VEGF терапия направлена на замедление прогрессирования влажной ВМД, а в некоторых случаях позволяет улучшить Ваше зрение. Эта терапия особенно эффективна, если её применять до стадии рубцевания — именно тогда лечение может сохранить зрение.
Какие существуют препараты для анти-VEGF терапии?
Существует несколько основных препаратов, которые являются ингибиторами VEGF, они наиболее эффективны для лечения влажной формы ВМД:
Макуген (Пегаптаниб) — это ингибитор VEGF, он был рекомендован для лечения влажной ВМД. Макуген воздействует непосредственно на VEGF и тем самым помогает замедлить потерю зрения. Этот препарат вводят непосредственно в глаз в виде эндовитриальной инъекции. Эта терапия требует повторных инъекций, которые проводятся каждые пять-шесть недель. Макуген стабилизирует зрение примерно у 65% пациентов.

Луцентис (Ранибизумаб) — это высокоэффективное лечение влажной формы ВМД. Луцентис — тип анти-VEGF препарата, называемый фрагментом моноклонального антитела, который был разработан для лечения заболеваний сетчатки глаза. Он вводится непосредственно в глаз в виде эндовитриальной инъекции и может стабилизировать зрение и даже способен обратить его потерю.

Наши клинические наблюдения показывают, что наилучшие результаты наблюдаются, если вводить препарат несколько раз в ежемесячном режиме. Данные, полученные в рамках клинических исследований, также показали, что после двухлетнего лечения ежемесячными инъекциями Луцентиса зрение стабилизируется примерно у 90% пациентов, что является значительным показателем восстановления зрения.
Эйлеа (Афлиберцепт) — это также высокоэффективной препарат для терапии влажной формы ВМД, назначаемый с более низкой частотой введения. Эйлеа — тип анти-VEGF препарата, известный как гибридный белок, который вводится непосредственно эндовитриально в глаз пациента при лечении влажной формы ВМД. Эйлеа воздействует непосредственно на VEGF, а также на другой белок, называемый плацентарным фактором роста (ПФР), который также был обнаружен в избытке в сетчатке у пациентов, страдающих влажной формой макулодистрофии. После первых 3 инъекций с месячным интервалом и последующих инъекций каждые два месяца Эйлеа демонстрирует такую же эффективность, как и ежемесячные инъекции Луцентиса.

В рамках клинических испытаний у пациентов с влажной формой возрастной макулярной дегенерации сравнивались ежемесячные инъекции Луцентиса и инъекции Эйлеа, получаемые пациентами регулярно на протяжении трех месяцев, а затем каждый второй месяц. После первого года лечения было продемонстрировано, что инъекции Эйлеа один раз каждые два месяца улучшали или поддерживали зрение у пациентов, страдающих ВМД, на уровне, сравнимом с уровнем, который был достигнут в рамках применения Луцентиса. Безопасность обоих препаратов также аналогична. В целом, пациенты, которым вводили Эйлеа, нуждались в меньшем количестве инъекций для достижения той же эффективности, что и при ежемесячных инъекциях Луцентиса.
Авастин (Бевацизумаб) — противоопухолевый препарат с высокой анти-VEGF активностью, который назначается офтальмологами в качестве терапии по незарегистрированному показанию для лечения влажной формы возрастной макулярной дегенерации. Авастин — тип анти-VEGF препарата, называемый моноклональным антителом, который был разработан для лечения рака (прогрессирование которого также зависит от ангиогенеза). По своей структуре Авастин схож с препаратом Луцентис. Некоторые офтальмологи назначают Авастин пациентам, страдающим от влажной формой ВМД, предварительно перекомпоновывая препарат таким образом, чтобы можно было ввести его непосредственно в глаз.

Поскольку было продемонстрировано, что инъекции Авастина схожи по эффективности лечения влажной макулодистрофии с Луцентисом, некоторые офтальмологи используют Авастин потому, что он существенно дешевле препарата Луцентис. Инъекции Авастина можно вводить ежемесячно или реже по графику, определенному лечащим врачом.
Все анти-VEGF препараты от влажной формы макулодистрофии вводятся непосредственно эндовитриально в глаз только офтальмологом. Витреоретинологи (специалисты по сетчатке глаза) специально обучаются проводить эту эндовитриальную инъекцию безопасно и безболезненно. Частота инъекций определяется врачом-офтальмологом в зависимости от тяжести состояния пациента. Кроме анти-VEGF, при влажной форме ВМД применяются дегидратационная терапия и лазерная коагуляция сетчатки. Также необходимо знать, что у всех применяемых препаратов имеются риски, связанные с их приемом, которые необходимо рассматривать в соотношении с пользой, которую такие препараты приносят. Что касается непосредственно анти-VEGF терапии, такие риски могут включать глазную инфекцию, повышение внутриглазного давления, отслойку сетчатки, локальное воспаление, временную расплывчатость зрения, кровоизлияние под конъюнктиву, раздражение глаза и боль в глазу, которые в течение некоторого времени проходят самостоятельно.

«Анти-VEGF терапия может замедлить прогрессирование ВМД, а в ряде случаев способствовать улучшению и восстановлению зрения у пациента».
Очень важно помнить, что влажная форма ВМД является хроническим заболеванием, которое требует пожизненного наблюдения и лечения у офтальмолога. Благодаря современным анти-VEGF препаратам, можно сохранить зрение на высоком уровне. Если не следовать лечению в соответствии с назначениями офтальмолога, зрение может продолжить ухудшаться, приводя в конечном итоге к слепоте.
Посмотрите наше видео о возрастной макулодистрофии
Чтобы записаться на прием в клинику доктора Куренкова или получить информацию о стоимости обследования и лечения ВМД, звоните +7 (495) 781-9333.
Смотрите также:
- Как проявляется дистрофия сетчатки
- Что нужно знать об отслоении сетчатки
- Что такое тромбоз центральной вены сетчатки
Источник
Макулодистрофия сетчатки (синонимы ВМД, макулярная дегенерация, ЦХРД) – это хроническое заболевание сетчатой оболочки глаза, которое возникает у людей старше 50 лет и имеет дистрофическую природу. Болезнь вызывает постепенное, но необратимое разрушение светочувствительных клеток сетчатки, что сопровождается прогрессирующим ухудшением зрения, вплоть до развития слепоты. Специалисты называют возрастную дегенерацию макулы одной из трех основных причин ухудшения зрения у людей пенсионного возраста во всем мире (две другие причины слабовидения – глаукома и диабетическая ретинопатия). Частота выявления макулодистрофии в мире составляет примерно 3 на 1000 населения, в России этот показатель гораздо выше и достигает 15 на 1000 населения.
Если вы или ваши близкие находитесь в группе риска (достигли возраста 50 лет, есть симптомы ухудшения зрения), обязательно пройдите осмотре глаз у врача офтальмолога. Очень многие глазные заболевания долгое время никак не дают о себе знать, и в результате человек постепенно слепнет. Это простое и информативное обследование сможет обнаружить ранние признаки болезни и сберечь зрение!
Как развивается «влажная» форма ВМД
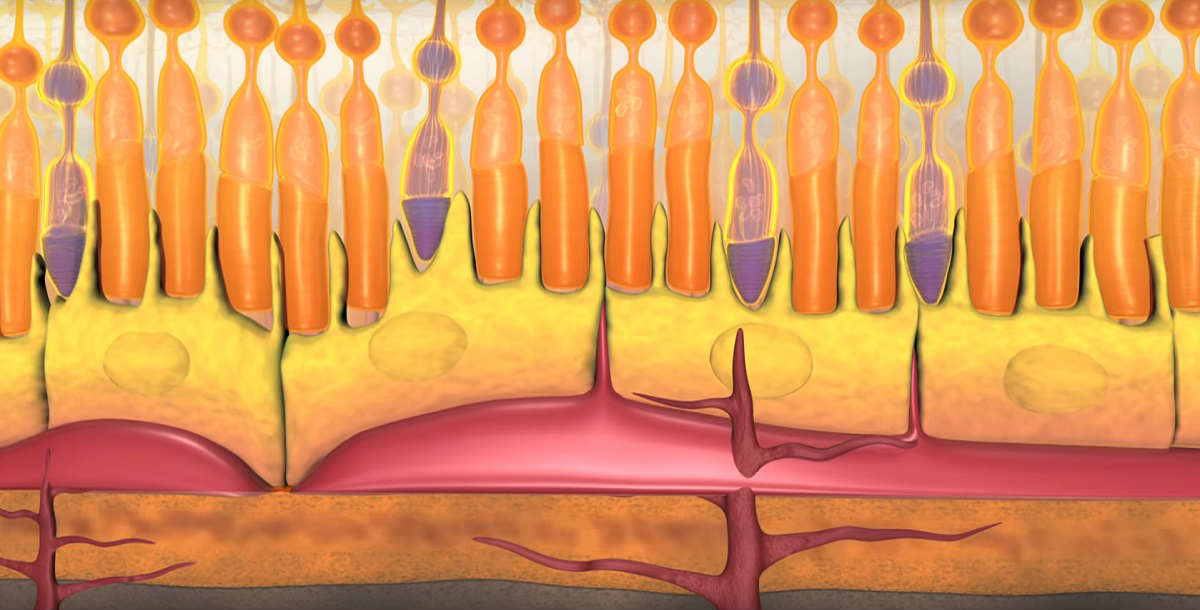
Чтобы понять, что происходит в сетчатке при макулодистрофии, нужно вспомнить особенности строения глаза. При макулярной дегенерации поражается область сетчатки, называемая желтым пятном. Это центральная зона задних отделов глазного яблока, на которую фокусируются световые лучи, проходящие сквозь зрачок.
Макула состоит из нескольких слоев специализированных световоспринимающих клеток (фоторецепторов), основная функция которых – обеспечение так называемого центрального зрения. Благодаря рецепторам желтого пятна человек видит четкое детализированное изображение. За слоем фоторецепторов сетчатки расположен слой пигментных клеток, а под ним – тонкая прослойка ткани (она называется мембрана Бруха), которая отделяет рецепторные клетки от подлежащих к ним кровеносных сосудов. По сосудам к сетчатке поступают питательные вещества и кислород.
С возрастом в пространстве между мембраной Бруха и пигментным эпителием появляются глыбки желтоватого пигмента (их называют друзы), которые представляют собой отложения продуктов обмена клеток. Появление друз – это признак старения организма, никаких жалоб при этом не возникает.
Если друзы увеличиваются в размерах или их количество растет, говорят о развитии «сухой» (неэкссудативной) макулодистрофии сетчатки. Скопление большого количества друз сопровождается воспалительными изменениями, в ответ на которые вырабатывается эндотелиальный фактор роста сосудов (англ. VEGF) — биологически активное вещество, вызывающее рост новых кровеносных сосудов глаза. Эти новообразующиеся сосуды тонкие и ломкие, сквозь их стенки в окружающие ткани просачивается плазма и кровь. Накапливающаяся жидкость (экссудат) приподнимает и отслаивает мембрану Бруха от лежащих на ней клеток сетчатки. Развивается «влажная» (экссудативная) форма макулодистрофии. В отличие от «сухой» формы, этот тип поражения макулы быстро прогрессирует и сопровождается стремительной потерей зрения.
Симптомы «влажной» макулодистрофии
«Влажная» форма ВМД проявляется прогрессирующим ухудшением центрального зрения и необратимым поражением макулярной зоны. Болевые ощущения даже в далеко зашедшей стадии не появляются. Поражение глаз, как правило, двустороннее, но изменения на одном глазу могут прогрессировать быстрее. Пациент некоторое время не замечает явного снижения зрения, потому что более здоровый глаз берет на себя всю зрительную нагрузку и компенсирует ухудшение зрения на втором глазу.
По мере разрушения все большего количества клеток макулы, зрение быстро ухудшается, его становится невозможно скорректировать с помощью очков. В центре поля зрения появляется размытое пятно, которое достаточно быстро увеличивается в размерах и темнеет. Человеку становится трудно читать, писать, различать лица, он не может выполнять работу, которая требует рассматривания мелких деталей. Окружающие предметы могут восприниматься в искаженном виде, с искривленными контурами.
Диагностика экссудативной формы ВМД
Болезнь можно диагностировать уже во время обычного осмотра у офтальмолога (офтальмоскопии). Во время осмотра глазного дна врач может выявить изменения на глазном дне, характерные для экссудативной формы макулодистрофии. Для уточнения диагноза и оценки степени поражения тканей сетчатки применяют дополнительные методы исследования. Одним из наиболее простых и в то же время информативных методов исследования является тест Амслера, который можно проводить даже в домашних условиях. Также выполняют периметрию (осмотр полей зрения), метод ОКТ, флуоресцентной ангиографии и пр.
Лечение «влажной» формы макулодистрофии
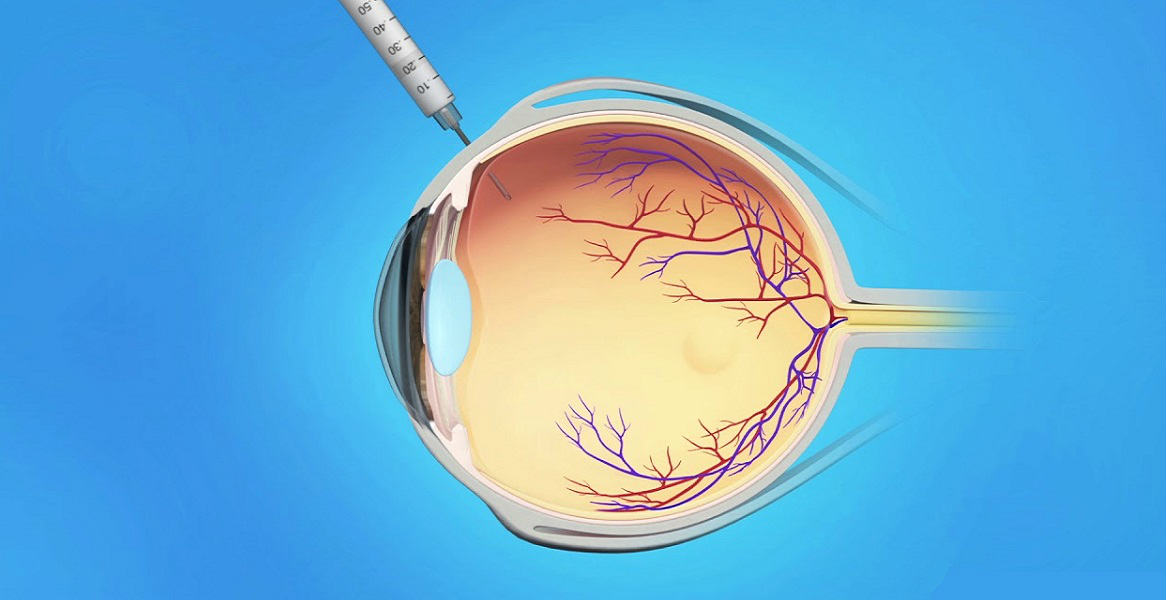
Возрастная дистрофия макулы поддается лечению, пока заболевание не перешло в терминальную стадию. Цель проводимого лечения – остановить прогрессирование изменений в сетчатке и сохранить остроту зрения. Раньше при выявлении ВМД основные усилия были направлены на борьбу с последствиями болезни – разрастанием неполноценных сосудов и просачиванием жидкой части крови. Для этого патологические сосуды «прижигали» с помощью медицинского лазера (лазерная коагуляция сетчатки). Эффект такого лечение носил временный характер. В настоящее время для лечения возрастной дегенерацией макулы, наряду с лазерной коагуляцией, применяют внутриглазные (интравитреальные) инъекции препаратов, которые препятствуют росту патологических сосудов (анти-VEGF).
Интравитреальное введение анти-VEGF препаратов обеспечивает прицельное воздействие на белок, который вызывает рост ненормальных сосудов сетчатки. Такое лечение позволяет задержать прогрессирование болезни на долгие годы и значительно повысить качество жизни больных, а в некоторых случаях – несколько повысить остроту зрения пациента с макулодистрофией.
Несмотря на высокую эффективность интравитреальных инъекций анти-VEGF препаратов, они работают только до момента образования на сетчатке грубых рубцов и значительной потери зрения. Если вам поставили диагноз ВМД, регулярно посещайте врача и не откладывайте лечение, чтобы не потерять зрение!
Во время интравитреальной инъекции врач с помощью специальной иглы вводит препарат в полость глаза, в стекловидное тело. Уколы выполняют с помощью стерильных инструментов, в условиях операционной; их может делать только врач, прошедший специальную подготовку и владеющий техникой внутриглазных инъекций. Процедура введения проводится после закапывания обезболивающих капель и не сопровождается болевыми ощущениями.
Анти-VEGF препарат, попадая в полость глаза, блокирует выделение эндотелиального фактора роста сосудов, в результате чего новые аномальные сосуды не появляются, уже образовавшиеся патологические сосуды запустевают и спадаются, жидкость (экссудат) рассасывается. Таким образом, удается не только бороться с уже имеющимися симптомами болезни, но и предотвратить их появление, а в некоторых случаях – улучшить остроту зрения.
Для интравитреального введения при ВМД чаще всего используют препараты Луцентис (Lucentis) и Эйлеа (Eylea), также в некоторых клиниках могут применяться Макуджен (Macugen), Авастин (Avastin). Луцентис был первым препаратом, разработанным для лечения «влажной» макулодистрофии. Через несколько лет для терапии ВМД также стали применять препарат Эйлеа, который отличает более продолжительный лечебный эффект.
В «Центре сетчатки глаза» применяют только препараты Луцентис и Эйлеа, сертифицированные для лечения экссудативной формы макулярной дегенерации. Инъекции проводят опытные врачи, в совершенстве владеющие техникой интравитреального введения препаратов.
Инъекции Луцентиса выполняют по схеме: 0,05 мл препарата интравитреально один раз в месяц. Обычно проводится три инъекции с интервалом 30 дней (для накопления лекарства в полости глаза), после чего врачу необходимо оценить эффект воздействия препарата и подобрать индивидуальную схему лечения в дальнейшем. Лечение препаратом Эйлеа проводят по похожей схеме: три внутриглазные инъекции по 2 мг с интервалом в 30 дней, затем уколы выполняют один раз в два месяца (или реже).
Цены на лечение макулярной дегенерации сетчатки
| Лазерное лечение макулярного отёка сетчатки | от 12 000 рублей |
| Интравитреальное введение anti-VEGF препаратов | от 44 000 рублей |
ВНИМАНИЕ! Точную стоимость лечения можно будет сказать только после очной коснультации, когда будет определено состояние сетчатки глаз пациента и составлен план лечения. Узнать стоимость основных процедур и операций вы можете в разделе ЦЕНЫ.
Источник


