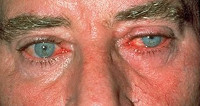
Разрыв роговицы глаза у ребенка
Роговица, в отличие от других частей глаза, мало защищена от внешней среды. Потому она часто травмируется. Есть много рекомендаций по избеганию травм глаза, но, тем не менее, каждый день много детей и взрослых подвергаются роговичному травматизму. В большинстве случаев травмы роговицы вызваны попаданием в глаз инородных тел, а также химическими и физическими факторами (в том числе – термические ожоги, химические, лучистой энергией). Инородные тела в глазу или дефекты роговицы врач может обнаружить легко при наружном осмотре или с использованием фокального освещения.
Чтобы определить глубину поражения, проводят биомикроскопию роговицы. Распространены такие травматические повреждения как инородные тела роговицы, эрозии роговицы, посттравматические кератиты, ожоги роговицы различной этиологии, непроникающие и проникающие ранения роговицы.
Инородные тела роговицы
Инородные тела могут быть расположены поверхностно и глубоко. Поверхностными считаются те, что находятся в эпителии или под ним, а если инородное тело расположено собственно в ткани роговицы, то это расположение считается глубоким.
Поверхностно расположенные инородные тела следует удалить, т.к. их долгое пребывание в глазу может стать причиной травматического кератита или гнойной язвы роговицы. Но, если инородное тело находится в средних или глубоких слоях роговицы, резкой реакции раздражения не наблюдается, поэтому извлекаются лишь те инородные тела, которые легко окисляются и вызывают образование воспалительного инфильтрата (медь, железо, свинец).
Те инородные тела, что находится в глубоких слоях роговицы, продвигаются со временем на поверхность, тогда их проще удалить. В глубине роговицы могут оставаться очень мелкие частички камня, стекла, пороха, других инертных веществ, они не вызывают видимой реакции, потому не всегда целесообразно их удалять.
Ранения роговицы
Виды ранений роговицы у детей:
- проникающие
- непроникающие.
Непроникающими считают те, при которых анатомические соотношения внутренних оболочек не изменяются. Проникающими – изливается влага передней камеры и в лучшем случае в рану вставляется радужка, в худшем выпадают хрусталик и внутренние оболочки. В случаях проникающих ранений роговицы может быть не только выпадение оболочек, но и попадание инородных тел внутрь глаза, что приводит к гнойным осложнениям – эндофтальмиту и панофтальмиту. Также при инородных телах, долго находящихся в глазу, могут возникнуть металлозы, при которых возникает нейроретинопатия из-за токсического воздействия окисей на оболочки.
Эрозии роговицы
Эрозии роговицы возникают как результат нарушения целостности эпителия роговицы после механических повреждений. Глаз может быть поврежден частичками растительной шелухи, кусочками металла, песчинками и проч., а также токсическими и химическими факторами. Эрозии могут стать результатом воспалительных, отечных и дегенеративных изменений роговицы.
Инородные тела в роговице
По оттенку ткани рядом с инородным телом в роговице можно судить о химическом составе металлических осколков. Ободок роговицы вокруг инородного тела приобретает ржаво-буроватый, если в глаз попало железо. Если инородное тело это медь, то оттенок нежный желтовато-зеленый. При аргирозе обнаруживают некрупные точки беловато-желтого или серо-коричневого оттенка, расположенные, как правило, в задних слоях роговицы.
После удаления металлического инородного тела может остаться буроватое кольцо, тогда его нужно тщательно удалить, так как раздражение глаза может продолжаться.
Ожоги роговицы
Ожоги глаз составляют 6,1—38,4% всех глазных повреждений, более 40% больных с ожогами становятся инвалидами (среди взрослых и детей). Если случилось значительное повреждение, в глазу развивается сложный многокомпонентный процесс, распространяющийся на роговицу, конъюнктиву, склеру, сосудистый тракт. Во многих случаях такое ожоговое повреждение приводит к тяжелым осложнениям и неблагоприятным исходам, даже если проводится активная патогенетическая терапия.
Классификация
Виды ожогов глаза:
- термические
- химические (кислотные и щелочные)
- лучистой энергией.
Кислотные ожоги роговицы у детей приводят к коагуляции ткани, в итоге образовавшийся струп в большей или меньшей мере препятствует проникновению кислоты в толщу ткани и внутрь глазного яблока. В отличие от кислотных, щелочные ожоги растворяют тканевый белок и вызывают колликвационный некроз, быстро проникают в глубину тканей и полость глаза, поражая его внутренние оболочки. Некоторые щелочи врачи могут обнаружить в передней камере глаза через 5-6 мин после их попадания в конъюнктивальную полость.
В последние годы часто случается сочетание термических и химических ожогов глаз, что случается в результате поражения из газового пистолета. Также могут быть сочетания химических ожогов с проникающими ранениями глазного яблока в результате выстрела из газового пистолета, заряженного дробью.
Эрозии роговицы
Эрозий роговицы множество. Общим для всех видов является роговичный синдром – это комплекс таких симптомов: слезоточение, светобоязнь, блефароспазм, перикорнеальная инъекция конъюнктивы. Осмотр роговицы показывает дефект эпителия. Его размеры можно определить, закапав в глаз 1% раствора флюоресцеина. Дефект, как правило, имеет овальные края, в его окружности эпителий отечный и с легкими помутнениями. Дефект роговицы затягивается эпителием довольно скоро, если рана не инфицируется.
Ожоги роговицы
Внешне кажется, что при одинаковой степени поражения более тяжелые – термические ожоги. Причина в том, что при этом виде ожогов поражение захватывает кроме глаза также окружающую кожу лица. Химические ожоги в большинстве своем локализированы, они касаются глазного яблока, которое сначала при той же степени ожога не вызывает опасений, и ошибка в оценке поражения становится видна на 2—3-й сутки, когда исправлять ее становится уже очень трудно.
Тяжесть ожога зависит от глубины поражения тканей и от его протяженности. Бывает 4 степени ожогов в зависимости от площади:
I степень – проявляется гиперемией и припухлостью век, гиперемией конъюнктивы, поверхностными помутнениями и эрозией эпителия роговицы;
II степень – на коже века образовываются пузыри, обнаруживают хемоз и поверхностные беловатые пленки конъюнктивы, эрозии и поверхностные помутнения роговицы, которая становится полупрозрачной;
III степень – некроз кожи век (темно-серый или грязно-желтый струп), некроз конъюнктивы, струп или грязно-серые пленки на ней, глубокое непрозрачное помутнение роговицы, ее инфильтрация и некроз («матовое стекло»);
IV степень – некроз или обугливание кожи и глубоко лежащих тканей век (мышцы, хрящ), некроз конъюнктивы и склеры, глубокое диффузное помутнение и сухость роговицы (фарфоровая роговица).
Ожоги I—II степени относятся к легким, ожоги III степени считаются средней тяжести, а IV степени — тяжелыми. Также к тяжелым относят некоторую часть ожогов III степени, когда поражено не более чем 1/3 века, 1/3 конъюнктивы и склеры, 1/3 роговицы и лимба.
Течение ожогового процесса делится на 2 стадии –острую и регенеративную. При острой стадии происходит денатурация белковых молекул, воспалительные и первично-некротические процессы, что далее переходят во вторичную дистрофию. На регенеративной стадии образовываются сосуды, происходит восстановление тканей и образование рубцов.
Ожоги несут опасность, поскольку в следствии может образовываться глаукома и бельма. Также при ожогах роговицы может развиться(травматическая) катаракта, токсические повреждения сетчатки и хориоидеи.
Эрозии роговицы
Лечение эрозии проводят на дому (возможно – с посещением больницы для проведения процедур). Болевой синдром уменьшают при помощи закапывания растворов поверхностных анестетиков (лидокаина, дикаина, оксибупрокаина).
Профилактику воспаления проводят с помощью местного применения 3-4 раза в день антибактериальных препаратов: раствора левомицетина 0,25% и раствора сульфацил-натрия 10—20%.
Чтобы стимулировать процессы восстановления, применяют:
- раствор эмоксипина 1% (капать в глаз 3-4 раза в день)
- мазь декспантенола 5%
- депротеинизированный гемодиализат из крови телят или дериват (закладывать 2-3 раза в день за нижнее веко).
Если вовремя не начать лечение или нерегулярно применять прописанные врачом препараты, может развиться посттравматический кератит, который перейдет в ползучую язву роговицы.
Инородные тела роговицы
Все расположенные на поверхности роговицы инородные тела нужно удалить ватным тампоном. Если инородное тело внедрилось в слой роговицы, его удаляют специалисты в поликлинике или больнице с помощью специального копья или кончика игры, а перед этим обезбаливают глаз 0,5% или 1% раствором дикаина или любым другим поверхностным анестетиком.
Инородные тела, которые попали в глубокие слоя роговицы, следует удалить послойным надрезом над местом залегания – ни в коем случаев не проводят операцию в домашних условиях. Для этого нужно обратиться к врачу. Если в слои роговицы внедрились кусочки магнита, то их удаляют другим магнитом.
После того, как инородное тело было удалено, назначается противоспалительная и репаративная терапия, о которых вы можете прочитать выше. Если есть необходимость, добавляется также субконъюнктивальное или парабульбарное введение антибиотиков широкого спектра действия. Эффективность доказали раствор гентамицина сульфата 4% и раствор линкомицина гидрохлорида 30%, который вводят 1-2 раза в сутки по 0,5—1 мл.
Ранения роговицы
В периоде до госпитализации оказание помощи должно заключаться в инсталляции антибактериальных капель (если таковые имеются), введении противостолбнячной сыворотки и наложении бинокулярной повязки с последующей доставкой больного в глазной стационар. Не следует удалять сгустки крови из полости конъюнктивы, потому что вместе с ними можно удалить и выпавшие в рану оболочки, чего не следует допускать.
В клинике проводится первичная хирургическая обработка раны при всех проникающих ранениях глаза. Если рана роговицы небольшая и линейной формы, края хорошо адаптированы, то ограничиваются консервативным лечением. Чтобы рана была более герметична, применяют контактные линзы. Первичное заживление с образованием тонкого нежного рубца может быть только при небольших ранах.
Если рана роговицы обширная, зияет или края плохо адаптированы, врачи накладывают сквозные и несквозные швы. Раны роговицы следует обработать при помощи микрохирургической техники и микроскопа.
Если ранение роговицы проникающее, с выпадением радужки, то выпавшую радужку следует оросить раствором антибиотика широкого спектра действия и вправить. Выпавшую радужку специалисты могут отсечь (отрезать) только если она размозжена или есть явные признаки гнойной инфекции. На сегодня часто применяется иридопластика. Потому в процессе обработки проникающей раны глаза можно накладывать швы на радужную оболочку.
При проникающих ранениях роговицы восстанавливают переднюю камеру чаще всего изотоническим раствором и воздухом. Но вопрос про их применение до сих пор находится в дискуссионном состоянии.
При проникающих ранениях глазного яблока всегда проводится интенсивная антибактериальная и противовоспалительная терапия. Место применяют антибактериальные препараты. Их закапывают 3-4 раза в день в конъюнктивальный мешок. Наиболее эффективны раствор левомицетина 0,25%, раствор тобрамицина 0,3% и раствор офлоксацина 0,3%.
В раннем послераневом периоде мазевые формы лекарств применять нельзя!
Каждый день вводят субконъюнктивально или парабульбарно раствор гентамицина 40 мг/мл, раствор линкомицина 30%, раствор нетромицина 25 мг/мл по 0,5—1,0 мл.
На протяжении 1-2 недель системно используются такие антибиотики:
1. пенициллины (ампициллин, оксациллин)
2. аминогликозиды (гентамицин)
3. цефалоспорины (цефатаксим, цефтриаксон которые вводят внутримышечно или внутривенно)
4. фторхинолоны (ципрофлоксацин).
Противовоспалительная терапия также подразумевает инстилляции в конъюнктивальный мешок растворов нестероидных противовоспалительных средств 3 раза в сутки: раствор диклофенак натрия 0,1%. Применяют глюкокортикостероиды: раствор дексаметазон 4 мг/мл.
Нестероидные противовоспалительные средства применяются системно: индометацин внутрь по 25 мг 3 раза в сутки после еды или ректально по 50—100 мг 2 раза в сутки. В начале лечения для более быстрого купирования (остановки распространения) воспалительного процесса применяют внутримышечно диклофенак натрия по 60 мг 1— 2 раза в сутки на протяжении 7—10 дней, затем препарат применяют внутрь или ректально.
Врачи могут назначить мидриатики для профилактики возникновения задних синехий. Их применяют местно – капают в глаз 2-3 раза в день. Актуален раствор атропина 1% и раствор тропикамид 0,5%.
Если выражены симптомы интоксикации, врачи рекомендуют на протяжении 1-3 суток вводить внутривенно капельно растворы гемодеза или глюкозы с аскорбиновой кислотой.
На протяжении 5-10 суток вводят по-очереди раствор хлорида кальция 10% по 10 мл и раствор гексаметилентетрамина 40% по 10 мл. Врачи могут назначить средства для улучшения регенерации тканей глаза: гель Солкосерил или Актовегин, мазь Корнерегель 5%, Солкосерил (раствор для инъекций).
Для рассасывания кровоизлияний и воспалительных экссудатов применяют раствор гистохрома 0,02%, раствор гемазы 5000 ЕД/мл, Вобэнзим по 3—5 таблеток 3 раза в сутки.
При проникающих ранениях лимбальной области может возникнуть такие осложнение как выпадение стекловидного тела, а также гемофтальм. Проникающие ранения роговицы могут усложниться эндофтальмитом, панофтальмитом, вторичной посттравматической глаукомой, травматическими катарактами, гемофтальмом с последующим формированием витреоретинальных шварт и отслойки сетчатки.
Ожоги роговицы
Течение ожогов очень зависит от того, как оказана первая помощь. Следует срочно промыть конъюнктивальную полость водой в большом количестве, вывернуть веки с целью тщательного удаления остатков инородных тел. Потом закладывают за веки любую антибактериальную мазь и смазывают ею поврежденную кожу, вводят противостолбнячную сыворотку, накладывают повязку и отправляют больного ребенка в глазной стационар.
В стационаре лечение больных с ожоговыми повреждениями роговицы у детей проводится так:
1 стадия – первичный некроз – удаляют повреждающий фактор, применяют протеолитические ферменты, назначают антибактериальную терапию.
2 стадия – острое воспаление – стимулируют метаболизм в тканях, восполняют дефицит питательных веществ, витаминов, улучшают микроциркуляцию. На этой стадии важно провести дезинтоксикационную терапию, применить ингибиторы протеаз, антиоксиданты, противоотечные средства, НПВС, десинсибилизирущие препараты. Проводят гипотензивную терапию, если есть тенденция к нарушению регуляции внутриглазного давления.
3 стадия – выраженные трофические расстройства и последующая васкуляризация. После восстановления сосудистой сети уже нет необходимости в применении активных вазодилататоров. Продолжают проводить антигипоксическую, десенсибилизируюую терапию, мероприятия по эпителизации роговицы.
Когда эпителиализация закончилась, применяют в рамках комплексной терапии глюкокортикостероиды для снижения воспалительной реакции и предотвращения избыточной васкуляризации роговицы.
4 стадия – рубцевания и поздние осложнения – если при ожоге нет осложнений, проводится рассасывающая терапия, десенсибилизация организма. Местно применяют глюкокортикостероиды, контролируя состояние эпителия роговицы.
Лечение ожоговых повреждений роговицы у детей начинается с удаления химического агента, который привел к ожогу, с поверхности тканей глазного яблока и его придатков. Это мероприятие занимает 3-5 суток.
Противовоспалительная терапия заключается в применении нестероидных противовоспалительных средств. Их капают 3 раза в сутки в конъюнктивальный мешок. Препаратом выбора является раствор диклофенак натрия 0,1%.
НПВС в некоторых случаях применяют системно: внутрь принимают индометацин по 25 мг после еды 3 раза в день или ректальным способом 2 раза в день по 50-100 мг.
Антибактериальные препараты капают 3-4 раза в день в глаз, к примеру, растворы левомицетина 0,25% или тобрамицина 0,3%. Каждый день на протяжении 1-2 недель вводят раствор гентамицина 40 мг/мл, раствор линкомицина 30%, раствор нетромицина 25 мг/мл по 0,5—1,0 мл.
На протяжении 1-2 недель системно применяются такие антибиотики: пенициллины, оксациллин, аминогликозиды, цефалоспорины. Бактерицидное действие оказывают фторхинолоны, к примеру, ципрофлоксацин.
Мидриатики применяются с профилактической целью против задних синехий. Их капают от 2 до 3 раз в день. Репаративные процессы стимулируют при помощи раствора эмоксипина 1%, мази декспантенола 5%, депротеинизированного гемодиализата из крови телят.
Чтобы улучшить проницаемость гемато-офтальмического барьера, рекомендуется на протяжении 5-10 дней чередовать внутривенное введение раствора хлорида кальция 10% по 10 мл и раствора гексаметилентетрамина 40% по 10 мл.
Также рекомендуется системное использовании витаминов групп В и С в дозах, соответствующих возрасту ребенка.
Лечение осложнений ожогов глазного яблока
При ожоге глазного яблока часто возникает такое осложнение как глаукома. Риск есть, если ожог глубокий. Проводят в таких случаях гипотензивную терапию. В конъюнктивальную полость следует закапывать 2 раза в сутки раствор тимолол 0,5%. Утром натощак через день или 1 раз в 3 дня принимают ацетазоламид по 0,25 мг.
После эпителизации дефектов эпителия роговицы может быть обильная васкуляризация и грубое рубцевание, которое предотвращают инстилляциями глюкокортикостероидов (2-3 раза в день дексаметазон 0,1%).
Реконструктивная хирургия при ожогах глазного яблока
Как осложнение тяжелых ожогов могут появиться рубцовые изменения век, что приводят к вывороту и завороту век, зиянию глазной щели, трихиазу, формированию симблефарона и пр. Хирургическое устранение осложнений ожогов глаз возможно в разные сроки. На протяжении первых суток проводится неотложная кератопластика. На протяжении всего ожогового процесса проводится ранняя лечебная кератопластика. В это же время проводится ранняя тектоническая послойная, сквозная и послойно-сквозная кератопластика. Спустя 10-12 месяцев или позже снова проводится кератопластика. Иногда может понадобиться кератопротезирование.
Спустя 3-6 месяцев после стихания воспалительного процесса делают удаление катаракты с одномоментной кератопластикой и имплантацией интраокулярной линзы. На таких же сроках производят и реконструктивные операции по формированию конъюнктивальной полости при анкило- и симблефароне.
Антиглаукоматозные операции проводят в разные сроки при вторичной послеожоговой глаукоме. Если провести эту операцию в ранние сроки, может быть быстро зарастание нового пути оттока внутриглазной жидкости, в то время как позднее ее проведение может привести к гибели глаза.
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.
Источник