Отторжение роговицы после операции

Отторжение донорской роговицы – довольно частое осложнение кератопластики, что является следствием иммунного ответа организма на чужеродную ткань.
Данное осложнение проявляется интенсивным и стойким покраснением глаза, с помутнением пересаженной роговицы. Частота отторжения роговичного трансплантата не превышает 20% всех случаев. Как правило, реакция отторжения купируется с помощью медикаментозных средств.
Симптоматика
Отторжение роговичного трансплантата проявляется новыми преципитатами на задней роговичной поверхности, линией преципитатов на эндотелии (линия Ходадоуст или эндотелиальная линия отторжения линия Ходадоуст), отеком стромы, субэпителиальными инфильтратами, неравномерно приподнятой эпителиальной линией (эпителиальная линия отторжения) и локальной неоваскуляризацией или инфильтратом в строме.
Кроме того, могут наблюдаться: конъюнктивальная инъекция (перикорнеальная), признаки процесса воспаления передней камеры, неоваскуляризация, которая распространяется в сторону трансплантата и врастающая в него, разрывы шва трансплантата. Возможно слезотечение, отделяемого нет.
Диагностика
Диагностика отторжения начинается со сбора анамнез и выяснения следующих моментов: сколько времени прошло с момента пересадки роговицы, какие местные препараты применяются в текущий момент, изменения в режиме применения местных стероидов, что послужило поводом для пересадки роговицы.
Затем проводят осмотр со щелевой лампой, который должен выявить характерные признаки: эндотелиальную линию отторжения, субэпителиальные инфильтраты, преципитаты на эндотелии и пр.
Для подтверждения наступления отторжения трансплантата, проводят дифференциальную диагностику с абсцессом шва и инфекционным процессом в роговице. В этом случае, должен быть роговичный инфильтрат, гнойное отделяемое или гипопион. Выяснить это можно удалив шов и выполнив мазки и посевы, в том числе и посев со шва.
Также необходимо дифференцировать отторжение трансплантата от увеита. Он проявляется клетками в жидкости передней камеры, ее помутнением, преципитатами на эндотелии. Нередко в анамнезе отмечен ранее перенесенный увеит. Это состояние лечится как отторжение трансплантата.
Заметно повышенное ВГД тоже может вызывать отек эпителия роговицы, правда без остальных признаков отторжения. После снижения ВГД, отек исчезает.
Среди других причин неудач при кератопластике, нужно выделить: декомпенсацию эндотелия в трансплантате, рецидивы заболевания в трансплантате (герпетический кератит, дистрофия роговицы).
Лечение
При эндотелиальном отторжении, с выявленной эндотелиальной линией, отеком роговицы и/или преципитатами на эндотелии роговицы, назначаются местные стероиды (раствор преднизолона 1%, каждый час в процессе бодрствования и мазь дексаметазон 0,1% ежедневно на ночь).
Если процесс отторжения рецидивирующий, тяжелый, упорно не поддающийся предпринимаемому лечению, возможно системное применение стероидов (40-80 мг преднизолона ежедневно) или субконъюнктивальное введение стероидов (3мг бетаметазона в 0,5мл).
При высоком риске отторжения или его тяжелом течении, может возникнуть необходимость в госпитализации пациента и однократной пульстерапии или нескольких сеансах пульстерапии с метилпреднизолоном 500мг в/в.
В отдельных случаях ставится вопрос о применении других системных иммуносупрессантов (циклоспорина, реже такролима). Назначаются циклоплегические препараты (к примеру, раствор скополамина 0,25% до 3-х раз в день).
Контроль ВВД, при его повышенном уровне.
Для лечения эпителиального и стромального отторжения с субэпителиальными инфильтратами и эпителиальной линией отторжения, необходимо удвоить назначенную дозу местных стероидов или использовать раствор преднизолона 1% до 4-х раз в день. Кроме того, необходимо назначение циклоплегических препаратов и контроль ВГД.
Лечение необходимо начинать немедленно, чтобы максимально повысить шансы приживления трансплантата. Каждые 3-7 дней обязательно проводить обследование пациента. При улучшении состояния, стероиды постепенно снижают, хотя нередко существует необходимость применения их низких доз в течение определенного времени — месяцев или лет. При приеме стероидов следует регулярно контролировать ВГД.

В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Мы открыты семь дней в неделю и работаем ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий. Опытные рефракционные хирурги, детальная диагностика и обследование, а также большой профессиональный опыт наших специалистов позволяют обеспечить максимально благоприятный результат для пациента.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по многоканальному телефону 8 (800) 777-38-81 (ежедневно с 9:00 до 21:00, бесплатно для мобильных и регионов РФ) или воспользовавшись формой онлайн-записи.
Источник
Сквозная кератопластика включает удаление пораженной собственной роговицы и замещение ее на донорскую. На сегодняшний день трансплантация роговицы — одна из самых успешных операций в трансплантологии. Успех сквозной кератопластики зависит от первоначального заболевания роговицы хозяина.
Показания
Оптические
Улучшение зрения.
Структурные
Восстановление структурной целостности глаза.
Терапевтические
Обычно проводится в целях удаления инфицированной и/или перфорированной роговичной ткани при отсутствии эффекта от терапевтического лечения.
Боль
Облегчение боли при хронической буллезной кератопатии.
Косметические
Восстановление внешнего вида глаза.
Наиболее частым показанием для сквозной кератопластики служат афакичная и псевдофакичная буллезная кератопатия, рекератопластика (повторная кератопластика), кератоконус, дистрофии роговицы, а также рубцовые изменения и помутнения роговицы после инфекций и грамм.
Донорский материал
Противопоказания для использования донорской роговицы.
• Смерть по неизвестной причине.
• Смерть от заболеваний центральной нервной системы неизвестной этиологии.
• Инфекции центральной нервной системы (болезнь Крейцфельда-Якоба, подострый склерозирующий панэнцефалит, прогрессирующая мультифокальная лейкоэнцефалопатия).
• Системные инфекции (ВИЧ, вирусные гепатиты, сепсис, цитомегаловирусная инфекция).
• Синдром Рея.
• Лимфома и лейкемия.
Неблагоприятные прогностические факторы
• Выраженная глубокая (стромальная) васкуляризация.
• Предшествующая реакция отторжения трансплантата.
• Сниженная чувствительность роговицы (герпетический кератит).
• Детский возраст пациента.
• Активные увеиты.
• Выраженные передние синехии.
• Некомпенсированная глаукома.
• Активная роговичная или внутриглазная инфекция.
• Выраженный синдром сухого глаза.
• Воспаление, рубцевание, кератинизация поверхности глазного яблока.
• Выраженная недостаточность лимбальных стволовых клеток.
• Крайняя степень истончения или неравномерность роговицы в предполагаемом месте соединения собственного ободка роговицы и донорского трансплантата.
• Нарушение нормального смыкания век: заворот век, выворот век, обнажение поверхности глазного яблока («экспозиция»).
Хирургическая техника
Анестезия
Местная или общая.
Подготовка оперируемого глаза
Часто использование кольца Флиринга помогает стабилизировать глазное яблоко.
Определение размера трансплантата
Обычно размер трансплантата варьирует от 7,25 до 8,5 мм.
Трепанация донорской роговицы
Обычно производится с использованием метода заднего эндотелиального трепанирования (панчем). Как правило, используется трепан на 0,25-0,5 мм больше, чем для трепанирования роговицы реципиента.
Вырезание роговицы рециниента
Трепанацию «собственной» роговицы производят с использованием ручного трепана (трепан Векка) либо вакуумным трепаном (трепан Баррона или Ханна). Вначале трепаном производят несквозную трепанацию роговицы, далее углубляют разрез и «входят» в переднюю камеру лезвием, затем производят вырезание роговицы с помощью роговичных ножниц.
Ушивание раны
Используются различные методы, включающие наложение узловых швов, непрерывного шва, двойного непрерывного или их комбинации. Обычно используют нейлон 10.0 (рис. 10-2, А-В).
Послеоперационное лечение
Инсталляции глюкокортикоидов и антибиотиков.
Комбинированные операции (процедуры)
При наличии показаний сквозную кератопластику комбинируют со следущими процедурами.
• Экстракция катаракты с имплантацией интраокулярной линзы (тройная процедура).
• Передняя витрэктомия с имплантацией ИОЛ.
• Замена переднекамерной ИОЛ на заднекамерную со склеральной фиксацией.
• Имплантация дренажа или трабекулэктомия.
• Задняя витрэктомия с использованием временного кератопротеза.
Осложнения
Интраоперационные
• Эксцентрическая, смещенная относительно оси (под углом) или неравномерная трепанация роговицы реципиента.
• Повреждение радужки или хрусталика.
• Экспульсивная геморрагия.
• Выпадение стекловидного тела.
Постоперационные
• Эндофтальмит (рис. 10-2, Г).
• Глаукома.
• Отслойка сетчатки.
• Катаракта.
• Кистозный отек сетчатки.
Угрожающие трансплантату
• Первичное отторжение: повреждение эндотелия во время операции, низкое качество донорского материала (рис. 10-2, Д).
• Фильтрация переднекамерной влаги сквозь рану (рис. 10-2, Е).
• Персистирующий эпителиальный дефект (рис. 10-2, Ж).
• Плоская передняя камера (обычно наблюдается при фильтрации влаги из раны или закрытоугольной глаукоме).
• Иммунологическое отторжение.
• Инфекционный кератит, абсцесс шва (рис. 10-2, 3).
• Рецидив заболевания: дистрофии, инфекция.
• Врастание эпителия и ретрокорнеальная фиброзная мембрана (рис. 10-2, И).
• Контакт стекловидного тела с задней поверхностью трансплантата.

Рис. 10-2. Роговичный трансплантат. А — прозрачное приживление трансплантата 6 нед после сквозной кератопластики по поводу постгерпетических рубцовых изменений роговицы. Наложено 16 узловых швов; Б — прозрачный роговичный трансплантат после сквозной пересадки роговицы, экстракции катаракты и имплантации заднекамерной ИОЛ, проведенных по поводу дистрофии Фукса и катаракты. Наложено 12 узловых швов и 12 стежков непрерывного шва (10.0 нейлон).

Рис. 10-2. Продолжение. В — квадратный роговичный трансплантат. Операция была проведена доктором Кастровьехо в Нью-Йорке 40 лет назад. Трансплантат прозрачен, несмотря на то что развивается катаракта; Г — осложнение после трансплантации роговицы — ранний эндофтальмит, 10 дней после трансплантации роговицы, развилось тяжелое интраокулярное воспаление с выпадением фибрина в переднюю камеру и гипопиона внизу в зоне смыкания ободка реципиента и донорского трансплантата. Заподозрили эндофтальмит. Посев со стекловидного тела выявил рост Stafiococcus epidermidis. На фоне лечения антибиотиками отмечалась положительная динамика.

Рис. 10-2. Продолжение. Д — осложнение после трансплантации роговицы — первичное отторжение трансплантата. Выраженное диффузное помутнение трансплантата с «повелением» стромы роговицы на первый день после сквозной кератопластики на глазу с первичным отторжением трансплантата. Первичное отторжение трансплантата, как правило, происходит вследствие повреждения трансплантата во время операции или низкого качества трансплантата; Е — осложнение после трансплантации роговицы — фильтрация переднекамерной влаги через операционную рану. Фильтрация влаги передней камеры через операционную рану спустя 3 дня после пересадки роговицы. Темный концентрированный краситель флюоресцеина капнули на область смыкания ободка реципиента и донорского трансплантата по меридиану 9 ч. Видно, как фильтрующаяся из передней камеры влага растворяет краситель и меняет его цвет на яркий желто-зеленый. Если фильтрация незначительна и глубина передней камеры сохранна, возможно ограничиться медикаментозным лечением и внимательным наблюдением. Если же фильрация выраженная или наблюдается плоская передняя камера, требуется герметизировать рану хирургическим путем.

Рис. 10-2. Продолжение. Ж — осложнение после трансплантации роговицы — расплавление трансплантата. Выраженное расплавление транспланта в нижней его части через 5 мес после сквозной пересадки роговицы. Множество провисших узловых швов. Выполнена частичная латеральная тарзоррафия; 3 — осложнение после трансплантации роговицы — абсцесс шва. «Треснувший» узловой шов и абсцесс роговицы под швом по меридиану 10 ч. Обширный гипопион в нижней части передней камеры и маленький гипопион в области смыкания трансплантата и ободка «собственной» роговицы внизу.

Рис. 10-2. Продолжение. И — осложнение после трансплантации роговицы — врастание эпителия. Видна волнистая ретрокорнеальная мембрана, берущая начало от меридиана 9 ч до 12 ч и спускающаяся вниз по направлению к меридиану 3 ч. Также мембрана визуализируется в области меридиана 5 ч. Через несколько недель мембрана «продвинулась» в сторону центра роговицы. Был поставлен диагноз «врастание эпителия»; К — осложнение после трансплантации роговицы — разрыв непрерывного шва. По меридиану 2 ч виден надорванный шов роговичного трансплантата. Окраска флюоресцеином и осмотр в синем кобальтовом свете выявляют эффект «щетки очистителя ветрового стекла».

Рис. 10-2. Продолжение. Л — осложнение после трансплантации роговицы — провисание основного шва. Выраженное провисание основного шва через год после проведенной трансплантации роговицы. В верхней части роговицы слизь на поверхности шва и вторичная периферическая неоваскуляризация роговицы. Отек роговицы в центре; М — осложнение после трансплантации роговицы — экспульсивная геморрагия, произошедшая после травматического раскрытия раны.
Спустя несколько лет после сквозной кератопластики вследствие тупой травмы глаза произошла экспульсивная геморрагия. Обратите внимание на большой сгусток крови, выступающий из раны. На нижней части роговицы видны пигмент радужки и стекловидное тело.
Другие
• Разрыв шва (рис. 10-2, К, Л).
• Пролапс радужки.
• Зияние раны.
• Травматический разрыв раны (рис. 10-2, М).
• Нерегулярный астигматизм.
Процент успеха
От низкого до хорошего в зависимости от первоначальных показаний к хирургической операции.
А.А. Каспаров
Опубликовал Константин Моканов
Источник
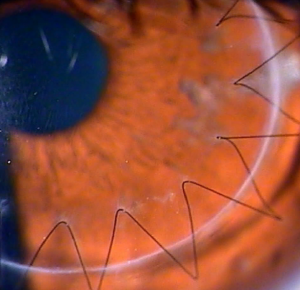
Пересадка роговицы глаза: визуализация швов
Пересадка роговицы (кератопластика) – это микрохирургическая операция, выполняется при помощи операционного микроскопа. Хирург удаляет центральную часть роговицы больного и заменяет ее роговицей здорового донора. Вмешательство длится от тридцати минут до полутора часов и может быть сделано под общим обезболиванием или под местной анестезией.
Всего несколько лет назад пересадка роговицы была синонимом “сквозной кератопластики”, при выполнении которой заменяется вся толщина роговицы. Сегодня существует способ заменить определенные части роговицы, в зависимости от различных патологий, которые поражают глаз.
Ни один из органов чувств не является для человека столь же важным, как глаза. Ведь именно через них люди получают основную информацию об окружающем мире. Потому потеря зрения или даже его сильное ухудшение всегда воспринимается человеком как несчастье.
К сожалению, существует немало факторов, приводящих к слепоте – травмы, воздействие некоторых химических веществ (например, метанола или ряда лекарственных средств), врожденные или приобретенные патологические изменения в глазу, инфекционные поражения глаз, осложнения различных заболеваний (в частности, сахарного диабета). Патологии роговицы занимают не последнее место среди причин полной или частичной потери зрения.
К счастью, в двадцатом веке начала интенсивно развиваться новая область медицины – трансплантология, предметом которой является пересадка органов и тканей от одного человека к другому. Благодаря достижениям в этой сфере стала возможной замена патологически измененных и утративших свои функции органов здоровыми. Это улучшает качество жизни человека и освобождает его от имеющихся проблем.
Сегодня врачи способны успешно сделать пересадку многих органов и тканей, в том числе и роговицы. Что же собой представляет такая операция, когда она нужна и каковы ее результаты?
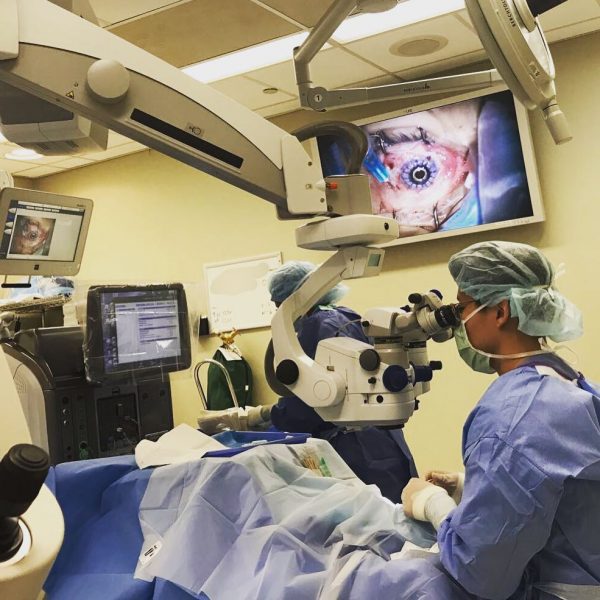
Замена роговицы глаза под микроскопом.
Когда требуется замена роговицы глаза
Роговица представляет собой естественную сферическую линзу, играющую важнейшую роль в восприятии глазом зрительной информации. Она имеет сложную структуру и состоит из поверхностного слоя эпителиальной ткани, мембраны Боумена – бесклеточного образования, расположенного непосредственно под внешним эпителием и стромы – основной части роговицы, состоящей из коллагеновых волокон. За стромой расположена десцеметова мембрана, покрытая внутренним слоем эпителия.
Кровеносные сосуды в роговице отсутствуют, зато в большом количестве имеются нервные окончания, подходящие практически к каждой из клеток эпителиальной ткани.
Отсутствие локальной кровеносной системы в роговице является благоприятным для трансплантации фактором, так как нет необходимости в сложной процедуре соединения сосудов при пересадке. Вообще, замена роговицы является одной из самых простых операций в трансплантологии, так как риск отторжения ткани после ее проведения значительно ниже, чем в случая пересадки других органов.

Пациент перед операцией по замене роговицы глаза
Роговица напрямую соприкасается с окружающей средой и потому уязвима перед такими повреждающими факторами, как механические и химические воздействия, излучения, патогенные микроорганизмы и т.д. Кроме того, она связана с конъюнктивой, а также с белочной и сосудистой оболочкой. Потому воспаления и другие патологические процессы в этих частях глаза могут переходить на нее.
Повреждения и патологии роговой оболочки приводят к образованию помутнений и рубцов, результатом чего становится ухудшение зрения. Потому травмы и заболевания роговицы являются распространенными причинами нарушений зрения различной степени, вплоть до его полной потери. В 50% случаев слепота наступает именно из-за проблем роговой оболочки. Консервативные способы лечения повреждений роговицы не всегда приводят к желаемому результату, и в некоторых случаях требуется ее замена.
Существуют следующие виды патологий роговой оболочки, способных привести к потере ее прозрачности и, как следствие, к слепоте:
- Рубцы и помутнения, возникающие в результате механических травм, термического воздействия и действия агрессивных химических веществ.
- Врожденные нарушения развития роговой оболочки, такие как кератоконус или кератоглобус.
- Врожденная либо приобретенная дистрофия.
- Деформация роговицы.
- Послеоперационные осложнения.
- Воспаления различной природы, называемые кератитами.
- Новообразования в виде кист, фистул и т.д.
Широко известным патологическим изменением роговицы является бельмо – помутнение роговой оболочки, возникшее в результате рубцевания ткани на почве ее язвенного поражения. Выглядит бельмо как белесое пятно, часто полностью охватывающее роговицу.
В ряде жарких стран распространенной причиной повреждения роговицы, приводящего к слепоте, является трахома – инфекционная болезнь глаза, вызываемая мельчайшей бактерией, относящейся к хламидиям. Зараженность населения трахомой в некоторых странах столь велика, что борьба с этим заболеванием возведена в ранг важнейших государственных задач.
Все болезни и повреждения роговицы, приводящие к уменьшению ее прозрачности и серьезному нарушению ее функций, могут быть показаниями ее замене, если лечение иными способами не вызывает заметного улучшения зрения.
Как проводится операция по пересадке роговицы глаза
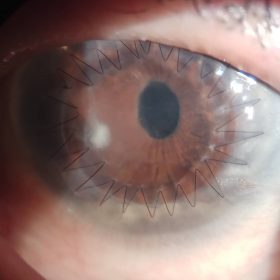
Пациент после трансплантации роговицы глаза
История трансплантации роговой оболочки насчитывает уже более ста лет. Первая удачная операция по замене роговицы глаза была проведена еще в 1905 году. Но прошли долгие десятилетия, прежде чем такая процедура прочно вошла в офтальмологическую практику. Из-за несовершенства техники проведения, а также отсутствия важных знаний и практических наработок, операция давала длительный положительный результат лишь при пересадке малых, размером не более двух миллиметров, участков оболочки. В прочих случаях вскоре после трансплантации наступало помутнение пересаженной ткани. Лишь тогда, когда были усовершенствованы методы консервации глазных тканей, способы наложения швов и хирургические материалы, замена роговицы стала широко практикуемой офтальмологической процедурой, каждый год восстанавливающей зрение тысячам пациентов.
Огромный вклад в развитие глазной трансплантологии – кератопластики – внесли советский ученый академик Владимир Филатов и выдающийся американский врач-офтальмолог испанского происхождения Рамон Касторвьехо.
В зависимости от площади пересаживаемой ткани, трансплантация роговицы глаза может быть полной или частичной.
В настоящее время в офтальмологии применяются следующие виды замены роговой оболочки:
- Сквозная пересадка роговицы.
- Послойная трансплантация роговицы глаза.
Чаще всего применяется первый способ проведения операции. Суть его состоит в замене поврежденной ткани донорским материалом по всей глубине роговой оболочки. Показаниями для проведения такой процедуры являются полное помутнение роговицы, а также ее врожденные патологии (например, кератоконус), травматические повреждения, омертвение ткани, атрофия.
Послойная трансплантация применяется при поверхностном характере повреждения роговой оболочки. Такая операция состоит в замене пораженных областей роговицы прозрачной тканью, взятой от донора. Здоровые участки оболочки при этом не затрагиваются.
Вне зависимости от применяемого способа кератопластики, замена роговой оболочки включает в себя два этапа – подготовку к операции и непосредственно саму пересадку.
Подготовка к трансплантации роговицы глаза
При подготовке к операции пациент должен пройти тщательный медосмотр для исключения противопоказаний к пересадке роговой оболочки. Противопоказаниями могут являться как проблемы общего состояния организма, так и заболевания самих глаз. В число первых входят:
- дефицит витаминов в организме;
- патологии обмена веществ;
- болезни, вызванные бактериальными и вирусными инфекциями;
- беременность;
- почечные патологии;
- зубные болезни;
- заболевания носоглотки;
- гайморит;
- нарушения психики;
- и т.д.
Замена роговицы допустима при закрытой форме туберкулеза легких.
К глазным болезням, являющимся противопоказаниями к трансплантации, относятся:
- болезни кожи век;
- патологические процессы в прилегающих к глазнице тканях, например, воспаления;
- заболевания мейбомиевых желез;
- конъюнктивиты;
- болезни слезных желез;
- заворот век;
- неправильный рост ресниц;
- аномальное строение век и их сращение друг с другом либо поверхностью глазного яблока.
- запущенная глаукома.
Пересадка искусственной роговицы на данный момент используется только у кошек и собак. Ученые активно ищут способы внедрения применения этого метода на человеке.
При наличии у пациента тех заболеваний, при которых операция противопоказана, вначале производится их лечение (если таковое возможно). Так, в случае врожденного сифилиса больному назначается как минимум два-три курса специального лечения с применением тканевых лекарственных средств и пенициллина.
Трахома не является противопоказанием для трансплантации, но наиболее благоприятным периодом для пересадки является четвертая стадия болезни – когда воспалительный процесс завершен и произошло рубцевание тканей.
Когда проблемы, являющиеся противопоказаниями к трансплантации, устранены, проводится обследование роговой оболочки для установления характера, площади и глубины патологических изменений. Для этого используется щелевая лампа. Кроме того, измеряют толщину роговицы, делают с нее соскоб для исследования на предмет инфекционного заражения, делают биопсию ткани.
Как выполняется сквозная пересадка роговицы
При пересадке роговой оболочки, как правило, применяется общий наркоз. В некоторых случаях операция выполняется и под местным обезболиванием.
После анестезии производится фиксация век с помощью специального приспособления. Затем определяют величину удаляемой области роговицы, и в соответствии с результатом устанавливают требуемые размеры трансплантата. Диаметр пересаживаемого лоскута должен на 0.25 миллиметра превышать размер удаляемого участка. После этого лоскут трансплантата нужной величины вырезают из заготовки.
При проведении операции обеспечивают защиту хрусталика. Для этого сужают зрачок с помощью пилокарпина, закапываемого в глаз.
Для удаления патологически измененной части роговицы применяют трепан, которым предварительно надрезается роговая оболочка. Окончательное отделение удаляемой ткани производится с помощью алмазного ножа или ножниц.
В некоторых случаях после удаления пораженной зоны роговой оболочки требуется проведение дополнительных хирургических процедур в передней глазной камере.
После замены роговицы производится заполнение передней глазной камеры физиологическим раствором и наложение швов. Для фиксации трансплантата используется очень тонкая нить из шелка или нейлона. Когда трансплантация полностью завершена, пациенту делают инъекцию антибактериального и гормонального препарата под конъюнктиву.
Как проводится послойная трансплантация роговицы глаза
Этот вид хирургического вмешательства состоит в неполной замене роговой оболочки при локальном поражении некоторых ее слоев. При проведении операции производится рассечение роговой оболочки на половину или три четверти ее толщины. Лоскут для трансплантации получают путем выделения нужного слоя из донорской роговицы. Для фиксации пересаженной ткани используется непрерывный шов.
Не так давно в практику вошли и такие виды послойной трансплантации, как
- Глубокая передняя трансплантация, при которой производится удаление пораженной зоны роговой оболочки практически на всю глубину – вплоть до десцеметовой мембраны и эндотелиального слоя. Из-за того, что у пациента сохраняются глубокие слои роговицы, риск отторжения трансплантата снижается.
- Задняя послойная трансплантация – когда заменяются только задние слои оболочки. Применяется такая операция при патологических изменениях роговицы со стороны, обращенной внутрь глаза.
Послойный способ замены роговицы является более сложной операцией, чем сквозная трансплантация. Выполняется такое хирургическое вмешательство с помощью лазера, обеспечивающего точность при расслоении роговицы. Но опасность отторжения трансплантата при этом способе проведении операции меньше, чем в случае традиционной кератопластике. Потому послойная трансплантация все больше и больше входит в офтальмологическую практику.
Глаз после пересадки роговицы
В течение нескольких дней после трансплантации за состоянием пациента наблюдают врачи. Для предотвращения инфекционных и других осложнений ему назначают гормональные, антибактериальные и заживляющие средства. На эти дни пациенту на глаза накладывается повязка.
После того, как пациент выписался из клиники, ему нужно закапывать в глаза растворы стероидных препаратов, обеспечивающих снижение опасности отторжения трансплантата, противобактериальных средств, заменителей слез и геля декспантенола.
Продолжительность реабилитационного периода составляет порядка одного года. У пациента может возникать искаженное зрительное восприятие объектов и негативная реакция глаз на свет. Однако такие эффекты считаются допустимыми. Зрение стабилизируется спустя два-три месяца после операции. Иногда для этого требуется больший срок.


