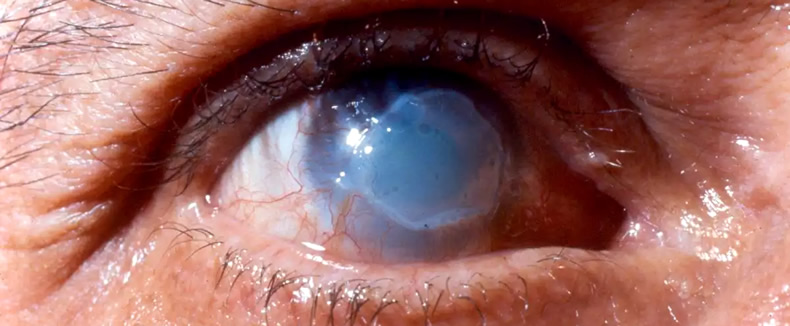
Описание роговицы при кератоконусе
Кератоконус — патология, заключающаяся в дистрофических изменениях роговой оболочки глаза. Постепенно протекающие процессы приводят к конической деформации роговицы с нарушением ее структуры (роговица становится тоньше и принимает форму конуса), что обуславливает прогрессирующие нарушения зрительной функции.

Больной видит предметы в искаженном состоянии, падает острота зрения, развивается близорукость, неправильный астигматизм, монокулярная диплопия.
Заболевание нередко вызывает болезненные ощущения в глазах, а также помутнение роговицы. Основные методы диагностики — биомикроскопия, кератометрия, МРТ и КТ, офтальмометрия и т.д. Лечение заключается в применении методов микрохирургии (кератопластика, имплантация роговицы), на ранних стадиях используется консервативный подход.
Кератоконус обнаруживается у 0,6% пациентов офтальмологов в независимости от пола. Чаще болезнь дебютирует в пубертатном периоде, реже — в 30 и старше лет.
Причины кератоконуса
Точные причины патологии не установлены. Теоретически, этиологическими факторами развития кератоконуса могут быть эндокринные, аутоиммунные, метаболические заболевания. Предположительно, определенную роль играет отягощенная наследственность.

Большинство исследователей склоняется к мнению, что решающую роль имеют генетически заложенные нарушения в организме в сочетании со сбоями в обменных процессах.
Согласно теории, патология строения и функций роговицы стартует на фоне наследственной ферментопатии, активизирующейся во время гормональной перестройки, либо на фоне тяжелых системных, инфекционных, аутоиммунных болезней.
Отмечена и связь появления симптомов кератоконуса с такими патологиями, как:
- истинная экзема и атопический дерматит;
- бронхиальная астма;
- некоторые заболевания глаз (вирусные кератиты, пигментная ретинопатия, травматические повреждения органов зрения);
- болезнь Аддисона;
- амавроз Лебера;
- геномные патологии (синдром Дауна, Марфана и т.д.).
Спровоцировать развитие кератоконуса могут и длительный прием глюкокортикостероидов, частое нахождение под лучами солнца без защиты глаз, неблагоприятная экология, лучевая терапия и влияние радиации.

Все чаще в последнее время кератоконус возникает на фоне ятрогенной эктазии (критического истончения роговицы), которая появляется после проведения операции по поводу лазерной коррекции зрения (LASIK).
Патогенез заболевания
По мнению специалистов, дегенеративные процессы в роговой оболочке первоначально охватывают базальный слой эпителиальных клеток и область перехода эпителия в строму.
Ослабление поверхностной зоны роговицы дополняется снижением эластичности тканей, присоединением явлений ригидности. Эти процессы неизбежно влекут растяжение роговицы и обретение ею формы конуса.
При выраженной деформации роговицы можно обнаружить не только изменения формы и структуры, но и нарушения биохимических показателей. Так, ниже нормы становится концентрация коллагена, кератин-сульфата, белка, ферментов, антиоксидантов.
Параллельно патологически повышается содержание небелковых веществ, деструктивных альдегидов, иероксинитратов.
Классификация кератоконуса
Заболевание может быть одно- и двусторонним, причем в подавляющем большинстве случаев кератоконус носит двусторонний характер. По причине появления патология бывает первичной, вторичной. Последний вид чаще вызван развитием ятрогенной кератэктазии.
По типу течения болезнь классифицируют на вялотекущий (стационарный) и прогрессирующий кератоконус. Обособленно обозначают острый кератоконус.
По характеру изменений в роговице глаза кератоконус дифференцируют на несколько стадий (согласно классификации Amsler):
- Появление неправильного астигматизма, успешно корректируемого при помощи контактных линз. Зрение больного в пределах нормы или падает до 0,5.
- Усиление явлений астигматизма, острота зрения — 0,5-0,1. Возможна коррекция зрения при помощи контактных линз.
- Дегенерация роговицы и ее выпячивание. Показатели остроты зрения не превышают 0,12-0,02. Проводится коррекция патологии с применением жестких линз.
- Появляются признаки конической деформации роговой оболочки. Зрение находится в пределах 0,02-0,01. Коррекция невозможна.

Симптомы кератоконуса
Клиническая картина при кератоконусе обусловлена помутнением и изменением формы роговицы. Она сводится к падению остроты зрения, астигматизму со склонностью к частой смене осей по мере развития заболевания. Явления близорукости развиваются поэтапно, присоединяется ощущение двоения предметов. Чаще патологические симптомы наблюдаются в одном органе зрения, позже охватывая и второй.
Больным приходится часто менять очки в связи с увеличением числа диоптрий. Нередко коррекция при помощи очков не дает должных результатов и неблагоприятно переносится. Иногда человек буквально не успевает покупать новые очки, что связано с быстрым прогрессированием кератоконуса.

На запущенных стадиях болезни контактные линзы также теряют актуальность, поскольку не могут обеспечить плотного прилегания к роговой оболочке глаза.
Двоение предметов заключается в многократном увеличении их числа при получении изображения глазом, например, при чтении, смотрении телевизора. У некоторых пациентов присутствует светобоязнь, раздражение и зуд глаз, чувство жжения, а также быстрое наступление усталости глаз.
Если на ранних стадиях кератоконуса наблюдается лишь снижение остроты сумеречного зрения, то по мере развития патологии даже при нормальном уровне освещения человек не различает предметы четко. Последние стадии болезни приводят к визуально определяемой деформации роговой оболочки.
Обычно все стадии развития кератоконуса протекают не менее 10-15 лет. У половины больных патология может замедлить развитие и войти в состояние долгой ремиссии. У 5% пациентов, напротив, заболевание отягощено острой формой кератоконуса.
В этом случае наблюдается резкий разрыв десцеметовой оболочки, а жидкость вытекает в ткани роговицы глаза.
Симптомокомплекс острого кератоконуса: отек роговой оболочки, болевые ощущения, сильный дискомфорт. Через 14-21 день ткани роговицы рубцуются, что порой влечет снижение скорости конусообразной деформации и некоторое улучшение остроты зрения.
Диагностика кератоконуса
Программа обследования у офтальмолога включает обычную процедуру проверки зрения, во время проведения которой обнаруживаются признаки снижения зрительной функции. Если больной жалуется на быстрое прогрессирование близорукости, рекомендуется повторное обследование через небольшой промежуток времени.
Как правило, диагностируется резкое увеличение рефракции, что приводит к вынужденной мере в виде замены сферических линз цилиндрическими или изменением осей линз.
Рефрактометрия позволит точно определить степень миопии и астигматизма при кератоконусе, а во время выполнения диафаноскопии патология дает тень на радужке в форме клина. При отсутствии помутнения роговицы заболевание может быть обнаружено в результате проведения офтальмоскопии.
Дополнительные диагностические методы — скиаскопия (выявляется неправильный астигматизм), офтальмометрия (определяются симптомы конусообразной деформации роговой оболочки глаза).
Современные методы обследования пациентов при подозрении на кератоконус — кератопахиметрия и фотокератометрия, выполняемые с применением компьютерных технологий и являющиеся самыми точными. Они фиксируют даже начальные степени деформации роговицы.
Для оценки нарушения структуры роговой оболочки проводится биомикроскопия органов зрения. С ее помощью врач выявляет оголение нервных корешков, истончение оболочки роговицы, аномалии строения клеток эндотелия, наличие помутнений, пятен, полос, присутствие трещин и разрывов мембран и т.д.
При наличии технических возможностей в программу обследования при кератоконусе включают также оптическую томографию роговицы, компьютерную топографию, эндотелиальную микроскопию.
Лечение кератоконуса
Подбор алгоритма лечения зависит от индивидуальных особенностей развития заболевания и скорости его прогрессирования. На начальных стадиях возможно консервативное лечение. При быстром прогрессировании рекомендуется хирургическая операция.
Острый кератоконус требует экстренного обращения к врачу и проведения ряда процедур — местного использования мидриатиков (например, мезатона), фиксации роговицы глаза во избежание разрыва при помощи плотной повязки.
Вне острого периода больному назначается консервативная терапия. Она сводится к ношению полужестких контактных линз, способных удерживать роговицу, не давая ей деформироваться далее. Если патология характеризуется стабильностью без резкого падения остроты зрения, может быть рекомендовано ношение очков.
Медикаментозное лечение включает прием витаминов, закапывание витаминсодержащих капель и препаратов для ускорения регенерации тканей, иммуностимуляторов, антиокислителей. Кроме закапывания используют инъекционное введение АТФ, эмоксипина субконъюнктивально. Из физиотерапевтических методик хорошие результаты дают магнитолечение, фонофорез витаминных препаратов и т.д.
Кросс-линкинг роговой оболочки глаза
Современный высокоэффективный способ лечения кератоконуса — кросс-линкинг роговой оболочки глаза. Под местной анестезией счищается верхний слой эпителиальных клеток роговицы, после чего она обрабатывается препаратом рибофлавином и подвергается воздействию лучей ультрафиолета.
В результате роговая оболочка становится более эластичной, крепкой, меньше подвержена деформации, что приводит к стабилизации состояния глаз. У большинства пациентов после сеанса кросс-линкинга зрение хорошо корректируется при помощи линз или очков.
Эксимерлазерное лечение также используется для устранения начальных явлений кератоконуса. Один сеанс позволяет уменьшить неправильный астигматизм, снизить близорукость, укрепить ткани роговицы, замедлить темпы развития кератоконуса. Сделать роговицу более плоской помогает и термокератопластика (точечные аппликации наконечником специального прибора на область роговицы).
Оперативные методики лечения
Из оперативных методик применяют имплантирование роговичных колец. Закрепление искусственных колец на верхнем слое роговой оболочки способно оптимизировать рефракцию и зафиксировать роговицу в неизменном состоянии. «Золотым стандартом» при кератоконусе является послойная или сквозная кератопластика.
Во время операции устраняется роговица, а на ее место пересаживается трансплантат донора.
Зрение после такой манипуляции восстанавливается на 100% в большинстве случаев благодаря хорошей приживаемости роговицы. Эта операция рекомендована пациентам даже с запущенными стадиями кератоконуса.
Прогноз на выздоровление
Чаще всего болезнь развивается не быстрыми темпами. Нередко прогрессирование кератоконуса самопроизвольно останавливается, причем это может происходить на любой его стадии. Прогноз улучшается по мере взросления больного, то есть, чем позже появились симптомы заболевания, тем оно благоприятнее по прогностическим расчетам.
Среди осложнений болезни встречаются разрыв роговицы, острый кератоконус, помутнение роговой оболочки. Иногда после оперативного вмешательства развивается высокий астигматизм, который корректируется при помощи контактных линз.
Профилактика кератоконуса
Меры профилактики предполагают своевременное лечение болезней глаз, коррекцию миопии и устранение системных патологий, способных привести к конусообразному изменению формы роговой оболочки.
Источник
Кератоконус – термин, составленный из двух греческих слов: «kerato» и «konos», которые переводятся с греческого языка, как «роговица» и «конус». Собственно, в названии как нельзя лучше отражена суть заболевания: при кератоконусе роговица глаза, вследствие дегенеративных изменений, истончается, и вместо нормальной сферической формы приобретает форму конуса.
Как правило, подобная проблема возникает у детей подросткового возраста, но иногда кератоконус можно встретить и у совсем маленьких детей, и даже у лиц тридцатилетнего возраста. Обычно превращение сферической роговицы в конус происходит довольно медленно, несколько лет. Правда, иногда отмечаются случаи и стремительного развития болезни.
Первые упоминания о заболевании относятся к XVIII веку (Б. Мохорт, Тейлор), однако подробно описано оно было на век позже, когда британский офтальмолог Д. Ноттингем в 1854 году выделил его из группы прочих эктазий роговицы. Лечение кератоконуса в те времена проводилось посредством прижигания роговицы с помощью раствора нитрата серебра, после чего на глаз накладывали плотную повязку и назначали капли, вызывавшие миоз.
Немного позже француз Эжен Кальт стал работать над изготовлением специальной стеклянной оболочки, которая при надевании на глаз уплощала бы коническую вершину роговой оболочки и исправляла ее форму. Этот эксперимент считается первым упоминанием о лечении кератоконуса с помощью контактных линз.
Симптомы кератоконуса
Начальным признаком кератоконуса, как правило, становится нечеткость зрения, которая не корригируется даже при частой смене очков. Опознавательным же признаком данного заболевания становится возникновение множественных фантомных изображений, получившее название монокулярной полиопии. Подобный эффект особенно часто проявляется при видимых объектах высокой контрастности, к примеру, при рассматривании темных точек на светлом фоне. В этом случае, вместо единственной точки человек с кератоконусом наблюдает картинку со множеством хаотичных ее изображений.
Причины кератоконуса
Серьезные исследования, проводимые в области изучения кератоконуса, до сих пор не смогли установить точную причину возникновения заболевания. Предположительно, возникновению кератоконуса способствует несколько факторов, таких как: генетическая предрасположенность, травмы роговицы, снижение функции желез внутренней секреции, вирусные инфекции (гепатит В), стрессы, аллергии, неблагоприятное воздействие внешней среды. Каждый из них может послужить спусковым механизмом развития заболевания.
Видео о причинах и симптомах кератоконуса
Классификация кератоконуса
Сегодня в офтальмологии существует не менее пяти различных классификаций заболевания, но наиболее часто используют классификацию по М. Amsler. Она основывается на особенностях биомикроскопии картины роговицы с офтальмометрическими изменениями. Согласно ей, существует 4 стадии течения заболевания:
- Стадия первая: острота зрения 0,1-0,5, с возможностью коррекции цилиндрическими стеклами, кривизна роговицы — свыше 7,2 мм.
- Стадия вторая: острота зрения до 0,1-0,4, существует возможность коррекции циллиндрическими стеклами, не исключены истончение роговицы и небольшая эктазия, кривизна роговицы — 7,19-7,1 мм.
- Стадия третья: острота зрения 0,02-0,12, существует возможность коррекции исключительно труднопереносимыми жесткими линзами, радиус кривизны роговицы — 7,09-7,0 мм, заметно выпячивание роговицы и ее истончение, помутнения в боуменовой мембране.
- Стадия четвертая: терминальная с помутнениями роговичной стромы, поражением десцеметовой мембраны. Кривизна роговицы – не более 6,9 мм, острота зрения не корригируется, составляя 0,01-0,02.
Помимо этого, принято различать:
- Передний кератоконус (истинный). У него хроническое течение с патологическими процессами, происходящими в боуменовой мембране. Его отличие в возникновении почти прозрачной эктазии.
- Острый кератоконус (hydrops) — водянка роговицы. Состояние сопровождается повреждением десцеметовой мембраны, когда внутриглазная влага, из-за изменения барьерной функции, поступает в слои роговицы, вызывая помутнение и отек стромы.
- Задний кератоконус – аномалия, обусловленная недоразвитием мезодермы. Отличается центрально сформированным истончением, иногда в форме блюдца. Роговица почти плоская, оптически слабая. Состояние длительно стабильно.
Диагностика кератоконуса
Развитие и совершенствование специального офтальмологического оборудования для проведения измерения роговицы и топографического картирования значительно облегчило диагностику кератоконуса, что также положительно отразилось на выборе методов лечения.
Очень часто заболевание практически невозможно выявить на самых ранних стадиях его возникновения, так как зрительные функции почти не изменены. Наиболее ранний признак кератоконуса, не остающийся незамеченным опытными специалистами, — сложность в достижении у пациента максимальной остроты зрения даже в случае идеально подобранных очков.
Среди прочих симптомов, подтверждающих наличие заболевания, можно выделить: истончение роговичной стромы, отложения в базальном слое роговичного эпителия гемосидерина (кольцо Флейшера), а также перфорация боуменовой мембраны. Эти признаки легко выявляются при осмотре с применением щелевой лампы. В диагностике кератоконуса также применяют специальные устройства: ретиноскоп, кератометр. С их помощью выявляются признаки аномальной формы роговицы.
В том числе, безусловно полезны ультразвуковой метод и метод пахиметрии, которые очень важны для подтверждения диагноза, ведь их с их помощью можно выявить степени истончения роговой оболочки у лиц с подозрением на кератоконус. Особенно удобны для этого устройства от Bausch & Lomb и Orbscan, которые сочетают возможности разных методов проведения диагностических обследований, что облегчает выявление заболевания.
Лечение кератоконуса
Сегодня медицина пока не может предложить пациентам с кератоконусом убедительно эффективных лекарственных средств, способных предотвращать развитие или излечивать данное заболевание. Однако затормозить его прогресс можно, если элементарно не тереть больной глаз.
В случае неэффективности коррекции очками или мягкими контактными линзами, пациенту может быть предложено консервативное лечение кератоконуса жесткими контактными линзами либо оперативное лечение заболевания. Хирургия кератоконуса особенно многообразна и включает следующие методы: сквозная и послойная кератопластика, вживление интрастромальных колец, асимметричная радиальная кератотомия, эпикератофакия, коллагеновый кросслинкинг роговицы.
Кератоконус и контактные линзы
Искажение видимых объектов на ранних стадиях заболевания может быть исправлено очками для небольшой степени близорукости и астигматизма, вызванных кератоконусом. При развитии заболевания безусловным выбором коррекции зрения становится постоянное ношение контактных линз. Подбор линз строго индивидуален, ведь единого их дизайна, идеально подходящего при всех типах и стадиях кератоконуса, не существует.
Мягкие контактные линзы. Применение таких линз ограничено, ведь при покрытии аномальной поверхности роговицы, они принимают ее форму. В этом случае, между линзой и роговицей отсутствует пространство заполненное слезной жидкостью, что снижает эффективность преломляющей роговичной поверхности.
Газопроницаемые жесткие контактные линзы. Это основной метод коррекции зрения при данном заболевании. Они способствуют исправлению аномальной формы роговицы. Кроме того, жесткие линзы в связке со слезной жидкостью в пространстве между линзой и роговичной поверхностью, становятся новой преломляющей поверхностью глаза.
Двухслойные линзы. Состоящие из двух слоев, комбинированные линзы применяются в особо сложных случаях: при непереносимости жестких линз, истончении верхушки роговицы, эпителиальной эрозии, центральных помутнениях роговицы. Подобная оптическая система включает жесткую линзу и мягкую, прилегающую к поверхности глаза.
Радиальная кератотомия
Радиальная кератотомия – одна из хирургичских техник лечения миопии, разработанная выдающимся советским офтальмологом С. Федоровым. Для избавления от кератоконуса применяют одну из ее модификаций – асимметричную радиальную кератотомию (АРК). Это специфическая хирургическая процедура, с выполнением микроразрезов на роговице, сглаживающих или усиливающих нерегулярность ее формы. Однако, данная операция не получила широкого распространения из-за высокого риска осложнений и нестабильных результатов.
Кросслинкинг
Новым методом, останавливающим развитие кератоконуса, стал роговичный коллагеновый кросслинкинг (C3R/CCL/CXL). Данная процедура способствует увеличению жесткости роговицы, давая возможность ей в дальнейшем сопротивляться деформации.
Кератоконус ослабляет и истончает роговицу, развивается неправильный астигматизм. При кросслинкинге применяется нетоксичные рибофлавин (В2), играющий роль фотосенсибилизатора и дозированное облучение УФ-лучами, отчего внутри ткани возникают свободные радикалы. Эффект — усиление связей коллагеновых микрофибрилл роговичной ткани, что способствует увеличению ее жесткости.
Кросслинкинг — процедура щадящая и довольно простая. Выполняется она под местной капельной анестезией. В ходе операции, в центральной части роговицы удаляют слой эпителия. Перед этим для насыщения стромы применяют раствор рибофлавина, после чего проводят УФ-облучение. Облучение выполняют посредством откалиброванного инструмента примерно тридцати минут. Послеоперационный период почти не отличается от такового после ФРК. Пациент носит предохраняющую линзу и получает местное капельное лечение не менее трех дней, для скорейшей эпителизации операционной раны.
Интрастромальные роговичные кольца
Метод имплантации внутрь роговицы сегментов специальных колец (кераринг) стал новейшим хирургическим способом исправления астигматизма, вызванного кератоконусом неправильного. Операция является полноценной альтернативой пересадки роговицы.
Сегодня применяют 2 типа внутрироговичных колец: Intacs, с гексагональным сечением, а также Ferrara Rings, с формой треугольной призмы. Обычно кольца имплантируются глубоко в роговичную строму. Такие операции выполняются быстро и без боли, под местной анестезией, амбулаторно.
Для процедуры используют вакуумный послойный диссектор или фемтосекундный лазер, с помощью которых создается специальный карман для колец. Предполагается, что действие таких колец заключается в создании выталкивающего давления, которое уплощает верхушку конуса, делая ее форму более естественной. Также большая роль в достижении выравнивающего эффекта принадлежит утолщению прилегающего к сегментам, вышележащего эпителия.
Роговичные кольца для кераринга — Ferrara Rings и Intacs имеют много отличий. Так в первом случае, у колец меньший радиус кривизны и при их установке меньше вероятность возникновения абераций, что объясняется их призматической формой. Ferrara Rings имеют меньший размер и это позволяет разместить их ближе к роговичному центру, что обеспечивает больший эффект. С их помощью возможно исправление близорукости до −12.0D, и этот результат намного лучше, чем у колец Intacs. Однако пациенты с большим диаметром зрачка при установке Ferrara Rings могут отмечать появление бликов. В этом случае показана имплантация Intacs.
Результаты лечения интрастромальными кольцами, как правило, положительные, со значительным уменьшением степени астигматизма и улучшением остроты зрения. Особенно хорошие результаты достигаются при легкой и средней степенях кератоконуса.
Среди возможных осложнений процедуры можно назвать перфорации передней камеры, присоединение инфекции, возникновение асептического кератита и послеоперационное выталкивание кольца. В случае необходимости кольца легко удаляются, после чего роговица возвращается к исходному состоянию.
Трансплантация роговицы
Операцию по трансплантации роговицы называют кератопластикой. При ее выполнении поврежденная роговичная ткань пациента замещается здоровой донорской. Это значительно улучшает зрение и облегчает боль в пораженном глазу. Кератопластику назначают при серьезной деформации роговицы вследствие заболевания, инфекции, травмы или неадекватного предварительного лечения.
Операция может заключаться в удалении части помутневшей ткани роговицы (послойная кератопластика) или всех слоев полностью (сквозная кератопластика) с замещение подходящим трансплантатом. При кератоконусе пересадка роговицы требуется в 10-20% случаев заболевания.
Успешность кератопластики, после чего пациент обретает хорошее зрение, составляет не менее 90%, что является весьма высоким показателем. Восстановление зрения после проведенной кератопластики происходит не сразу. Нередко на это уходит несколько недель или месяцев, в очень редких случаях процесс может растянуться на год.
Наиболее частыми рисками операции являются:
- Отторжение трансплантата. Процесс возникает из-за атаки иммунной системы пациента на чужеродный элемент. Подобные случаи совсем не редкость и встречаются у каждого пятого прошедшего процедуру пересадки роговицы. В большинстве случаев, после своевременного лечения, отторжения удается избежать. Трансплантат приживается и успешно функционирует. В качестве лечения назначаются препараты стероидной группы в каплях, таблетках, иногда – в инъекциях.
- Инфицирование трансплантата. Ситуация возникает при ослаблении либо разрыве швов, которые удерживают лоскут на месте и является крайне серьезной. Если инфекция не поддается лечению, пересаженный трансплантат может отмереть, в худшем случае, возможна потеря глаза.
- Глаукома. Применение стероидных препаратов после трансплантации, способно вызывать стойкое повышение ВГД, которое постепенно повреждает глазной нерв.
- Отслойка сетчатки. После сквозной кератопластики, подобное состояние наблюдается только в 1% случаев. Хорошо лечится хирургическим способом.
В нашей клинике разработана уникальная авторская методика лечения кератоконуса на терминальных стадиях, которая позволяет не только сохранить собственную роговицу и остановить заболевание, но и значительно улучшить зрение — записывайтесь на консультацию к профессору Татьяне Юрьевне Шиловой уже сегодня!
Источник