Кератопатия роговицы после операции
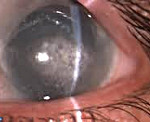
Кератопатия – это группа гетерогенных заболеваний роговицы, которые приводят к развитию схожей клинической картины. Вне зависимости от формы общими проявлениями патологии являются гиперемия, ощущение инородного тела или песка в глазах, светобоязнь, болевой синдром. Для установления диагноза необходимо собрать анамнестические данные, провести внешний осмотр и биомикроскопию при помощи щелевой лампы. Лечение включает в себя этиотропную (в зависимости от формы заболевания) и патогенетическую терапию (увлажнение роговицы препаратами искусственной слезы, наложение давящей повязки).
Общие сведения
Кератопатия представляет собой группу заболеваний приобретенного или врожденного генеза, которые сопровождаются нарушением целостности поверхностных слоев роговицы. Афакическая, псевдоафакическая, кордароновая и нейротрофическая кератопатии наиболее часто развиваются в пожилом возрасте, что обусловлено органическими изменениями органа зрения. Липоидное поражение эпителиоцитов роговой оболочки носит наследственный характер и проявляется в пубертатном периоде. Другие формы кератопатии в офтальмологии одинаково часто встречаются среди всех возрастных категорий. Мужской пол более предрасположен к развитию данной патологии. В случае врожденных форм кондукторами заболевания являются женщины.
Кератопатия
Причины кератопатии
Прослеживается четкая связь между этиологией кератопатии и ее клинической формой. Наиболее распространенной причиной возникновения нитевидной формы заболевания является синдром сухого глаза, часто сочетающийся с аутоиммунной патологией (синдром Шегрена). В роли провоцирующих факторов также могут выступать кератоконъюнктивит, рецидивирующие эрозии роговицы, наложение моно- или бинокулярной повязки в послеоперационном периоде. В редких случаях патология развивается на фоне перенесенной нейротрофической или хронической буллезной формы. Экспозиционная кератопатия возникает вследствие пересыхания постоянно открытой роговой оболочки. Данное состояние наблюдается при параличе лицевого нерва, эктропионе, ночном лагофтальме или после блефаропластики.
Вирус простого герпеса, инсульт, осложнения после оперативного вмешательства на тройничном нерве, доброкачественные или злокачественные новообразования приводят к нарушению иннервации и трофики роговицы. В свою очередь, действие высоких температур или ультрафиолетовое излучение является триггером развития термической или ультрафиолетовой кератопатии. Наиболее распространенные причины лентовидной формы – хронический увеит, интерстициальное воспаление роговой оболочки, глаукома. Реже патология возникает на фоне гиперкальциемии, подагры или хронической ртутной интоксикации.
Афакическая или псевдоафакическая буллезная кератопатия являются следствием комбинации таких факторов, как повреждение эндотелия (первичная дистрофия Фукса), внутриглазной отек, трение стекловидного тела или искусственного хрусталика о роговую оболочку. Как правило, заболевание развивается после факоэмульсификации, имплантации искусственной оптической линзы или оперативного вмешательства по поводу глаукомы. Липоидная форма чаще имеет наследственное происхождение или связана с приобретенным нарушением липидного обмена. Лекарственно-индуцированной патологией является только повреждение роговицы вследствие продолжительного приема Кордарона. Этиология развития поверхностной точечной кератопатии Тайгесона не установлена.
Симптомы кератопатии
С клинической точки зрения выделяют нитевидную, экспозиционную, нейротрофическую, лентовидную, афакическую, псевдоафакическую, кордароновую, липоидную, термическую, ультрафиолетовую формы и поверхностную точечную кератопатию Тайгесона. Общими симптомами для всех вариантов являются гиперемия глаз, ощущение инородного тела, светобоязнь и боль в глазах разной интенсивности. Специфический признак – помутнение роговицы, которое пациенты выявляют самостоятельно. Степень снижения остроты зрения зависит от выраженности бельма и отека. Отечность роговой оболочки чаще развивается после травмы.
Для экспозиционной кератопатии характерно усиление клинических проявлений в утреннее время и их снижение в течение дня. При нейротрофическом происхождении к основной симптоматике присоединяются отек век и потеря чувствительности роговицы. Клиника повреждений роговой оболочки при воздействии высокой температуры или ультрафиолетового излучения сходна. Классические проявления дополняются слезотечением, снижением остроты зрения, появлением «тумана» или «пелены» перед глазами. Ранним признаком болезни является ощущение рези или жжения глаз. Выраженность симптомов нарастает спустя 6-12 часов после действия этиологического фактора.
Поверхностная точечная кератопатия Тайгесона представляет собой двухстороннее поражение глаз, характеризующееся хроническим течением с этапами обострений и ремиссий. Острота зрения снижается незначительно. Особенностью афакической буллезной формы является отечность роговицы в зоне удаления хрусталика. Как правило, патология развивается после оперативного вмешательства по поводу катаракты. Бессимптомное течение наблюдается только при лентовидной кератопатии. Выраженность клинических проявлений кордароновой формы зависит от длительности приема и дозировки препарата. Применение Кордарона или Амиодарона в течение 6 месяцев в стандартной дозе провоцирует развитие кератопатии в среднем у 85% пациентов.
Диагностика кератопатии
Основными методами диагностики кератопатии являются наружный осмотр глаз и биомикроскопия с использованием щелевой лампы. Дополнительно проводятся визометрия, офтальмоскопия и тонометрия. Наружный осмотр при нитевидной кератопатии позволяет выявить короткие образования, состоящие из эпителиоцитов и слизи. Данные структуры напоминают нити, которые крепятся к передней поверхности роговицы. Для лучшей визуализации применяется окрашивание флуоресцеином, поскольку нитевидные элементы способны накапливать данный краситель. При помощи биомикроскопии можно обнаружить инъекцию конъюнктивы и поверхностный точечный кератит. Последний также определяется при термическом или ультрафиолетовом повреждении роговицы.
При экспозиционной кератопатии необходимо оценить функцию смыкания глаз. У большинства пациентов выявляется деформация век или патология лицевого нерва. Биомикроскопия позволяет подтвердить вторичный кератит в нижних отделах роговицы. При нейротрофическом поражении роговой оболочки дефекты эпителия хорошо окрашиваются флуоресцеином. Язвенные дефекты чаще имеют овальную форму с серыми возвышенными краями. Если не удается установить этиологию заболевания, необходимо провести МРТ головного мозга на предмет инсульта или опухолевого образования. При кератопатии Тайгесона результаты биомикроскопии неоднозначны. В центральных отделах обнаруживаются помутнения роговицы серо-белого цвета, которые чаще имеют неправильную форму, возвышенные края и не окрашиваются синтетическими красителями.
Лентовидная форма заболевания характеризуется образованием в зоне пальпебральной щели на уровне передней пограничной мембраны кальцинатов в виде бляшек пористой структуры. Для установления этиологии необходимо определить уровень кальция и мочевой кислоты в крови. При буллезной кератопатии следует оценить состояние роговицы на предмет дефектов поверхностного слоя. Методом ангиографии с флуоресцеином можно выявить кистозный отек макулы. При помощи тонометрии необходимо установить степень повышения внутриглазного давления. Липоидная и кордароновая кератопатия сопровождаются появлением патологических включений в эпителиоцитах, что обусловлено накоплением продуктов метаболизма медикамента или липидного обмена. Их наличие можно подтвердить при помощи электронной микроскопии. Всем пациентам нужно определить остроту зрения путем визиометрии и оценить состояние глазного дна методом офтальмоскопии.
Лечение кератопатии
При всех формах кератопатии лечебные мероприятия следует начинать с этиотропной терапии основного заболевания. Патогенетическое лечение сводится к увлажнению роговицы (при отсутствии дефектов) препаратами искусственной слезы и увлажняющими мазями. При нитевидной кератопатии показано удаление патологических образований под регионарной анестезией. При лентовидной форме нужно провести снятие бляшки с последующим использованием антибиотиков. Повреждение роговой оболочки вследствие высыхания требует наложения специальной повязки, которая будет удерживать веки в закрытом состоянии до момента устранения основного заболевания (эктропион, лагофтальм).
Тактика лечения нейротрофической кератопатии зависит от результатов биомикроскопии. При выявлении точечных повреждений рекомендовано использование препаратов искусственной слезы. Небольшой дефект можно устранить при помощи местного применения эритромициновой мази и давящей повязки на 24 часа. Далее мазь используют 3-4 раза в день в течение 4 дней. При обнаружении инфицированной язвы роговицы необходимо назначить антибактериальную терапию на фоне мидриатиков. Лечение повреждений роговицы термического или ультрафиолетового происхождения включает в себя местное использование М-холиноблокаторов, симпатомиметиков и антибактериальной мази, а также повязки на 24 часа. При выраженном болевом синдроме показан пероральный прием анальгетиков.
Средняя и тяжелая форма кератопатии Тайгесона является показанием к назначению топических глюкокортикостероидов или применению терапевтических контактных линз. При буллезном поражении роговицы рекомендованы капли хлорида натрия для купирования отека и противоглаукомные препараты при повышении ВГД. Прогрессирующее снижение остроты зрения требует трансплантации роговицы.
Прогноз и профилактика кератопатии
Специфических мер по профилактике кератопатии не разработано. Пациентам рекомендуется следить за гигиеной глаз. При продолжительной зрительной нагрузке следует использовать специальные средства для увлажнения роговицы, делать гимнастику и кратковременные перерывы. Пациентам с генетической предрасположенностью или при приеме Кордарона на протяжении 6 месяцев необходимо 2 раза в год проходить обследование у офтальмолога.
При своевременном лечении прогноз при кератопатии для жизни и трудоспособности благоприятный. Прогрессирование патологии может быть причиной полной утраты зрения, что приводит к инвалидизации пациента.
Источник
Астахов С.Ю.
В России катаракта находится на первом месте среди заболеваний, ведущих к слепоте в пожилом возрасте (58%), и на третьем месте среди заболеваний, приводящих к инвалидности по зрению (12%). Из 10000000 больных катарактой 3600000 пациентам проводится консервативное лечение, и только 400000 больным назначается консультация офтальмохирурга.
Почти во всех станах мира факоэмульсификация катаракты проводится амбулаторно с хорошими результатами. Осложнения операции в виде послеоперационной кератопатии могут быть связаны со следующим:
• выполнение операционных разрезов;
• воздействие ультразвука;
• появление агрессивного (токсического) эффекта пред — и интраоперационной подготовки, а также послеоперационной терапии;
• освещение микроскопа.
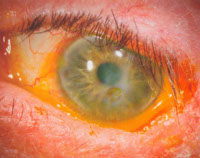
Проблемы с роговицей в послеоперационном периоде появляются, прежде всего, у пациентов с исходными роговичными изменениями (рис. 1). Наличие у пациентов рубцов после радиальной кератотомии, помутнения роговицы после травм или кератитов, клапана Ахмеда или Express —дренажей заставляют хирурга более осторожно готовиться к операции. Для того чтобы снизить риск послеоперационных осложнений, хрусталик должен иметь минимальное количество помутнений. При плотной катаракте время экспозиции и мощность ультразвука значительно возрастают, от чего, несмотря на протекторные свойства вискоэластиков, страдают окружающие ткани.
Повреждающее действие ультразвука может быть обусловлено квалификацией оперирующего хирурга, длительностью операции и глубиной работы в передней камере.
Следует помнить, что, планируя имплантацию переднекамерной ИОЛ или удаление хрусталика через большой разрез, мы также можем ухудшить состояние роговицы.
Серьезной проблемой, связанной в основном с большими разрезами, помимо астигматизма, является врастание эпителия в переднюю камеру (рис. 2). В эпоху бесшовной микроинвазивной хирургии количество осложнений, обусловленных операционными разрезами, значительно снизилось. По некоторым исследованиям, при сравнении разрезов различных размеров было выявлено, что результаты операции с основным доступом 3,0 и 2,75 мм были хуже, чем при разрезе 2,2 мм.
В то же время уменьшение его размера до 1,8 мм не дало никаких преимуществ. Однако в этом исследовании использовались стандартные модели ИОЛ, не всегда предназначенные для имплантации через подобный доступ. Вполне естественно, что в этом случае канал расширялся и травмировался при прохождении по нему интраокулярной линзы, и при этом утрачивались все преимущества микроразреза.
Уменьшение диаметра разреза при использовании специальных моделей ИОЛ в значительной степени уменьшает операционную травму. Но даже при проведении факоэмульсификации через разрез 1,8 мм чувствительность роговицы в височном квадранте, а также проба по Норну резко снижаются в первые сутки и восстанавливаются лишь через месяц. Плотность бокаловидных клеток конъюнктивы резко снижается в первые сутки и не возвращается к исходной даже спустя 3 мес. (отмечается высокая корреляция с длительностью операции).
Формирование операционных разрезов при помощи фемтосекундного лазера обеспечивает лучший профиль операционных разрезов и адаптацию краев раны, а так же меньший отек роговицы. Кроме того, снижение процента потери эндотелиальных клеток происходит опосредованно за счет меньшего количества манипуляций в передней камере, уменьшения энергии ультразвука и времени факоэмульсификации.
Так как факоэмульсификация всегда ведет к потере клеток эндотелия роговицы, при малейшем подозрении на эндотелиальную дистрофию необходимо проверить плотность эндотелиальных клеток. Современные ирригационные растворы (BSS —Plus и Ringer), так же как и вискоэластики, в значительной степени защищают эндотелиоциты, но, тем не менее, нужно помнить, что 1700 кл/мм² (в пожилом возрасте) является нижней границей нормы, а при плотности 600 —800 кл/мм² начинается декомпенсация процесса и отек роговицы. Такие пациенты должны быть осведомлены о возможности кератопластики после удаления катаракты.
Помимо эндотелиально —эпителиальной дистрофии роговицы после факоэмульсификации, хирург может столкнуться с различными индуцированными изменениями роговицы. К ним относятся поверхностный точечный кератит, эпителиопатия, ускорение времени разрыва слезной пленки, появление или усиление признаков синдрома «сухого глаза» (ССГ).
В процессе операции может возникнуть отслойка десцеметовой мембраны. При небольших ее отрывах происходит ее самостоятельное прилегание. При отслоении большого лоскута его необходимо уложить на место, оставив в передней камере пузырек воздуха.
В случае полной потери участка десцеметовой мембраны происходят грубые изменения эндотелия.
Минимальные проявления отслойки, а также изменения тканей в область формирующегося рубца роговицы, можно увидеть при помощи оптической когерентной томографии переднего отрезка глаза.
Редким, но довольно тяжелым осложнением операции по поводу катаракты является TASS —синдром.
Это острое неинфекционное послеоперационное воспаление переднего отрезка, развивается в течение 12 —48 часов после проведения операции и клинически характеризуется резким снижением зрения, диффузным отеком роговицы, выпотом фибрина в переднюю камеру, иногда формированием гипопиона, возможным повышением ВГД (рис. 3).
Источниками токсической реакции могут быть:
• ирригационные растворы;
• вещества, вводимые внутрь глаза в ходе операции (анестетики, антибиотики и др.);
• детергенты и энзимы, оставшиеся на инструментах и в просвете наконечников для факоэмульсификации, а также канюль после обработки и стерилизации;
• остатки вискоэластиков и хрусталиковых масс;
• глазные капли и мази, попавшие внутрь глаза при плохой герметизации разрезов.
Спорным моментом является тенденция в некоторых странах внутрикамерного введения антибиотиков.
Токсическое действие на роговицу оказывают и почти все препараты, которые назначаются в послеоперационном периоде – антибиотики, антисептики, мидриатики, анестетики, НПВС и кортикостероиды. Их воздействие на роговицу усиливается содержащимися в них консервантами.
Положительные свойства консервантов:
• служат для поддержания стерильности и стабильности раствора;
• облегчают проникновение действующего вещества внутрь глаза.
Отрицательные свойства консервантов:
• дестабилизируют слезную пленку, разрушают ее липидный компонент, ускоряя испарение;
• разрушают межклеточные контакты;
• имеют цитотоксический эффект;
• вызывают аллергические реакции.
Нарушение барьерной функции эпителия ведет к отеку глубоких слоев роговицы. Считается, что бесконсервантные формы препаратов лучше, однако отсутствие консерванта не всегда является преимуществом. Лишение капель бензалкония хлорида приводит к росту пенициллин —резистентой микрофлоры, а золотистый и эпидермальный стафилококк являются основной причиной эндофтальмитов, очень трудно поддающихся лечению. Из фторхинолонов наименьшей токсичностью обладают Офтаквикс (левофлоксацин) и Флоксал (офлоксацин), наибольшую токсичность в этой группе препаратов имеет Ципромед (ципрофлоксацин) (рис. 4).
Последствием неблагоприятного действия на роговицу анестетиков и других препаратов с консервантами, а также избыточного освещения микроскопа во время операции после факоэмульсификации является возникновение или усиление проявлений ССГ, поэтому хирургу стоит выявлять группы риска и обеспечивать своевременное лечение ССГ на дооперационном этапе.
В послеоперационном периоде необходимо назначить препараты искусственной слезы. При персистирующем эпителиальном дефекте (рис. 5) в обязательном порядке назначается Корнерегель. Декспантенол, входящий в состав Корнерегеля, помимо стимуляции регенерации тканей, снижает активность воспалительного процесса и уменьшает отек роговицы, что облегчает процесс физиологической дислокации эпителия от периферии к центру роговицы. Применение этого препарата ускоряет зрительную реабилитацию пациентов, а более регулярная укладка коллагеновых волокон обеспечивает плотный контакт эпителия со стромой роговицы, то есть обеспечивает профилактику формирования хронической рецидивирующей эрозии.
Обычно параллельно со стероидами назначаются НПВС, а в случае возникновения проблем при использовании кортикостероидных препаратов возможен полный переход на НПВС (Индоколлир).
Изменения, индуцированные факоэмульсификацией:
• поверхностный точечный кератит, эпителиопатия (рис. 6);
• сквамозная метаплазия эпителиальных клеток конъюнктивы (особенно в нижнем своде);
• ускорение времени разрыва слезной пленки;
• изменение показателей теста Ширмера;
• появление признаков ССГ у пациентов с исходно нормальными показателями.
Несколько примеров до — и послеоперационного ведения пациентов с высоким риском развития или усиления кератопатии после факоэмульсификации.
Пациент А., атопический дерматит, розацеа, персистирующая эпителиопатия (рис. 7). За две недели до операции назначены Циклоспорин А, Хиломакс —Комод, Вит —А —Пос.После операции проведен короткий курс кортикостероидов (1 неделя), Индоколлира (2 недели) с возвращением к Циклоспорину.
Пациент Б., дистрофия роговицы Когана (рис. 8). Большое количество интраэпителиальных микрокист приводит к развитию неправильного астигматизма. В послеоперационном периоде после замены хрусталика больному была выполнена ФТК с хорошим рефракционным результатом.
Пациенты В., Г., стромальная облаковидная дистрофия Франсуа и дегенерация по типу «крокодиловой кожи» (рис. 9). Несмотря на настораживающий вид роговицы, этот тип дистрофии неопасен и противопоказаний к факоэмульсификации нет.
Пациент Д., периферическое истончение роговицы (рис. 10). До операции назначен циклоспорин А, в послеоперационном периоде применен короткий курс стероидов и три недели инстилляций Индоколлира. В качестве стимуляторов регенерации эпителия использовали Корнерегель и ВитА —Пос.
Пациент Е., стрии Haab’а (рис. 11).
Особенностью являются врожденные разрывы десцеметовой мембраны, не склонные к прогрессированию. Для таких больных необходим щадящий режим факоэмульсификации, а также назначение стимуляторов регенерации роговицы в послеоперационном периоде.
Источник


