Как изменить роговицу глаз
В современном мире происходит быстрое развитие медицины. Достижения наблюдаются во всех сферах. Это касается хирургических и терапевтических методов лечения, диагностики, научных открытий. Не исключение и офтальмология. С появлением микрохирургической техники операции на глазах стали гораздо безопаснее и эффективнее. Преимущества современной офтальмологии – это быстрое и безболезненное восстановление зрения. Пересадка роговицы глаз, которая раньше казалась невозможной, сейчас проводится во всех специализированных центрах. В результате кератопластики множество людей вновь обретают способность видеть окружающий мир.
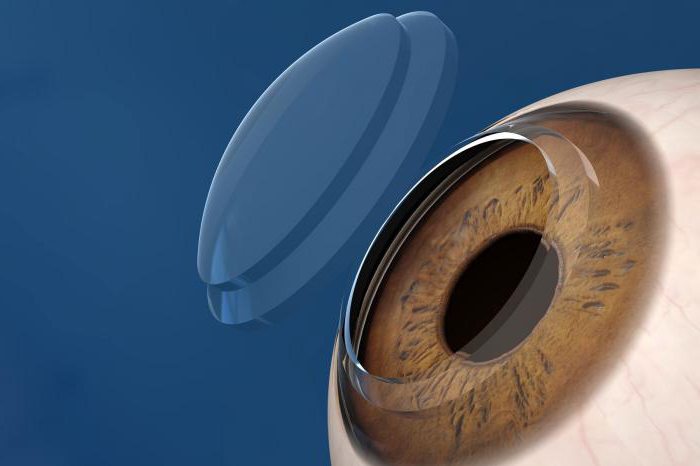
Пересадка роговицы глаз – это что?
Данная операция имеет научное название – кератопластика. Также ее называют трансплантацией роговицы глаза. Так как этот орган зрения не имеет кровоснабжения, в большинстве случаев он приживается и операция считается успешной. После кератопластики зрение значительно улучшается или полностью восстанавливается. В основном распространена донорская пересадка роговицы глаз. Производится замена поврежденных частей или органа в целом. В некоторых случаях производят трансплантацию искусственным материалом. Чаще всего эта операция проходит под общим наркозом. Тем не менее часть специалистов рекомендует делать кератопластику при помощи местной анестезии. Эффективность операции наблюдается практически всегда, а осложнения после пересадки роговицы крайне редки. По этим причинам кератопластика является востребованным методом лечения во всем мире.

В каких случаях делают пересадку роговицы?
Операция по пересадке роговицы глаза проводится лишь по строгим показаниям. В большинстве случаев причиной повреждения органа становятся травмы и воспалительные заболевания. В обоих случаях наблюдается значительное ухудшение зрения или полная потеря видимости (реже). Иногда кератопластику проводят с косметической целью. Выделяют следующие причины, по которым делают операцию:
- Бельма на глазу. Причинами могут стать как дистрофические заболевания, так и травмы органа зрения.
- Ретинопатия. Имеются в виду те формы, которые не поддаются терапевтическому лечению. К ним относятся дистрофическая, буллезная ретинопатия.
- Травмы роговицы. Могут возникать при попадании различных инородных тел в глаз.
- Химические ожоги.
- Истончение слоя роговицы. Наблюдается при таком заболевании, как кератоконус.
- Язвенные и эрозивные дефекты.
- Рубцы.
- Помутнение роговицы. Обычно является следствием лазерных процедур.
- Косметические дефекты.
Противопоказания к проведению кератопластики
В большинстве случаев микрохирургия глаза – это область медицины, которая является широкодоступной. Противопоказания к проведению операций на органах зрения встречаются редко. Кератопластику проводят всем желающим, имеющим перечисленные дефекты. Возрастных ограничений для данной операции не существует. Тем не менее выделяют 3 состояния, при которых кератопластика запрещена. К ним относятся:
- Бельма на глазу, которые имеют кровоснабжение. Наличие сосудов делает операцию по трансплантации роговицы неэффективной.
- Сочетание бельм и повышенного внутриглазного давления (глаукомы).
- Сопутствующие заболевания, при которых высока вероятность отторжения трансплантата. К ним относятся иммунологические патологии, декомпенсированный сахарный диабет.
Какие бывают разновидности кератопластики
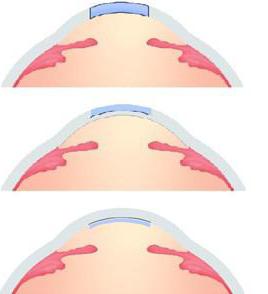
Как и большинство операций, кератопластика может проводиться по-разному. Это зависит от вида трансплантата (донорская или искусственная роговица), величины и глубины дефекта. Кератопластика может быть тотальной и частичной. В первом случае производится замена всей роговицы. Во втором – части органа, размер трансплантата при этом составляет от 4 до 6 мм. Помимо этого, иногда выполняется субтотальная ретинопластика. Под ней подразумевается замена роговицы практически по всей площади, за исключением небольшого ободка (1-2 мм), находящегося вокруг лимба. В зависимости от глубины поражения выделяют сквозную и послойную пересадку. В первом случае дефект занимает всю толщу органа. Послойная ретинопластика может быть передней и задней (поражена наружная либо внутренняя стенка роговицы). В качестве донорского органа используют трупный материал, в том числе от новорожденных. Искусственный трансплантат изготавливают в специальных лабораториях.
Как подготовиться к кератопластике?
Микрохирургия глаза, как и другие виды оперативных процедур, подразумевает подготовку перед выполнением вмешательства. В первую очередь необходимо провести терапевтическое лечение воспалительных процессов. Это касается любых инфекций глаза и век (конъюнктивит, иридоциклит). После лечения инфекции проводится полная диагностика органов зрения. Выполняется офтальмологическое обследование, лабораторные анализы (ОАК, ОАМ, биохимия крови). Также необходимо выяснить, какие имеются патологии у пациента. Это является очень важным, так как некоторые заболевания могут быть противопоказаниями для проведения операции. Накануне ретинопластики необходимо соблюдать «голодный режим».
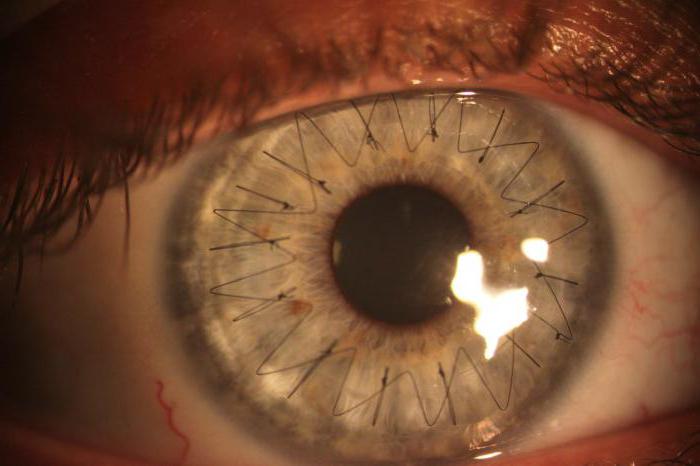
Техника проведения пересадки роговицы
Операция по трансплантации роговицы проводится с помощью специального микрохирургического оборудования. Чтобы произвести ретинопластику, выполняют как традиционное хирургическое вмешательство, так и лазерную процедуру. В последние годы второй метод считается более предпочтительным, так как при этом сокращается послеоперационный период и снижается риск осложнений. Пересадка роговицы глаз имеет определенную технику выполнения. Сначала больного укладывают на кушетку и производят обезболивание. После этого фиксируют веки и глаз (за край склеры). Следующий этап – это удаление поврежденного органа или его части (выполняется лазером или хирургическим инструментом). Далее проводится трансплантация роговицы. Заключительный этап подразумевает осмотр швов, осмотр на наличие осложнений.
Послеоперационный период при кератопластике
После пересадки роговицы глаза пациент должен находиться под медицинским наблюдением хотя бы несколько часов. Несмотря на то что больного отпускают домой, ему необходимо проходить обследование у офтальмолога. Также после операции рекомендуется щадящий режим для глаз (минимум нагрузок на орган зрения). При хирургической коррекции швы снимают через несколько месяцев (до года). Возможные осложнения кератопластики – это кровотечение, воспалительный процесс, отторжение трансплантата. В этих случаях появляются неприятные ощущения, светобоязнь, зуд и т. д. Любые симптомы являются поводом для срочного обращения к офтальмологу.

Пересадка роговицы глаза: отзывы специалистов
По мнению врачей ретинопластика является безопасным и эффективным методом восстановления зрения. Ее рекомендуют всем больным, не имеющим противопоказаний. Пациенты остаются довольны операцией. Зрение сохраняется в течение многих лет после трансплантации, а осложнения встречаются очень редко. На данный момент преимущественной считается лазерная пересадка роговицы глаза. Стоимость операции зависит от выбора клиники. Средняя цена составляет 50-70 тысяч рублей за один глаз. При выборе искусственного трансплантата стоимость увеличивается вдвое.
Источник
Кем бы вы ни были — кареглазой блондинкой или голубоглазым брюнетом, наверняка вам порой хотелось узнать, как бы вы выглядели, например, с зелеными глазами. Но не все знают, что есть немало факторов, в том числе питание и эмоции, способных изменить радужную оболочку даже без операций. Мы расскажем вам самое интересное, а еще покажем на примере звезд, как кардинальное изменение цвета глаз меняет внешность.
AdMe.ru собрал для вас интересные факты о том, как и почему может меняться цвет глаз человека.
1. Как настроение влияет на цвет глаз
Яркие эмоции — это всегда встряска для организма. При бурной радости или сильном гневе у нас меняется не только частота сердцебиения, ускоряется дыхание или, наоборот, перехватывает дух, но также происходит заметное акцентирование цвета радужной оболочки. Он может стать более насыщенным, иногда темным, иногда более светлым.
Пожалуй, наиболее чистый цвет можно наблюдать у людей, переживающих счастливые моменты.
2. Содержание меланина и возраст
Если малыш родился с сине-серыми глазами, то вас вполне может ожидать сюрприз. Секрет голубых глаз, называемый еще «эффект неба», кроется в малом содержании меланина в радужке, поэтому свет рассеивается, а принизкой плотности волокон стромы он проявляется еще ярче — как синий. И у большинства малышей на 3–18-м месяце жизни цвет глаз может потемнеть, если произойдет накопление меланоцитов в радужке. В частности, у жителей горных регионов нередко бывает, что синий трансформируется в ореховый. Во многом это зависит от цвета глаз родителей. Иногда в полной мере цвет проявляется к 10–12 годам.
А вот у малышей, родившихся с карими глазами, все стабильно, это их яркий оттенок на всю жизнь. За счет высокого содержания меланина внешний слой радужки поглощает и отражает свет, что дает коричневый. К слову, у кареглазых людей есть особый бонус — более низкий процент глазных заболеваний, но нужно обязательно носить солнцезащитные очки. А еще, по данным исследований, в Чехии кареглазых людей обычно воспринимают как более надежных, зато у светлоглазых женщин меньше проблем с негативом и депрессиями.
Кстати, последние исследования показали, что на цвет глаз влияет около 16 генов, что значительно затрудняет прогнозирование.
3. «Живое» питание и очистка организма от токсинов
В нетрадиционной медицине существует теория о взаимосвязи между цветом радужной оболочки и состоянием внутренних органов. Это направление называетсяиридология, но из-за отсутствия твердой доказательной базы пока относится к псевдонаучным. А вот доктор Роберт Морзе, специалист по детоксикации, пациентами которого были около 1/4 млн человек, уже давно увлекающийся иридодиагностикой, отмечает: по его наблюдениям, верхний квадрант глаза связан со здоровьем мозга, а внутренний круг — с пищеварительной системой. При этом он говорит, что обилие свежих фруктов и овощей в рационе может заметно изменить цвет глаз, и создал серию видео о своих исследованиях.
Одна девушка, 6 лет использующая его методику сырых диет, поделилась фото, на которых видно, как изменился цвет ее глаз. По словам доктора, обилие желтоватого оттенка говорит о большом количестве токсинов. Наладив работу кишечника, девушка наблюдала изменение цвета глаз от зеленовато-коричневого до более светлого и яркого оттенка, а также безупречную белизну белков. При этом детоксиколог отмечает, что пигмент у каждого человека уникален и требует индивидуального анализа. А о продуктах он рассказывает, что шпинат помогает сохранить молодость глаз и дарит им яркость, мед может дать более светлый оттенок, морепродукты делают цвет более сочным, а еще на оттенок влияют оливковое масло, лук, орехи.
4. Макияж и гардероб могут изменить оттенок глаз
У женщин есть волшебный инструмент, с помощью которого они могут заметно изменить оттенок глаз или сделать его более насыщенным. А «волшебные палочки» — это макияж в различных оттенках, одежда, цвет волос и украшения. Например, девушки с карими глазами с помощью нарядов золотистого, розового и салатового цветов могут заметно «осветлить» радужку.
А голубоглазые или зеленоглазые эффектно усилят сочность цвета глаз, используя украшения из бирюзы, изумрудов и камней синих оттенков. При этом нейтральные белый, серый и черный цвета дадут возможность показать истинный цвет глаз. Кстати, если вы носите очки, попросите вашего специалиста подобрать их с AR-линзами, которые будут более комфортны для вас, а также нейтрализуют блики, что позволит окружающим видеть цвет ваших глаз без искажений.
5. Солнечный свет и место проживания
Глаза карих оттенков — самые распространенные на земле: их можно встретить у 70 % населения мира на всех континентах — от Австралии до Северной и Южной Америки. А в некоторых регионах почти у всех жителей — у 95 % японцев, коренных жителей Китая, Ближнего Востока, Южной Америки, Южной Европы и Океании. В США почти половина жителей — кареглазые.
Людей с голубыми глазами больше всего в Северной Европе: в Эстонии, Дании и Финляндии — у 89 % населения, в Германии — у 75 %, в Великобритании — у 50 %. Иногда такой оттенок встречается в Сирии, у евреев-ашкеназов, таджиков и у горных памирцев. Кстати, в 2008 году генетики Копенгагенского университета выявили, что голубая радужка — это мутация в гене, возникшая 6–10 тыс. лет назад. Доктор Эйберг отметил, что «изначально у всех были карие глаза, а мутация снизила выработку меланина». По версии ученых, впервые это произошло на северо-западе Черноморья.
А вот зеленый цвет глаз — только у 2 % жителей планеты. Оттенок образовался из-за умеренного содержания меланина и смешения желто-коричневых пигментов. Чаще всего встречается у жителей Испании, Ирландии, России, Бразилии, Исландии, Пакистана. А самый редкий цвет глаз — желтый, он образуется при наличии пигмента липохрома.
6. Лазерное «осветление» цвета глаз
Ранее проводились операции по вживлению импланта, которые подразумевали большой риск, иногда речь шла о потере зрения, как это случилось с одной аргентинской звездой инстаграма. Но с 2011 года начали развивать лазерную коррекцию, которую придумал доктор Грег Хомер из США. С помощью лазера разрушаются клетки меланина, за счет чего радужную оболочку можно «осветлить». То есть люди с карими и черными глазами могут стать голубоглазыми, синеглазыми или сероглазыми.
К слову, длится процедура всего около 20 секунд, а окончательный результат виден через 2–4 недели. Натолкнул Хомера на эту идею друг-дерматолог, выжигающий родинки и пигмент лазером. Первые исследования показали, что на зрение операция не влияет, но, чтобы изучить все последствия, нужно время. Как отметил сам Грег: «Можете смело идти на процедуру, после того как я разрешу ее сделать своей дочери».
7. Люди с глазами-«хамелеонами»
У некоторых людей оба глаза меняют цвет. Этот необычный феномен еще не изучен в полной мере. Но в одном ученые сходятся — это вовсе не заболевание, а уникальная особенность, присущая некоторым людям. Наиболее ярко это проявляется у людей с глазами зелено-голубых или орехово-зеленых оттенков, которые еще называют «Хейзел». Врачи не находят у таких индивидуумов проблем со зрением, нет также подтверждения, что этот «дар» передается генетически.
По наблюдению биологов, равномерное изменение оттенка радужки бывает связано с процессами в нервной и эндокринной системах, но часто причина кроется в рэлеевском рассеянии и количестве меланина. Глаза-«хамелеоны» всегда реагируют на стресс, любовные переживания, усталость, а также причиной изменения цвета может стать окружающая среда и смена климата. А психологи наблюдают в таких людях непредсказуемость и некую склонность к озорству, по сути, речь идет о смеси темпераментов.
Бонус: как выглядели бы звезды с другим цветом глаз
Джулия Робертс
Анджелина Джоли
Моника Беллуччи
Крис Эванс
Меган Фокс
Зак Эфрон
Аманда Сейфрид
А хотелось ли вам когда-нибудь изменить цвет глаз?
3-летняя девочка написала песню о влюбленных динозаврах и разбила сердце всему интернету
6 необъяснимых исчезновений, которые годами мучают сыщиков и любителей мистики
Как проходил и почему провалился эксперимент, в рамках которого люди 2 года прожили в полной изоляции
10+ предметов в вашем гардеробе, с которыми стоит попрощаться в 2020 году. Но мы знаем, чем их заменить
19 приспособлений, которых нет на кухне только у тех, кто о них ничего не знает
15 человек поделились историями, которые вряд ли когда-нибудь с ними повторятся
10 звезд, которые отказались от классического свадебного платья и не прогадали
15 нестыковок и ошибок в «Гарри Поттере», которые никто не замечал почти 20 лет
10+ хитрых приемов, с помощью которых работники общепита манипулируют каждым гостем
19 доказательств того, что между папами и дочками особенная связь
Как снимали фильм «Амели», от которого по сей день порхают бабочки в животе
14 свежих фильмов для тех, кто думает, что уже видел все
20 ярких доказательств того, что все лучше всего познается в сравнении
20 человек, которые завели собаку и теперь разгребают последствия
30 привычных для Китая вещей, которые вызывают сначала шок, а потом жгучее любопытство
Учительница хотела показать детям, почему так важно мыть руки, и провела очень убедительный научный эксперимент
Источник
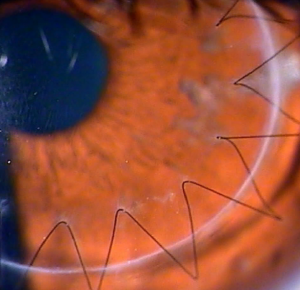
Пересадка роговицы глаза: визуализация швов
Пересадка роговицы (кератопластика) – это микрохирургическая операция, выполняется при помощи операционного микроскопа. Хирург удаляет центральную часть роговицы больного и заменяет ее роговицей здорового донора. Вмешательство длится от тридцати минут до полутора часов и может быть сделано под общим обезболиванием или под местной анестезией.
Всего несколько лет назад пересадка роговицы была синонимом “сквозной кератопластики”, при выполнении которой заменяется вся толщина роговицы. Сегодня существует способ заменить определенные части роговицы, в зависимости от различных патологий, которые поражают глаз.
Ни один из органов чувств не является для человека столь же важным, как глаза. Ведь именно через них люди получают основную информацию об окружающем мире. Потому потеря зрения или даже его сильное ухудшение всегда воспринимается человеком как несчастье.
К сожалению, существует немало факторов, приводящих к слепоте – травмы, воздействие некоторых химических веществ (например, метанола или ряда лекарственных средств), врожденные или приобретенные патологические изменения в глазу, инфекционные поражения глаз, осложнения различных заболеваний (в частности, сахарного диабета). Патологии роговицы занимают не последнее место среди причин полной или частичной потери зрения.
К счастью, в двадцатом веке начала интенсивно развиваться новая область медицины – трансплантология, предметом которой является пересадка органов и тканей от одного человека к другому. Благодаря достижениям в этой сфере стала возможной замена патологически измененных и утративших свои функции органов здоровыми. Это улучшает качество жизни человека и освобождает его от имеющихся проблем.
Сегодня врачи способны успешно сделать пересадку многих органов и тканей, в том числе и роговицы. Что же собой представляет такая операция, когда она нужна и каковы ее результаты?
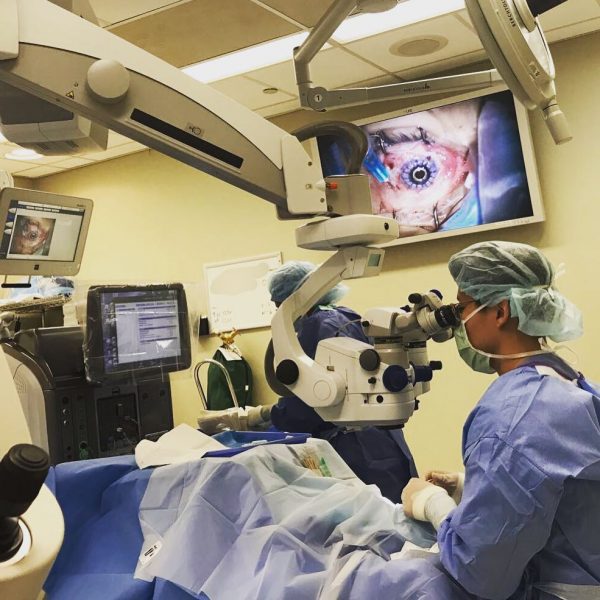
Замена роговицы глаза под микроскопом.
Когда требуется замена роговицы глаза
Роговица представляет собой естественную сферическую линзу, играющую важнейшую роль в восприятии глазом зрительной информации. Она имеет сложную структуру и состоит из поверхностного слоя эпителиальной ткани, мембраны Боумена – бесклеточного образования, расположенного непосредственно под внешним эпителием и стромы – основной части роговицы, состоящей из коллагеновых волокон. За стромой расположена десцеметова мембрана, покрытая внутренним слоем эпителия.
Кровеносные сосуды в роговице отсутствуют, зато в большом количестве имеются нервные окончания, подходящие практически к каждой из клеток эпителиальной ткани.
Отсутствие локальной кровеносной системы в роговице является благоприятным для трансплантации фактором, так как нет необходимости в сложной процедуре соединения сосудов при пересадке. Вообще, замена роговицы является одной из самых простых операций в трансплантологии, так как риск отторжения ткани после ее проведения значительно ниже, чем в случая пересадки других органов.

Пациент перед операцией по замене роговицы глаза
Роговица напрямую соприкасается с окружающей средой и потому уязвима перед такими повреждающими факторами, как механические и химические воздействия, излучения, патогенные микроорганизмы и т.д. Кроме того, она связана с конъюнктивой, а также с белочной и сосудистой оболочкой. Потому воспаления и другие патологические процессы в этих частях глаза могут переходить на нее.
Повреждения и патологии роговой оболочки приводят к образованию помутнений и рубцов, результатом чего становится ухудшение зрения. Потому травмы и заболевания роговицы являются распространенными причинами нарушений зрения различной степени, вплоть до его полной потери. В 50% случаев слепота наступает именно из-за проблем роговой оболочки. Консервативные способы лечения повреждений роговицы не всегда приводят к желаемому результату, и в некоторых случаях требуется ее замена.
Существуют следующие виды патологий роговой оболочки, способных привести к потере ее прозрачности и, как следствие, к слепоте:
- Рубцы и помутнения, возникающие в результате механических травм, термического воздействия и действия агрессивных химических веществ.
- Врожденные нарушения развития роговой оболочки, такие как кератоконус или кератоглобус.
- Врожденная либо приобретенная дистрофия.
- Деформация роговицы.
- Послеоперационные осложнения.
- Воспаления различной природы, называемые кератитами.
- Новообразования в виде кист, фистул и т.д.
Широко известным патологическим изменением роговицы является бельмо – помутнение роговой оболочки, возникшее в результате рубцевания ткани на почве ее язвенного поражения. Выглядит бельмо как белесое пятно, часто полностью охватывающее роговицу.
В ряде жарких стран распространенной причиной повреждения роговицы, приводящего к слепоте, является трахома – инфекционная болезнь глаза, вызываемая мельчайшей бактерией, относящейся к хламидиям. Зараженность населения трахомой в некоторых странах столь велика, что борьба с этим заболеванием возведена в ранг важнейших государственных задач.
Все болезни и повреждения роговицы, приводящие к уменьшению ее прозрачности и серьезному нарушению ее функций, могут быть показаниями ее замене, если лечение иными способами не вызывает заметного улучшения зрения.
Как проводится операция по пересадке роговицы глаза
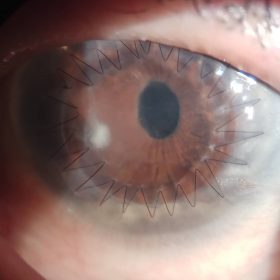
Пациент после трансплантации роговицы глаза
История трансплантации роговой оболочки насчитывает уже более ста лет. Первая удачная операция по замене роговицы глаза была проведена еще в 1905 году. Но прошли долгие десятилетия, прежде чем такая процедура прочно вошла в офтальмологическую практику. Из-за несовершенства техники проведения, а также отсутствия важных знаний и практических наработок, операция давала длительный положительный результат лишь при пересадке малых, размером не более двух миллиметров, участков оболочки. В прочих случаях вскоре после трансплантации наступало помутнение пересаженной ткани. Лишь тогда, когда были усовершенствованы методы консервации глазных тканей, способы наложения швов и хирургические материалы, замена роговицы стала широко практикуемой офтальмологической процедурой, каждый год восстанавливающей зрение тысячам пациентов.
Огромный вклад в развитие глазной трансплантологии – кератопластики – внесли советский ученый академик Владимир Филатов и выдающийся американский врач-офтальмолог испанского происхождения Рамон Касторвьехо.
В зависимости от площади пересаживаемой ткани, трансплантация роговицы глаза может быть полной или частичной.
В настоящее время в офтальмологии применяются следующие виды замены роговой оболочки:
- Сквозная пересадка роговицы.
- Послойная трансплантация роговицы глаза.
Чаще всего применяется первый способ проведения операции. Суть его состоит в замене поврежденной ткани донорским материалом по всей глубине роговой оболочки. Показаниями для проведения такой процедуры являются полное помутнение роговицы, а также ее врожденные патологии (например, кератоконус), травматические повреждения, омертвение ткани, атрофия.
Послойная трансплантация применяется при поверхностном характере повреждения роговой оболочки. Такая операция состоит в замене пораженных областей роговицы прозрачной тканью, взятой от донора. Здоровые участки оболочки при этом не затрагиваются.
Вне зависимости от применяемого способа кератопластики, замена роговой оболочки включает в себя два этапа – подготовку к операции и непосредственно саму пересадку.
Подготовка к трансплантации роговицы глаза
При подготовке к операции пациент должен пройти тщательный медосмотр для исключения противопоказаний к пересадке роговой оболочки. Противопоказаниями могут являться как проблемы общего состояния организма, так и заболевания самих глаз. В число первых входят:
- дефицит витаминов в организме;
- патологии обмена веществ;
- болезни, вызванные бактериальными и вирусными инфекциями;
- беременность;
- почечные патологии;
- зубные болезни;
- заболевания носоглотки;
- гайморит;
- нарушения психики;
- и т.д.
Замена роговицы допустима при закрытой форме туберкулеза легких.
К глазным болезням, являющимся противопоказаниями к трансплантации, относятся:
- болезни кожи век;
- патологические процессы в прилегающих к глазнице тканях, например, воспаления;
- заболевания мейбомиевых желез;
- конъюнктивиты;
- болезни слезных желез;
- заворот век;
- неправильный рост ресниц;
- аномальное строение век и их сращение друг с другом либо поверхностью глазного яблока.
- запущенная глаукома.
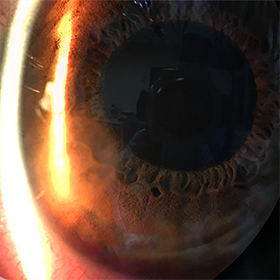
Пересадка искусственной роговицы на данный момент используется только у кошек и собак. Ученые активно ищут способы внедрения применения этого метода на человеке.
При наличии у пациента тех заболеваний, при которых операция противопоказана, вначале производится их лечение (если таковое возможно). Так, в случае врожденного сифилиса больному назначается как минимум два-три курса специального лечения с применением тканевых лекарственных средств и пенициллина.
Трахома не является противопоказанием для трансплантации, но наиболее благоприятным периодом для пересадки является четвертая стадия болезни – когда воспалительный процесс завершен и произошло рубцевание тканей.
Когда проблемы, являющиеся противопоказаниями к трансплантации, устранены, проводится обследование роговой оболочки для установления характера, площади и глубины патологических изменений. Для этого используется щелевая лампа. Кроме того, измеряют толщину роговицы, делают с нее соскоб для исследования на предмет инфекционного заражения, делают биопсию ткани.
Как выполняется сквозная пересадка роговицы
При пересадке роговой оболочки, как правило, применяется общий наркоз. В некоторых случаях операция выполняется и под местным обезболиванием.
После анестезии производится фиксация век с помощью специального приспособления. Затем определяют величину удаляемой области роговицы, и в соответствии с результатом устанавливают требуемые размеры трансплантата. Диаметр пересаживаемого лоскута должен на 0.25 миллиметра превышать размер удаляемого участка. После этого лоскут трансплантата нужной величины вырезают из заготовки.
При проведении операции обеспечивают защиту хрусталика. Для этого сужают зрачок с помощью пилокарпина, закапываемого в глаз.
Для удаления патологически измененной части роговицы применяют трепан, которым предварительно надрезается роговая оболочка. Окончательное отделение удаляемой ткани производится с помощью алмазного ножа или ножниц.
В некоторых случаях после удаления пораженной зоны роговой оболочки требуется проведение дополнительных хирургических процедур в передней глазной камере.
После замены роговицы производится заполнение передней глазной камеры физиологическим раствором и наложение швов. Для фиксации трансплантата используется очень тонкая нить из шелка или нейлона. Когда трансплантация полностью завершена, пациенту делают инъекцию антибактериального и гормонального препарата под конъюнктиву.
Как проводится послойная трансплантация роговицы глаза
Этот вид хирургического вмешательства состоит в неполной замене роговой оболочки при локальном поражении некоторых ее слоев. При проведении операции производится рассечение роговой оболочки на половину или три четверти ее толщины. Лоскут для трансплантации получают путем выделения нужного слоя из донорской роговицы. Для фиксации пересаженной ткани используется непрерывный шов.
Не так давно в практику вошли и такие виды послойной трансплантации, как
- Глубокая передняя трансплантация, при которой производится удаление пораженной зоны роговой оболочки практически на всю глубину – вплоть до десцеметовой мембраны и эндотелиального слоя. Из-за того, что у пациента сохраняются глубокие слои роговицы, риск отторжения трансплантата снижается.
- Задняя послойная трансплантация – когда заменяются только задние слои оболочки. Применяется такая операция при патологических изменениях роговицы со стороны, обращенной внутрь глаза.
Послойный способ замены роговицы является более сложной операцией, чем сквозная трансплантация. Выполняется такое хирургическое вмешательство с помощью лазера, обеспечивающего точность при расслоении роговицы. Но опасность отторжения трансплантата при этом способе проведении операции меньше, чем в случае традиционной кератопластике. Потому послойная трансплантация все больше и больше входит в офтальмологическую практику.
Глаз после пересадки роговицы
В течение нескольких дней после трансплантации за состоянием пациента наблюдают врачи. Для предотвращения инфекционных и других осложнений ему назначают гормональные, антибактериальные и заживляющие средства. На эти дни пациенту на глаза накладывается повязка.
После того, как пациент выписался из клиники, ему нужно закапывать в глаза растворы стероидных препаратов, обеспечивающих снижение опасности отторжения трансплантата, противобактериальных средств, заменителей слез и геля декспантенола.
Продолжительность реабилитационного периода составляет порядка одного года. У пациента может возникать искаженное зрительное восприятие объектов и негативная реакция глаз на свет. Однако такие эффекты считаются допустимыми. Зрение стабилизируется спустя два-три месяца после операции. Иногда для этого требуется больший срок.
В течение реабилитационного периода пациент должен носить корригирующие очки, подобранные ему врачом.
В первые месяцы после замены роговицы пациент должен соблюдать предписанный режим, а именно:
- Исключить сильные физические нагрузки.
- Защищать глаза от яркого света ношением затемненных очков.
- Избегать контактов с людьми, страдающими заболеваниями, передающимися воздушно-капельным путем.
- Отказаться от посещения парной бани.
- Не совершать механических воздействий на глаза.
- Не ложиться спать на живот и на ту сторону тела, на которой находится подвергшийся хирургическому вмешательству глаз.
- Воздерживаться от входа в запыленные помещения и от выхода на улицу в сухую ветреную погоду.
- Строго выполнять назначенное медикаментозное лечение.
Снятие швов производится спустя девять-двенадцать месяцев после замены роговицы.
Отторжение роговицы после пересадки
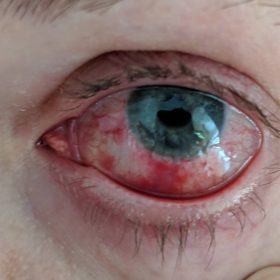
Отторжение роговицы после пересадки
При наличии врачебных ошибок, плохом соблюдении больным предписанного режима, попадании в глаз инфекции, тканевой несовместимости и т.д. после пересадки роговицы могут возникнуть различные осложнения, в том числе и отторжение трансплантата. Отторжение может начаться в течение первых дней после хирургического вмешательства. В этой


