Фистула роговицы что это такое
Мороз З.И., Малюгин Б.Э., Горохова М.В., Ковшун Е.В.
Лечение язвенных кератитов воспалительной, дистрофической или нейротрофической этиологии является одной из актуальных проблем офтальмологии. Это обусловлено возрастающей частотой и тяжестью поражения роговицы. Исходом тяжелых поражений роговицы в данных случаях является формирование фистулы, что может приводить не только к значительному снижению зрения, но и к развитию эндофтальмита. Единственным эффективным методом лечения фистул роговицы является кератопластика [1, 2, 6].
У пациентов с фистулами роговицы часто отмечается «агрессивное» течение послеоперационного периода с лизисом ткани донорской роговицы на фоне вялой эпителизации трансплантата. Рецидив заболевания требует выполнения повторных вмешательств. Так, по данным литературных источников, в 70-80 гг. доля повторных кератопластик была невелика и варьировала от 9,5 до 13,4%. При этом ряд исследователей отмечали многократное увеличение количества повторных кератопластик за период с 1980 по 1988 гг. В публикациях последних 10-летий сообщается о выполнении повторных кератопластик уже у 1836,6% больных [3, 4, 8-10].
Авторами данной работы разработана технология подготовки донорской роговицы для кератопластики с использованием модифицированной методики «кросслинкинг» для улучшения прочностных свойств роговичного трансплантата при лечении пациентов с фистулами роговицы [5, 7, 11, 12].
Особенность подготовки донорского материала состояла в том, что непосредственно перед проведением операции роговицу помещали в среду Борзенка-Мороз с добавлением 1 мл 0,1%-ного рибофлавина на 1 час и затем обрабатывали ультрафиолетом с длиной волны 370 нм мощностью 3 мВ/см2. Для облучения использовали прибор UV-X (Швейцария). В процессе обработки ультрафиолетом на донорскую роговицу каждые 5 мин. капали по 1 капле 0,1%-ного рибофлавина.
Для подтверждения эффективности и безопасности данного метода были проведены экспериментальные исследования. Доказано, что кросслинкинг донорского трансплантата оказывает стабилизирующее физико-химическое воздействие на коллагеновые фибрилы роговичной ткани, увеличивает биохимическую устойчивость к действию протеолитических ферментов слезы, что может быть эффективным в лечении заболеваний роговицы.
Цель Оценка результатов кератопластики с использованием донорского материала, подготовленного по кросслинкинг модифицированной методике у пациентов с фистулами роговицы.
Материал и методы Сквозная кератопластика с лечебной целью проведена у 35 больных (35 глаз) с фистулами роговицы, у 10 из них (10 глаз) кератопластику выполняли повторно. Фистула роговицы развилась на фоне нейротрофического кератита (10 глаз), бактериального кератита (12 глаз), вирусного кератита (13 глаз). На дооперационном этапе общепринятые клинико-функциональные исследования были дополнены методом оптической когерентной томографии (ОКТ) переднего сегмента глаза, флюоресцеиновой пробой, пробой Ширмера, микробиологическими исследованиями мазков с конъюнктивы. У всех больных отмечали дефект эпителия и неравномерное истончение роговицы. Данные оптической когерентной томографии (ОКТ) переднего сегмента глаза свидетельствовали об истончении стромы роговицы у 5 пациентов до десцеметовой мембраны, у остальных — полное прободение всех слоев роговицы. На 17 глазах фистулы локализовались вне оптической зоны. У 14 пациентов наблюдали фильтрацию влаги передней камеры (положительная флюоресцеиновая проба). У 18 пациентов была отмечена неравномерная передняя камера за счет формирования передних синехий и тампонады фистулы радужкой.
Проба Ширмера свидетельствовала о снижении слезопродукции (менее 5 мм) у 23 из 35 больных. Острота зрения была низкой и колебалась от правильного светоощущения до 0,05 у 28 больных, от 0,1 до 0,3 — у 7 пациентов с периферическими фистулами роговицы. Всем пациентам была выполнена сквозная кератопластика с использованием донорского трансплантата, обработанного по методике «кросслинкинг». На 16 глазах выполняли сквозную частичную кератопластику эксцентрично вне оптической зоны, на 19 глазах производили кератопластику с оптической целью. Использовали трепаны диаметром 3,0-7,5 мм. Диаметр трепана выбирался в зависимости от размера зоны истончения роговицы и локализации фистулы.
Трансплантат фиксировали узловыми швами нейлона 10-0. В ходе кератопластики выполняли синехиотомию (23 глаза), иридэктомию (35 глаз), экстракцию катаракты (8 глаз). Операцию завершали наложением контактной линзы. Срок наблюдения после операции — до 3 лет.
Результаты В раннем послеоперационном периоде у всех пациентов отмечались умеренно выраженная воспалительная реакция, прозрачное состояние трансплантата, полная адаптация послеоперационной раны, отсутствовал отек стромы трансплантата, имела место слабо выраженная складчатость десцеметовой мембраны. Скорость эпителизации роговичного трансплантата была различной и варьировала от 3 до 14 дней. Для стимуляции эпителизации и улучшения адаптации трансплантата назначали с первого дня Баларпан 4 раза в день, Корнерегель 4 раза в день, на 4 глазах проводили курсы (до 6 сеансов) лазерстимуляции роговицы с использованием гелий-неонового лазера. На 5 глазах в первые 3 дня после операции отмечалось повышение внутриглазного давления. Назначение гипотензивной терапии (Арутимол 0,5%-ный 2 раза в день) позволило компенсировать внутриглазное давление. В послеоперационном периоде все пациенты получали антибактериальную, кортикостероидную терапию.
Всем больным рекомендовано пожизненное использование слезозаменителей. Пациенты были выписаны из стационара на 7-14-е сутки после операции при полной эпителизации трансплантата. Узловые швы снимались через 4-8 мес. после операции по мере их провисания. Отдаленные послеоперационные результаты оценивали в сроки до 3 лет. Нами не отмечено ни одного случая лизиса донорского трансплантата, полупрозрачное приживление трансплантата наблюдалось у 24 пациентов (24 глаза), прозрачное приживление у 11 пациентов (11 глаз), у всех пациентов наблюдалась полная эпителизация трансплантата, сформированный рубец, отсутствие отека стромы роговичного трансплантата и воспалительных осложнений. По данным ОКТ, прогрессирующего истончения роговицы с угрозой рецидива фистулы отмечено не было. Острота зрения колебалась от 0,01 до 0,5. Острота зрения зависела от степени прозрачности собственной роговицы или трансплантата в оптической зоне, послеоперационного астигматизма, наличия сопутствующей патологии глазного дна.
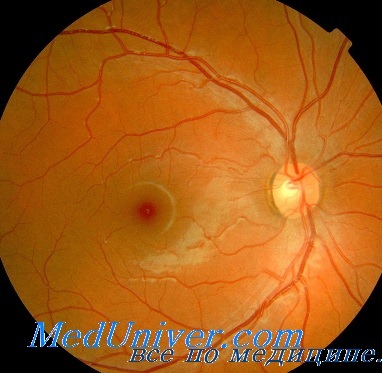
Клинический пример Пациент С. c диагнозом «сосудистое бельмо, исход кератита, периферическая фистула роговицы, тампонированная радужкой, афакия на левом глазу» (рис. 1). Острота зрения — движение руки у лица, внутриглазное давление — 17 мм рт.ст., фильтрации влаги передней камеры не отмечено (флюоресцеиновая проба отрицательная). Передняя камера неравномерная, зрачок неправильной формы. Проведена периферическая сквозная кератопластика с использованием кросслинкинг модифицированного донорского материала, подготовленного предложенным способом. Диаметр трансплантата 5 мм. В ходе операции произведена иридопластика. Осложнений во время операции и послеоперационном периоде отмечено не было. Пациент получал противовоспалительную и антибактериальную терапию, выписан на 7-е сутки после операции. При выписке: острота зрения — движение руки у лица, нормотония, трансплантат прозрачный, эпителизация полная, швы чистые (рис. 2).
Через 1 мес. после операции: трансплантат прозрачный, эпителизация полная, рубец сформирован, швы чистые. Через 6 мес. после проведения операции сняты узловые швы. Через 12 мес. после операции: острота зрения — 0,01, нормотония, трансплантат прозрачный, эпителизация полная. Пациент продолжает использовать слезозаменители (рис. 3).
Обсуждение По данным литературы, несмотря на то, что кератопластика является единственным способом лечения фистул роговицы различной этиологии, результаты приживления донорского трансплантата остаются неудовлетворительными более чем в 50% случаев [2, 8, 9]. Причина этого не только в высокой вероятности помутнения трансплантата, но и в риске расплавления кератотрансплантата при синдроме «сухого глаза».
Объяснить это можно наличием нейротрофических расстройств в роговице, неполноценностью слезной пленки, лимбальной недостаточностью, вялой эпителизацией трансплантата и др. Такие пациенты требуют длительного наблюдения у окулиста, постоянного использования слезозаменителей, а при рецидиве фистулы — повторного хирургического лечения. В данной работе представлены результаты кератопластик, проведенных с использованием донорского материала, обработанного оригинальным способом — методом «кросслинкинг». В результате проведенного лечения восстановлена целостность роговицы, ни в одном случае не отмечено рецидива фистулы роговицы, а также таких возможных грозных осложнений, как инфицирование глазного яблока, врастание эпителия, вторичной глаукомы, синдрома мелкой передней камеры. Благодаря использованию данной технологии, прозрачное приживление роговичного трансплантата получено у 11 из 35 пациентов.
Выводы Таким образом, кератопластика с использованием донорского трансплантата, обработанного по методике «кросслинкинг», позволяет получить удовлетворительные результаты. Роговица с улучшенными прочностными свойствами противостоит воздействию агрессивного влияния слезы в послеоперационном периоде и лизису ткани роговицы, что в свою очередь позволяет снизить количество рецидивов фистулы роговицы и, следовательно, рекератопластик.
Поступила 02.07.2013
Мороз З.И., Малюгин Б.Э., Горохова М.В., Ковшун Е.В. Результаты кератопластики при фистулах роговицы с использованием УФ-кросслинкинг модифицированного донорского материала // Офтальмохирургия.– 2014.– № 2.– С. 29-32.
Источник
 Стафилома роговицы (от греческого staphylē — виноградная гроздь) — это выпячивание кнаружи истонченной роговой оболочки.
Стафилома роговицы (от греческого staphylē — виноградная гроздь) — это выпячивание кнаружи истонченной роговой оболочки.
Причины возникновения
Стафилома роговицы, как правило, образуется при грубых деструктивных изменениях, возникающих вследствие язвенного кератита либо кератомаляции. Особенно часто это происходит при прободении роговицы, вследствие которого радужка, увлекаемая жидкостью, поступающей из передней камеры глаза, может спаиваться с краями отверстия прободения или западать в него. Передняя камера исчезает, для оттока внутриглазной жидкости возникает препятствие. Повышенное внутриглазное давление провоцирует образование cтафиломы. Если выпячивается вся роговая оболочка, образуется полная cтафилома, если выпячивание роговицы происходит на ограниченном участке, возникает частичная стафилома. Возможно образование нескольких выпячиваний, с образованием бугристой роговицы (дольчатая cтафилома).
Стенку cтафиломы образует рубцовая соединительная ткань. Поверхность ее, обычно, неровная, пронизана новообразованными, довольно крупными, извитыми сосудами, и имеет серовато-белую либо темно-серую окраску. Полостью cтафиломы служит расширенная передняя камера глаза, заполненная внутриглазной жидкостью. Иногда стафилома настолько выступать из щели глаза, что невозможным становится смыкание век. При длительном существовании cтафиломы, поверхность ее становится сухой, и приобретает постепенно вид кожи, нередко с изъязвлениями, что способно привести к эндофтальмиту.
Клиническая картина стафиломы
Для стафиломы характерны прободения, сопровождающиеся вытеканием внутриглазной жидкости. При заживлении прободного отверстия, полость cтафиломы восстанавливается. Изредка прободное отверстие не может закрыться, тогда образуется стойкая фистула. При стафиломе роговицы наблюдается значительное снижение остроты зрения. Неполная cтафилома приводит к сохранению только светоощущения. Развитие вторичной глаукомы без необходимого оперативного лечения, обычно приводит к полной слепоте.
Стафилома роговицы, нередко наблюдается и при кератоконусе — аномалии развития, когда роговица принимает форму конуса. При данном заболевании центральная часть роговицы, из-за воздействия внутриглазного давления (даже нормального) постепенно начинает выпячиваться и истончаться. Выраженные изменения в форме роговицы происходят лишь в развитой стадии болезни, как правило, в 9—20 летнем возрасте. Острота зрения при этом значительно снижается вследствие близорукости и неправильного астигматизма, а потом из-за помутнения вершины кератоконуса.
Лечение стафиломы
При полной cтафиломе роговой оболочки назначают оперативное лечение. Как правило, проводят пересадку роговицы – кератопластику. Когда на успех операции рассчитывать не приходится, показана энуклеация (удаление) глаза.
Стафилома роговицы, обусловленная кератоконусом, поддается эффективной коррекции посредством контактных линз. Такая коррекция не только повышает остроту зрения, но и зачастую препятствует выпячиванию роговицы в дальнейшем. При прогрессировании процесса, с помутнением вершины конуса рекомендована частичная сквозная кератопластика.
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Клиника открыта семь дней в неделю и работает ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
Записаться на прием в «Московскую Глазную Клинику» Вы можете по телефонам в Москве 8 (800) 777-38-81 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись формой онлайн-записи.
Источник
Роговица — прозрачная, бессосудистая оболочка глазного яблока, являющаяся продолжением склеры. Благодаря ей свет может попадать в более глубокие слои глаза.
Роговица выглядит как вогнуто-выпуклая линза диаметром около 10 миллиметров. Отличается низкой температурной, но высокой тактильной и болевой чувствительностью.
1
Заболевания роговицы. Диагностика и лечение

2
Заболевания роговицы. Диагностика и лечение

3
Заболевания роговицы. Диагностика и лечение
Болезни роговицы составляют одну четвертую часть от всех глазных заболеваний. Опасность заболеваний роговицы глаза в том, что без соответствующего лечения человек может быстро потерять зрение!
Роговица глаза состоит из 5 слоев:
- поверхностный слой состоит из клеток плоского эпителия, который является продолжением конъюнктивы (отличается высокой ранимостью);
- пограничная передняя пластинка слабо прикреплена к эпителию, поэтому при малейших отклонениях быстро отторгается. При повреждении клеток не восстанавливается, а быстро мутнеет;
- строма — самая толстая оболочка роговицы, содержит около 200 слоев коллагеновых фибрилл, между которыми находится соединительный компонент мукопротеид;
- десцеметовая оболочка — задняя пограничная пластинка (бесклеточный слой), из которой формируются все клетки роговицы;
- эндотелий — внутренняя часть оболочки, предохранящая строму от влаги в глазу.
Функции роговицы:
- защита глаза (роговица достаточно прочная и умеет быстро восстанавливаться);
- преломление света (роговица является частью оптической системы глаза, благодаря сферичности и прозрачности она проводит и преломляет лучи света);
- поддержание формы глаза.
При повреждении роговица начинает мутнеть, что приводит к снижению зрения. В роговице быстро начинаются и долго продолжаются воспалительные процессы.
Заболевания роговицы глаза
Заболевания роговицы глаза могут быть как приобретенными, так и врожденными.
Виды заболеваний роговицы:
- травмы;
- кератиты;
- нарушения величины и формы оболочки роговицы;
- дегенеративные и дистрофические поражения и др.
Травмы
Повреждение роговицы может произойти в процессе попадания инородного предмета в глаз.
Это могут быть песчинки, металлические стружки, деревянные щепки. По степени проникновения различают глубокие и поверхностные травмы.
При поверхностной травме инородные предметы находятся в наружных слоях глаза и роговицы, а при глубоких травмах — в глубине глазного яблока. В некоторых случаях при травмировании глаза развивается эрозия роговицы.
На нашем сайте вы можете найти более полную информацию о диагностике травмы глаза и методах удаления инородного тела.
Кератит
Кератит — один из самых распространенных заболеваний роговицы глаза, ведущий к помутнению роговицы и к ухудшению зрения. Кератит вызывают инфекции из соседних оболочек. Врачи выделяют следующие виды этой патологии:
- кератиты эндогенные (развиваются на фоне инфекционных и системных заболеваний);
- кератиты экзогенные (инфекции, ожоги, травмы).
При кератите могут наблюдаться следующие симптомы: сильное слезотечение, непереносимость яркого света, блефароспазм, чувство инородного тела в глазу.
Более подробно о кератите читайте здесь.
Нарушение величины и формы оболочки
Можно выделить следующие заболевания роговицы глаза, связанные с изменением ее формы и величины.
Мегакорнеа — генетическое заболевание, при котором роговица становится больше обычного, ее размер достигает 10 мм.
Микрокорнеа — роговица, наоборот, слишком маленького, около 5 мм, размера. Это ведет к уменьшению глазного яблока. При этом состоянии развивается помутнение роговицы и глаукома.
Кератоглобус — врожденное шаровидное выпячивание роговицы вследствие нарушения развития мезодермальной ткани. Воспаление начинает проявляться уже в детском возрасте, сочетается с миопией и астигматизмом. Роговица становится выпуклой на всем протяжении, наблюдается увеличение ее диаметра.
Кератоконус — наследственное заболевание, при котором изменяется форма роговицы, она становится конической. Это происходит в результате истончения центра оболочки роговицы и потери упругости передней камеры глаза.
Патология возникает в 11-12 лет и сопровождается астигматизмом, который не поддается лечению. При данном заболевании постоянно меняются степень и оси астигматизма, поэтому необходимо каждый раз заново подбирать линзы. При сильном развитии кератоконуса линза уже не может удерживаться на роговице.
В случае сильной степени кератоконуса и кератоглобуса показано оперативное лечение по удалению части роговицы — сквозная субтотальная кератопластика.

1
Заболевания роговицы глаза: диагностика и лечение

2
Заболевания роговицы глаза: диагностика и лечение
3
Заболевания роговицы глаза: диагностика и лечение
Дистрофия роговицы
Дистрофия роговицы — врожденное заболевание, сопровождающееся быстрым развитием и помутнением роговицы. Врачи выявляют несколько форм: пятнистые, узловые, решетчатые, смешанные дистрофии и т.д.
Дистрофия роговицы может быть первичной и вторичной. При первичной дистрофии заболевание обычно захватывает оба глаза, развивается достаточно медленно, поэтому трудно выявляется.
Вторичная дистрофия обычно односторонняя и развивается на фоне травм, заболеваний или офтальмологических операций.
При этой патологии ухудшается чувствительность роговицы глаза.
При микроскопической диагностике роговицы глаза в середине роговицы могут наблюдаться незначительные помутнения в виде полос и небольших пятен. Глубокие слои эпителия оказываются незатронутыми.
Если патология проявилась в подростковом возрасте, то к 40 годам возникают близорукость, блефароспазм и светобоязнь.
Диагностика патологии роговицы
Диагностика заболеваний роговицы глаза включает в себя следующие методики:
- биомикроскопия глаза;
- кератопография;
- конфокальная микроскопия.
Хирургическое лечение заболеваний роговицы глаза
Хирургическое лечение роговицы может происходить с помощью нескольких методов, о которых мы расскажем более подробно.
Крослинкинг роговицы — операция, предназначенная для лечения кератонуса. При этой манипуляции срезается верхний слой роговицы, затем глаза облучаются ультрафиолетом, обрабатываются антибактериальными каплями. В течение 3 дней после операции необходимо постоянно носить специальные линзы.
Кератэктомия — удаление небольших поверхностных помутнений центральной части роговицы. Проводится хирургическая операция, возможно лазерное лечение эрозии роговицы. Образовавшийся дефект после операции зарастает самостоятельно.
Кератопластика (пересадка роговицы) применяется в следующих случаях:
- при нарушении прозрачности роговицы;
- при астигматизме;
- при травме глаза, остром кератоконусе, кератите и др.;
- для укрепления тканей роговицы и улучшения условий для последующей оптической кератопластики.
Существуют 2 методики кератопластики: послойная и сквозная.
Послойная кератопластика проводится при поверхностных помутнениях роговицы. Поверхностную часть роговицы срезают и замещают трансплантатом аналогичных формы, размера и толщины.
Сквозная кератопластика заключается в иссечении и замещении всех слоев роговицы. В зависимости от иссечения разделяют частичное иссечение (участок меньше 2-4 мм), субтотальную кератопластику (более 5 мм) и тотальную операцию (вся роговица).
Кератопротезирование — замена мутной роговицы биологически инертным пластическим материалом.
Источник