Дистрофия сетчатки штаргардта лечение
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 29 января 2016;
проверки требуют 13 правок.
Болезнь Штаргардта или жёлтопятнистая абиотрофия сетчатки (лат. fundus flavimaculatus), является унаследованной формой ювенильной макулярной дегенерации, которая вызывает прогрессирующее ухудшение зрения, как правило, до точки официальной слепоты. Прогрессирование обычно начинается в возрасте 6-12 лет и замедляется вскоре после быстрого снижения остроты зрения. Несколько генов ассоциированы с этим расстройством. Симптомы обычно развиваются до возраста двадцати лет, и включают волнистое видение, слепые пятна, размытость, нарушение цветового зрения и трудности с адаптацией при тусклом освещении.
Признаки и симптомы[править | править код]
Основным симптомом болезни Штаргардта является снижение остроты зрения от 0.4 до 0.1.[1] Те, у кого болезнь Штаргардта чувствительна к бликам, в пасмурные дни получают некоторое облегчение. Зрение наиболее заметно ухудшается, когда поражена макула (область в центре сетчатки и фокусе зрения), а периферическое зрение затронуто меньше. Симптомы обычно появляются в возрасте до 20 лет. Симптомы включают в себя волнистое видение, слепые пятна, размытость, нарушение цветового зрения и трудности с адаптацией при тусклом освещении.[2][3]
Генетика[править | править код]
Болезнь Штаргардта связана с несколькими разными генами:
- STGD1: наиболее распространенная форма болезни Штаргардта является рецессивная форма, вызванная мутациями в гене ABCA4. Она также может быть связана с геном CNGB3 .
- STGD3: Существует также редкая доминантная форма болезни Штаргардта, вызыванная мутациями в гене ELOVL4.
- STGD4: Связанная с геном PROM1.
Классификация «STGD2» больше не используется.
Патофизиология[править | править код]
Генетический дефект проявляется в визуальном цикле фототрансдукции. Неисправность АТФ-связывающего кассетного транспортера приводит к накоплению токсичного метаболита липофусцина в пигментном эпителии сетчатки глаза.
Форма болезни Штаргардта, которая включает в себя дроссельную схему дистрофии, обусловлена мутацией в гене, который кодирует связанный с мембраной белок, который, в свою очередь, участвует в удлинении очень длинноцепочечных жирных кислот (ELOVL4).
Лечение[править | править код]
Нет доступного лечения для болезни Штаргардта.[1] Многие пациенты используют лупы и, чтобы замедлить развитие болезни, носят солнцезащитные очки.[4]
Прогноз[править | править код]
Долгосрочный прогноз для пациентов с болезнью Штаргардта колеблется в широких пределах.[1]
Болезнь Штаргардта не оказывает никакого влияния на общее состояние здоровья и продолжительность жизни.[5] Некоторые пациенты могут водить машину.
Эпидемиология[править | править код]
Болезнь Штаргардта — наиболее распространенная форма наследственной дегенерации жёлтого пятна несовершеннолетних.[2]
Исследования[править | править код]
22 ноября 2010 года было объявлено, что Advanced Cell Technology[6] получил разрешение от United States Food and Drug Administration немедленно инициировать фазы I/II многоцентрового клинического исследования с использованием клеток сетчатки, полученных из эмбриональных стволовых клеток человека (ЭСК) для лечения пациентов с болезнью Штаргардта.
В сентябре 2011 года ACT объявил о начале очередного этапа лечения для SMD и Dry AMD, так как первый этап оказался безопасным с точки зрения независимого совета экспертов.[7] В марте 2013 года, после лечения и сбора данных о 18 больных, Advanced Cell получил одобрение, чтобы проверить его лечение стволовыми клетками на пациентах с остротой зрения 20/100.[8]
Недавно было обнаружено, что новый препарат может удалить липофусцин из клеток пигментного эпителия сетчатки.[9] Это открывает новую возможность терапии для лечения болезни Штаргардта. Препарат в настоящее время предоставляется как лекарство от орфанного заболевания болезни Штаргардта Европейским агентством по лекарственным средствам.
История[править | править код]
Болезнь была обнаружена в 1909 году Карлом Штаргардтом (нем. Karl Stargardt), офтальмологом в Берлине.[10][11]
В 1997 году было обнаружено, что мутации в гене ABCA4 являются причиной болезни Штаргардта. Мутации вызывают выработку дисфункционального белка, который не может выполнить перенос энергии для фоторецепторных клеток сетчатки. Клетки фоторецепторов вырождаются, что приводит к потере зрения.[2]
Примечания[править | править код]
Источник
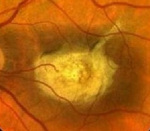
Болезнь Штаргардта – наследственное заболевание сетчатки, которое проявляется дистрофическими изменениями ее макулярной зоны и приводит к потере центрального зрения. Дебют заболевания приходится на детский или юношеский возраст. У пациентов отмечаются центральные скотомы и нарушения цветового зрения. Прогрессирование болезни Штаргардта приводит к полной слепоте. Диагностика проводится с помощью офтальмоскопии, флуоресцентной ангиографии и ЭФИ сетчатки. Для лечения применяется инъекционная терапия (витамины, антиоксиданты, ангиопротекторы), физиотерапия, проводятся реваскуляризирующие операции, разрабатывается методика аутологичной тканевой терапии.
Общие сведения
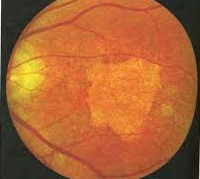
Другое название болезни Штаргардта – ювенильная макулярная дегенерация – отражает суть заболевания: оно начинается в юном (ювенильном) возрасте и характеризуется поражением макулы – рецепторного аппарата зрительного анализатора. Заболевание описал немецкий офтальмолог Карл Штаргардт в начале ХХ века как врожденное поражение макулярной области глаза, которое передавалось по наследству в одной семье. Типичные офтальмоскопические признаки болезни Штаргардта полиморфны: «атрофия хориоидеи», «бычий глаз», «битая (кованая) бронза». Патогенетическое название патологии – «желтопятнистая абиотрофия сетчатки» — отражает изменения в области глазного дна.
В 1997 году генетики обнаружили мутацию гена АВСR, вызывающую нарушение выработки белка, который должен переносить энергию фоторецепторным клеткам. Неполноценность переносчика АТФ приводит к гибели фоторецепторов сетчатки глаз. Различные виды наследственно обусловленной макулярной дистрофии встречаются в 50% случаев патологии глаз. Из них болезнь Штаргардта составляет около 7%. Нозологическая форма диагностируется с частотой 1:10000 и характеризуется прогрессирующим течением. Двусторонняя патология глаз начинается в молодом возрасте (от 6 до 21 года) и приводит к тяжелым последствиям, вплоть до полной потери зрения. Заболевание имеет социальную значимость, потому что приводит к инвалидности в молодом возрасте.
Болезнь Штаргардта
Причины развития болезни Штаргардта
Наследование не зависит от половой принадлежности пациента и родителей. Патология передается преимущественно по аутосомно-рецессивному типу, то есть наследование патологии не связано с полом (аутосомное – связано с неполовыми хромосомами) и не всегда передается будущему поколению (рецессивный путь наследования). По последним данным врачей-генетиков, патология гена может передаваться и по доминантному типу. При доминантном типе наследования дефектов гена – контролера синтеза белка-транспортера АТФ – заболевание протекает легче и нечасто приводит к инвалидности. Большинство рецепторных клеток макулы (верхушки) желтого пятна глазного дна функционируют. У пациентов с доминантным типом наследования болезнь протекает с минимумом проявлений. Больные сохраняют работоспособность и могут даже водить автотранспорт.
Основная причина дегенерации клеток макулы заключается в том, что они страдают от дефицита энергии. Дефект гена приводит к синтезу неполноценного белка, транспортирующего молекулы АТФ через мембрану клеток желтого пятна – центра сетчатки глаза, в котором фокусируется графическое и цветное изображение. В области желтого пятна нет кровеносных сосудов. Питание клеток-колбочек осуществляется за счет белков-переносчиков АТФ из близлежащей сосудистой оболочки (хориоидеи). Белки переносят через мембрану внутрь клеток-колбочек молекулы АТФ.
В нормальных условиях родопсин фоторецепторов поглощает фотон света, трансформируясь в транс-ретиналь и опсин. Затем транс-ретиналь под действием энергии АТФ, которую приносят белки-переносчики, превращается в ретиналь, который соединяется с опсином. Так восстанавливается родопсин. При наследственной мутации гена образуется неполноценный белок-переносчик. В результате нарушается восстановление родопсина и скапливается транс-ретиналь. Он превращается в липофусцин и оказывает прямое токсическое действие на клетки-колбочки.
Классификация болезни Штаргардта
Виды заболевания зависят от распространенности зоны поражения желтого пятна. В офтальмологии различают следующие формы болезни Штаргардта: центральную, перицентральную, центропериферическую (смешанную). При центральной форме поражаются клетки в центре желтого пятна. Это выражается в выпадении центрального зрения. У больного появляется центральная скотома (от гр. «скотос» — темнота). Выпадает из поля зрения центральная зона. Больной видит изображение с темным пятном в точке фиксации взгляда.
Перицентральная форма характеризуется появлением скотомы в стороне от точки фиксации. Человек способен фокусировать взгляд, но отмечает выпадения в одной из сторон от центра поля зрения в виде полумесяца. Со временем скотома приобретает вид темного кольца. Центропериферическая форма начинается с центра и стремительно распространяется к периферии. Темное пятно разрастается и полностью перекрывает поле зрения.
Симптомы болезни Штаргардта
Проявления заболевания начинаются в возрасте 6-7 лет. У всех пациентов, независимо от типа наследования, наблюдаются центральные скотомы. При благоприятном течении скотомы относительные: пациент видит яркие предметы с четкими контурами и не различает объекты со слабой цветовой гаммой. У многих больных отмечается нарушение цветового зрения по типу красно-зеленой дисхромазии, при которой человек видит светло-зеленый цвет как темно-красный. В то же время, некоторые пациенты не отмечают изменения восприятия цветной гаммы.
В начальной фазе заболевания не изменяются границы периферического зрения, при прогрессировании центральные скотомы расширяются, что приводит к полной слепоте. Одновременно с появлением выпадения центрального зрения уменьшается его острота. В завершающей стадии болезни Штаргардта зрительный нерв атрофируется. Человек полностью теряет зрение. Не наблюдается изменений других органов, как в начальной, так и в терминальной стадии заболевания.
Диагностика болезни Штаргардта
Заболевание начинается в детском возрасте – это один из главных признаков для дифференциальной диагностики. С помощью офтальмоскопии обнаруживается широкое кольцо пониженной пигментации, которое окружает темный центр. Вокруг бледного кольца отмечается следующее кольцо гиперпигментированных клеток. Картина напоминает «бычий глаз» или «кованую бронзу». Фовеолярный рефлекс отрицательный. Макулярное возвышение не определяется. При осмотре желтого пятна отмечаются желтовато-белые пятна разной величины и конфигурации. Со временем границы включений размываются, пятна приобретают серый оттенок либо полностью исчезают.
Во время проведения периметрии при болезни Штангардта отмечаются положительные или отрицательные (пациент их не ощущает) центральные скотомы. При центральной форме заболевания развивается красно-зеленая дейтеранопия. Для периферической формы не характерно нарушение цветового восприятия. Пространственная контрастная чувствительность изменяется по всему диапазону: отсутствует в области высоких частот (в центральном участке до 6-10 градусов) и снижается в области средних частот.
В начальной стадии заболевания отмечается снижение показателей макулярной электрографии при центральной форме дистрофии. При дальнейшем прогрессировании электрические потенциалы не регистрируются. При расположении дистрофии по средней периферической зоне в начальной стадии отмечается нормальная электрография и электроокулография. Затем значения колбочковых и палочковых компонентов элетроретинографии снижаются до субнормальрных. Заболевание протекает бессимптомно – без нарушения остроты зрения и восприятия цвета. Границы поля зрения находятся в пределах нормы. Незначительно снижена темновая адаптация.
С помощью флуоресцентной ангиографии на фоне «бычьего глаза» не обнаруживаются зоны гипофлуоресценции, просматриваются капилляры, «молчащая» или «темная» сосудистая оболочка. В зонах атрофии заметны гиперфлуоресцирующие участки клеток пигментного эпителия сетчатки. Гистологическое исследование в центральной зоне глазного дна определяет повышенное количество пигмента – липофусцина. Отмечается комбинация гипертрофированных и атрофированных клеток пигментного эпителия.
Молекулярно-генетический анализ позволяет заметить мутацию гена до начала проявлений болезни. Чтобы обнаружить замену нуклеотидов, проводится ПЦР в режиме реального времени при использовании нескольких ДНК-зондов – «молекулярных маяков». Дифференциальная диагностика болезни Штаргардта осуществляется с приобретенными лекарственными дистрофиями, пятнами сетчатки Кандори, семейными друзами, ювенильным ретиношизисом, доминантной прогрессирующей фовеальной, колбочковой, колбочно-палочковой и палочко-колбочковой дистрофией.
Лечение и прогноз болезни Штаргардта
Этиологического лечения нет. В качестве общего вспомогательного лечения применяются парабульбарные инъекций таурина и антиоксидантов, введение сосудорасширяющих средств (пентоксифиллин, никотиновая кислота), стероидных препаратов. Проводится витаминотерапия для укрепления сосудов и улучшения кровоснабжения (вит. группы В, А, С, Е). Показаны физиотерапевтические методы лечения: лекарственный электрофорез, ультразвук, лазерстимуляция сетчатки. Применяется методика реваскуляризации сетчатки путем трансплантации в зону желтого пятна пучка мышечных волокон. Разрабатывается патогенетическая регенерационная офтальмологическая технология аутологичной тканевой терапии с помощью стволовых клеток жировой ткани пациента.
Болезнь Штаргардта начинается в раннем возрасте и быстро приводит к инвалидности по зрению. В редких случаях, при доминантном типе наследования, зрение падает медленно. Пациентам рекомендуется наблюдение офтальмолога, прием витаминных комплексов и ношение солнцезащитных очков.
Источник
Такая редкая и тяжелая патология как болезнь Штаргардта может появиться в возрасте от 6 до 20 лет. Вероятность развития отклонения – 1:20000. Заболевание является причиной дегенеративного процесса в желтом пятне и является генетическим. Болезнь Штаргардта передается по наследству в пределах одной семьи. Аутосомно-рецессивный тип наследования указывает на то, что у родителей с патологией может родится здоровый ребенок.
Клиническое проявление заключается в центральном рините и дегенеративном процессе в желтом пятне. В результате у пациента снижается острота зрения и развивается центральная скотома. Развитие болезни приводит к полной слепоте. Заболевание также называют «бычий глаз», «битая бронза», «атрофия хориоидеи».
В международной классификации болезней МКБ–10 болезнь Штаргардта имеет код H35.5.
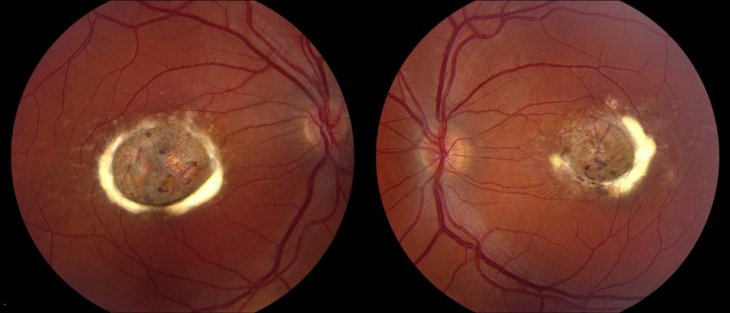
Формы болезни Штаргардта
Различают следующие формы болезни Штаргардта:
- Центральная. Повреждение затрагивает клетки, которые находятся в центральной области желтого пятна. В результате у пациента наблюдаются проблемы с центральным зрением. Если человек с такой патологией рассматривает объект, который находится перед ним, то видит только большое темное пятно.
- Перицентральная. При такой форме поражаются клетки вне точки фиксации взгляда. Недееспособные клетки могут быть обнаружены в любой области периферии желтого пятна. В результате пациент не может воспринимать объект полностью – одна его часть выпадает из поля зрения, и напоминает черный месяц. Со временем патология развивается, и вместо черного полумесяца человек видит центральную часть предмета в черном кругу.
- Смешанная. Сначала поражаются клетки в центре желтого пятна, а потом дегенерация распространяется в сторону. В конечном итоге пациент теряет зрение.
Чаще всего заболевание обнаруживается в возрасте от 6 до 8 лет, но риск развития недуга сохраняется до 20 лет. В более позднем возрасте болезнь не проявляется.
Причины болезни Штаргардта
Это наследственное, или генетическое заболевание, которое не зависит от пола родителей. В большинстве случаев болезнь Штаргардта передается по аутосомно-рецессивному типу, но зафиксированы случаи, когда патология передавалась по доминантному типу. Во втором случае болезнь протекала намного легче, и не всегда приводила к инвалидности. Пациенты с доминантным типом наследования имеют меньше проявлений и сохраняют работоспособность.
Рецессивный путь наследования не зависит от полового признака. При таком типе наследования болезнь развивается быстро и не всегда передается детям.
Симптомы болезни Штаргардта
Первые Симптомы болезни Штаргардта чаще всего возникают в шестилетнем или семилетнем возрасте. Ребенок жалуется на то, что вместо предмета он видит черное пятно, которое мешает рассмотреть предмет. Если рассматривать восприятие цвета, то оно может измениться. Также, объекты более яркого и насыщенного цвета увидеть легче, чем серые, черные или белые. Небольшое пятнышко со временем увеличивается в размерах, и приводит к разрушению зрительного нерва и полной слепоте.
В большинстве случаев возникает нарушение цветового зрения. Светло-зеленый цвет воспринимается как красный.
Один из симптомов болезни Штаргардта называется «паттерн колбочковой дистрофии». Наблюдаются проблемы с пространственной чувствительностью контраста. Объекты воспринимаются как размытые, волнистые. Нарушается цветовое восприятие и при тусклом освещении пациенту трудно адаптироваться.
Диагностика болезни Штаргардта
Этот недуг считается очень редким, и не каждый офтальмолог встречается с таким случаем заболевания в своей практике. Для постановки точного диагноза необходимо провести комплексное исследование.
Диагностика болезни Штаргардта включает следующие способы:
- Офтальмоскопия. Врач исследует глазное дно, сетчатку и кровеносные сосуды.
- Визометрия. Измеряется острота зрения с помощью специальной таблицы с буквами или знаками.
- Тонометрия. Измеряется давление внутри глаза.
- Исследуется восприятие цвета с помощью таблиц Рабкина.
- Электроокулография. Вовремя исследования регистрируется постоянный потенциал глаз. Для этой цели на область нижнего века с обеих сторон закрепляются особые электроды. Такой способ диагностики позволяет исследовать фоторецепторы и выявить патологические изменения в пигменте сетчатки.
- Периметрия. Проверяется периферическое зрение пациента.
- Кампиметрия. Определяется центральное поле зрения.
- Рефрактометрия. Оценивается оптическая сила зрительного аппарата.
- Электроретинография. Проверяется функциональное состояние сетчатки глаза.
- ОКТ. Оптическая когерентная томография дает возможность установить патологии зрительного нерва или сетчатки.
- Электрофизиологическое исследование. Этот метод позволяет оценить состояние коры головного мозга, зрительного нерва и функциональность сетчатки.
- Флюоресцентная ангиография. Во время исследования изучается состояние сосудов, питающих сетчатку.
Пациент обращается к врачу после первых симптомов, а именно появления темных пятен перед глазами. Во время осмотра офтальмолог выявляет на поверхности сетчатки пятно светлого оттенка с более темной точкой в центре. Поскольку это напоминает глаз быка, то именно так звучит народное название болезни Штаргардта.
В области пятна на ранних стадиях можно обнаружить небольшие пятна светло-белого или желтого оттенка. Со временем у пятен размываются границы, они могут совсем исчезать или приобретать серый оттенок.
Для того, чтобы точно диагностировать макулодистрофию Штаргардта, проводится молекулярно-генетическая экспертиза. Только это исследование может подтвердить или опровергнуть диагноз.
Лечение болезни Штаргардта

Макулодистрофия Штаргардта приводит к нарушениям органов зрения, а именно отмиранию зрительного нерва. Скорректировать зрение с помощью очков или линз невозможно.
Далеко не всегда человек с таким диагнозом быстро теряет зрение. Очень часто ребенок ведет полноценный образ жизни, и единственные проблемы могут возникать при передвижении в темноте.
Для того, чтобы замедлить процессы угасания зрительной функции, пациенту назначают:
- капли с сосудорасширяющим эффектом;
- препараты, улучшающие кровообращение;
- гормональные растворы;
- препараты, содержащие антиоксиданты;
- аминокислоту таурин (инъекции);
- витаминные препараты (чаще всего А, В, С, Е).
Также часто офтальмолог назначает следующие физиотерапевтические процедуры:
- лазерная стимуляция сетчатки глаза;
- электрофорез вместе с химическими препаратами.
Среди современных методик лечения болезни Штаргардта используется аутологичная тканевая терапия и реваскуляризация сетчатки.
Реваскуляризация сетчатки представляет собой установку мышечных волокон в зоне поражения. Такой прием позволяет сохранить зрение на более длительный период, поскольку зрительный нерв замещается. Но со временем пятно увеличивается, и избежать полной слепоты не получается.
Аутологичная тканевая терапия разработана В. П. Филатовым. Он считал, что лечение болезни должно происходить на клеточном уровне. Суть метода в том, что из жировой ткани пациента получают стволовые клетки, которые применяют для лечения болезни. В результате, разрушенные клетки сетчатки заменяются на здоровые, а риски отторжения сводится к нулю. Материал быстро приживается, и зрительная функция восстанавливается.
Аутологичная терапия не может дать стопроцентной гарантии восстановления зрительной функции, но на сегодняшний день этот способ считается самым лучшим. Он останавливает развитие болезни и восстанавливает зрение даже если больной практически ослеп.
Осложнения болезни Штаргардта
У каждого пациента болезнь Штаргардта протекает по-своему и имеет разную степень осложнений. Иногда она прогрессирует медленно и незаметно, а потом начинает резко развиваться. Патологии в других органах не наблюдается.
Болезнь начинает проявляться в возрасте шести или семи лет. В начале болезни у пациента границы периферического зрения остаются в норме. Со временем центральная скотома прогрессирует, и расширяются границы зрения, что в результате приводит к полной слепоте.
Вместе с увеличением темного пятна перед глазами, падает острота зрения. На последней стадии атрофируется зрительный нерв, и наступает полная слепота.
Если наследование произошло по доминантному типу, то острота зрения снижается очень медленно, позволяя сохранить работоспособность длительное время.
В качестве профилактических мер рекомендуется ношение солнцезащитных очков, регулярное посещение глазного врача, а также прием витаминов. Наиболее результативный метод борьбы с заболеванием – использование стволовых клеток.
Источник

