Закрытоугольная глаукома код мкб
Рубрика МКБ-10: H40.2
МКБ-10 / H00-H59 КЛАСС VII Болезни глаза и его придаточного аппарата / H40-H42 Глаукома / H40 Глаукома
Определение и общие сведения[править]
Первичную закрытоугольную глаукому наблюдают гораздо реже открытоугольной, примерно в 20% случаев. Причина повышенного давления — нарушение оттока внутриглазной жидкости (относительная обструкция) через зрачок (зрачковый блок) и в области угла передней камеры (блокада угла передней камеры глаза). Обычно это связано с анатомическими особенностями глаза, возрастом и гиперметропией.
Этиология и патогенез[править]
Первичные закрытоугольные глаукомы представлены следующими патогенетическими формами:
• закрытоугольная глаукома со зрачковым блоком-1;
• закрытоугольная глаукома с плоской радужкой-2;
• «ползучая» закрытоугольная глаукома-3;
• закрытоугольная глаукома с витреохрусталиковым блоком-4.
Первичная закрытоугольная глаукома-1 возникает у лиц среднего или
пожилого возраста, протекает в форме острых или подострых приступов с переходом в дальнейшем в хроническую форму из-за образования гониосинехий. Для этой формы глаукомы характерны факторы риска, такие как гиперметропия, мелкая передняя камера, узкий угол передней камеры, крупный хрусталик, тонкий корень радужки. Зрачковый блок, возникающий при умеренном расширении зрачка, приводит к выпячиванию корня радужки и блокаде угла передней камеры. Иридэктомия купирует приступ и предупреждает как возникновение новых приступов, так и переход первичной закрытоугольной глаукомы в хроническую форму.
Первичная закрытоугольная глаукома-2 также имеет сначала острое, а затем хроническое течение. Факторами риска, кроме отмеченных выше, служат утолщенный корень радужки, переднее положение цилиарной короны и основания радужки. Приступы возникают в результате блокады угла передней камеры утолщенной прикорневой складкой радужки при расширении зрачка. Иридэктомия не всегда предупреждает развитие приступов при этой форме закрытоугольной глаукомы.
Первичная закрытоугольная глаукома-3 протекает как хроническое заболевание, без приступов: сращение периферии радужки с передней стенкой угла передней камеры происходит постепенно. Причины облитерации угла передней камеры не установлены.
Закрытоугольная глаукома-4 может носить первичный характер, но чаще развивается после антиглаукоматозных операций. Факторы риска такие же, как и при первичной закрытоугольной глаукоме-2, но анатомические особенности выражены в большей степени. Водянистая влага поступает не только в заднюю камеру, но и в стекловидное тело, иридохрусталиковая диафрагма смещается кпереди, возникает витреохрусталиковый блок на уровне цилиар-ной короны и угла передней камеры. Заболевание носит характер перманентного острого приступа (glaucoma maligna).
Клинические проявления[править]
Первичная закрытоугольная глаукома: Диагностика[править]
Анамнез:
— общие заболевания;
— история болезни;
— отягощённая наследственность по глаукоме.
Обследование:
— острота зрения;
— рефракция;
— биомикроскопия переднего отдела глазного яблока (роговица, глубина передней камеры в центральной зоне и периферично, признаки предыдущих эпизодов закрытия УПК);
— измерение ВГД;
— гониоскопия обоих глаз;
— оценка ДЗН и состояния ретинального слоя нервных волокон;
— документирование состояния ДЗНC.
Дифференциальный диагноз[править]
Первичная закрытоугольная глаукома: Лечение[править]
Лечение первичной закрытоугольной глаукомы
Лечение острого приступа
— По 1 капле 0,5% р-ра тимолола в каждый глаз. Противопоказания: бронхиальная астма или нарушения сердечной проводимости (описаны случаи летального исхода).
— Если диагноз не вызывает сомнений (например, высокое ВГД связано с иритом), снизить давление следует с помощью инстилляции 2% р-ра пилокарпина дважды с 15-минутным интервалом, а затем по 1-2 капли 4 раза в сутки. Применение пилокарпина не показано при наличии у больного зрелой катаракты.
— Если (несмотря на проведённую терапию) ВГД не снижается, в/м вводят литическую смесь: 1-2 мл 2,5% р-ра хлорпромазина и 1 мл 1% р-ра дифенгидрамина (можно в одном шприце).
— Для снижения ВГД дополнительно можно применять ацетазоламид. Противопоказание: аллергия к сульфаниламидам. Наиболее эффективно в/в введение. ЛС не назначают внутрь при рвоте. При приступе глаукомы начальная доза 250-500 мг; затем каждые 6 ч по 250 мг, через 1-2 сут постепенно снижают кратность назначения сначала до 3, затем до 2 раз в сутки.
— Необходимо немедленно направить больного с острым приступом закрытоугольной глаукомы в офтальмологическое отделение для проведения лазерной периферической иридэктомии.
— Если снизить ВГД другими методами не удаётся, можно назначить ЛС, повышающие осмотическое давление крови, в/в (маннитол 2 г/кг в виде 20% р-ра в течение 30 мин).
Следует помнить, что применение этих ЛС может спровоцировать приступ острой сердечной недостаточности.
Лечение подострого приступа
— 3-4 инстилляции 1% р-ра пилокарпина в течение нескольких часов.
— 0,5% р-р тимолола закапывают 2 раза в день.
— Внутрь назначают 0,25 г ацетазоламида 1-3 раза в день.
— Для купирования приступа и предупреждения развития повторных приступов обязательно проводят лазерную иридэктомию на обоих глазах.
После купирования приступа закрытоугольной глаукомы тактика лечения аналогична таковой при первичной открытоугольной глаукоме, за исключением применения симпатомиметиков (противопоказаны при закрытоугольной глаукоме).
Хирургическое лечение
— Выбор вида хирургического вмешательства зависит от стадии болезни и особенностей строения угла передней камеры. В ранних стадиях проводят гониотомию и трабекулотомию. В поздних стадиях показаны фистулизирующие операции.
— Применение антиметаболита фторурацила может быть оправдано при повторных фистулизирующих операциях у пациентов с большим риском рубцевания . Применение митомицина-С снижало процент неудачных хирургических вмешательств как при первичных фистулизирующих операциях, так и при повторных. Из побочных эффектов достоверно увеличивалось формирование катаракты.
— Деструктивные вмешательства на цилиарном теле.
План ведения пациентов с показаниями к иридотомии
— Лазерная иридотомия применяется для лечения острого приступа закрытоугольной глаукомы (ЗУГ), подострого приступа ЗУГ и хронической ЗУГ. При невозможности проведения лазерной иридэктомии выполняют хирургическую (инцизионную иридэктомию).
— При остром приступе ЗУГ проводят медикаментозную терапию для уменьшения отёка роговицы перед проведением лазерной иридотомии.
— Лазерная иридотомия на втором глазу при анатомическом сходстве состояния УПК с глаукомным глазом.
— При необходимости проведения хирургической иридэктомии обоих глаз операции проводят на каждом глазу отдельно с интервалом в несколько дней для предотвращения одновременного развития двусторонних осложнений.
Лазерная хирургия и послеоперационное ведение после иридотомии
— Удостоверьтесь, что пациент получает адекватное послеоперационное лечение.
— План до и после лазерного лечения включает:
1. информированное согласие;
2. по крайней мере одно предоперационное обследование лазерным хирургом;
3. по крайней мере одно измерение ВГД в пределах от 30 до 120 минут после операции;
4. обследование через 1 неделю после операции;
5. обследование через 4-8 нед после операции.
— Использование местных противовоспалительных ЛС при отсутствии противопоказаний.
— Однократное расширение зрачка с контролем ВГД после расширения и проведением гониоскопии в пределах 8 нед после операции.
— Применение ЛС до и после операции для предотвращения внезапного повышения ВГД (лазерного реактивного синдрома) у пациентов с тяжёлым течением заболевания).
— Направление пациентов с выраженной потерей зрительных функций в социальные службы и службы реабилитации.
Дальнейшее ведение
1. Ведение пациентов с проведённой иридотомией:
— После иридотомии ведение пациента с глаукомной оптической нейропатией соответствует плану ведения при первичной открытоугольной глаукоме.
— Ведение всех остальных пациентов осуществляется согласно плану ведения пациентов с подозрением на глаукому.
— Всем пациентам показано ежегодное проведение гониоскопии.
2. Обучение пациентов, которым не проводилась иридотомия
— Информировать пациента об угрозе развития острого приступа глаукомы, его симптомах и возможных исходах, а также о необходимости немедленного обращения к офтальмологу при его развитии.
— Предупредить пациента о необходимости тщательного выбора принимаемых ЛС и осторожности при приёме в случае наличия в числе противопоказаний — глаукомы.
— Диагностика первичной закрытоугольной глаукомы
Профилактика[править]
Прочее[править]
Острый приступ закрытоугольной глаукомы
Жалобы
— Боль в глазу и окружающей его области с иррадиацией по ходу тройничного нерва (лоб, висок, скуловая область).
— Брадикардия, тошнота, рвота.
— Снижение зрения, появление радужных кругов пред глазами.
Осмотр пациента
— Смешанная инъекция застойного характера.
— Отёк роговицы.
— Мелкая или щелевидная передняя камера.
— При длительном существовании приступа возможно появление опалесценции влаги передней камеры.
— Наблюдаются выпячивание кпереди радужки, отёк её стромы, сегментарная атрофия.
— Мидриаз, реакция зрачка на свет отсутствует.
— Резкое повышение ВГД.
Подострый приступ закрытоугольной глаукомы
Жалобы
незначительное снижение зрения, появление радужных кругов перед глазами.
Осмотр пациента
— Лёгкая смешанная инъекция глазного яблока.
— Лёгкий отёк роговицы.
— Нерезко выраженное расширение зрачка.
— Повышение ВГД до 30-35 мм рт.ст.
— При гониоскопии — угол передней камеры блокирован не на всём протяжении.
— При тонографии наблюдается резкое уменьшение коэффициента лёгкости оттока.
Источники (ссылки)[править]
Офтальмология [Электронный ресурс] : клинические рекомендации : клинические рекомендации / Алябьева Ж.Ю., Астахов Ю.С., Волобуева Т.М., Городничий В.В. и др. Под ред. Л.К. Мошетовой, А.П. Нестерова, Е.А. Егорова. — М. : ГЭОТАР-Медиа, 2009. — (Серия «Клинические рекомендации»). — https://www.rosmedlib.ru/book/RML0308V3.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Бутиламиногидроксипропоксифеноксиметил метилоксадиазол
- Тимолол/пилокарпин
Источник
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Закрытоугольная глаукома.
Описание
Закрытоугольная глаукома – сравнительно редкая форма глаукомы, при которой давление в глазу поднимается слишком быстро. Закрытоугольная глаукома в основном бывает при дальнозоркости у людей в возрасте старше 30 лет.
Симптомы
Течение закрытоугольной глаукомы у большинства больных характеризуется периодическими, вначале кратковременными, а затем все более длительными периодами повышения внутриглазного давления (ВГД). В начальной стадии это обусловлено механическим закрытием зоны трабекулы корнем радужки, что обусловлено анатомическими предрасположенностями глаза. При этом отток внутриглазной жидкости (ВГЖ) снижается. При полном закрытии угла передней камеры возникает состояние, называемое острым приступом закрытоугольной глаукомы. В интервалах между приступами угол открывается.
Во время подобных приступов постепенно формируются спайки между радужкой и стенкой угла передней камеры, заболевание постепенно приобретает хроническое течение с постоянным повышением внутриглазного давления (ВГД).
В течении закрытоугольной формы глаукомы можно выделить такие фазы, как:
1. Преглаукома;
2. Острый приступ глаукомы;
3. Хроническое течение глаукомы.
Преглаукома встречается у лиц, у которых нет клинических проявлений заболевания, но при исследовании угла передней камеры обнаруживается что он либо узкий, либо закрытый. В период между преглаукомой и острым приступом глаукомы возможны преходящие симптомы зрительного дискомфорта, появление радужных кругов при взгляде на источник света, кратковременная потеря зрения. Чаще всего эти явления возникают при длительном пребывании в темноте или эмоциональном возбуждении (эти состояния способствуют расширению зрачка, что полностью или частично снижает отток внутриглазной жидкости) и обычно исчезают самостоятельно, не вызывая большого беспокойства у больных.
Острый приступ глаукомы возникает под влиянием провоцирующих факторов, таких, как нервное напряжение, переутомление, длительное пребывание в темноте, медикаментозное расширение зрачка, длительная работа в положении с наклоном головы, прием большого количества жидкости. Иногда приступ появляется без видимой причины. Больной жалуется на боли в глазу и в голове, затуманивание зрения, появление радужных кругов при взгляде на источник света. Болевые ощущения вызваны сдавлением нервных элементов в корне радужки и цилиарном теле. Зрительный дискомфорт связан с отеком роговицы. При резко выраженном приступе могут появиться тошнота и рвота, иногда беспокоят боли, отдающие в область сердца и живота, иногда имитирующие проявления сердечно-сосудистой патологии.
При визуальном осмотре такого глаза без специальных приборов можно заметить только резкое расширение сосудов на передней поверхности глазного яблока, глаз становится «красным», несколько с синеватым оттенком (застойная инъекция сосудов). Роговица из-за развития отека мутнеет. Обращает на себя внимание расширенный и не реагирующий на свет зрачок. На высоте разыгравшегося приступа может резко снизиться острота зрения. Внутриглазное давление может повышаться до 60- 80 мм , отток жидкости из глаза прекращается почти полностью. На ощупь глаз плотный как камень.
Причины
Предрасполагающими факторами развития этой формы глаукомыявляются:
1. Анатомическая предрасположенность;
2. Функциональные факторы закрытия угла передней камеры;
3. Возрастные изменения в глазу.
Анатомическими особенностями строения глазного яблока, предрасполагающими к развитию закрытоугольной глаукомы служат небольшой размер глаза, мелкая передняя камера, большой хрусталик, узкий угол передней камеры, дальнозоркость. К функциональным факторам относят повышение продукции внутриглазной жидкости (ВГЖ), увеличение кровенаполнения внутриглазных сосудов, расширение зрачка.
Существует большое количество медикаментов, которые могут повысить риск развития закрытоугольной глаукомы, а особенно транквилизаторы, применяемые при лечении депрессии и других психиатрических расстройств.
Лечение
Чтобы быстро уменьшить давление в глазу во время острого приступа закрытоугольной глаукомы, используется несколько препаратов. Употребление внутрь по назначению врача смеси глицерина и воды уменьшает высокое давление и прекращает приступ. Ингибиторы карбоангидразы, например диакарб, являются также эффективными, если их принимают на ранней стадии приступа. Глазные капли с пилокарпином сужают зрачок, расправляют радужку, таким образом открывая каналы оттока. Глазные капли с бета-адреноблокаторами также используют, чтобы контролировать давление в глазу. После приступа лечение обычно продолжают: назначают глазные капли и прием внутрь (перорально) нескольких доз ингибиторов карбоангидразы. В тяжелых случаях, чтобы уменьшить давление, внутривенно вводят маннитол.
Лазерная хирургия, с помощью которой создается отверстие в радужке, обеспечивает дренаж жидкости из задней камеры к области угла передней камеры. Это помогает предотвратить дальнейшие приступы и часто позволяет вылечить заболевание. Если лазерная хирургия не решает проблему, проводят операцию. Когда каналы оттока узкие в обоих глазах, лечат сразу два глаза, даже если приступы поражают только один из них.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Открытоугольная глаукома.
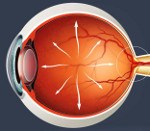
Открытоугольная глаукома
Описание
Открытоугольная глаукома. Это хроническая патология глаз со склонностью к прогрессированию, характеризующаяся повышением внутриглазного давления и поражением зрительного нерва. Клиническая симптоматика представлена снижением остроты зрения и аккомодации, болезненными ощущениями. Основными диагностическими мероприятиями служат тонометрия, гониоскопия, оптическая когерентная томография, периметрия и офтальмоскопия. Составляющими комплексного лечения открытоугольной глаукомы являются методы лазерной хирургии, оперативные вмешательства (синусотрабекулоэктомия, склерэктомия) и консервативная терапия.
Дополнительные факты
Первичную открытоугольную глаукому (ПОУГ) рассматривают как инвалидизирующее заболевание, включающее в себя периодическое или регулярное повышение внутриглазного давления (ВГД) выше индивидуально переносимых значений, нарушение целостности диска зрительного нерва и ганглионарных клеток сетчатки, а также снижение зрения. При открытоугольной глаукоме, в отличие от закрытоугольной, ВГД повышается при открытом угле передней камеры глаза. Согласно данным Всемирной организации здравоохранения (ВОЗ), в мире зарегистрировано более 70 млн. Пациентов с открытоугольной глаукомой. На сегодняшний день заболевание стоит на втором месте среди причин потери зрения. Патология наиболее распространена у людей после 60 лет (3-4%). В возрасте после 45 лет ПОУГ диагностируют у 2% населения. Известны редкие случаи развития данной патологии у лиц до 18 лет.
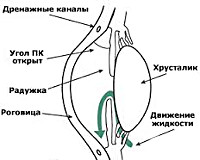
Открытоугольная глаукома
Причины
Открытоугольная глаукома относится ряду заболеваний, имеющих генетическую предрасположенность с полигенными механизмами передачи. Данная патология имеет множество предпосылок, но пусковой этиологический фактор ПОУГ не установлен. Ключевое значение в развитии открытоугольной глаукомы играет функциональная блокада склеральной пазухи. К ПОУГ приводят такие особенности анатомии глазного яблока, как низкая степень дифференциации или патология крепления склеральной шпоры и цилиарной мышцы, уменьшение угла наклона Шлеммова канала. Данные изменения прогрессируют с возрастом пациента.
Было установлено, что длительный прием глюкокортикоидов, снижая проницаемость трабекулярной сети, угнетает отток водянистой влаги. Следствием является повреждение диска зрительного нерва под воздействием высокого ВГД. Важным звеном в патогенезе ПОУГ является нарушение механизмов регуляции кровообращения в области диска зрительного нерва. Склонность к развитию ПОУГ возрастает у пациентов с атеросклерозом, гипертонической болезнью, сахарным диабетом, миопией, а также патологическими состояниями, сопровождающимися нарушением метаболизма.
Симптомы
С клинической точки зрения выделяют такие формы открытоугольной глаукомы, как простая первичная открытоугольная глаукома, псевдоэксфолиативная открытоугольная глаукома, пигментная глаукома и глаукома нормального давления.
Простая первичная открытоугольня глаукома приводит к поражению обоих глаз. На ранних этапах развития патология характеризуется бессимптомным течением. Далее присоединяются такие субъективные симптомы, как круги радуги при фиксации взгляда на прямые лучи света, снижение аккомодации, туман и мерцание перед глазами. При превышении толерантных значений ВГД пациенты предъявляют жалобы на головную боль с иррадиацией в глаза и надбровные дуги.
Псевдоэксфолиативная форма открытоугольной глаукомы характерна для пациентов, у которых в анамнезе наблюдается эксфолиативный синдром. При данной патологии происходит отложение тонкого слоя амилоидоподобного вещества в области структур переднего полюса глазного яблока. Псевдоэксфолиативная глаукома является причиной поражения глаз в разной степени. Патогномоничными симптомами болезни являются изменение контура зрачка, депигментация центральной части радужки, факодонез (дрожь хрусталика при движениях глаз). Характерны более высокие значения ВГД, чем при других формах заболевания, и прогредиентность течения.
Пигментная глаукома развивается в результате занесения током жидкости пигмента радужки в зону роговично-склеральной перегородки. Нарушение циркуляции водянистой влаги является предпосылкой к повышению давления.
Диагностика
Ключевое значение в диагностике заболевания играет измерение внутриглазного давления при помощи таких методик, как тонометрия, эластотонометрия и суточная тонометрия, которая позволяет фиксировать изменения ВГД на протяжении дня. Также необходимо обследовать структуры глазного дна, поле зрения и угол передней камеры глаза.
Метод гониоскопии позволяет визуализировать открытый угол передней камеры глаза, средней ширины, усиленную пигментацию, повышение плотности и развитие склерозивных изменений в области роговично-склеральной трабекулы. Методом периметрии определяется сужение полей зрения. Причиной выступает появление парацентральных скотом, скотомы Бьерума и увеличение диаметра слепого пятна. Сужение развивается с носовой половины и на терминальных этапах заболевания возникает полная слепота.
При проведении офтальмоскопии наблюдается бледность и расширение границ сосудистой воронки диска зрительного нерва. Прогрессирование патологии приводит к атрофии второй пары черепных нервов и сосудистых сплетений глазного яблока с последующим развитием кольца препапилярной атрофии. Более детально оценить степень патологического процесса в области данных структур можно при помощи оптической когерентной томографии и лазерной сканирующей офтальмоскопии.
Дифференциальная диагностика
Дифференциальный диагноз ПОУГ следует проводить с сенильной катарактой.
Лечение
Первым этапом в этиотропном лечении открытоугольной глаукомы является гипотензивная терапия. Для этого назначают препараты для улучшения оттока внутриглазной жидкости группы простагландинов (латанопрост, травопрост) и М-холиномиметиков (пилокарпина гидрохлорид). С целью уменьшения продукции внутриглазной жидкости эффективно назначение адреноблокаторов (тимолол, проксодолол), ингибиторов карбоангидразы (диакарб), альфа-2-агонистов (бримонидин). Способствуют снижению ВГД осмотические диуретики (маннитол). В качестве нейропротекторной терапии используют витаминные препараты и флавоноиды (альфа-токоферол, гамма-аминомаслянная кислота), блокаторы каналов кальция (нифедипин) и неферментные антиоксиданты (этилметилгидроксипиридина сукцинат).
Лазерные методы лечение имеют ограниченные показания при открытоугольной глаукоме. Лазерная иридэктомия показана при наличии узкого роговично-склерального угла. Лазерная трабекулопластика применяется только при низкой эффективности консервативной терапии. Оперативное вмешательство при открытоугольной глаукоме заключается в проведении синустрабекулоэктомии, которая относится к числу непроникающих фильтрующих операций.
На протяжении первых 10 дней после оперативного вмешательства следует отказаться от употребления соленой и маринованной пищи, а также алкогольных напитков. Пациентам необходимо избегать попадания воды в область оперативного вмешательства, нельзя тереть глаз. В данный период рекомендовано спать на противоположном по отношению к операционной ране боку и ограничить физическую активность. По окончании реабилитационного периода необходимо 2 раза в год проходить осмотр у врача-офтальмолога.
Прогноз
Современные методы офтальмологии не могут обеспечить полного выздоровления пациентов с глаукомой, но лечение является необходимым, т. Данная патология характеризуется прогрессирующим течением и на терминальных стадиях заболевания приводит к необратимой потере зрения. Прогноз при глаукоме на ранних стадиях благоприятен для жизни и работоспособности. Основанием для установления группы инвалидности является резкое снижение остроты зрения.
Профилактика
Профилактика ПОУГ сводится к регулярному осмотру у офтальмолога пациентов после 40 лет, а также всех лиц, входящих в зону риска. Все пациенты с установленным диагнозом «глаукома» должны находиться на диспансерном учете и посещать офтальмолога 1 раз в 2-3 месяца.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник