Вызванные зрительные потенциалы при астигматизме
Астигматизм — одна из самых распространённых причин снижения остроты зрения у детей. Это дефект зрения, вызванный изменением формы роговицы, хрусталика или самого глаза. Из-за неправильного проецирования света на сетчатку больной видит изображения различных объектов искажённо. Это серьёзное отклонение в зрительной системе. Представьте себе — около 40% коры головного мозга занимается обслуживанием именно системы зрения, а оставшиеся 60% решают все остальные задачи. Астигматизм способен привести к серьёзным осложнениям, так как влияет на формирование и развитие зрительной системы. Именно лечение следует начинать своевременно.
В 95% случаев нам удается получить высокую остроту зрения и отменить очковую коррекцию при различных видах астигматизма.
Современные технологии лечения астигматизма, которые применяют в «Ясном взоре», отличаются от общепринятых, поэтому мы не только не придерживаемся устаревшей точки зрения о неизлечимости астигматизма, но и разрушаем эти мифы:
Мы можем полностью компенсировать астигматизм до 2,5 диоптрий без хирургического вмешательства.
Мы разобрались, почему бытует понятие «некоррегируемый астигматизм». При данном заболевании снижение зрения носит специфический характер, так как у глаз — два фокуса, и зрение снижается неодинаково. После этого мы разработали методику избирательного зрения в том месте зрительной системы, которое связано с плохим фокусом. И эта методика приводит к очень быстрому восстановлению зрения.
Наш самый высокоточный, универсальный и быстрый лазер MEL90, в отличие от устаревших моделей, позволяет снимать очень высокие степени астигматизма.
Используя достижения современной офтальмологии, в 95% случаев мы добиваемся высокой остроты зрения и отмены очковой коррекции у детей с различными видами астигматизма.
Как вылечить астигматизм?
Мы подбираем тот метод лечения, который зависит от степени выраженности нарушения зрения, проявления осложнений, возраста ребёнка и индивидуальных особенностей его организма (наличия показаний и противопоказаний к тому или иному способу коррекции астигматизма):
- подбор и ношение очков (самый популярный и простой метод безоперационной коррекции зрения, однако он незначительно восстанавливает остроту зрения больного);
- контактная коррекция (подразумевает ношение ребёнком контактных линз, используемых специально при астигматизме);
- лазерная коррекция (с помощью лазерных лучей изменяется толщина роговицы, что позволяет исправить зрение ребёнка по индивидуальным параметрам);
микрохирургия глаза (применяется в сложных случаях и является более радикальным способом исправления остроты зрения). - Чем раньше будет выявлено наличие у ребёнка астигматизма, тем скорее мы сможем назначить эффективный метод терапии.
Осложнения при астигматизме у детей
Основной проблемой при астигматизме является ухудшение остроты зрения. Среди осложнений астигматизма также выделяют:
- косоглазие;
- амблиопию;
- частые головокружения и головные боли;
- нарушение может стать причиной повышенной раздражительности ребёнка и снижения его успеваемости в школе — дети часто жалуются на усталость глаз, в связи с чем быстрее утомляются.
Симптомы астигматизма у детей
Данный дефект зрения как правило является врождённым. Самостоятельно определить астигматизм у ребёнка в возрасте до 3 лет сложнее, так как маленькие дети не замечают проблем со зрением и не могут правильно сформулировать жалобы на плохое видение предметов. Если у одного из родителей имеется астигматизм, новорождённого обязательно нужно показать офтальмологу в первые месяцы жизни.
Среди основных симптомов астигматизма выделяют:
- снижение остроты зрения;
- головные боли;
- искажённое видение предметов, их раздвоение;
- раздражение и дискомфорт в глазах;
- быструю утомляемость;
- частое прищуривание глаз.
- Маленькие дети могут наклонять и поворачивать голову, чтобы улучшить фокусировку на окружающих предметах.
Причины астигматизма у детей
Чаще всего оптическое нарушение связано с наследственным фактором. У некоторых людей наличие дефекта зрения предопределено генетически, то есть нарушение сферичности роговицы и правильной формы хрусталика передаётся от родителей. Если хотя бы у одного из них имеется данная патология, скорее всего, она будет обнаружена и у ребёнка. В этом случае речь идёт о врождённом астигматизме у детей.
Астигматизм часто развивается в раннем возрасте. В таком случае речь идёт о приобретённом астигматизме, появившемся у ребёнка вследствие внешнего воздействия на область глаз:
- ожога конъюнктивы или роговицы;
- заболевания век, роговицы или глаз (к примеру, кератоконуса);
- проведения операции на глазах;
- травмирования роговицы;
- подвывиха хрусталика;
- деформации стенок глазницы, вызванной патологией зубочелюстной системы.
Диагностика астигматизма
Данное нарушение зрения встречается у большинства людей, однако может не доставлять им дискомфорта, если не достигает 0,5 диоптрий. Такой вид дефекта называется физиологическим астигматизмом и не требует коррекции. Выявить проблемы со зрением в домашних условиях сложнее по следующим причинам: зачастую дети не замечают, что плохо видят; ребёнок не знает, как объяснить имеющиеся у него симптомы.
Поставить точный диагноз способен исключительно врач-офтальмолог после осуществления тщательного осмотра ребёнка. Посещать специалиста рекомендуется ежегодно, новорождённых можно записать на приём после достижения ими возраста 2 месяцев.
Для выявления нарушения зрения используются следующие диагностические методы:
- рефрактометрия (исследование оптических свойств глаза при помощи специальной аппаратуры);
- кератометрия (применяется для оценки кривизны поверхности роговицы);
- визометрия (выявление остроты зрения с помощью специальных таблиц);
- скиаскопия (исследование рефракции глаза).
Источник
Зрительные вызванные потенциалы (ЗВП) – незаменимый метод диагностики нарушений зрения. С его помощью можно выявить патологию на любом участке зрительного анализатора: начиная от оптических сред глаза, заканчивая неврологическими болезнями. Кроме того, ЗВП помогают в ранней диагностике болезней, со зрением не связанных.
Методика проста в проведении, безболезненна, подходит детям. Профессионализм и опыт требуются для правильной интерпретации полученных данных.
Клиническая ценность
Суть в том, что человеку демонстрируют зрительный стимул. Одновременно регистрируют, как на увиденное реагирует мозг пациента. Для взрослых, это – вспышка света, точка на экарне, для ребенка – любимая игрушка.
Метод зрительных вызванных потенциалов в неврологической практике применяется для раннего выявления:
- рассеянного склероза;
- деменции любого генеза;
- расстройств аутистического спектра;
- болезни Паркинсона и паркинсонизма;
- синдрома дефицита внимания и гиперактивности (СДВГ);
- эпилептических болезней;
- нейропатий разнообразного генеза;
- энцефалитов, в том числе и вирусных;
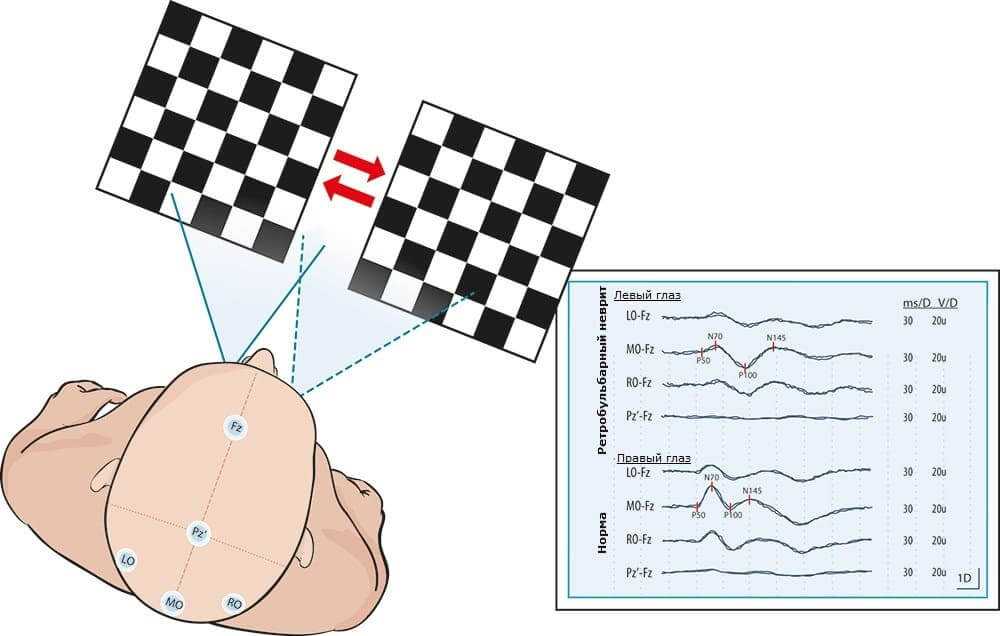
Детали процедуры зависят от выбранного варианта записи ЗВП. Вариантов два:
- На вспышечный стимул, когда зрительный стимул возникает периодически с заданной частотой.
- Реверсивный паттерн. Второе название – шахматный – чередование черных белых клеток. Подразумевает длительное «смотрение» на фиксационную точку или игрушку (если пациент – ребенок).
Выбор подходящего варианта для отдельного человека определяется индивидуально, по результатам предварительного неврологического осмотра.
Анатомо-физиологическое обоснование методики
В процессе эволюции, у позвоночных животных сформировалось пять систем познания окружающего мира – анализаторов. Один из них – зрительный.
Не менее 80% информации об окружении, человек получает с помощью зрения. И глаз – только один, начальный сегмент сложной структуры, формирующей зрительный анализатор.
Анатомически и физиологически, выделяют такие уровни обработки воспринятого зрительного образа:
- сетчатка, палочки и колбочки которой в ответ на увиденное создают потенциалы и по аксонам ганглиозных клеток передают импульсы в зрительный нерв;
- зрительные нервы – пучки нервных миелинизированных волокон, идущие в подкорковые отделы, где в районе хиазмы частично перекрещиваются;
- потом уже смешанные волокна достигают правого и левого латерального коленчатого тела мозга в районе таламуса;
- там сигнал обрабатывается в нейронах вентрального и дорсального ядер, чьи аксоны формируют зрительную лучистость;
- зрительная лучистость (оптическая радиация в некоторых источниках) соединяет таламические центры зрения со зрительной корой соответствующего полушария (по Бродману, это поля с 17 по 19).
Поле № 17 – первичная зрительная кора, № 18 – вторичная, парастриарная, № 19 – третичная или перистриарная зрительная кора.
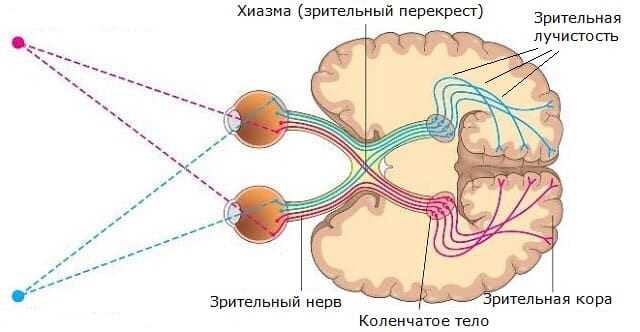
В области хиазмы, волокна зрительных нервов перекрещиваются частично. Они обмениваются «носовыми половинами». То есть после хиазмы, к правому коленчатому телу идут волокна от соответствующей височной части сетчатки и «носовой» половины сетчатки с контралатеральной стороны.
Таким образом, зрительный образ, увиденный глазом, в виде электрического импульса проходит через весь мозг в затылочную кору. Сбой на любом из описанных выше звеньев, помогает выявить регистрация этого импульса, который, собственно, и является вызванным зрительным потенциалом.
Показания к проведению
Процедура ЗВП дает объективные данные о функциональности каждого из описанных выше звеньев зрительного анализатора. Также показывает органические (анатомические) повреждения того или иного отдела.
И, что также важно – уточняет уровень, на котором возникла патология. Это помогает врачам сосредоточиться на нужной точке приложения лечения, чтоб помочь пациенту.
Показания следующие:
- патология полей зрения;
- демиелинизирующие болезни – рассеянный склероз и т.д.;
- неврит зрительного нерва;
- патология сетчатки;
- невротическая и органическая слепота;
- нарушения зрения после ЧМТ;
- опухолевые процессы головного мозга;
- зрительные расстройства центрального характера (иллюзии, психические отклонения).
Условия регистрации
Активный электрод располагают в проекции затылочной коры в точках О1 и О2 по международной системе «10-20%». При использовании одноканальной записи – в точку Oz. После чего подключают на минусовый вход усилителя.
Референтный электрод – в точку Fz, второй конец – на второй плюсовый вход усилителя.
Заземляющий электрод устанавливают на мастоид – сосцевидный отросток височной кости, сразу за ухом.
Частотная полоса 0,5-100 Гц, эпоха анализа – 500 мс, число усреднений – 50-200. При необходимости можно изменять коэффициент режекции для вырезания эпох, внутри которых сигнал превышает заданный уровень.
Короткие зрительные стимулы разнообразны: в формате вспышек, реверсии шахматных паттернов различного размера и т. д. Фотостимуляция проводится через фотостимулятор, очки или экран монитора.
Параметры ответов
По параметрам времени (латентности), ЗВП подразделяются на два типа компонентов: ранние, до 100 мс и поздние – более 100 мс.
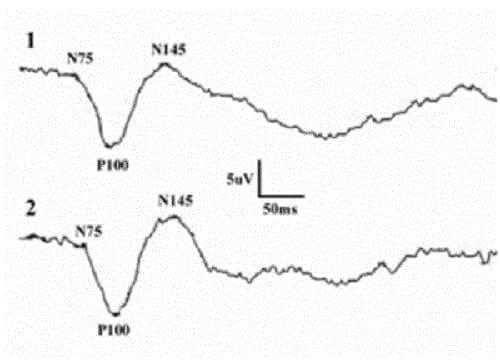
Результат представляет собой график, на котором выделяют компоненты (пример № 1):
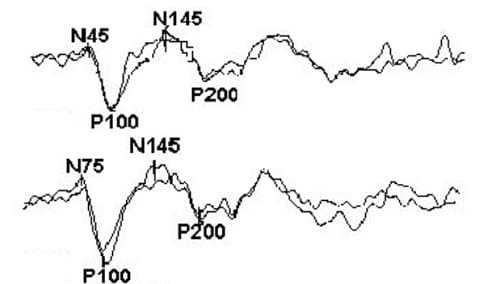 Пример № 1 Так выглядит нормальный результат процедуры ЗВП – зрительных вызванных потенциалов
Пример № 1 Так выглядит нормальный результат процедуры ЗВП – зрительных вызванных потенциалов- Первый положительный – N75. Он свидетельствует о восприятии оптического стимула зрительным нервом (желтое пятно). Регистрируется с поля № 17, ближнего.
- Отрицательный зубец P100 характеризует движение зрительного импульса в поля 17-18. У здорового человека имеет наибольшую амплитуду, чем отличается на фоне остальных компонентов.
- Третий широкий позитивный пик обозначается N145, генерируется корой 18 и 19 полей по Бродману.
- Следующий значимый компонент P200 – отрицательный широкий провал. Его источниками являются подкорковые ядра таламуса и ствола мозга.
Дальнейшие синусоидальные колебания, регистрируемые при ЗВП, отличаются большой вариабельностью. Из-за чего в клинической практике ими часто пренебрегают.
Диагностическую ценность представляют амплитуда регистрируемых компонентов и их ширина (длительность). Процедура требует точной установки электродов, соблюдения стандартов фотоимпульсации.
- пол пациента – у женщин, норма латентности основного P100 не должна превышать 102 мс, у мужчин – 114 мс;
- возраст – у пожилых может мутнеть хрусталик;
- анамнез – травмы и болезни в прошлом могут приводить к помутнению других оптических сред глаза (роговицы, стекловидного тела).
Основы расшифровки
После идентификации целевых компонентов ЗВП, оценивают их форму, параметры амплитуды и длительности. Расчеты проводятся для обоих глаз по отдельности. Потом сравниваются
Для практической неврологии ценность имеют следующие параметры ответов:
- Показатель латентности компонентов N75, P100 и N145 при стимуляции поочередно одного и другого глаза.
- Амплитуда компонента P100 от самой низкой его точки до верхушки предшествующего N
- Межокулярная разность латентного времени, т.е. разность латентностей, полученная отдельно с правого и левого глаза.
- Межокулярные амплитудные соотношения – то же самое, но измеряется высота и глубина компонентов.
- Конфигурация ответов – их форма, структура.
Отклонения указанных параметров ЗВП от нормы, говорят о той или иной патологии. Какой именно, и на каком уровне возникшей –определяет врач, анализирующий данные.
Превышение нормы латентности P100 отмечается как при поражении проводящих путей, так и при патологии сетчатки.
Если аномалия регистрируется с одного глаза, то имеет место односторонняя дисфункция зрительных путей. При двусторонней удлиненной латентности, предполагают билатеральную дисфункцию зрительных путей.
Амплитуда Р100 служит чувствительным показателем проблем с периферической частью зрительного анализатора – глаз, сетчатка.
Также может снижаться вследствие плохой фиксации взора, нарушении фокусировки взгляда, астигматизме.
Амплитуда Р100 наиболее чувствительна к заболеваниям глаза и сетчатки. Поэтому снижение ее должно трактоваться как патологическое, лишь если исключена периферическая патология глаза.
Патология глаз
При наличии у больного катаракты или помутнения стекловидного тела, с подозрением на поражение сетчатки (сахарный диабет, макулодистрофия и т д.), комплексная регистрация ЗВП и ЭРГ позволяет прогнозировать степень сохранности зрительных функций и тем самым уточнить показания к операции и к имплантации искусственного хрусталика. О состоянии сетчатки расскажет исследование глазного дна.
Патология уровня перекреста
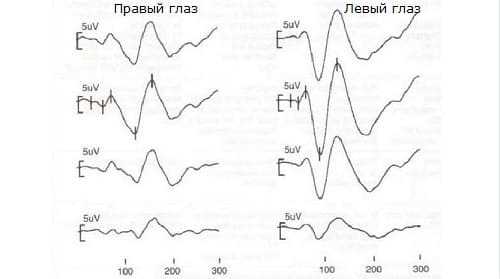
Если поражение на уровне глаза исключается, то снижение амплитуды Р100 может указывать на пре- или постхиазмальный уровень нарушения проведения сигнала (пример № 2).
Асимметричные данные при сравнении результатов для правого и левого глаза, свидетельствуют как в пользу хиазмального, так и на постхиазмальный уровень поражения.
Выявление амплитудной асимметрии при стимуляции одного глаза, вероятнее для прехиазмального уровня поражения.
Пример № 2.
Асимметрия зрительных вызванных потенциалов при патологии в районе хиазмы
Аномальная конфигурация компонента Р100 или комплекса N75-P100-N145 при нормальных значениях их латентности и амплитуды, не указывает на патологию ЗВП. Однако может косвенно подтверждать предполагаемый диагноз, особенно при исследовании в динамике.
ЧМТ
При черепно-мозговой травме регистрируются различные изменения со стороны компонентов ЗВП. Зависят они от механизма травмы, степени повреждения проводящих путей и нейронов, локализации участка травмы.
Атрофические процессы и рассеянный склероз
У пациентов с частичной атрофией зрительных нервов прослеживается связь между степенью нарушений зрительных функций и выраженностью амплитудно-временных аномалий полученных данных.
Диагностическое и клиническое применение получили зрительные вызванные потенциалы в диагностике рассеянного склероза.
Патологические изменения при рассеянном склерозе связаны со следующим:
 Пример № 3. Зрительные вызванные потенциалы при рассеянном склерозе
Пример № 3. Зрительные вызванные потенциалы при рассеянном склерозе- повреждением миелиновой оболочки проводящих путей;
- последующим нарушением сальтаторного проведения;
- ухудшением двигательных и чувствительных функций;
- изменением характера проведения сигнала, в том числе по зрительным путям.
Характерно увеличение латентностей P100 с наличием межокулярной разницы (на примере № 3 – справа). Также снижается амплитуда, и меняется конфигурация ответов.
Опухолевые процессы
Процедуру зрительных вызванных потенциалов можно применять в качестве метода дополнительного исследования в диагностике опухолей мозга. На стороне объемного процесса выявляются признаки раздражения в виде увеличения амплитуды ответов, связанные с усилением эпиактивности нейронов в области очага.
На примере № 4 – результат записи у ребенка с височной эпилепсией, отличается укорочением латентностей.
При генерализованных формах судорожного синдрома, аномалии регистрируются симметрично, с обоих глаз. Парциальные варианты, будут давать аномальные показатели с глаза на стороне очага. Также у эпилептиков нередко регистрируется чрезмерная амплитуда компонента Р100.
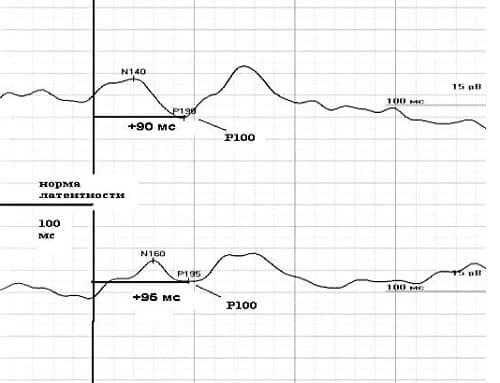 Пример № 4. Зрительные вызванные потенциалы у ребенка с височной эпилепсией
Пример № 4. Зрительные вызванные потенциалы у ребенка с височной эпилепсиейИсточник
Лобанова И.В., Маркова Е.Ю., Хаценко И.Е., Ульшина Л.В.
Зрительный анализатор в детском и подростковом возрасте характеризуется не только анатомическими изменениями, но и функциональными. Функциональное формирование зрительного анализатора заканчивается к 14-15 годам, но, по данным других авторов, — к 17-19 годам [1, 3, 6, 7]. Для правильного развития зрительных функций необходим постоянный контроль за состоянием сенсорной и сенсомоторной систем, за динамикой рефракции.
Расстройство зрительного восприятия на фоне некорригированной аметропии у детей, особенно в сенситивный период развития зрительной системы, может проявляться амблиопией (в т.ч. меридиональной при астигматизме), косоглазием, нарушением формирования бинокулярного и стереоскопического зрения [1-3, 5-8, 11].
Аномалии рефракции могут сопровождаться астигматизмом, различным по величине и направленности. По данным различных авторов, как зарубежных, так и отечественных, распространенность астигматизма более 0,75 дптр в среднем превышает 30% [8-10]. Астигматизм часто является врожденной патологией. Длительное проецирование на сетчатку нечетких изображений, которое имеется как при некорригированных аметропиях, так и при некорригированном астигматизме, не дает возможности полноценному формированию зрительных функций у детей, а также может привести к снижению уже имеющихся. К сожалению, иногда врачи пренебрегают коррекцией астигматизма малых степеней или астигматизм больших степеней не корригируют полностью. Некорригированный астигматизм может привести к неадекватному аккомодационному ответу, спазму аккомодации и прогрессированию близорукости, меридиональной амблиопии.
Важным этапом реабилитации ребенка с аномалиями рефракции является полноценная оптическая коррекция.
Полноценность коррекции зрения у детей: • это полнота коррекции аметропии с учетом астигматизма, • время назначения коррекции, • постоянство коррекции, • вид коррекции.
Низкая острота зрения, которая имеется у ребенка при отсутствии коррекции аметропии, при неполной коррекции, при назначении только сферической коррекции у пациентов с астигматизмом, задерживает развитие фузионных резервов, формирование бинокулярного и стереоскопического зрения. Отсутствие полной и постоянной коррекции зрения до 10-12 лет приводит к выраженным функциональным нарушениям зрения. Выполнение активной зрительной нагрузки при отсутствии коррекции аметропии с учетом астигматизма приводит к неадекватному аккомодационному ответу, появлению астенопических жалоб. Дети редко предъявляют какие-либо жалобы по поводу снижения зрения, так как в этот период только идет развитие зрительных функций. Если появляются неприятные зрительные ощущения, то дети отказываются от чтения, письма, другой зрительной нагрузки на близком расстоянии. Родители часто это состояние принимают за особенности поведения и характера ребенка.
Очковая коррекция аномалий рефракции является наиболее известным и распространенным методом. Однако этот вид коррекции имеет ряд недостатков, влияющих на качество зрения ребенка: искажение размеров предметов и прямых линий, аберрации (в т.ч. хроматические), призматический эффект, сужение полей зрения, ограничение возможностей коррекции при анизометропии, при астигматизме, изменение глубины восприятия [5, 8, 10].
В отличие от очков контактная коррекция зрения не имеет перечисленных недостатков и не только повышает качество зрения ребенка, но и способствует более правильному развитию зрительного анализатора в детском возрасте. К оптическим преимуществам контактных линз (КЛ) относятся отсутствие анизейконии, анизофории, анизоаккомодации, призматического эффекта [5, 8]. Поэтому в целом ряде случаев контактные линзы являются методом первого выбора в коррекции детей с аномалиями рефракции.
Цель
1. Оценить результаты коррекции разных степеней и типов астигматизма у детей и подростков по остроте зрения с полной коррекцией и без коррекции астигматизма.
2. Оценить результаты коррекции астигматизма очками и контактными линзами (КЛ) у детей и подростков.
Материал и методы Клинические исследования были проведены 98 пациентам с миопическим простым и сложным астигматизмом от 0,75 до 3,0 дптр в возрасте от 6 до 14 лет. Только очковой коррекцией пользовались 56 детей: из них только 13 детей очки носили постоянно, 43 пациента носили очки периодически. 42 пациента носили контактные линзы, иногда пользовались очками. С учетом величины астигматизма все пациенты были разделены на 2 группы. 1 гр. — пациенты с астигматизмом от 0,75 до 1,25 дптр — 59 детей (84 глаза); 2 гр.— пациенты с астигматизмом от 1,5 до 3,0 дптр — 39 детей (61 глаз). Всем детям проводилось стандартное офтальмологическое обследование: визометрия без коррекции астигматизма и с полной коррекцией астигматизма, исследование рефракции в условиях циклоплегии, определение запаса относительной аккомодации, биомикроскопия, офтальмоскопия. Для получения циклоплегии использовали раствор циклопенталата 1%.
Для оценки состояния зрительных функций существуют различные методики: субъективные и объективные. Одним из объективных методов определения функционального состояния зрительного анализатора является запись зрительных вызванных потенциалов (ЗВП)[4, 12].
Зрительные вызванные потенциалы — это суммарный ответ зрительной коры на воздействие афферентного светового раздражителя.
Регистрация зрительных вызванных потенциалов на реверсивный шахматный паттерн (ПЗВП) отражает в основном электрическую активность макулярной области, поэтому по формированию потенциала можно судить о полноценности развития центрального зрения.
ПЗВП исследовали у пациентов в очках с полной коррекцией сферического и цилиндрического компонентов и без учета цилиндрического компонента.
17 пациентам с миопическим сложным астигматизмом ПЗВП исследовали с полной коррекцией в очках и в контактных линзах.
Для регистрации ЗВП у детей применяли специализированную электрофизиологическую систему «EP-1000 Pro» («Tomey», Германия). Запись ПЗВП у всех детей осуществляли в условиях бодрствования. Ребенок сидел в кресле на расстоянии 1 м до экрана монитора. Регистрацию ЗВП проводили только тогда, когда ребенок фиксировал взгляд на экране. Для записи ЗВП в качестве стимулов использовали предъявляемые с экрана монитора шахматные паттерны с различными размерами составляющих их клеток 60, 20, 8 угл. мин.
Активный электрод (серебряные или хлорсеребряные чашечки) располагали на 1,5 см выше затылочного бугра по средней линии, индифферентный электрод — на лбу, земляной — на сосцевидном отростке.
Паттерны предъявляли монокулярно в режиме реверсии с монитора. Освещенность экрана составляла 90 лк, уровень контраста — 80%, с частотой стимуляции 2 Гц, усредняя 50-80 ответов.
Результаты И ОБСУЖДЕНИЕ В 1-й группе детей разница между остротой зрения с полной коррекцией по сферическому и цилиндрическому компонентам и полной коррекцией только по сферическому компоненту без учета цилиндрического колебалась от 0,1 до 0,35; во 2-й группе — от 0,15 до 0,55. В обеих группах результаты зависели от вида астигматизма. Наибольшая разница в остроте зрения отмечалась у пациентов с астигматизмом обратного вида и с косыми осями.
При исследовании ПЗВП отмечалась положительная динамика по амплитуде во всех группах при полной коррекции астигматизма по сравнению с коррекцией только по сферическому компоненту без учета астигматизма. В 1-й группе статистически достоверная разница была выявлена на размеры ячеек паттерн 8 угловых минут, во 2-й группе были получены достоверные различия по амплитуде при регистрации размеров ячеек паттерн на 20 и 8 угловых минут.
Отсутствие коррекции цилиндрического компонента приводит к снижению остроты зрения и задержке формирования зрительного вызванного потенциала.
Функциональные результаты зависели и от вида коррекции: очковая или контактная. Статистически достоверной разницы по остроте зрения у пациентов с миопией слабой в очках и КЛ не определялось, однако все пациенты отметили более высокое качество зрения в КЛ, чем в очках. У пациентов со средней и высокой миопией острота зрения в КЛ была выше, чем в очках. Следует отметить, что разница в остроте зрения зависела от величины сферического компонента миопии, чем выше была сфера, тем значительнее была разница.
При регистрации ПЗВП были получены достоверные различия по амплитуде при регистрации размеров ячеек паттерн на 20 и 8 угловых минут. Значительно большие различия были получены также у пациентов с высокой миопией. В очках происходит значительная задержка формирования потенциала. В КЛ потенциалы формируются более правильные по конфигурации, амплитуде и времени.
Выводы
1. Полноценное формирование зрительного анализатора возможно только при адекватной зрительной афферентации. Полная оптическая коррекция аметропии с учетом астигматизма — одно из основных условий для правильного развития зрительных функций.
2. Контактная коррекция зрения миопии с астигматизмом повышает качество зрения ребенка и способствует формированию более высоких и полноценных зрительных функций при сравнении с очковой коррекцией.
3. Контактная коррекция зрения обеспечивает постоянство коррекции аномалий рефракции, что также является одним из основных условий для правильного развития зрительных функций.
Источник

