Вторичная открытоугольная глаукома это
Вторичная глаукома – это заболевание, при котором повышение внутриглазного давления и поражение зрительного нерва возникает на фоне основной патологии органа зрения. Проявляется прогрессирующим снижением остроты зрения, болевым синдромом, спазмом аккомодации. Постановка диагноза основывается на результатах гониоскопии, тонометрии, тонографии, визометрии, офтальмоскопии, биомикроскопии и периметрии. Терапевтическая тактика определяется этиологией заболевания и может включать гипотензивную терапию, хирургическое вмешательство, лазерную коагуляцию сетчатой оболочки.
Общие сведения
Вторичная глаукома – одно из наиболее опасных заболеваний в офтальмологии. В структуре всех глазных патологий данная форма глаукомы занимает от 0,8 до 22%. В среднем у одного-двух больных из ста она становится причиной госпитализации. Болезнь относится к числу инвалидизирующих, т. к. в 28% приводит к необратимой потере зрительных функций. В 20-45% длительное повышение ВГД ведет к тяжелому поражению зрительного нерва и требует осуществления энуклеации глазного яблока. В половине случаев диагностируют увеальную форму заболевания. У лиц мужского и женского пола встречается с одинаковой частотой. Географических особенностей эпидемиологии не наблюдается.

Вторичная глаукома
Причины вторичной глаукомы
Повышение ВГД при данной форме глаукомы связано с рядом патогенентически разнородных факторов. Доказано, что патология является полиэтиологичной. Основные причины развития включают:
- Воспалительные процессы. Наиболее распространенные причины болезни – рецидивирующий эписклерит, склерит и увеит. При данных патологических процессах поражается дренажная система глаза, что влечет за собой повышение ВГД.
- Хронический кератит. Повышение ВГД напрямую связано как с воспалением роговой оболочки, так и с вторичным формированием бельма, передних синехий и тяжелыми дегенеративно-дистрофическими изменениями роговицы. Помимо органических предпосылок к развитию вторичной глаукомы, постоянное раздражение оболочки ведет к рефлекторному гипертонусу.
- Эктопия хрусталика. Клинические проявления развиваются при вывихе хрусталика в ПКГ или стекловидное тело, что обусловлено нарушением внутриглазной гидродинамики.
- Катаракта. Глаукоматозные изменения характерны только для незрелой возрастной, травматической или старческой перезрелой формы катаракты. ВГД при этом возрастает из-за сопутствующего хрусталикового блока и сужения передней камеры.
- Тромбоз центральной вены сетчатки. Из-за того, что тромбоз ЦВТ приводит к ишемии, возникает неоваскуляризация радужки, которая в дальнейшем распространяется на область передней камеры.
- Травматические повреждения. Причиной выступает контузия глаза или рана, при которой наблюдается врастание эпителия по ходу зрительного канала. При ожоговой природе патологии повышение ВГД — следствие гиперпродукции водянистой влаги.
- Дегенеративные изменения. Триггером выступают дистрофические изменения в зоне УПК, при которых затрудняется отток внутриглазной жидкости.
- Патологические новообразования внутриглазной локализации. ВГД повышается из-за наличия объемного образования в полости глазного яблока. Из злокачественных патологий наиболее распространенны ретинобластома и меланома глаза.
Патогенез
В основе развития вторичной глаукомы лежит нарушение гидродинамики внутриглазной жидкости, в частности, ее оттока. К этому приводит механическое блокирование угла передней камеры (УПК), вызванное отеком трабекулярной сети. В 20% случаев ключевая роль в механизме развития отводится патологической гиперсекреции, что ведет к накоплению большого объема экссудата. Повышение проницаемости стенки сосудов венозного русла и спазм артериол дополнительно стимулируют развитие глазной гипертензии как одного из проявлений болезни. При эктопии хрусталика возникает компрессия роговой оболочки к УПК и трабекуле. При вторичном повреждении стекловидного тела, помимо возникновения зрачкового блока, возможна его обтурация массами межтрабекулярных щелей.
При длительном течении заболевания в области дренажной системы глаза на смену функциональным изменениям приходит формирование органических преград на пути оттока. Прогрессирующее образование гониосинехий, организация экссудата в зоне трабекул и усиление ангиогенеза ведет к нарастанию клинических проявлений зрительной дисфункции. При неопластическом происхождении патологии степень нарастания клинических проявлений определяется скоростью роста новообразования в полости орбиты. При кровотечении в полость стекловидного тела или переднюю камеру повышение ВГД коррелирует с объемом кровоизлияния. Давление снижается по мере рассасывания крови, однако из-за организации сгустков и обтурации трабекулярной сети может быстро нарастать после периода мнимого благополучия.
Классификация
Заболевание имеет исключительно приобретенное происхождение. С клинической точки зрения выделяют одно- и двухстороннюю форму. По этиологии вторичную глаукому классифицируют на:
- Увеальную поствоспалительную. Возникает из-за продолжительного течения воспалительных процессов или наличия поствоспалительных изменений.
- Факогенную. Развивается из-за травматических повреждений хрусталика или является осложнением катаракты.
- Сосудистую. Этиология этой формы напрямую связана с тромбозом или стойким повышением давления в эписклеральных венах глазного яблока.
- Травматическую. В основе формирования глаукомы лежат повреждения органа зрения, вызванные действием термических, химических или ионизирующих факторов.
- Дегенеративную. Дегенеративно-дистрофические изменения приводят к развитию заболевания у больных увеопатиями, аномалией Фукса и иридокорнеальным эндотелиальным синдромом.
- Неопластическую. Возникновению этого варианта патологии предшествует появление доброкачественных и злокачественных новообразований глазного яблока, которые ведут к повышению офтальмотонуса.
Симптомы вторичной глаукомы
Клинические проявления зависят от особенностей течения основной патологии. В большинстве случае поражается только один глаз. При двухсторонней форме изменения развиваются несимметрично. Длительное время симптоматика заболевания отсутствует, за исключением случаев, когда возникновение патологии обусловлено травмой или послеоперационными осложнениями. При увеальной форме пациенты чаще ощущают повышение офтальмотонуса в вечернее время. Наблюдается быстрое, прогрессирующее снижение остроты зрения. Зачастую в течение 1 года наступает полная потеря зрительных функций.
Если заболевание развивается на фоне эктопии хрусталика или катаракты, пациенты предъявляют жалобы на резкую боль в области глазницы, снижение зрения, покраснение переднего отдела глазного яблока. Патология может сопровождаться тошнотой, рвотой, головокружением. Отличительный симптом – дрожание хрусталика при движениях глазных яблок (факодонез). Особенность глаукомы у больных с онкологическими новообразованиями — в медленном нарастании клинических проявлений. Общие симптомы для всех форм – появление радужных кругов перед глазами при взгляде на источник света, затуманивание зрения, головная боль с иррадиацией в надбровные дуги. Часто нарушается аккомодационная способность, в которой превалирует спазм аккомодации. При выполнении зрительной работы быстро развиваются астенопические жалобы.
Осложнения
Наиболее тяжелое осложнение вторичной глаукомы – слепота. Пациенты с данной патологией подвержены высокому риску атрофии зрительного нерва. При сосудистой форме и раневом генезе заболевания распространены кровоизлияния в стекловидное тело и гифема. Возможен рубеоз радужки и неоваскуляризация роговицы. Увеальная глаукома часто осложняется воспалительными и инфекционными заболеваниями (кератит, конъюнктивит, блефарит). Из-за быстрого повышения офтальмотонуса при контузии глаза в практической офтальмологии широко встречаются субконъюнктивальные кровотечения (гипосфагма). При разрывах капсулы хрусталика у пациентов с факолитической формой возникает пластический иридоциклит.
Диагностика
Для постановки диагноза вторичной глаукомы необходимо тщательно собрать анамнез с целью выявления первопричины повышения давления внутри глазного яблока. Наружный осмотр неинформативен, что часто приводит к несвоевременной диагностике. Специфический комплекс офтальмологического обследования включает:
- Гониоскопию. Исследование позволяет изучить состояние передней камеры глазного яблока, выявить морфологические предпосылки к нарушению оттока ВГЖ, а именно, сниженные объема камеры, закрытие УПК, патологии строения роговично-склеральной трабекулы.
- Бесконтактную тонометрию глаза. Выявляется превышение внутриглазным давлением толерантных значений (более 20-22 мм. рт. ст.). Для большей информативности изменений внутриглазного давления в течение дня используют суточную тонометрию.
- УЗИ глаза. Цель ультразвукового исследования – выявить органические изменения, которые потенцируют повышение офтальмотонуса. Дает возможность выявить злокачественные новообразования, признаки эктопии хрусталика.
- Офтальмоскопию. Осмотр глазного дна информативен для визуализации атрофических изменений диска зрительного нерва, вторичного поражение внутренней оболочки, которые возникают при длительном повышении офтальмотонуса.
- Биомикроскопию глаза. Проводится детальный осмотр передней поверхности глазного яблока для выявления язв и бельма роговой оболочки.
- Электронную тонографию глаза. Для вторичной глаукомы характерен инвертированный тип кривой повышения давления с типичным вечерним подъемом. Тонография глазного яблока позволяет измерить объем ВГЖ и рассчитать коэффициент ее оттока.
- Визометрию. У пациентов диагностируют прогрессирующую зрительную дисфункцию. При дополнительном проведении рефрактометрии чаще определяется миопический тип клинической рефракции.
- Периметрию. Определяется сужение полей зрения по концентрическому типу.
Лечение вторичной глаукомы
Цель этиотропной терапии – устранить основное заболевание. При контузионной природе заболевания терапевтическая тактика базируется на назначении анальгетиков, седативных и десенсибилизирующих средств. В комплексном лечении патологии используется:
- Гипотензивная терапия. Применяется при диагностике повышенного ВГД, вызванного гиперсекрецией водянистой влаги. Для достижения толерантных значений внутриглазного давления используют лекарственные средства из группы М-холиномиметиков, адреноблокаторов, ингибиторов карбоангидразы, альфа-2-агонистов и простагландинов.
- Хирургическое вмешательство. При развитии патологии из-за бомбажа роговой оболочки и уменьшения объема передней камеры показана трепанация роговицы. Возникновение зрачкового блока из-за эктопии требует экстракции хрусталика. Если заболевание сопровождается стойким расширением зрачка, на роговую оболочку накладывают кисетный шов. При сужении роговично-склерального угла применяется иридэктомия.
- Лазерная коагуляция сетчатки. Методика лечения используется только при стойком повышении давления в сосудах эписклеры. Доказана эффективность применения тотальной лазерной коагуляции сетчатки при первых признаках стаза крови в передних цилиарных артериях и водоворотных венах.
Прогноз и профилактика
Прогноз для жизни и трудоспособности при своевременной диагностике и лечении благоприятный. Особенность вторичной глаукомы в том, что при адекватной терапии можно восстановить зрительные функции. Специфические методы профилактики отсутствуют. В основе неспецифических превентивных мер лежит контроль показателей внутриглазного давления. Регулярно измерять ВГД рекомендовано пациентам, которым в течение года проводились оперативные вмешательства на глазном яблоке, имеющим травматические повреждения или отягощенный офтальмологический анамнез (глазная мигрень, катаракта, кровоизлияния в переднюю камеру).
Вторичная глаукома — лечение в Москве
Источник
Заболевание органов зрения, связанное с нарушением отведения внутриглазной жидкости и ростом ВГД (внутриглазного давления). Зрительный нерв отмирает, сигналы от органов зрения перестают поступать к мозгу – в результате может наступить слепота.
Эта форма заболевания — прогрессирующая и хроническая, ее невозможно окончательно вылечить.
Все методы лечения нацелены на сохранение зрения и сдерживание прогрессии глаукомы. Терапию по поддержанию возможно достижимых показателей зрения при глаукоме нужно будет продолжать всю жизнь.
Профилактика сводится к регулярному посещению врача-офтальмолога и приему ряда препаратов.
Виды глаукомы
Кроме открытоугольной глаукомы, есть еще закрытоугольная — они отличаются особенностями течения заболевания и разным подходом к лечению.
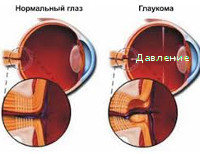
В органах зрения постоянно образуется внутриглазная жидкость, которая отводится сквозь отверстие между радужкой и роговицей. Это фильтрующий угол, характеризующий нормальную работу органов зрения.
При открытоугольной глаукоме этот угол открытый (как в норме), при закрытоугольной он перекрывается.
Основное отличие:
- Закрытоугольная форма развивается стремительно, отводной канал внутриглазной жидкости при такой глаукоме блокируется внезапно, и в результате перекрывается фильтрующий угол. Это ощущается как приступ, и требуется срочная медицинская помощь.
- Открытоугольная глаукома прогрессирует постепенно, ее проще диагностировать на ранней стадии. Фильтрующий угол не перекрывается, т. к. отводной канал жидкости работает нормально, но отток жидкости затруднен из-за нарушений в глубоких слоях органов зрения.
Обеим формам глаукомы присущи проблемы с отведением жидкости, повышение ВГД и отмирание нерва, передающего сигналы от органов зрения в мозг. Симптомы у обеих форм идентичны.
Открытоугольная глаукома широко распространена, на нее приходится около 90% обращений по поводу выявления глаукомы. Среди всех причин возникновения проблем со зрением и слепоты эта форма является второй по частоте распространения. Ее считают возрастной болезнью, т. к. до 18 лет она встречается очень редко, а возрасте после 60 лет глаукому диагностируют 4% населения.
Стадии заболевания
- 1: нормальное давление ртутного столба, до 27. Начальная степень глаукомы, на которой есть небольшое сужение периферического поля зрения и незначительное повышение ВГД. Проблемы с глазным дном на этом этапе может выявить только офтальмолог в ходе обследования. Патологические отклонения выражаются в том, что в центре диска нерва появляется углубление, которое называется экскавация. Болезнь проще всего лечить, если она диагностирована на первой, начальной стадии.
- 2: умеренное давление ртутного столба, в диапазоне 28-33. Развитая стадия глаукомы, на которой существенно уменьшается поле зрения на периферии (больше, чем на 10° относительно носа). Концентрическое поле сужается до 20°. Экскавация достигает краев диска.
- 3: высокое давление ртутного столба, выше 33. Очень опасная стадия, на которой проблемы со зрением причиняют серьезный дискомфорт. Концентрическое поле зрения сужается до 15 и менее градусов. Экскавация становится все обширнее, зрение может стать трубочным — пациент видит окружающее пространство очень узконаправленно, словно сквозь трубку.
- 4: последняя, терминальная степень. Зрительный нерв атрофируется, чаще всего человек слепнет на один или оба глаза. Иногда сохраняется способность ощущать свет и/или маленький «пятачок» поля, что позволяет немного ориентироваться в пространстве.
Причины возникновения
Механизм развития первичной открытоугольной глаукомы: показатель ВГД в норме составляет 18-22 миллиметра ртутного столба. Чтобы давление оставалось в пределах нормы, необходимо, чтобы внутриглазная жидкость свободно циркулировала и не накапливалась.
Если жидкость копится внутри глаза (а вырабатывается она постоянно) и не может своевременно отводиться, это приводит к росту ВГД. В итоге перегружается зрительный нерв и остальные элементы органов зрения. Без лечения нерв постепенно отмирает, и человек слепнет.
Заболевание не имеет одной четко обозначенной причины, на его развитие может повлиять ряд факторов:
- генетическая склонность (наследственность);
- особенности строения органов зрения, в частности – глазного яблока;
- продолжительный прием стероидных гормонов;
- атеросклероз;
- гипертония;
- диабет;
- мигрень;
- любые болезни, которые сопровождаются нарушением метаболизма.
С возрастом риск развития первичной открытоугольной глаукомы растет, особенно если есть генетическая склонность к этому. Людям старше 40 следует посещать офтальмолога ежегодно – это лучшая профилактика, позволяющая диагностировать глаукому на начальных стадиях.
При наличии подтвержденного диагноза необходимо посещать офтальмолога каждые 2-3 месяца для профилактики и мониторинга состояния.
Первичная и вторичная глаукома
- Первичная: этот вид глаукомы развивается под воздействием перечисленных выше факторов, влияние которых не зависит от действий и образа жизни пациента.
- Вторичная: на развитие этого вида болезни влияют травмы, ожоги и инфекции глаз, а также другие внешние причины, которые касаются работы зрительной системы. Также вероятность развития вторичной глаукомы повышается при ведении нездорового образа жизни – недостаток движения, лишний вес, вредные привычки, злоупотребление «гаджетами», отсутствие режима сна.
Вторичную глаукому можно условно назвать приобретенной, т. к. ее развитие в существенной степени зависит от внешних факторов, на которые человек может влиять. ЗОЖ в качестве профилактики и регулярное посещение офтальмолога уменьшают риск появления вторичной глаукомы.
Симптомы и признаки
На начальных стадиях болезнь может протекать без видимых симптомов. Многие симптомы (особенно в комплексе) сложно не заметить, но пациенты списывают их на усталость, недосып и другие особенности режима.
Снижается острота зрения, сужается поле, появляются сложности с фокусированием. Это уже последствия прогрессирующей болезни, а не просто симптомы. Нужно внимательнее относиться к своему здоровью и следить за любыми отклонениями от нормы.
Все проблемы проявляются и усугубляются постепенно, иногда с момента первых признаков до серьезных нарушений зрения может пройти несколько лет. К этому моменту заболевание может быть уже очень сильно запущено.
Чтобы вовремя выявить болезнь и приступить к лечению, следует отслеживать следующие симптомы:
- значительное сужение границ поля зрения – как периферического, так и концентрического;
- размытие картинки;
- резкая, сильная боль, ощущение, словно песка в глаза насыпали; боли могут носить регулярный характер либо появляться приступами;
- резкое ухудшение зрения на один глаз;
- сложности с фокусировкой при рассматривании предметов на разном расстоянии;
- возникновение радужных кругов при направлении взора на любые источники света – солнце, лампы;
- покраснение белков глаз – сплошное или мелкими прожилками-капиллярами;
- ощущение слезящихся глаз (без избыточного слезовыделения);
- слезотечение;
- болезненность вокруг глаз – на веках, внутреннем и внешнем уголках;
- ощущение, которое можно описать, как «давит на глаза»;
- возникновение сетки на траектории взгляда;
- заметное падение остроты зрения вечером и ночью.
Первый и самый яркий тревожный признак глаукомы – сужение границ поля зрения. При его появлении следует сразу записаться на обследование к врачу-офтальмологу. Если болезнь дошла до появления радужных пятен – это уже точно не первая стадия, и нужно принимать решительные меры.
Диагностика
Ключевую роль в выявлении открытоугольной глаукомы играет измерение ВГД. Его измеряют двумя способами:
- Тонометрия – определение ВГД одним тонометром. Помимо разового измерения, проводится суточная тонометрия, позволяющая выявить динамику давления в течение дня.
- Эластотонометрия – измерение ВГД несколькими тонометрами разной массы для построения детального графика, в котором будут отражены все возможные отклонения в давлении.
Кроме измерения ВГД, диагностика включает в себя:
- изучение глазного дна;
- изучение диска зрительного нерва;
- исследование поля зрения.
Методы диагностики:
- метод периметрии — изучение поля зрения с применением компьютерного периметра;
- метод рефракции — исследование способности глаз преломлять лучи;
- метод гониоскопии — определение фильтрационного угла, толщины хрусталика, глубины передней камеры;
- метод офтальмоскопии (биомикроскопии) — изучение глазного дна и других тонких тканей;
- когерентная оптическая томография;
- ультразвуковой метод.
Такой комплексный подход к диагностике помогает выявить болезнь на ранних стадиях и сразу приступить к лечению.
Лечение открытоугольной глаукомы
Метод лечения открытоугольной глаукомы зависит от ее формы и особенностей конкретного пациента, а также наличия медицинских противопоказаний.
Всего существует 3 метода лечения:
- медикаментозный;
- лечение лазером (операция);
- хирургический метод (операция).
Метод и схема лечения открытоугольной глаукомы назначаются офтальмологом. Будьте готовы к тому, что медикаментозное лечение понадобится в любом случае, даже если была сделана операция. Открытоугольная глаукома не поддается полному излечению, поэтому фармпрепараты нужно будет принимать всю жизнь, чтобы сохранить достигнутые результаты.
Все методы лечения направлены на решение следующих задач:
- уменьшение ВГД;
- увеличение уровня содержания кислорода в тканях глаза, оптимально – полное устранение гипоксии.
- нормализация метаболизма в органах зрения, в частности – восстановление нормальной циркуляции внутриглазной жидкости.
- коррекция сопутствующих отклонений.
Комплексное решение этих задач позволяет прийти к основной цели – предотвратить атрофию зрительного нерва либо свести его повреждения от глаукомы к минимуму.
Медикаментозное лечение
Препараты, применяющиеся при лечении открытоугольной глаукомы, обладают разным действием:
- снижают (нормализуют) объем выработки жидкости внутри глаза;
- контролируют ВГД;
- нормализуют отвод жидкости;
- улучшают регенерацию тканей и их питание;
- нормализуют поступление крови и кислорода к зрительному нерву.
Некоторые препараты работают системно – они решают сразу несколько задач. Важно придерживаться рецепта врача и не заменять по своему усмотрению выписанные средства на аналоги.
В аптеках представлен большой ассортимент лекарств со схожим действием, но эффект от их приема при глаукоме может сильно отличаться. Поэтому любые изменения в рецепте надо согласовывать с офтальмологом.
Лечение лазером (оперативное вмешательство)
- иридэктомия;
- трабекулопластика;
- десцеметогониопунктура;
- циклокоагуляция (к ней прибегают в запущенных случаях).
Лазерное лечение открытоугольной глаукомы пользуется популярностью в силу своей оперативности и минимальной травматичности. Но лазер эффективен не для всех форм глаукомы, поэтому одним из эффективных методов до сих пор остается традиционное хирургическое вмешательство.
Хирургические методы
- трабекулэктомия;
- установка дренажа;
- каналопластика.
Хирургическое вмешательство назначается на первых 3 стадиях открытоугольной глаукомы, на 4 оно показывает низкую эффективность и может даже ухудшить ситуацию.
Понравилась публикация?
Поставь ей оценку — кликай на звезды!
Рейтинг статьи
/ 5. Голосов:
Источник

