Вторичная катаракта глаз лечение
Вторичная катаракта является одним из наиболее часто встречаемых состояний после успешно проведенной операции замены хрусталика глаза. Миллионы людей с нарушениями зрения и слепотой получают возможность вновь четко видеть окружающий мир после удаления катаракты, ведь имплантация искусственного хрусталика, без сомнения, является одним из самых успешных изобретений современной офтальмохирургии. Однако, последствия этого вмешательства все же существуют. И одно из них – вторичная катаракта.
Несмотря на свое название, катарактой описываемые изменения после замены хрусталика называть неправильно. Будучи единожды удаленной, катаракта не может возникнуть у человека вновь. Впервые замена хрусталика была выполнена в 1950 году английским офтальмологом Сэром Гарольдом Ридли. После этого техника операции постоянно совершенствовалась, что позволило уменьшить частоту возникновения вторичной катаракты после замены хрусталика. Однако полностью избавиться от этого осложнения врачи не могут до сих пор.
Вторичная катаракта после замены хрусталика — что это?
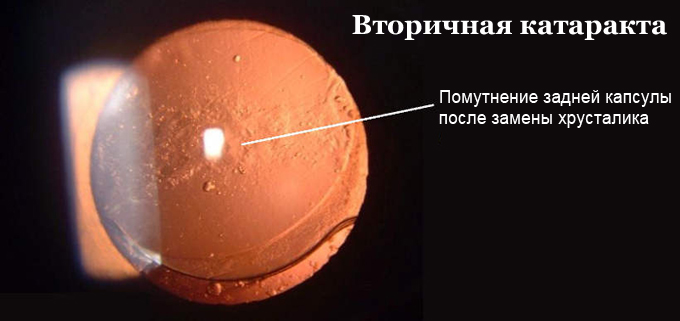
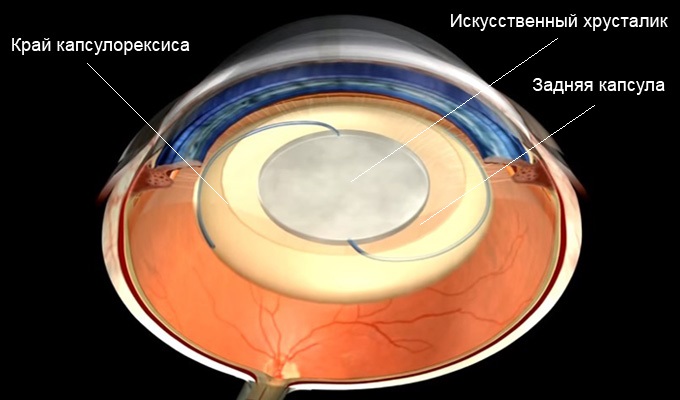
В процессе вмешательства офтальмохирург удаляет помутненный хрусталик, заменяя его искусственным. Анатомия глаза такова, что хрусталик у человека расположен в капсуле – капсульном мешке. В ходе операции хирург иссекает переднюю стенку капсульного мешка, удаляет собственно сам помутневший хрусталик, и внутрь капсулы имплантирует искусственный хрусталик. Задняя стенка капсульного мешка – задняя капсула – остается нетронутой, чтобы обеспечить в первые недели и месяцы после операции стабильное положение искусственного хрусталика в оперированном глазу. Изменения со стороны оставшейся задней капсулы, ее фиброзирование и помутнение через некоторое время после замены хрусталика и получили название «вторичная катаракта».
Вторичная катаракта после замены хрусталика является достаточно частым осложнением катарактальной хирургии. Причины развития вторичной катаракты предопределяют развитие двух форм данного заболевания:
- Фиброз задней капсулы – помутнение капсулы и развитие вторичной катаракты после замены хрусталика вызвано фиброзной метаплазией клеток эпителия хрусталика, что приводит к уплотнению и, впоследствии, к помутнению задней капсулы, и сопровождается значительным снижением остроты зрения после замены хрусталика.
- Жемчужная дистрофия или, собственно, «вторичная катаракта» — наиболее часто встречающийся морфологический вариант. При этом вторичная катаракта после замены хрусталика образуется за счет медленного роста эпителиальных хрусталиковых клеток, которые формируют хрусталиковые волокна, как это происходило бы в норме. Однако эти хрусталиковые волокна анатомически и функционально являются неполноценными и получили название шаров Адамюка-Эльшнига. При миграции из ростковой зоны в центральную оптическую часть клетки-шары Эльшнига формируют плотное помутнение задней капсулы в виде пленки, значительно снижая послеоперационное зрение. Вышеописанные изменения приводят к нарушению прохождения светового луча через заднюю капсулу хрусталика, что и вызывает значительное снижение остроты зрения.
Вторичная катаракта после замены хрусталика развивается у 20%-35% оперированных пациентов в течение 6-18 месяцев после операции катаракты.
Вероятность возникновения вторичной катаракты больше у пациентов молодого возраста. Часто такое осложнение имеет место у оперированных по поводу врожденной катаракты детей. При этом у пожилых пациентов, как правило, встречается фиброз задней капсулы хрусталика, в то время как у молодых чаще обнаруживается собственно вторичная катаракта.
Частота возникновения вторичной катаракты после операции также зависит от модели искусственного хрусталика и используемого при его изготовлении материала. Использование силиконовых интраокулярных линз с округлыми краями кромки оптической части ассоциировано с повышенной частотой вторичной катаракты, нежели применение акриловых искусственных хрусталиков с квадратным краем кромки.
Симптомы вторичной катаракты
Удаление катаракты и имплантация интраокулярной линзы приводят к заметному улучшению зрения. Однако через некоторое время после замены хрусталика – от нескольких месяцев до нескольких лет, регистрируется прогрессивное ухудшение зрения. Поскольку симптоматика схожа с проявлениями первичного заболевания, такое состояние получило название «вторичная катаракта». Основные признаки, появляющиеся после возникновения вторичной катаракты, достаточно характерны, и, как правило, их развитие никогда не происходит незаметно:
- Прогрессивное снижение остроты зрения и нечеткость изображения после заметного послеоперационного улучшения.
- Нарастающее чувство «тумана» или «дымки» в оперированном глазу. У подавляющего количества пациентов вторичная катаракта после замены хрусталика вызывает ощущение «целлофанового пакета».
- Черные или белые точки в поле зрения, вызывающие значительный зрительный дискомфорт.
- Иногда у пациентов после развития вторичной катаракты может появляться постоянное двоение в глазах или искажение изображения.
- Скорректировать возникшее помутнение и снижение зрения очками или контактными линзами, как ранее при первичной катаракте, не представляется возможным.
Появление таких симптомов после перенесенной в прошлом операции по замене хрусталика должно натолкнуть на мысль о наличии вторичной катаракты. Всем пациентам в такой ситуации рекомендуется не затягивать с обращением к врачу, так как симптомы будут только прогрессировать, постепенно увеличивая зрительный дискомфорт и значительно снижая остроту зрения.
Диагностический алгоритм
Перед тем как предложить пациенту дисцизию вторичной катаракты, врач проводит расширенное офтальмологическое обследование, изучает историю болезни на предмет сопутствующих заболеваний и проводит комплексное офтальмологическое обследование и осмотр:
- Оценка остроты зрения.
- Биомикроскопия глаза с помощью щелевой лампы – для определения протяженности и типа помутнения задней капсулы, а также с целью исключения отека и воспалительного процесса в передней части глазного яблока.
- Измерение внутриглазного давления.
- Обследование глазного дна на предмет отслойки сетчатки или проблем в макулярной области, которые могут снизить положительный эффект выполнения дисцизии вторичной катаракты.
- Если подозревается наличие отека макулы, что случается у 30% пациентов, перенесших оперативную коррекцию катаракты, возможно проведение флуоресцентной ангиографии или оптической когерентной томографии.
Такой диагностический алгоритм выполняется для достоверной постановки диагноза заболевания, а также для выявления ряда состояний, при которых лечение вторичной катаракты невозможно. Речь идет об активных воспалительных процессах и отеке макулы.
Лечение вторичной катаракты
Дисцизия вторичной катаракты или капсулотомия представляет собой иссечение измененной задней капсулы хрусталика и является основным методом лечения вторичной катаракты глаза.

Начиная с момента первой имплантации искусственного хрусталика при проведении экстракапсулярной экстракции катаракты, офтальмохирурги столкнулись с необходимость проведения капсулотомии в отдаленном послеоперационном периоде. И до «лазерной эры» удаление вторичной катаракты выполнялось механическим способом. Несмотря на амбулаторный характер проведения манипуляции и минимальную операционную травму, как и любое оперативное вмешательство механическая дисцизия вторичной катаракты могла сопровождаться рядом нежелательных осложнений.
С 2004 года стандартная практика офтальмохирурга современной глазной клиники подразумевает проведение лазерной капсулотомии, которая отличается не только безболезненным и неинвазивным характером оперативного вмешательства, но и минимальным количеством послеоперационных осложнений.
Лазерная дисцизия вторичной катаракты
Сегодня золотым стандартом лечения вторичной катаракты после замены хрусталика считается лазерная дисцизия вторичной катаракты – лазерная капсулотомия. Наиболее распространенный вариант удаления вторичной катаракты основывается на использовании лазера на алюмо-иттриевый гранате с неодимом. Его латинская аббревиатура выглядит как Nd:YAG, а врачи его называют YAG — лазер (ИАГ-лазер).
Механизм действия YAG — лазера – фотодеструкция помутненных тканей задней капсулы хрусталика. У такого лазера отсутствуют температурные реакции и коагуляционные свойства, что позволяет избежать различных осложнений.
Лазерная дисцизия вторичной катаракты заключается в формировании при помощи YAG-лазера круглого отверстия в задней капсуле хрусталика вдоль зрительной оси пациента. Это позволяет лучу света беспрепятственно попадать на центральную зону сетчатку, и все симптомы ухудшения зрения купируются.
Удаление вторичной катаракты YAG — лазером показано при наличии у пациентов симптомов вторичной катаракты, значительно ухудшающих качество жизни и затрудняющих выполнение повседневных задач. Также лазерная дисцизия вторичной катаракты должна быть проведена и при необходимости постоянного контроля за состоянием сетчатки у оперированных пациентов.
Противопоказания к лазерной капсулотомии:
- помутнение и рубцовое изменение роговицы,
- отек роговицы,
- воспалительные процессы глазного яблока,
- кистозный отек макулярной области,
- различная патология сетчатки и/или макулы, в частности, разрывы сетчатки и витрео-макулярные тракции.
Вторичная катаракта — лечение лазером в Москве
Лазерная дисцизия вторичной катаракты проводится амбулаторно в лазерном кабинете офтальмолога. Госпитализация в стационар для того вмешательства не требуется.
Удаление вторичной катаракты проводится под местной анестезией. За 30-60 минут до операции пациенту закапывают в глаз анестезирующие и расширяющие зрачок капли. Пациент должен удобно расположиться в кресле перед щелевой лампой. Особое внимание следует уделить фиксации головы в правильном положении.
Во время процедуры пациент может слышать «щелчки», возникающие в результате работы YAG-лазера, а также видеть вспышки света. Пугаться этого не нужно. Иногда, для лучшей фиксации века и глазного яблока во время удаления вторичной катаракты врачи используют специальную контактную линзу, подобную гониоскопической. Такая линза имеет увеличительные свойства, что позволяет лучше визуализировать область задней капсулы хрусталика.
YAG-лазером выполняется округлый разрез в области задней капсулы. На этом вмешательство можно считать завершенным. По окончанию операции в глаз закапываются антибактериальные и противовоспалительные капли.
Несмотря на амбулаторный характер операции, лазерная дисцизия вторичной катаракты требует соблюдение определенного послеоперационного режима.
Послеоперационный период
Как и любая офтальмологическая операция YAG-лазерная дисцизия вторичной катаракты может иметь определенные осложнения. Наиболее частое – повышение внутриглазного давления. Контроль его необходим через 30 и 60 минут после удаления вторичной катаракты. Если имеет место допустимый уровень внутриглазного давления, то пациента отпускают домой с рекомендациями по применению местной противовоспалительной и антибактериальной терапии. Максимальный пик повышения внутриглазного давления наблюдается в первые три часа после лазерного лечения вторичной катаракты, нормализация его происходит в течение суток. Пациентам с глаукомой, а также имеющим тенденцию к гипертензии, как правило, дополнительно назначаются гипотензивные капли и повторный осмотр офтальмолога на следующий день после лазерной капсулотомии.
Второе по частоте потенциальное осложнение – развитие переднего увеита. Предупредить его можно местным применением антибактериальных и противовоспалительных средств. Купирование воспалительной реакции необходимо в течение недели после лазерного лечения вторичной катаракты. Поэтому капли после вторичной катаракты назначаются сроком на 5-7 дней. Другие возможные осложнения – отслойка сетчатки, отек макулы, повреждение или смещение искусственного хрусталика, отек роговицы и кровоизлияние в радужку после вторичной катаракты, встречаются крайне редко, и, как правило, являются погрешностями в технике проведения лазерной дисцизии вторичной катаракты.
После вторичной катаракты
При успешном выполнении дисцизии вторичной катаракты вне зависимости от метода капсулотомии максимальная острота зрения возвращается в течение 1-2 дней у 98% пациентов.
Присутствие мушек или плавающих точек перед глазами допустимо в течение нескольких недель после вторичной катаракты. Пугаться не стоит – они возникают из-за нахождения в поле зрения частиц разрушенной задней капсулы. Постепенно такие проявления исчезнут.
Присутствие мушек перед глазами в течение месяца и более или появление вспышек света и пятен перед глазами без внимания оставлять нельзя и необходимо обратиться к своему лечащему врачу. Врачебного контроля также требует постепенное снижение остроты зрения после выраженной положительной динамики.
В большинстве случаев, дисцизия вторичной катаракты протекает без осложнений и имеет хорошие отдаленные результаты. Опасаться такого вмешательства не следует. Абсолютно безболезненное и нетравматичное удаление вторичной катаракты поможет вернуть остроту зрения и значительно улучшить качество жизни.
Стоимость лечения вторичной катаракты
Цена дисцизии вторичной катаракты варьирует в зависимости от метода проведения операции. При механической капсулотомии цена составляет 6-8 тысяч рублей. В то же время стоимость более щадящего по отношению к тканям глаза неинвазивного метода – лазерная дисцизия вторичной катаракты – находится в пределах 8-11 тысяч рублей. К этой цене лечения вторичной катаракты также необходимо добавить стоимость обследования, проводимого перед выполнением капсулотомии, средняя цена которого составляет 2-5 тысяч рублей.
| 20.07 | Лазерные операции при вторичной катаракте | |
| 2007010 | YAG-лазерная дисцизия вторичной катаракты для пациентов клиники | 6200 руб. |
| 2007011 | YAG-лазерная дисцизия вторичной катаракты для пациентов, оперированных в других клиниках | 8200 руб. |
Прайс-лист клиники

Источник
Вторичная катаракта — что это?
Первичная катаракта возникает вследствие недостаточного питания хрусталика глаза. Он начинает мутнеть, утрачивает свои оптические свойства, в результате чего человек теряет зрение. Лечится данная патология путем удаления помутневшего хрусталика с его заменой на интраокулярную линзу (ИОЛ). Проводится эта процедура с применением различных технологий. Ни одна из них, даже самая современная, не может полностью исключить повторное развитие патологии. Рассмотрим ее причины и симптомы.

Вторичная катаракта после замены хрусталика сопровождается помутнением уже не самого прозрачного тела, а задней стенки капсулы, в котором оно находилось. Постепенно она становится более плотной и перестает пропускать свет. Это приводит к ухудшению зрения. Если заболевание не лечить, больной будет видеть все хуже и хуже. При этом болезнь не всегда прогрессирует быстро. В конечном итоге она всегда заканчивается слепотой и инвалидностью, если не принять соответствующие меры.
Вторичная катаракта после замены хрусталика: причины и факторы риска
Сложно назвать конкретные причины, которые приводят к развитию повторной катаракты после замены хрусталика. Спровоцировать патологию могут нарушения в обмене веществ, нездоровый образ жизни, травмы. Выделяется несколько факторов риска, которые способны обусловить возникновение вторичной катаракты:
- Пожилой возраст. Вероятность развития болезни увеличивается многократно, если человеку более 60-70 лет. Естественное старение организма и замедленный обмен веществ сопровождаются ослаблением иммунитета. Глаза получают меньше питательных веществ, они слабеют, ткани и клетки их восстанавливаются медленно.
- Сахарный диабет. Диабетики постоянно должны наблюдаться у офтальмолога, так как при сахарном диабете возрастает риск развития многих опасных офтальмопатологий. Повторная катаракта после замены хрусталика может стать следствием нарушения обмена веществ.
- Воспалительные заболевания глаз, отслоение сетчатки и другие офтальмопатологии.
- Нехватка в организме витаминов.
Развитие вторичной катаракты начинается с увеличения числа эпителиальных клеток на внутренней стенке глазного яблока. Они занимают все больше места в глазу и препятствуют прохождению света. Предугадать возникновение этой болезни невозможно. Единственная профилактическая мера — исключение некоторых факторов риска. Иными словами, рекомендуется отказаться от вредных привычек, укреплять иммунитет и чаще наблюдаться у врача.
Как проявляется вторичная катаракта?
Первичный симптом патологии — снижение остроты зрения. По мере прогрессирования недуга появляются и другие признаки:
- «мушки» перед глазами, мелькание искр, вспышек;
- затуманивание взгляда, пелена;
- диплопия;
- нарушение цветовосприятия;
- размытость контуров предметов;
- нарушение фокусировки.
Зрение становится все более слабым. При этом средства коррекции не помогают улучшить его. Первые симптомы могут возникнуть уже через несколько месяцев после замены хрусталика. У некоторых пациентов патология медленно прогрессирует годами.
Диагностика вторичной катаракты
В ходе обследования проверяется острота зрения, устанавливаются его границы с помощью периметрии.

При катаракте могут выпадать участки картинки из обзора. Также врач измерит внутриглазное давление, чтобы исключить глаукому, которая может развиться в пожилом возрасте. Посредством биомикроскопии изучаются внутренние структуры глаза. Этот метод исследования позволяет выявить патологический очаг. Если есть подозрения на отек макулы, назначаются флуоресцентная ангиография и оптическая когерентная томография. При наличии хронических заболеваний, патологий внутренних органов пациент отправляется к соответствующим специалистам на дополнительное обследование.
Вторичная катаракта после замены хрусталика: лечение
Основной метод лечения повторной катаракты — дисцизия или капсулотомия. Эта процедура представляет собой иссечение задней капсулы хрусталика с удалением разросшихся эпителиальных клеток, которые вызвали помутнение. Ранее капсулотомия выполнялась всегда механическим путем, то есть с помощью хирургического вмешательства без применения лазера. Проводится такая операция амбулаторно. Она сопровождается сильным травмированием глаза, что может привести к осложнениям. Вероятность их развития намного ниже, когда вторичная катаракта лечится лазерными методами.
Лазерная дисцизия сегодня признана самым надежным и безопасным способом устранения вторичных помутнений в глазу. В ходе процедуры хирург лазером делает отверстие в задней стенке капсулы и удаляет разросшиеся ткани. Длится очищение 2-3 минуты, а вся операция — 15-20 минут.

Кому противопоказана лазерная дисцизия?
Во-первых, проведение подобной процедуры возможно только спустя три месяца после лечения первичной катаракты без удаления хрусталика и через полгода после замены на интраокулярную линзу. Во-вторых, лазерная дисцизия не может быть назначена, если наблюдаются следующие патологические процессы:
- отек макулы;
- воспаление радужной оболочки;
- разрастание сосудов в зрачковой мембране;
- отечность роговицы и образование фиброзных тканей.
Какие могут быть осложнения после лечения повторной катаракты?
В первые дни после дисцизии у пациента может повышаться давление в глазу. Данный симптом пропадает без лечения. Если же этого не происходит, нужно пройти обследование, так как есть риск возникновения глаукомы. Могут быть и другие неприятные последствия после лечения вторичной катаракты:
- Повреждение ИОЛ. Если линза слишком плотно прилегает к стенке капсулы, хирург может случайно повредить ее при очищении. Появление «мушек» перед глазами, черных точек говорит о том, что ИОЛ имеет дефекты.
- Отслойка сетчатки. Развивается осложнение редко, но требует срочного лечения.
- Кистовидный отек сетчатой оболочки. Это обычно происходит в случаях, когда дисцизия была проведена в течение полугода после замены хрусталика.
- Смещение ИОЛ. К нему может привести травма. Также вероятность смещения линзы достаточно высока при проведении капсулотомии механическим способом.
- Инфекционные заболевания глаза. Инфекция может попасть во время операции или в период реабилитации, если пациент не соблюдает гигиену и не пользуется каплями, которые назначил врач.
- Внутриглазные кровоизлияния. Если они и бывают, то незначительные, в связи с тем, что повреждения глаза при лазерной капсулотомии минимальны.
- Астигматизм. Нарушение целостности роговой оболочки может стать причиной ее искривления, в результате чего развивается данный дефект рефракции. Как правило, устранить его удается сразу путем наложения дополнительных швов.
- Солнцезащитные очки, отказаться от алкоголя, не наносить макияж, посетить врача на следующий день после процедуры, а также через неделю и потом раз в месяц в течение полугода.
В целом при своевременной диагностике и лечении прогноз почти всегда благоприятный. Конкретных мер профилактики вторичной катаракты не разработано. Человек должен вести здоровый образ жизни и делать все, чтобы укрепить свою иммунную систему.
Источник



