Воспаление роговицы характеризующееся помутнением и снижением зрения
16 февраля 20192750,2 тыс.
Врач-офтальмолог Е. Н. Удодов, г. Минск, Беларусь.
Роговица вместе со склерой относится к наружной оболочке глаза. В норме у здорового человека она прозрачная, сферичная и блестящая. Роговица состоит из пяти слоёв: эпителиального, Боуменовой мембраны, стромы, Десцеметовой мембраны, эндотелиального. Место перехода роговицы в склеру (непрозрачную часть наружной оболочки, в норме белого цвета) называется лимб.
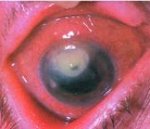
Кератит — это воспалительное заболевание роговицы, характеризующееся её помутнением (см. фото) и снижением зрения. Оно может поражать как один глаз, так и оба одновременно. В зависимости от причины и при раннем начале лечения исход кератита в большинстве случаев благоприятный.
Симптомы кератита
Кератит обычно сопровождается болевым синдромом, который может быть умеренно или сильно выраженным в зависимости от причины и распространения воспалительного процесса. Внешне может быть заметно покраснение склер, нарушение блеска поверхности роговицы. Данное заболевание в ряде случаев проявляется также роговичным синдромом, включающим в себя фотофобию (светобоязнь), блефароспазм (стойкое спастическое смыкание век), слезотечение. При осмотре офтальмологом выявляются инфильтраты или помутнения роговицы, иногда — снижение её чувствительности.
Причины возникновения кератита
Наиболее частыми причинами кератита являются:
• синдром «сухого» глаза, появившийся в результате различных заболеваний век, дефицита витамина А, нарушений процессов образования слезы, климакса (возрастных гормональных изменений у женщин), приёма некоторых групп препаратов, ряда неврологических заболеваний;
• наличие инородного тела в роговице или конъюнктиве;
• воздействие интенсивного источника света (например, сварка);
• аллергия;
• неправильное ношение контактных линз;
• применение местных кортикостероидов;
• вирусы (аденовирус, вирус простого герпеса);
• бактерии (стафилококки, гемофильная палочка, стрептококки и псевдомонады);
• простейшие (акантамёбы);
• грибок (кандиды, фузарии, аспергиллы). В некоторых случаях причины, вызвавшие кератит, не удается установить.
Классификация
Кератиты классифицируются на:
• экзогенные (источник воспаления обусловлен внешними факторами) и эндогенные (воспаление возникло в результате внутренних причин, присутствующих непосредственно в организме человека);
• острые, хронические и рецидивирующие;
• центральные и периферические (ближе к лимбу).
Кератит может протекать в лёгкой, умеренной или тяжёлой форме. Воспалительный процесс нередко распространяется и на другие структуры глаза. Кератоконъюнктивит — это воспаление роговицы и конъюнктивы. Кератоувеит — воспаление роговицы и увеального тракта, состоящего из радужки, цилиарного тела и сосудистой оболочки.
Бактерии, вирусы, грибки, паразиты способны вызвать инфекционный кератит.
Аллергия на переносимую по воздуху пыльцу растений или наличие бактериальных токсинов в слезе вызывают аллергический тип кератита.
Аутоиммунные заболевания дают сходные проявления. Они часто повреждают роговицу, что приводит к краевому (лимбальному) кератиту.
Вирус простого герпеса — наиболее распространённый возбудитель инфекционных кератитов. При этом он является основной причиной (60%) роговичной слепоты в России.
Бактериальные кератиты являются одним из наиболее существенных потенциальных осложнений ношения контактных линз и рефракционной хирургии. Более 20 процентов грибковых кератитов (преимущественно кандидозных) осложняются бактериальной инфекцией.
Для диагностики кератитов могут использоваться следующие методы диагностики:
• визометрия (исследование остроты зрения при помощи таблиц или проектора знаков);
• биомикроскопия (осмотр структур глаза при помощи щелевой лампы);
• флюоресцеиновый тест (исследование с использованием красителя — флюоресцеина);
• биопсия и соскоб с роговицы;
• метод полимеразной цепной реакции в случае с затруднениями в обнаружении патологического агента.
Лечение кератита
Схема лечения зависит от причины кератита. Если он вызван какой-либо инфекцией, требуется антибактериальная, противогрибковая или противовирусная терапия. Это лечение может включать назначение глазных капель, препаратов для перорального приёма (таблетки) и даже субконъюнктивального и внутривенного введения лекарственных средств. В некоторых случаях применяются лечебные контактные линзы, содержащие какой-либо препарат.
Если причиной кератита являются любые инородные тела в роговице или конъюнктиве, то они должны быть обязательно удалены.
Увлажняющие капли могут применяться, если кератит вызван нарушением механизма функционирования слезной плёнки, которая покрывает роговицу.
Стероидные глазные капли часто назначаются с целью купирования воспаления и остановки процессов рубцевания. Однако решение о применении препаратов данной группы должно приниматься осторожно и взвешенно, так как течение некоторых инфекций (герпетическая, грибковая) может ухудшаться при их использовании, а процессы эпителизации (заживления) — замедляться.
При кератитах, вызванных интенсивными источниками света, возможно применение нестероидных противовоспалительных средств для уменьшения болевых ощущений и воспалительного процесса.
В случаях кератита, причиной которого является гипо- или авитаминоз, могут назначаться препараты, содержащие соответствующие витамины.
Если кератит не отвечает на проводимое лечение либо его не поддающаяся устранению причина постоянно поддерживает воспалительный процесс в роговице, что приводит к значительному ухудшению зрения, доктор может рекомендовать проведение трансплантации роговицы.
Пользующимся контактными линзами рекомендуют прервать их ношение, даже если линзы не являются причиной развития кератита.
Источник
Кератиты – группа воспалительных поражений роговицы — передней прозрачной оболочки глаза, имеющих различную этиологию, вызывающих помутнение роговицы и снижение зрения. Для кератита типичен, так называемый роговичный синдром, характеризующийся слезотечением, светобоязнью, блефароспазмом; ощущение инородного тела глаза, режущие боли, изменение чувствительности роговицы, снижение зрения. Диагностика кератита включает проведение биомикроскопии глаза, пробы с флуоресцеином, цитологического и бактериологического исследования мазка с конъюнктивы и роговицы, постановку иммунологических, аллергологических проб. При выявлении кератита проводится этиотропное (противовирусное, антибактериальное, противоаллергическое и т. д.) лечение. При изъязвлениях роговицы показано микрохирургическое вмешательство (кератопластика).
Общие сведения
Воспалительные заболевания глаза являются наиболее частой патологией в офтальмологии. Наибольшую группу среди них составляют конъюнктивиты (66,7%); воспалительные поражения роговицы – кератиты встречаются в 5% случаев. В конъюнктивальной полости глаза постоянно присутствует микрофлора, которая даже при минимальном повреждении роговицы легко вызывает ее воспаление. В половине случаев последствием кератита становится стойкое понижение зрения, требующее применения микрохирургических методик для восстановления оптических свойств роговицы, а в ряде случаев течение кератита может привести к необратимой слепоте. Развитие гнойной язвы роговицы при кератите в 8% случаев сопровождается анатомической гибелью глаза и в 17% — требует энуклеации глазного яблока в связи с безуспешностью консервативного лечения.
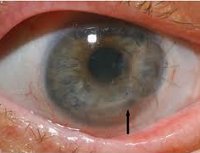
Кератит
Причины кератитов
Наибольшее число случаев развития кератита связано с вирусной этиологией. В 70% наблюдений возбудителями выступают вирусы простого герпеса и герпеса Зостера (опоясывающего герпеса). Провоцировать развитие кератита, особенно у детей, также может аденовирусная инфекция, корь, ветряная оспа.
Следующую большую группу кератитов составляют гнойные поражения роговицы, вызванные бактериальной неспецифической флорой (пневмококком, стрептококком, стафилококком, диплококком, синегнойной палочкой, кишечной палочкой, клебсиеллой, протеем) и специфическими возбудителями туберкулеза, сальмонеллеза, сифилиса, малярии, бруцеллеза, хламидиоза, гонореи, дифтерии и т. д.
Тяжелая форма кератита вызывается амебной инфекцией — бактерией Acanthamoeba; амебный кератит часто возникает у людей, носящих контактные линзы, и в долгосрочной перспективе может закончиться слепотой. Возбудителями микозного кератита (кератомикоза) являются грибки фузариум, аспергиллы, кандиды.
Кератит может служить проявлением местной аллергической реакции при поллинозах, использовании некоторых лекарственных препаратов, глистной инвазии, повышенной чувствительности к пищевым продуктам или пыльце растений. Иммунно-воспалительное поражение роговицы может наблюдаться при ревматоидном артрите, узелковом периартрите, синдроме Шегрена и др. заболеваниях. При интенсивном воздействии на глаза ультрафиолетового излучения может развиваться фотокератит.
В большинстве случаев возникновению кератита предшествует механическая, химическая, термическая травма роговицы, в том числе интраоперационное повреждение роговицы при проведении глазных операций. Иногда кератит развивается как осложнение лагофтальма, воспалительных заболеваний век (блефарита), слизистой глаз (конъюнктивита), слезного мешка (дакриоцистита) и слезных канальцев (каналикулита), сальных желез века (мейбомита). Одной из распространенных причин кератита служит несоблюдение правил хранения, дезинфекции и использования контактных линз.
Среди эндогенных факторов, благоприятствующих развитию кератита, выделяют истощение, недостаток витаминов (А, В1, В2, С и др.), снижение общей и местной иммунной реактивности, расстройства обмена (сахарный диабет, подагра в анамнезе).
Патоморфологические изменения при кератитах характеризуются отеком и инфильтрацией роговичной ткани. Инфильтраты, образованные полинуклеарными лейкоцитами, гистиоцитами, лимфоидными и плазматическими клетками, имеют различную величину, форму, цвет, нечеткие границы. В стадии разрешения кератита происходит неоваскуляризация роговицы — прорастание в оболочку новообразованных сосудов из конъюнктивы, краевой петлистой сети или обоих источников. С одной стороны, васкуляризация способствует улучшению трофики роговичной ткани и ускорению восстановительных процессов, с другой – новообразованные сосуды в дальнейшем запустевают и снижают прозрачность роговицы.
При тяжелом течении кератита развиваются некроз, микроабсцессы, изъязвления роговицы. Язвенные дефекты в роговице в дальнейшем рубцуются, образуя бельмо (лейкому).
Классификация кератитов
Кератиты классифицируются в зависимости от этиологии, течения воспалительного процесса, глубины поражения роговицы, расположения воспалительного инфильтрата и других признаков.
В зависимости от глубины поражения различают поверхностные и глубокие кератиты. При поверхностном кератите в воспаление вовлекается до 1/3 толщины роговицы (эпителий, верхний стромальный слой); при глубоком кератите – вся строма.
По локализации инфильтрата кератиты бывают центральными (с расположением инфильтрата в зоне зрачка), парацентральными (с инфильтратом в проекции пояса радужки), и периферическими (с инфильтратом в зоне лимба, в проекции цилиарного пояса радужной оболочки). Чем центральнее расположен инфильтрат, тем сильнее страдает острота зрения во время течения кератита и в его исходе.
По этиологическому критерию кератиты подразделяют на экзогенные и эндогенные. К экзогенным формам относят эрозию роговицы, кератиты травматического, бактериального, вирусного, грибкового генеза, а также кератиты, обусловленные поражением век, конъюнктивы и мейбомиевых желез (мейбомиевый кератит). В число эндогенных кератитов входят инфекционные поражения роговицы туберкулезной, сифилитической, малярийной, бруцеллезной этиологии; аллергические, нейрогенные, гипо- и авитаминозные кератиты. Эндогенные кератиты неясной этиологии включают нитчатый кератит, разъедающую язву роговицы, розацеа-кератит.
Симптомы кератита
Общим проявлением, характерным для всех форм заболевания, служит развивающийся при кератите роговичный синдром. При этом возникают резкие боли в глазу, непереносимость яркого дневного или искусственного света, слезотечение, непроизвольное смыкание век (рефлекторный блефароспазм), ухудшение зрения, ощущение инородного тела под веком, перикорнеальная инъекция глазного яблока.
Роговичный синдром при кератите связан с раздражением чувствительных нервных окончаний роговицы образующимся инфильтратом. Кроме этого, вследствие инфильтрации уменьшается прозрачность и блеск роговицы, развивается ее помутнение, нарушается сферичность и чувствительность. При нейрогенном кератите чувствительность роговицы и выраженность роговичного синдрома, напротив, снижены.
При скоплении лимфоидных клеток инфильтрат приобретает сероватый оттенок; при преобладании лейкоцитов его цвет становится желтым (гнойный инфильтрат). При поверхностных кератитах инфильтрат может рассосаться практически бесследно. В случае более глубокого поражения на месте инфильтрата образуются различные по интенсивности помутнения роговицы, которые могут в разной степени снижать остроту зрения.
Неблагоприятный вариант развития кератита связан с образованием изъязвлений роговицы. В дальнейшем, при отслаивании и слущивании эпителия, вначале образуется поверхностная эрозия роговицы. Прогрессирование отторжения эпителия и некроз тканей приводит к формированию язвы роговицы, имеющей вид дефекта с мутным серым дном, покрытым экссудатом. Исходом кератита при язве роговицы может быть регресс воспаления, очищение и эпителизация язвы, рубцевание стромы, приводящее к помутнению роговицы – образованию бельма. В тяжелых случаях глубокий язвенный дефект может проникать в переднюю камеру глаза, вызывая образование десцеметоцеле — грыжи десцеметовой оболочки, прободение язвы, формирование передних синехий, развитие эндофтальмита, вторичной глаукомы, осложненной катаракты, неврита зрительного нерва.
Кератиты нередко протекают с одновременным воспалением конъюнктивы (кератоконъюнктивит), склеры (кератосклерит), сосудистой оболочки глаза (кератоувеит). Нередко также развиваются ирит и иридоциклит. Вовлечение в гнойное воспаление всех оболочек глаза приводит к гибели органа зрения.
Диагностика кератита
В диагностике кератита важное значение имеет его связь с перенесенными общими заболеваниями, вирусными и бактериальными инфекциями, воспалением других структур глаза, микротравмами глаза и т. д. При наружном осмотре глаза офтальмолог ориентируется на выраженность роговичного синдрома и местные изменения.
Ведущим методом объективной диагностики кератита служит биомикроскопия глаза, в ходе которой оценивается характер и размеры поражения роговицы. Толщину роговицы измеряют с помощью ультразвуковой или оптической пахиметрии. С целью оценки глубины поражения роговицы при кератите проводится эндотелиальная и конфокальная микроскопия роговицы. Изучение кривизны роговичной поверхности осуществляется путем проведения компьютерной кератометрии; исследование рефракции – с помощью кератотопографии. Для определения корнеального рефлекса прибегают к проведению теста на чувствительность роговицы или эстезиометрии.
С целью выявления эрозий и язв роговицы показано выполнение флюоресцеиновой инстилляционной пробы. При нанесении на роговицу 1% раствора флюоресцеина натрия, эрозированная поверхность окрашивается в зеленоватый цвет.
Важную роль для определения лечебной тактики при кератите играет бактериологический посев материала с дна и краев язвы; цитологическое исследование соскоба эпителия конъюнктивы и роговицы; ПЦР, ПИФ, ИФА-диагностика. При необходимости проводятся аллергологические, туберкулиновые пробы и т. д.
Лечение кератита
Лечение кератита должно проводиться под наблюдением офтальмолога в специализированном стационаре в течение 2-4 недель. Общие принципы фармакотерапии кератитов включают местную и системную этиотропную терапию с применением антибактериальных, противовирусных, противогрибковых и др. лекарственных средств.
При вирусных кератитах с целью подавления выявленной инфекции применяются местные инстилляции интерферона, ацикловира; закладывание мазей (теброфеновой, флореналевой, бонафтоновой, с ацикловиром). Парентерально и внутрь назначают иммуномодуляторы (препараты тимуса, левамизол).
Бактериальные кератиты требуют назначения антибиотиков с учетом чувствительности к ним возбудителя в виде глазных капель, парабульбарных и субконъюнктивальных инъекций, в тяжелых случаях – путем парентерального введения пенициллинов, цефалоспоринов, аминогликозидов, фторхинолонов.
Лечение туберкулезного кератита проводят под руководством фтизиатра, используя противотуберкулезные химиопрепараты. При аллергическом кератите назначаются антигистаминные средства, субконъюнктивальное введение и инстилляции гормональных препаратов. В случае сифилитического или гонорейного кератита показана специфическая терапия под наблюдением венеролога.
При кератитах различной этиологии с целью профилактики вторичной глаукомы показано местное применение мидриатиков (атропина сульфата, скополамина); для стимуляции эпителизации дефектов роговицы — закапывание таурина, нанесение заживляющих мазей и т. д. При снижении остроты зрения назначают фонофорез и электрофорез с ферментами.
Изъязвления роговицы являются основанием для проведения микрохирургических вмешательств: микродиатермокоагуляции, лазеркоагуляции, криоаппликации дефекта. В случае резкого снижения зрения и ввиду рубцового помутнения роговицы показано проведение эксимерлазерной процедуры удаления поверхностных рубцов или кератопластики. При развитии на фоне кератита вторичной глаукомы показано лазерное или хирургическое лечение глаукомы. При тяжелых кератитах может потребоваться энуклеация глазного яблока.
Прогноз и профилактика кератитов
Исход и последствия кератита в значительной мере зависят от этиологии поражения, характера и локализации инфильтрата, сопутствующих осложнений. Своевременная и рациональная терапия кератита приводят к бесследному рассасыванию инфильтратов роговицы или образованию легких помутнений типа облачка. При глубоких кератитах, в особенности осложненных язвой роговицы, а также при парацентральном и центральном расположении инфильтрата, развиваются помутнения роговицы различной степени выраженности.
Исходом кератита может стать бельмо, вторичная глаукома, атрофия зрительного нерва, атрофия глазного яблока и полная потеря зрения. Особенно угрожающими для жизни являются септические осложнения в виде тромбоза пещеристой пазухи, флегмоны глазницы, сепсиса.
Профилактика кератитов включает предупреждение травм глаза, своевременное выявление и лечение конъюнктивитов, блефаритов, дакриоцистита, соматических заболеваний, общих инфекций, аллергий и т. п.
Источник