В состав хрусталика и роговицы глаза что входит
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 18 мая 2019;
проверки требуют 2 правки.
Хруста́лик (лат. lens) — прозрачное тело, расположенное внутри глазного яблока между стекловидным телом и радужкой; является биологической линзой, хрусталик составляет важную часть светопреломляющего и светопроводящего аппарата глаза.
Хрусталик представляет собой прозрачное двояковыпуклое округлое эластичное образование, циркулярно фиксированное к цилиарному телу. Задняя поверхность хрусталика прилегает к стекловидному телу, спереди от него находятся радужка и передняя и задняя камеры.
Размеры и оптические свойства[править | править код]
Максимальная толщина хрусталика взрослого человека примерно 3,6—5 мм (в зависимости от напряжения аккомодации), его диаметр около 9—10 мм. Радиус кривизны передней поверхности хрусталика в покое аккомодации равен 10 мм, а задней — 6 мм, при максимальном напряжении аккомодации передний и задний радиус сравниваются, уменьшаясь до 5,33 мм.
Показатель преломления хрусталика неоднороден по толщине и в среднем составляет 1,386 или 1,406 (ядро) также в зависимости от состояния аккомодации.
В покое аккомодации преломляющая сила хрусталика составляет в среднем 19,11 диоптрий, при максимальном напряжении аккомодации — 33,06 дптр.
У новорождённых хрусталик почти шаровидный, имеет мягкую консистенцию и преломляющую силу до 35,0 дптр. Дальнейший рост его происходит, в основном, за счёт увеличения диаметра.
Гистологическое строение[править | править код]
В хрусталике выделяют капсулу (сумку), капсулярный эпителий и основное вещество хрусталика.
Капсула[править | править код]
Снаружи хрусталик покрыт тонкой эластичной бесструктурной капсулой, которая представляет собой однородную прозрачную оболочку, сильно преломляющую свет и защищающую хрусталик от воздействия различных патологических факторов. Капсула при помощи ресничного пояска прикрепляется к ресничному телу.
Толщина капсулы хрусталика по всей его поверхности неодинакова: спереди часть капсулы толще, чем сзади (соответственно 0,008—0,02 и 0,002—0,004 мм), это обусловлено тем, что на передней поверхности под капсулой располагается одиночный слой эпителиальных клеток.
Наибольшей толщины капсула достигает в двух концентричных экватору её поясах — переднем (находится в 1 мм внутри от места прикрепления передних волокон ресничного пояска) и заднем (кнутри от места заднего прикрепления ресничного пояска). Наименьшая толщина капсулы — в области заднего полюса хрусталика.
Эпителий[править | править код]
Эпителий хрусталика характеризуется как однослойный плоский неороговевающий; главными его функциями являются трофическая, камбиальная и барьерная.
Эпителиальные клетки, соответствующие центральной зоне капсулы (напротив зрачка), уплощены и плотно прилегают друг к другу. Здесь практически не происходит деление клеток.
По мере продвижения от центра к периферии наблюдается уменьшение размера эпителиальных клеток, усиление их митотической активности, а также относительное увеличение высоты клеток так, что в области экватора эпителий хрусталика практически превращается в призматический, образуя ростковую зону хрусталика. Здесь происходит образование так называемых волокон хрусталика. Молодые лентовидные клетки оттесняют старые волокна к центру, формируя ядро хрусталика. Размер и плотность ядра с годами увеличивается и к 45 годам становится достаточно плотным, что приводит к снижению аккомодативных способностей у эмметропов (ухудшение зрения вблизи).
Вещество хрусталика[править | править код]
Основная масса хрусталика образована волокнами, которые представляют собой клетки эпителия, вытянутые в длину. Каждое волокно представляет собой прозрачную шестиугольную призму. Вещество хрусталика, образованное белком кристаллином, совершенно прозрачно и так же, как другие компоненты светопреломляющего аппарата, лишено сосудов и нервов. Центральная, более плотная часть хрусталика, утратила ядро, укоротилась, и при наложении на другое волокно стала называться ядром, в то время, как периферическая часть образует менее плотную кору.
В процессе внутриутробного развития хрусталик получает питание от стекловидной артерии. Во взрослом состоянии питание хрусталика всецело зависит от стекловидного тела и водянистой влаги.
Примечания[править | править код]
Ссылки[править | править код]
- Хрусталик — статья из Большой советской энциклопедии, 3 издание.
- Хрусталик — статья из БМЭ, 3 издание.
Органы и ткани, образующиеся из зародышевых листков | |
|---|---|
| Эктодерма |
|
| Энтодерма |
|
| Мезодерма |
|
Источник
 Хрусталик вместе с роговицей, водянистой влагой и стекловидным телом составляют оптическую (преломляющую) систему глаза и является в этой системе биологической линзой.
Хрусталик вместе с роговицей, водянистой влагой и стекловидным телом составляют оптическую (преломляющую) систему глаза и является в этой системе биологической линзой.
В глазу хрусталик находится сразу же за радужкой в углублении (fossa patellaris) на передней поверхности стекловидного тела. В этом положении он удерживается многочисленными волокнами, образующими в сумме подвешивающую связку — ресничный поясок. Эти волокна тянутся к экватору хрусталика от плоской части ресничного тела и его отростков. Частично перекрещиваясь они вплетаются в капсулу хрусталика на 2 мм кпереди и на 1 мм кзади от экватора, образуя петитов канал и зонулярную пластинку.
Задняя поверхность хрусталика так же, как и передняя, омывается водянистой влагой, так как почти на всем протяжении отделяется от стекловидного тела узкой щелью (ретролентальное пространство).
По наружному краю это пространство ограничивается кольцевидной связкой Вигера, фиксирующей хрусталик к стекловидному телу. Поэтому хирург должен помнить, что неосторожные тракции во время экстракции катаракты могут быть причиной повреждения передней гиалоидной мембраны стекловидного тела и даже отслойки сетчатки.
Повреждение хрусталика наблюдается как при контузии глаза, его проникающем ранении, так и во время внутриглазных хирургических вмешательств (чаще при антиглаукоматозной операции). Сохранение прозрачности хрусталика возможно лишь при незначительных точечных разрушениях капсулы. В таких случаях образовавшийся дефект закрывается эпителиальными клетками и дальнейших деструктивных изменений волокон не наблюдается. При более обширных повреждениях развивается катаракта.
Поскольку капсула не восстанавливается, наступает необратимое нарушение взаимоотношения волокон с влагой передней камеры. Причиной этого является отек волокон, их деструкция и, естественно, нарушение прозрачности. Процесс неуклонно прогрессирует. Усиливается дегенерация эпителия хрусталика и расширяется зона деструкции волокон. В ряде случаев отмечается реактивная пролиферация эпителиоцитов, приводящая к образованию так называемой вторичной катаракты.
Таким образом, можно считать, что использование понятия «регенерация» по отношению к хрусталику неправомерно.
Строение
Хрусталик имеет вид прозрачной эластичной двояковыпуклой линзы, циркулярно фиксированной к цилиарному телу, диаметром 9-10 мм, максимальная толщина хрусталика взрослого человека примерно 3,5-5 мм (в зависимости от напряжения аккомодации), своей передней, менее выпуклой поверхностью прилегает к радужке, задней, более выпуклой, — к стекловидному телу. Центральные точки передней и задней поверхностей соответственно называются передний и задний полюсы. Периферический край, где обе поверхности переходят друг в друга, называется экватором. Оба полюса соединены осью хрусталика.
 Размеры и оптические свойства
Размеры и оптические свойства
Радиус кривизны передней поверхности хрусталика в покое аккомодации равен 10 мм, а задней — 6 мм, при максимальном напряжении аккомодации передний и задний радиус сравниваются, уменьшаясь до 5,33 мм. Показатель преломления хрусталика неоднороден по толщине и в среднем составляет 1,414 или 1,424 также в зависимости от состояния аккомодации. В покое аккомодации преломляющая сила хрусталика составляет среднем 19,11 диоптрий, при максимальном напряжении аккомодации — 33,06 дптр.
У новорождённых хрусталик почти шаровидный, имеет мягкую консистенцию и преломляющую силу до 35,0 дптр. Дальнейший рост его происходит, в основном, за счет увеличения диаметра.
Хрусталик заключен в тонкую капсулу, передняя часть которой выстлана однослойным кубическим эпителием. Задний отдел капсулы тоньше переднего.
Удерживается хрусталик в своем положении зонулярной связкой, которая состоит из множества гладких и прочных мышечных волокон, идущих от капсулы хрусталика к ресничному телу, где эти волокна залегают между ресничными отростками. Между волокнами связки находятся наполненные жидкостью пространства, сообщающиеся с камерами глаза. Вещество хрусталика состоит из более плотного ядра, расположенного в центральной части, которое без резкой границы продолжается в более мягкую часть — кору.
Состав хрусталика:
- вода — 65%,
- белки — 30%,
- неорганические соединения (калий, кальций, фосфор),
- витамины,
- ферменты,
- липиды.
Хрусталик у молодых людей содержит большей частью растворимые белки, в окислительно-восстановительных процессах которых участвует цистеин. Нерастворимые белки — альбуминоиды не содержат цистеина, в их состав входят нерастворимые аминокислоты (лейцин, глицин, тирозин и цистин).
Гистологическое строение

- Капсула
Снаружи хрусталик покрыт тонкой эластичной бесструктурной капсулой, которая представляет собой однородную прозрачную оболочку, сильно преломляющую свет и защищающую хрусталик от воздействия различных патологических факторов. Капсула при помощи ресничного пояска прикрепляется к ресничному телу.
Толщина капсулы хрусталика по всей его поверхности неодинакова: спереди часть капсулы толще, чем сзади (соответственно 0,008—0,02 и 0,002—0,004 мм), это обусловлено тем, что на передней поверхности под капсулой располагается одиночный слой эпителиальных клеток.
Наибольшей толщины капсула достигает в двух концентричных экватору ее поясах — переднем (находится в 1 мм кнутри от места прикрепления передних волокон ресничного пояска) и заднем (кнутри от места заднего прикрепления ресничного пояска). Наименьшая толщина капсулы в области заднего полюса хрусталика.
- Эпителий
Эпителий хрусталика — слой кубических клеток; главными его функциями являются трофическая, камбиальная и барьерная.
Эпителиальные клетки, соответствующие центральной зоне капсулы (напротив зрачка), уплощены и плотно прилегают друг к другу. Здесь практически не происходит деление клеток.
По мере продвижения от центра к периферии наблюдается уменьшение размера эпителиальных клеток, усиление их митотической активности, а также относительное увеличение высоты клеток так, что в области экватора эпителий хрусталика практически превращается в призматический, образуя ростковую зону хрусталика. Здесь происходит образование так называемых волокон хрусталика.
- Вещество хрусталика
Основная масса хрусталика образована волокнами, которые представляют собой клетки эпителия, вытянутые в длину. Каждое волокно представляет собой прозрачную шестиугольную призму. Вещество хрусталика, образованное белком кристаллином, совершенно прозрачно и так же, как другие компоненты светопреломляющего аппарата лишено сосудов и нервов. Центральная, более плотная часть хрусталика, утратила ядро, укоротилась, и при наложении на другое волокно стала называться ядром, в то время, как периферическая часть образует менее плотную кору.
В процессе внутриутробного развития хрусталик получает питание от стекловидной артерии. Во взрослом состоянии питание хрусталика всецело зависит от стекловидного тела и водянистой влаги.
Функции
- Светопроведение: Прозрачность хрусталика обеспечивает прохождение света к сетчатке.
- Светопреломление: Являясь биологической линзой, хрусталик является второй (после роговицы) светопреломляющей средой глаза (в покое преломляющая сила составляет около 19 диоптрий).
- Аккомодация: Способность изменять свою форму позволяет менять хрусталику свою преломляющую силу (от 19 до 33 диоптрий), что обеспечивает фокусировку зрения на различно удаленных предметах. При сокращении волокон ресничной мышцы, иннервируемых глазодвигательным и симпатическим нервами, происходит расслабление зонулярных волокон. При этом уменьшается натяжение капсулы хрусталика и он благодаря своим эластическим свойствам становится более выпуклым, создавая условия для рассматривания близких предметов. Расслабление ресничной мышцы ведет к уплощению хрусталика, создавая способность глаза видеть хорошо вдаль.
- Разделительная: В силу особенностей расположения хрусталика, он разделяет глаз на передний и задний отдел, выступая «анатомическим барьером» глаза, удерживая структуры от перемещения (не дает стекловидному телу перемещаться в переднюю камеру глаза).
- Защитная функция: наличие хрусталика затрудняет проникновение микроорганизмов из передней камеры глаза в стекловидное тело при воспалительных процессах.
Изменение хрусталика с возрастом:
- накапливается холестерин, уменьшается содержание витаминов С и группы В, снижается количество воды;
- ухудшается проницаемость сумки хрусталика для питательных веществ (нарушается питание);
- ослабляется регулирующая роль центральной нервной системы в поддержании количественных соотношений медиаторов — адреналина и ацетилхолина, обеспечивающих стабильный уровень проницаемости питательных веществ;
- меняется белковый состав хрусталика в сторону увеличения его нерастворимых фракций — альбуминоидов и уменьшения кристаллинов.
В результате нарушения обмена веществ в хрусталике к старости формируется плотное ядро и возникает его помутнение — катаракта. С потерей эластических свойств хрусталика понижается способность к аккомодации, развивается старческая дальнозоркость, или пресбиопия.
Хрусталик не имеет нервов и кровеносных сосудов, поэтому он не имеет чувствительности и в нем не развиваются воспалительные процессы. Обменные процессы осуществляются через внутриглазную жидкость, которой хрусталик окружен со всех сторон.
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 11 июня 2016;
проверки требуют 64 правки.
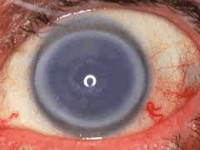
Катара́кта (лат. cataracta от др.-греч. καταρράκτης — «водопад, брызги водопада, решетка») — патологическое состояние, связанное с помутнением хрусталика глаза и вызывающее различные степени расстройства зрения вплоть до полной его утраты[2]. Помутнение хрусталика обусловлено денатурацией белка, входящего в его состав.
Существует много причин, способствующих развитию катаракты. К ним относятся: пожилой возраст, неблагоприятные воздействия окружающей среды, генетическая предрасположенность, приём некоторых лекарственных средств, сопутствующие общие заболевания, заболевания или травмы глаз[2][3][4][5][6]. Катарактой страдает почти каждый шестой человек старше 40 лет и подавляющая часть населения старше 80 лет[7][8].
В 2010 году количество людей, частично утративших зрение из-за катаракты, во всём мире составляло 35,1 млн, полностью ослепших — 10,8 млн[9].
Симптомы катаракты[править | править код]
Наиболее частым симптомом катаракты является снижение остроты зрения. В зависимости от расположения помутнения в хрусталике (в центре или на периферии) зрение может снижаться или оставаться прежним. Если катаракта начинает развиваться на периферии хрусталика, пациент может не отмечать никаких изменений в остроте зрения. Такую катаракту обнаруживают случайно во время профилактического осмотра у офтальмолога. Чем ближе к центру располагается помутнение в хрусталике, тем серьёзней становятся проблемы со зрением. При развитии помутнений в центральной части хрусталика (его ядре) может появиться или усилиться близорукость, что проявляется улучшением зрения вблизи, но ухудшением зрения вдаль. В связи с этим людям с катарактой очень часто приходится менять очки. Многие пожилые пациенты нередко отмечают, что утерянная способность читать и писать без плюсовых очков на некоторое время необъяснимым образом возвращается. При этом предметы видны нечётко, контуры размыты. Изображение может двоиться. Зрачок, который обычно выглядит чёрным, может приобретать сероватый или желтоватый оттенок, а иногда белый, как при набухающей катаракте[2].
Люди с катарактой могут предъявлять жалобы на повышенную или сниженную светочувствительность. Так, одни пациенты отмечают, что мир вокруг стал более тусклым, другие — что смотрят на окружающие предметы будто через «запотевшее стекло» или плёнку. Все перечисленные симптомы являются показанием для обращения к врачу.
К другим симптомам катаракты у взрослых относятся:
- изменение цвета зрачка (зрачок становится белесым, желтоватым или сероватым);
- ухудшение цветовосприятия;
- непереносимость яркого света и, в то же время, снижение зрения в темное время суток;
- появление бликов, ореолов, штрихов, пятен;
- быстрая утомляемость глаз.
Также помутнение хрусталика встречается у детей. Катаракта у детей может быть врождённой или приобретённой, односторонней (поражает один глаз) или двусторонней (поражает оба глаза). При двусторонней катаракте развитие болезни бывает асимметричным (поражение одного глаза сильнее другого). Катаракта может возникать в различных частях хрусталика, а размер поражения может варьироваться[10]. Врождённая катаракта у ребёнка может проявляться косоглазием, наличием белого зрачка, снижением зрения, что нередко обнаруживается по отсутствию реакции на бесшумные игрушки.
Причины врождённой катаракты[11]:
- внутриутробная инфекция (краснуха, цитомегаловирус, сифилис);
- последствия препаратов, принимаемых во время беременности (глюкокортикостероиды, витамин А);
- воздействие ионизирующего излучения во время беременности;
- метаболические расстройства у матери (сахарный диабет);
- врождённая изолированная катаракта, не сопровождающаяся другими наследственными заболеваниями;
- системные заболевания (хромосомные мутации, заболевания опорно-двигательного аппарата, заболевания и расстройства центральной нервной системы, почечная недостаточность, дерматологические нарушения, заболевания подкожно-жировой клетчатки).
Диагностика катаракты[править | править код]
При осмотре должен проводиться полный спектр офтальмологических обследований: определение остроты зрения с коррекцией и без (визометрия), исследование полей зрения (периметрия), измерение внутриглазного давления (тонометрия), кератометрия, исследование переднего отрезка глаза (биомикроскопия).
Для изучения физиологии и патологии глаза применяют биомикроскопию (осмотр с помощью щелевой лампы). Данный метод позволяет исследовать нормальные тканевые структуры функционирующего глаза, отследить мельчайшие изменения в нем. С помощью данного метода возможно поставить диагноз многих офтальмологических заболеваний на ранней стадии[12]. Диагностика с помощью электрофизиологических исследований включает в себя оценку порога электрической чувствительности, лабильности зрительного нерва. Гониоскопию, оптическую когерентную томографию выполняют у пациентов с сопутствующей патологией структур глазного яблока, это необходимо для оценки зрительного потенциала, а также для определения целесообразности выполнения оперативного вмешательства[13].
Лечение катаракты[править | править код]
Согласно федеральным клиническим рекомендациям по оказанию офтальмологической помощи пациентам с возрастной катарактой, эффективность инстилляции препаратов с целью профилактики развития катаракты или её прогрессирования не имеет подтверждения с точки зрения доказательной медицины[13].
Единственным эффективным методом лечения катаракты на данный момент является замена помутневшего хрусталика на искусственную интраокулярную линзу[13].
В мире ежегодно проводится более 20 миллионов подобных операций[14], в России — около полумиллиона.
Наибольшее распространение получила ультразвуковая факоэмульсификация с последующей имплантацией интраокулярной линзы. Данная технология[15] обеспечивает ряд принципиальных преимуществ, включая атравматичность, отсутствие необходимости наложения швов, уменьшение степени индуцированного астигматизма, хорошие результаты и сокращение сроков реабилитации[13].
Кроме того, процедура факоэмульсификации не требует полного созревания катаракты и может быть применена на начальных этапах её развития[16].
Всем пациентам с диагнозом «катаракта» показана консультация офтальмохирурга для решения вопроса о сроках и методике оперативного вмешательства. Откладывание оперативного лечения может привести к ухудшению результатов операции в связи с тем, что хрусталик со временем уплотняется и вмешательство становится более сложным и травматичным[13].
Чаще всего пациент может вернуться домой уже через несколько часов после операции и продолжать вести привычный образ жизни без значительных ограничений зрительных и физических нагрузок[17].
В неосложнённых случаях операция чаще всего выполняется под местной анестезией. В ходе операции хирург выполняет микроразрез от 1,8 до 2,8 мм, в который вводится наконечник специального прибора —
факоэмульсификатора. С помощью данного наконечника, совершающего высокочастотные колебания, хрусталиковые массы превращаются в эмульсию и выводятся из глаза за счет аспирации. На место естественного хрусталика через микроразрез имплантируется искусственный хрусталик — интраокулярная линза (ИОЛ). После имплантации ИОЛ микроразрез самогерметизируется и не требует наложения швов. Занимает операция, как правило, 25—45 минут и проводится под местной анестезией[18].
Несмотря на то, что методика традиционной факоэмульсификации обеспечивает достижение хорошей остроты зрения и редко вызывает осложнения, пациенты ожидают более быстрой зрительной реабилитации и меньшей травматизации[19]. Учитывая потребности пациентов и специалистов, методика была усовершенствована применением фемтосекундного лазерного сопровождения[20]. Данный лазер позволяет более точно выполнить различные этапы операции (переднюю капсулотомию, фрагментацию ядра хрусталика, роговичные разрезы)[21], уменьшить энергию и время воздействия ультразвука при выполнении операции[22][23], позволяя снизить риск развития осложнений в послеоперационном периоде[24].
В настоящее время существует несколько типов интраокулярных линз, которые позволяют не только восстановить зрение, утраченное вследствие катаракты, но и скорректировать роговичный астигматизм (торические ИОЛ) или снизить зависимость пациента от ношения очков (мультифокальные ИОЛ).
В России за 2015 год проведено около 460 тысяч операций факоэмульсификации[13].
Изображения[править | править код]
Из истории[править | править код]
Одним из первых упоминаний о катаракте считается статуя, относящаяся к 2457—2467 годам до н. э. Она найдена в 1860 году в Саккаре и представляет собой фигуру жреца Каапера с очевидным белым пятном в левом глазу. Предполагается, что это развивающаяся катаракта, которую автор смог детально изобразить. В настоящее время статуя находится в Египетском музее в Каире[25].
Впервые процедура лечения катаракты описана Махарши Сушрутом, древнеиндийским хирургом, в Индийском медицинском трактате «Сушрута Самхита, Уттар Тантра» (800 год до н. э.) (Дюк-старший, 1969; Чен, 2010). В данной операции использовалась искривлённая игла для выталкивания ядра хрусталика в заднюю часть глаза. Далее глаз смачивался тёплым маслом, а затем на него накладывали повязку[25].
Другой метод лечения катаракты был описан во II веке н. э. греческим врачом Антилусом. Его записи в Х веке переписал персидский врач Мухаммад ибн Закария Аль-Рази. Метод представляет собой удаление катаракты путём высасывания через полый инструмент. Этот же метод в Х веке использовал иракский офтальмолог Аммара ибн Али из Мосула, а в XIV веке — египетский офтальмолог Аш-Шазили[25].
Первым современным врачом стал французский хирург Жак Дэвиэль, который провел операцию по удалению катаракты 8 апреля 1747 года.
Первая замена естественного хрусталика на искусственный аналог произведена после второй Мировой войны английским хирургом Гарольдом Ридли. Он обратил внимание, что у пилотов, получавших ранения глаз при попадании осколков пластика (пластик входил в состав кабины самолёта), не развивалось никаких побочных реакций. Так ему пришла идея изготовить искусственный хрусталик из полиметилметакрилата (ПММА), имплантацию которого он выполнил 8 февраля 1950 45-летней медсестре по имени Элизабет Этвуд[25].
Современные исследования[править | править код]
Китайские и американские учёные в марте 2016 года опубликовали результаты своего исследования, посвящённого лечению катаракты, основанного на использовании стволовых клеток. Технология предусматривает выращивание нового хрусталика взамен старого внутри глаза человека. В своих опытах исследователи использовали не эмбриональную ткань, а стволовые клетки, которые в небольшом количестве находятся в определённых органах, в том числе в хрусталике. Эти клетки способны восстанавливаться после повреждения, постепенно заменяя отмирающие ткани. Врачи предложили свою схему операции, которая заключалась в удалении помутневших хрусталиковых масс, с последующей стимуляцией стволовых клеток внутри капсульного мешка. Данная методика была апробирована на животных с положительным результатом, в связи с чем специалисты прооперировали 12 младенцев с врождённой катарактой. В результате операции всем пациентам было возвращено зрение.[26][27]
Примечания[править | править код]
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ 1 2 3 Астахов Ю. С., Ангелопуло Г. В., Джалиашвили О. А. Глазные болезни: Для врачей общей практики: Справочное пособие. — СпецЛит, 2001. — С. 75. — 240 с.
- ↑ Cataract (англ.). www.aoa.org. Дата обращения 10 февраля 2019.
- ↑ Basavaiah Ravishankar, Manjusha Rajagopala, Varun B. Gupta. Etiopathogenesis of cataract: An appraisal (англ.) // Indian Journal of Ophthalmology. — 2014-02-01. — Vol. 62, iss. 2. — P. 103. — ISSN 0301-4738. — doi:10.4103/0301-4738.121141.
- ↑ What Are Cataracts? (англ.). American Academy of Ophthalmology (9 November 2018). Дата обращения 10 февраля 2019.
- ↑ B Wissinger, Susanne Kohl, U Langenbeck. Genetics in ophthalmology. — Basel; New York: Karger, 2003. — ISBN 9780585471921, 9783805575782, 9783318009712.
- ↑ Rajiv Khandekar, Anand Sudhan, B. K. Jain, Madan Deshpande, Kuldeep Dole. Impact of Cataract Surgery in Reducing Visual Impairment: A Review // Middle East African Journal of Ophthalmology. — 2015. — Т. 22, вып. 1. — С. 80–85. — ISSN 0974-9233. — doi:10.4103/0974-9233.148354.
- ↑ Javitt J. C., Wang F., West S. K. Blindness due to cataract: epidemiology and prevention // Annual Review of Public Health. — 1996. — Май (т. 17). — С. 159—177.
- ↑ Moncef Khairallah, Rim Kahloun, Rupert Bourne, Hans Limburg, Seth R. Flaxman. Number of People Blind or Visually Impaired by Cataract Worldwide and in World Regions, 1990 to 2010 // Investigative Ophthalmology & Visual Science. — 2015-10. — Т. 56, вып. 11. — С. 6762–6769. — ISSN 1552-5783. — doi:10.1167/iovs.15-17201.
- ↑ Pediatric Cataracts (англ.). American Academy of Ophthalmology (14 December 2017). Дата обращения 10 февраля 2019.
- ↑ David Yorston. Surgery for Congenital Cataract // Community Eye Health. — 2004. — Т. 17, вып. 50. — С. 23–25. — ISSN 0953-6833.
- ↑ Биомикроскопия глаза — Шульпина Н.Б. — 1966 год — 295 с.. Библиотека медицинской литературы. med-books.by. Дата обращения 10 февраля 2019.
- ↑ 1 2 3 4 5 6 Федеральные клинические рекомендации по оказанию офтальмологической помощи пациентам с возрастной катарактой. Дата обращения 12 марта 2018. Архивировано 12 февраля 2019 года.
- ↑ VISION 2020: THE CATARACT CHALLENGE // Community Eye Health. — 2000. — Т. 13, вып. 34. — С. 17–19. — ISSN 0953-6833.
- ↑ Катаракта, симптомы, диагностика и методы удаления. (рус.), Центр лазерной коррекции зрения «Тарус». Дата обращения 4 мая 2018.
- ↑ Факоэмульсификация катаракты — это операция с имплантацией, ультразвуковая, набор, послеоперационный период, ИОЛ, видео (рус.) (неопр.) ?. Лечение глаз (9 февраля 2016). Дата обращения 10 февраля 2019.
- ↑ Recovery (англ.). nhs.uk (15 January 2018). Дата обращения 10 февраля 2019.
- ↑ Cataract surgery (англ.). nhs.uk (24 October 2017). Дата обращения 10 февраля 2019.
- ↑ Xinyi Chen, Kailin Chen, Jiliang He, Ke Yao. Comparing the Curative Effects between Femtosecond Laser-Assisted Cataract Surgery and Conventional Phacoemulsification Surgery: A Meta-Analysis // PloS One. — 2016. — Т. 11, вып. 3. — С. e0152088. — ISSN 1932-6203. — doi:10.1371/journal.pone.0152088.
- ↑ Анисимова С.Ю., Анисимов С.И. и соавт. Факоэмульсификация катаракты с фемтолазерным сопровождением. Первый отечественный опыт // Катарактальная и рефракционная хирургия. — 2012. — Т. 3, вып. 1. — С. 7-10.
- ↑ Marko Popovic, Xavier Campos-Möller, Matthew B. Schlenker, Iqbal Ike K. Ahmed. Efficacy and Safety of Femtosecond Laser-Assisted Cataract Surgery Compared with Manual Cataract Surgery: A Meta-Analysis of 14 567 Eyes // Ophthalmology. — 10 2016. — Т. 123, вып. 10. — С. 2113–2126. — ISSN 1549-4713. — doi:10.1016/j.ophtha.2016.07.005.
- ↑ Samir Jacob Bechara, Rodrigo Guimarães de Souza, Natalia T. Giacomin, Adriana de Oliveira Mukai, Renato Dalla Porta Garcia, Thais Maria Pinheiro Callou. Advances in femtosecond laser technology (англ.). undefined (2016). Дата обращения 10 февраля 2019.
- ↑ Thais Pinheiro Callou, Renato Garcia, Adriana Mukai, Natalia T Giacomin, Rodrigo Guimarães de Souza. Advances in femtosecond laser technology // Clinical Ophthalmology (Auckland, N.Z.). — 2016-04-19. — Т. 10. — С. 697–703. — ISSN 1177-5467. — doi:10.2147/OPTH.S99741.
- ↑ Eun Chul Kim, Donghyun Jee, Jeana Kim, Man Soo Kim. Regeneration of cornea long after amniotic membrane grafting to treat corneal perforation // Canadian Journal of Ophthalmology. Journal Canadien D’ophtalmologie. — 2010-12. — Т. 45, вып. 6. — С. e9–10. — ISSN 1715-3360. — doi:10.1139/i10-075.
- ↑ 1 2 3 4 The History of Cataract Surgery
- ↑ Ученые впервые восстановили хрусталик глаза с помощью стволовых клеток
- ↑ Lens regeneration using endogenous stem cells with gain of visual function
Ссылки[править | править код]
- Ганеева И. Катаракта – болезнь глаз номер один. Новая Неделя (18 ноября 2013).
- Cataract / Medline (англ.)
- Facts About Cataract / National Eye Institute (англ.)
- Стандарт медицинской помощи больным с катарактой (при оказании специализированной помощи) — приказ Минздрава России от 21 мая 2007 г. N 349
- Cataract blindness – challenges for the 21st century / Bulletin of the World Health Organization, 2001, 79 (3) (англ.)
- Врожденная катаракта
Источник