В развитии первичной глаукомы первостепенное значение имеют
Первичная глаукома часто встречается у людей старше 40 лет. Характеризуется она высоким внутриглазным давлением. Для развития болезни имеет значение множество факторов: изменения глазных сосудов, наследственность, иные нарушения.
Разновидности
Учитывая формы, стадии, а также уровень внутриглазного давления, используется следующая классификация первичной глаукомы: открытоугольная, закрытоугольная и смешанная.
загрузка…
Открытоугольная
Первичная открытоугольная глаукома (ПОУГ) – это хроническая болезнь, поражающая зрительный нерв и способная привести к слепоте. Чаще всего заболевание остается незамеченным, поскольку глазное давление повышается медленно, а роговая оболочка адаптируется к нему.
загрузка…
Делится на несколько видов:
- простая;
- пигментная;
- глаукома нормального давления;
- псевдоэксфолиативная.
Закрытоугольная
Первичная закрытоугольная глаукома диагностируется, когда радужная оболочка (ее корень) закрывает переднюю камеру. Это происходит из-за плотного прилегания хрусталика к радужке. При подобной ситуации нарушается движение жидкости из задней камеры глаза в переднюю. В результате, в задней камере увеличивается давление и происходит выдавливание радужной оболочки вперед (поэтому передняя камера закрывается).
Закрытоугольная глаукома подразделяется на несколько форм:
- со зрачковым блоком;
- ползучая;
- с витреохрусталиковым блоком;
- с плоской радужкой.
Подробнее о закрытоугольной глаукоме читайте в соответствующей статье у нас на сайте.
Смешанная
Для указанной разновидности характерно первостепенное установление открытоугольной глаукомы, к симптомам которой впоследствии присоединяются признаки закрытоугольной (таким образом, происходит своего рода наслоение).
Признаки
Как правило, человек не ощущает развитие первичной глаукомы, потому что на ранних стадиях болезнь незаметна.
Самые первые признаки, на которые нужно обратить внимание:
- резь в глазах;
- затуманенное зрение в утренние часы, после подъема (обычно проходит, когда человек выполняет любую физическую нагрузку);
- падение зрения;
- радужные круги при направлении взгляда на свет;
- тяжесть в глазах;
- ощущение влажности;
- приступы головной боли;
- чувство затвердения глаз.
Если у человека появились неприятные ощущения, описанные выше, обязательно нужно обратиться к специалисту.
При более запущенной стадии наблюдается:
- нарушение работы зрительных нервов.
- повышенное внутриглазное давление.
- уменьшение полей зрения.
Диагностика
Врач будет делать выводы о наличии заболевания по результатам проведенных обследований, а также исходя из жалоб пациента.
Исследование внутриглазного давления (ВГД)
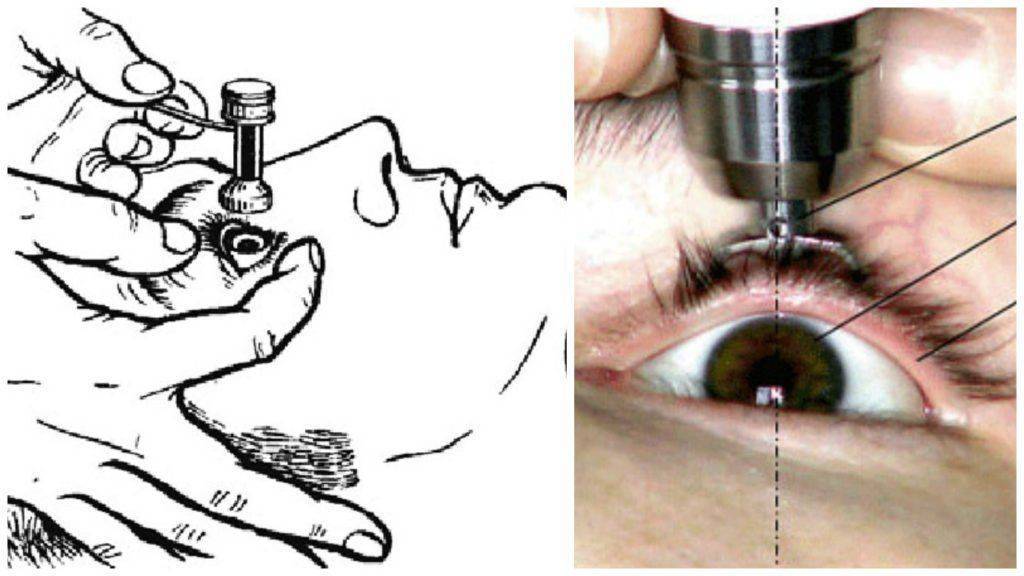
- Основным методом исследования внутриглазного давления является тонометрия. Измерение проводят используя тонометр с грузом в 10 грамм. Пациент при этом должен лежать. Также важно помнить, что ВГД измеряется утром и вечером.
- Эластотонометрия – ВГД при данном методе определяется при помощи тонометров с грузиками разной массы. В процессе увеличения массы ВГД измеряется несколько раз.
Исследование полей зрения

Поля зрения при глаукоме
Определение границ поля зрения путем периметрии, основными видами которой являются:
- изоптопериметрия (помогает определить границы поля зрения используя объекты разной площади);
- кампиметрия (помогает определить дефекты центрального поля зрения).
Исследование оттока глазной жидкости
Осуществляется при помощи тонографии. Для проведения диагностики используются электронные тонографы. Суть заключается в продленном проведении тонометрии (до 4-х минут).
*нормальное ВГД не должно быть больше 26 мм рт. ст., умеренно повышенное может быть от 27 до 32 мм рт. ст., высокое от 33 мм рт. ст. (исследуется с помощью тонометрии)
**состояние зрительных функций зависит от поля зрения пациента. Если 6 месяцев поле зрения не меняется, то зрительные функции стабилизированы.
Этиология
Первичная глаукома развивается сама по себе (то есть без других патологических изменений зрительных органов). На ее появление и развитие могут оказывать влияние следующие факторы:
- Наследственная предрасположенность. Когда один из родителей или оба имели подобное заболевание, то вероятность его появления у ребенка увеличивается. Однако наличие генетического дефекта будет носить лишь предрасполагающий характер для развития глаукомы.
- Нарушения в работе зрительных органов, возникающие в результате возрастных изменений. Подобные изменения, как правило, приводят к нарушению оттока внутриглазной жидкости, что, в свою очередь, увеличивает ВГД.
- Неправильная работа центральной нервной системы, которая нарушает движение внутриглазной жидкости.
- Принадлежность к определенной расе. В результате исследований было выявлено, что у афроамериканцев увеличенное ВГД по сравнению с европейцами. Поэтому риск развития глаукомы у людей, принадлежащих к этой расе, намного выше.
- Наличие таких офтальмологических заболеваний как близорукость и дальнозоркость.
- Нарушение обменных процессов глазных систем. Плохое кровоснабжения около зрительных нервов и сетчатки снижает их устойчивость, вследствие чего при увеличении ВГД могут проявляться зрительные нарушения, характерные для глаукомы.
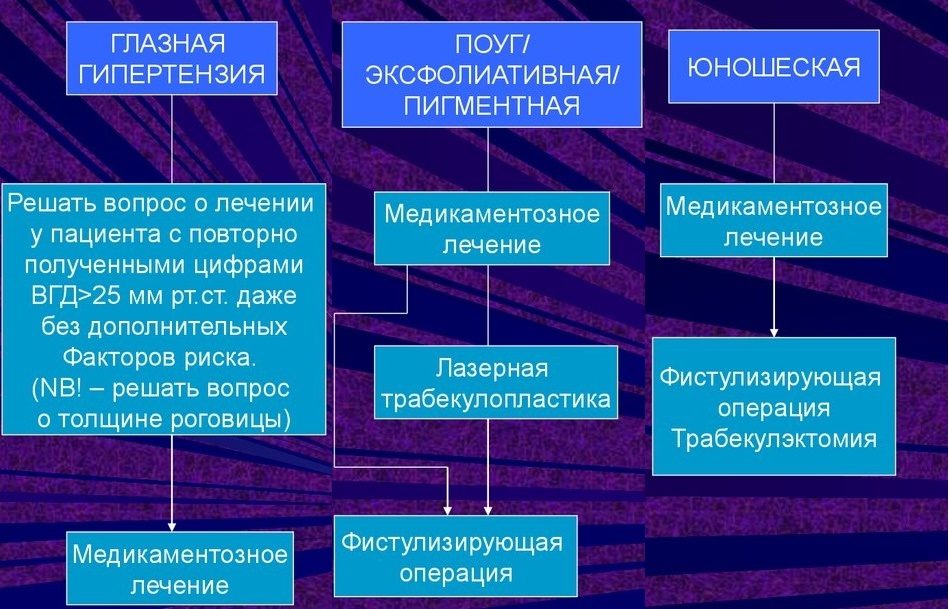
Лечение
Опасным последствием глаукомы является потеря зрения. Взрослым можно восстановить его только при обнаружении на ранней стадии. Поэтому незамедлительное обращение к специалистам является просто необходимой мерой.
Медикаментозное лечение
Применяется чтобы:
- уменьшить внутриглазное давление.
- улучшить кровоснабжение зрительных органов.
- улучшить обмен веществ глазных тканей.
Обычно офтальмолог прописывает применение антиглаукомных глазных капель, которые подразделяются на несколько групп:
- улучшающие отток жидкости внутри глаз (миотики, симпатомиметики).
- ограничивающие продукты внутриглазной жидкости (бета-адреноблокаторы, ингибиторы карбоангидразы, селективные симпатомиметики).
- смешанные.
Хирургическая операция
При диагностировании запущенной стадии болезни, либо при неэффективности консервативных методов лечения и продолжающемся ухудшении зрения, больным проводится хирургическая операция.
Лазер
Данный метод лечения имеет ряд преимуществ: не требуется помещение больного в стационар, короткий срок реабилитации, проведение операции под местным наркозом.
Предусмотрено два вида лазерной операции:
- Лазерная иридэктомия. На радужной оболочке делается небольшое отверстие, которое способствует оттоку внутриглазной жидкости. Суть операции состоит в следующем: делается небольшое отверстие в отделе радужной оболочки для улучшения давления в глазных камерах.
- Лазерная трабекулопластика. Лазером растягивают трабекулы глаза в шлеммовом канале. В результате проведенных действий улучшается движение внутриглазной жидкости, и, как следствие, уменьшается внутриглазное давление.
Также можно выделить следующие разновидности хирургических операций:
- Проникающие – при данном виде создается фильтрующий рубец.
- Непроникающие – не предполагает создание сквозного отверстия. Делается иссечение участка ткани на глазу.
- Лечение, предполагающее использование дренажных систем (применяются искусственные препараты, которые будут осуществлять отток жидкости из камеры). Указанный метод используется при неэффективности иных видов хирургического вмешательства.
Послеоперационный период
После проведения операции следует выполнять некоторые рекомендации, которые будут способствовать восстановлению органов зрения. Пациентам, обычно, дают следующие рекомендации:
- Запрещается тереть глаза.
- Нельзя мочить их водой в течение нескольких дней (не меньше 10).
- Не допускать зрительной нагрузки (запрещено смотреть телевизор, вышивать).
- Уменьшить употребление жидкости, а газированные напитки лучше вовсе исключить.
- Не следует поднимать тяжести (больше 5 кг).
- Отказаться от посещения бани (в течение первых двух месяцев после операции).
Источник
Очень распространенное заболевание, имеющее большое социальное значение, так как является одной из главных причин слепоты в развитых странах мира. Слепота от глаукомы составляет 15% от общего числа слепых. В большинстве случаев первичная глаукома имеет бессимптомное или малосимптомное течение, чем и опасно это заболевание.
Под первичной глаукомой понимают хроническое заболевание, характеризующееся повышением внутриглазного давления (ВГД), оптической нейропатией с экскавацией диска зрительного нерва и специфическими нарушениями поля зрения.
Внутриглазная жидкость, поддерживающая определенное давление в глазу, вырабатывается в эпителии отростков ресничного тела, откуда она попадает в заднюю камеру глаза, затем, через зрачок, — в переднюю камеру и далее направляется в угол передней камеры, где находится очень важное образование – дренажная система глаза. Через нее на 90% происходит отток из глаза внутриглазной жидкости. Дренажная система представлена трабекулой (ряд пластин с отверстиями). Просачиваясь через отверстия трабекулы, жидкость попадает в следующее образование – шлеммов канал или венозной синус. Из него, по выпускникам, внутриглазная жидкость направляется в склеральные вены. Если на любом участке пути внутриглазной жидкости появляется та или иная преграда, это может привести к возникновению глаукомы. В основном развитие первичной глаукомы связано с патологией угла передней камеры, что приводит к затруднению оттока, накоплению жидкости в полости глаза, повышению ВГД. Последнее, при длительном существовании, давит на зрительный нерв, вызывая его атрофию и, как следствие, падение зрительных функций.
В последние годы в патогенезе первичной глаукомы выделяют такие звенья:
— нарушение и ухудшение оттока водянистой влаги из полости глаза;
— повышение внутриглазного давления выше уровня, толерантного для глаза;
— ухудшение капиллярного кровотока в тканях глаза;
— гипоксия и ишемия диска зрительного нерва;
— компрессия нервных волокон зрительного нерва в решетчатой пластинке склеры и нарушение аксоплазменного тока в нервных волокнах;
— дистрофия, деструкция, дегенерация и атрофия зрительных волокон, распад глиозных клеток сетчатки;
— развитие глаукомной нейропатии и последующей атрофии зрительного нерва.
Первичная глаукома характеризуется 4 основными признаками:
1 — повышение внутриглазного давления (в норме 16-27 мм. рт. ст. при измерении тонометром Маклакова 10 г.);
2 — глаукомная экскавация диска зрительного нерва (своеобразная атрофия, при которой диск приобретает серый цвет; диск по всей площади вдавлен внутрь, от чего экскавация достигает его краев);
3 — сужение поля зрения (в первую очередь поле зрения при глаукоме начинает суживаться с верхненосовой стороны, что обусловлено анатомическими особенностями строения диска); снижение остроты зрения.
4 — ретинальный отек. Его появление предшествует атрофии зрительного нерва. Он невидим при офтальмоскопии, но проявляется увеличением слепого пятна и парацентральными скотомами.
На сегодня наиболее распространенной в клинической практике является классификация первичной глаукомы Нестерова-Бунина, в соответствии с которой выделяют:
— формы глаукомы: открытоугольная, закрытоугольная, смешанная. Выделение отдельных форм важно для выбора метода лечения и прогноза заболевания (закрытоугольная глаукома протекает более злокачественно);
— стадии глаукомы:
начальная (І). Характеризуется повышенным ВГД, нормальными зрительными функциями (поле зрения), нормальным состоянием диска зрительного нерва, явлениями ретинального отека, увеличением слепого пятна;
развитая (II). Для нее характерны повышенное ВГД, сужение поля зрения до 15 град. от точки фиксации в одном или нескольких меридианах, появление атрофии зрительного нерва;
далекозашедшая (III). В этой стадии поле зрения менее 15 град. от точки фиксации в одном или нескольких меридианах, имеется выраженная атрофия зрительного нерва.
терминальная (IV). Характерна потеря предметного зрения или полная слепота.
Главным показателем при определении стадии глаукомы является состояние поля зрения.
— состояние ВГД: глаукома с нормальным давлением (а) – до 27 мм.рт.ст., с умеренно повышенным давлением (в) – 28-32мм.рт.ст., с высоким давлением (с) – выше 33 мм.рт.ст.
— динамика: глаукома стабилизованная, нестабилизованная. Динамика оценивается, в первую очередь, по состоянию поля зрения с учетом стадии глаукомы.
— острый приступ закрытоугольной глаукомы;
— подозрение на глаукому – выставляется в случаях, когда имеются жалобы, характерные для глаукомы; было зафиксировано повышение ВГД; при значительной асимметрии ВГД в обоих глазах; расширении физиологической экскавации.
Но в последнее время все больше ведущих офтальмологов (проф. Пасечникова Н.В., проф. Завгородняя Н.Г. с соавт.) считают целесообразным деление глаукомы на гиперволемическую и гиповолемическую (ишемическую), так как это имеет большое значение для выбора тактики лечения больных.
Первичная открытоугольная глаукома встречается чаще всего. Болеют люди старше 40 лет. Клинические проявления, особенно вначале, очень невыразительные. В 80% случаев открытоугольная глаукома протекает бессимптомно и выявляется или случайно, или при профосмотрах. Заболевание, как правило, двустороннее, но возможен разрыв во времени возникновения в одном и другом глазу. Некоторые больные могут жаловаться на чувство полноты в глазу, тумана, особенно после значительной физической нагрузки, длительных наклонов головы, стрессовых ситуаций, длительного нахождения в темноте. Вообще жалобы более характерны для закрытоугольной формы глаукомы.
Внешне глаз кажется здоровым. Передняя камера нормальной глубины. В некоторых случаях наблюдается расширение эписклеральных сосудов, достаточно часто бывают атрофические изменения в радужке, особенно – частичная или полная деструкция пигментной каймы зрачка.
Изменения функций и поля зрения зависят от стадии заболевания (см. выше).
Основными этиологическими факторами открытоугольной глаукомы являются дистрофические изменения в трабекуле, возникающие на фоне местных и общих расстройств гемодинамики (гипертоническая болезнь, сахарный диабет, атеросклероз и др.), наследственность.
Закрытоугольная глаукома Встречается вдвое реже, чем открытоугольная. Чаще появляется в предрасположенных глазах, имеющих короткую переднезаднюю ось и увеличенный хрусталик, то есть в глазах с гиперметропией. Этиологические моменты возникновения закрытоугольной глаукомы такие же, как и открытоугольной. Основным звеном патогенеза является блокада угла передней камеры корнем радужки. Дополнительными условиями для этого являются заднее положение трабекулы, переднее положение иридо-хрусталиковой диафрагмы.
Закрытоугольная глаукома может протекать как в хронической, так и в острой форме, причем хроническая периодически переходит в острую.
Хроническое течение закрытоугольной глаукомы практически такое же малосимптомное, как и открытоугольной, только частота жалоб при ней больше. Частой жалобой при этой форме является появление радужных кругов вокруг открытой электрической лампы. Ее можно считать патогномоничной для глаукомы, и таких больных необходимо обязательно направить к офтальмологу для исключения глаукомы. В ряде случаев характерные жалобы могут быть вызваны другими причинами, но дифференцировать их – это уже задача врача-специалиста.
Внешние изменения глаза при хроническом течении закрытоугольной глаукомы такие же, как и при открытоугольной форме (внешне нормальный глаз, расширение склеральных вен, симптом «кобры», атрофические изменения в радужке), только угол передней камеры будет или узким, или закрытым. Передняя камера у таких лиц мелкая.
Закрытоугольная глаукома имеет более злокачественное течение, так как под воздействием провоцирующих факторов (стрессы, мидриатики, физическая нагрузка и др.) может привести к острому приступу глаукомы, который может закончиться слепотой.
Источник
1. Причины нарушения гемо- и гидродинамики глаза:
1) нарушения обмена веществ;
2) патологические изменения сосудов глазного яблока;
3) стрептококковая инфекция;
4) анатомическое нарушения строения глаза.
5) верно только 1,2.4
2. Назовите виды ретинопатий:
1) ретинопатия беременных;
2) диабетическая ретинопатия;
3) анемическая ретинопатия;
4) гипертоническая ретинопатия.
5) верно все перечисленное
3. Основные виды глаукомы:
1) врожденная, первичная, вторичная;
2) смешанная, первичная, наследственная;
3) начальная, развитая;
4) врожденная, смешанная, вторичная.
4. Основные признаки, характерные для глаукомы:
1) боль, гиперемия, мидриаз;
2) снижение остроты зрения, повышение ВГД, гиперемия;
3) понижение ВГД, мидриаз, гиперемия;
4) повышение ВГД, атрофия зрительного нерва, снижение
остроты зрения.
5. Для открытоугольной глаукомы характерны:
1) боль в глазу, повышение ВГД;
2) головная боль, тошнота;
3) бессимптомное течение, повышение ВГД;
4) боль в глазу, покраснение глазного яблока.
6. Какой уровень ВГД в норме:
1) 15—20 мм рт. ст.;
2) 26—32 мм рт. ст.;
3) 18—26 мм рт. ст.;
4) 26 и выше?
7. Пределы нормальных колебаний офтальмотонуса в течение суток:
1) до 5 мм рт. ст.;
2) до 1 мм рт. ст.;
3) офтальмотонус постоянен;
4) 7 мм рт. ст.
8. В развитии первичной глаукомы первостепенное значение имеют:
1) местные дистрофические изменения в дренажной
системе;
2) общие факторы;
3) изменение скорости кровотока;
4) изменение объема стекловидного тела.
5) верно только 1,2
9. Повышение офтальмотонуса при врожденной глаукоме обусловлено:
1) функциональным блоком шлеммова канала;
2) зрачковым блоком;
3) закрытием угла передней камеры мезодермаль- ной
тканью;
4) расширением зрачка.
10. Жалобы, типичные для закрытоугольной глаукомы:
1) боль в глазу, повышенное ВГД, мидриаз;
2) помутнение хрусталика, миоз;
3) мидриаз, понижение ВГД;
4) мидриаз, изменение цвета радужки.
11. Симптомы, характерные для глаукомы:
1) боль в глазу;
2) тошнота, рвота;
3) повышение внутриглазного давления;
4) чувство инородного тела в глазу.
5) верно только 3,4
12. Основные признаки глаукомы:
1) экскавация диска зрительного нерва;
2) дефекты поля зрения;
3) дрожание радужки;
4) повышение внутриглазного давления.
5) верно только 1,2,4
13. Стадии глаукомы определяют:
1) по состоянию поля зрения и снижению остроты зрения;
2) по уровню ВГД и остроте зрения;
3) по состоянию диска зрительного нерва;
4) по изменению остроты зрения.
5) верно только 1, 3
14. Острый приступ закрытоугольной глаукомы могут вызвать:
1) применение мочегонных средств и анальгетиков;
2) резкая смена положения тела, применение мио- тиков;
3) длительная физическая нагрузка с наклоном головы;
4) стрессовые ситуации, применение мидриатиков.
5) верно только 3,4
15. Неотложная помощь при остром приступе глаукомы заключается в применении:
1) мочегонных средств, миотиков, анальгетиков;
2) диуретиков, антибиотиков;
3) мочегонных средств, анальгетиков, мидриатиков;
4) отвлекающей терапии, слабительных средств.
5) верно только 1,4
16. При глаукоме противопоказаны:
1) атропин, кофеин, платифиллин;
2) пилокарпин, тимолол;
3) диуретики, антибиотики;
4) сосудорасширяющие средства, поливитамины.
17. Нагрузочная проба, применяемая для диагностики глаукомы:
1) колларголовая;
2) водно-питьевая;
3) пилокарпиновая;
4) флюоресцеиновая.
5) верно только 2, 3
18. При лечении глаукомы применяют:
1) антисептические средства;
2) миотики, сосудорасширяющие средства;
3) средства, улучшающие обмен веществ;
4) мочегонные средства.
5) верно только 2,3,4
19. Дифференциальная диагностика глаукомы проводится с:
1) кератитом;
2) склеритом;
3) макулитом;
4) иридоциклитом.
20. Диабетическая ретинопатия характеризуется:
1) сужением артерий сетчатки;
2) появлением очаговых изменений в сетчатке;
3) закупоркой центральной вены сетчатки;
4) расширением и извитостью вен, преретинальными
кровоизлияниями.
21. Ишемия сетчатки возникает в результате:
1) повышения ВГД;
2) закупорки шлеммова канала;
3) острого закрытия центральной артерии сетчатки;
4) дистрофических изменений.
22. Картина глазного дна при гипертонической ангионейроретинопатии:
1) скопление пигмента по ходу сосудов;
2) отек сетчатки, кровоизлияния, белые очаги;
3) ишемия сетчатки;
4) появление крапчатости и друз в сетчатке.
23. При макулодистрофии поражается:
1) сосудистый тракт;
2) периферия сетчатки;
3) область диска зрительного нерва;
4) центральная часть сетчатки.
24. Картина глазного дна при пигментной дегенерации сетчатки:
1) появление крапчатости и друз в сетчатке;
2) скопление пигмента по ходу сосудов в виде костных
телец;
3) отек сетчатки, кровоизлияния, белые очаги;
4) перераспределение пигмента.
25. Неотложная помощь при острой непроходимости центральной артериолы сетчатки (внезапное снижение зрения):
1) немедленно уложить больного;
2) закапать 2 капли 0,5 %-ного раствора тимолола;
3) сосудорасширяющие средства (газовую смесь);
4) в/в введение 2,4 %-ного раствора эуфиллина.
5) все перечисленное
26. Оказание неотложной помощи при тромбозе сетчатки (резкое снижение зрения):
1) гипотензивные средства;
2) лечение основного заболевания;
3) аспирин по 1 таблетке в день, контроль ВГД;
4) мочегонные средства.
5) верно только 1,2,3
27. Кровоизлияние в область желтого пятна наблюдается при:
1) высокой осложненной близорукости;
2) склеротической макулодистрофии;
3) сердечно-сосудистых заболеваниях;
4) заболеваниях крови, диабете.
28. Причины возникновения отслойки сетчатки:
1) травмы глаза;
2) высокая близорукость;
3) изменения в стекловидном теле;
4) хориоретинальная дегенерация.
5) верно только 1,2,3
29. Оказание неотложной помощи при отслойке сетчатки:
1) скорейшая доставка больного в стационар;
2) наложение бинокулярной повязки;
3) введение обезболивающих;
4) введение сосудосуживающих средств.
5) верно только 1,2
Источник

.jpg)