Укол для лечение сетчатки
 Сегодня в офтальмологической практике широко используется новый метод лечения дегенеративных процессов, представляющий собой укол в глаз для сетчатки. Интравитреальное введение лекарства является одним из самых надежных способов транспортировки молекул действующего вещества в пораженную область.
Сегодня в офтальмологической практике широко используется новый метод лечения дегенеративных процессов, представляющий собой укол в глаз для сетчатки. Интравитреальное введение лекарства является одним из самых надежных способов транспортировки молекул действующего вещества в пораженную область.
Препараты являются ингибиторами ангиогенеза и успели хорошо зарекомендовать себя в лечении патологий, ранее звучавших как приговор. Анти-VEGF терапия является самым щадящим и долгосрочным методом восстановления зрительных функций, и мы расскажем вам почему.
Показания к интравитреальным инъекциям
Данная методика открыла перед современной медициной массу возможностей, направленных на лечение сложнейших офтальмологических заболеваний.
Прямыми показаниями к проведению интравитреального введения препаратов являются такие патологии, как:
-
 сенильная дистрофия макулы (влажная форма);
сенильная дистрофия макулы (влажная форма); - отечность желтого пятна вследствие диабетической ретинопатии;
- сокрытие (окклюзия) центральной вены сетчатки;
- воспаление сети тончайших сосудов (увеит);
- образование мембраны, сплетенной из патологических сосудов;
- кистозный отек желтого пятна.
Анти-VEGF терапия, укрепляет пораженные ткани, не позволяя заболеванию прогрессировать. Подобное вмешательство не вызывает болезненных ощущений и не имеет возрастных противопоказаний.
Протокол процедуры
Подготовка к проведению операции включает в себя десятидневный курс применения антибиотиков местного действия. Начинать профилактику необходимо за три дня до предполагаемой процедуры.
Перед интравитреальным введением ингибитора ангиогенеза в стекловидное тело, проводится местное обезболивание. Для этой цели обычно используется «Новокаин» в каплях, и лишь в единичных случаях – субконъюнктивальная инъекция «Лидокаина». Болевые ощущения пропадают полностью, однако чувствительность нервных окончаний сохраняется.
Порядок проведения операции выглядит следующим образом:
-
 Руки специалиста подвергаются санитарной обработке, затем надеваются латексные перчатки.
Руки специалиста подвергаются санитарной обработке, затем надеваются латексные перчатки. - Для предотвращения непроизвольного моргания, между верхним и нижним веком пациента устанавливается специальный расширитель.
- С целью предупреждения бактериального инфицирования, конъюнктивальная область обрабатывается антисептиком с высоким содержанием йода.
- Игла шприца стерилизуется 70% медицинским спиртом.
- Прокол делается перпендикулярно глазному яблоку в 4 мм от лимба. Глубина вхождения иглы: не менее 3 мм (при условии натурального хрусталика). Важность соблюдения расстояния обуславливается тем, что игла должна пройти сквозь участок глазного яблока под названием pars plana. Это место расположено между хрусталиком и сетчатой оболочкой.
- После проведения инъекции, к месту прокола прикладывается ватный тампон, пропитанный антибиотиком.
Во время интравитреального введения ингибитора ангиогенеза, пациента просят смотреть в противоположную сторону. Это не сложно, ведь процедура занимает не более 10 минут.
ВАЖНО! Интравитреальная инъекция препарата должна проводиться только в стерильном операционном зале, руками квалифицированного специалиста! Обязательным условием является использование одноразовых инструментов.
Некоторое время офтальмохирург наблюдает за циркуляцией крови в сетчаточной артерии. При подозрении на осложнения проводится офтальмоскопия. В ряде случаев показан дополнительный курс антибиотиков.
Интравитреальная терапия не требует госпитализации, и спустя пару часов после проведения операции, пациент может отправиться домой. Важно следовать всем указаниям врача, чтобы избежать возможных проблем.
Анти-VEGF препараты и их эффективность
Анти-VEGF препараты, проникая в макулу, понижают белковую активность патологических сосудов, блокируя фактор роста. Последние, постепенно рассасываются, и сетчатка принимает свою анатомическую форму. После курса лечения состояние стабилизуется, и назначается перерыв на неопределенное время.
При появлении признаков ухудшения зрительных функций, возможно возобновление терапии. Чтобы не допустить развития рецидива, целесообразно проводить скрининговое обследование не менее двух раз в год.
В офтальмологии применяются несколько препаратов для интравитреального введения, это:
-
 «Луцентис»;
«Луцентис»; - «Эйлеа»;
- «Авастин»;
- «Эмоксипин»;
- «Гемаза»;
- «Озурдекс»;
- «Кеналог».
Некоторые препараты, ранее использовались для лечения онкологий желудочно-кишечного тракта. Однако действие, произведенное на патологические сосуды сетчатки, позволило широко применять их в офтальмологии. «Луцентис» стал первым препаратом, разработанным непосредственно для лечения дистрофийных изменений сетчатки. Он оправдал все ожидания, показав высокую эффективность при использовании Анти-VEGF терапии, и подтолкнул ученых к созданию аналогов.
Курс интравитреальной терапии состоит из двух-трех инъекций, сделанных с интервалом в 1 месяц. После проведения процедур, некоторые пациенты отмечают легкую головную боль и чувство распирания в прооперированном глазном яблоке.
Около 30% пациентов с ВМД по влажному типу, после прохождения терапии заметили значительные улучшения зрительных функций. Эффект Анти-VEGF препаратов долгосрочный, но, увы, не вечный. Спустя некоторое время потребуется проведение повторного курса.
Луцентис
В составе препарата присутствует ранибизумаб – активное вещество, понижающее чрезмерную выработку ангиогенеза. При интравитреальном введении «Луцентиса» происходит блокада рецепторов, отвечающих за разрастание патологических сосудов.
 Препарат широко применяется в анти-VEGF терапии для лечения таких патологий, как:
Препарат широко применяется в анти-VEGF терапии для лечения таких патологий, как:
- отечность макулы;
- диабетическая ретинопатия.
Дозировка рассчитывается индивидуально, но в среднем это не менее 0,5 мг в месяц. Курс лечения может затянуться до полугода.
Эмоксипин
В офтальмологии применяется 1% раствор препарата, который вводится в конъюнктивальную область глаза. Инъекции проводятся через день около 10-30 суток, после достижения стойкого эффекта курс отменяется.
«Эмоксипин» обладает выраженным антиоксидантным эффектом, и выступает в роли сосудопротектора. Действующее вещество защищает структуры ДНК, ферментов, молекул и клеток. «Эмоксипин» поставляет в ткани большое количество газа, предупреждая кислородное голодание.
Для сосудов препарат полезен тем, что способен делать их поверхность более эластичной, гладкой и прочной. Обменные процессы улучшаются на клеточном уровне, налаживается циркуляция крови в сети капилляров.
«Эмоксипин» показан в целях профилактики ВМД, и для лечения следующих патологий:
- изменения на фоне сахарного диабета;
- кровоизлияния в тканях глаза;
- высокая степень миопии;
- закупорка центральной сетчаточной вены;
- катаракта;
- глаукома;
- травмы роговицы;
Дегенеративные процессы в области сетчатки под действием «Эмоксипина» останавливаются. Зрительные функции постепенно улучшаются за счет восстановления нормального кровообращения в сетчатке.
Авастин
Действующим веществом препарата является бевацизумаб, применяемый ранее для лечения онкологических заболеваний. Позднее, выяснилось, что «Авастин» также выступает в качестве ингибитора ангиогенеза. Бевацизумаб проникает в белковые соединения и блокирирует новообразования, не давая разрастаться новым сосудам.
 «Авастин» эффективен при таких патологиях как:
«Авастин» эффективен при таких патологиях как:
- сенильная дистрофия (влажная форма);
- диабетическая ретинопатия.
При введении в стекловидное тело игла направляется в центральную область. Укол проводится только в один глаз, и лишь спустя четыре недели в другой. Курс лечения составляет три месяца, и при необходимости может быть проведен повторно. Во время терапии не следует выполнять задачи, требующие концентрации внимания. Езда за рулем исключена.
Озурдекс
Это гормональный стероидный препарат, действующим веществом которого выступает дексаметазон (содержание около 0,7 мг). Интравитреальное введение «Озурдекса» ликвидирует воспалительные процессы в тканях глаза, за счет подавления цитокинов. Отечность заметно снижается, капилляры приобретают свой естественный вид.
Показаниями к применению «Озурдекса» являются следующие состояния:
- окклюзия сетчаточной вены или ее придатков;
- отек макулы по диабетическому типу;
- увеит периферического сегмента глаза.
После проведения инъекции препарата, офтальмолог отслеживает положительную динамику, и при необходимости может назначить повторную процедуру. «Озурдекс» относится к препаратам длительного действия.
Гемаза
В роли действующего вещества выступает проурокиназа, которая относится к разряду фибринолитических средств. «Гемаза» эффективно растворяет тромботические образования за счет превращения плазминогена в плазмин. Интравитреально вводится препарат с содержанием 500 МЕ проурокиназы.
Показаниями к инъекции «Гемазы» являются:
-
 гемофтальмические процессы (субтотальный, частичный, тотальный), при условии отсутствия признаков отслоения сетчатки по УЗИ;
гемофтальмические процессы (субтотальный, частичный, тотальный), при условии отсутствия признаков отслоения сетчатки по УЗИ; - окклюзия центральной артерии с придатками;
- некоторые виды кровоизлияний в области сетчатки.
При проведении процедуры риски развития кровотечения весьма незначительны. Однако «Гемаза» не назначается при гипокоагулярных патологиях кровяных телец и острой формы печеночной недостаточности.
Кеналог
Действующим веществом препарата является триамцинолон – синтетический глюкокортикостероид. «Кеналог» эффективно подавляет ангиогенез воспалительного процесса и предотвращает рост патологических клеток. Гормональное вещество блокирует выработку эндотелия и снижает проницаемость сосудов, что позволяет успешно лечить ряд офтальмологических патологий.
Интравитреальное введение «Кеналога» показано при следующих состояниях:
- диабетический отек макулы;
- кистозные поражения желтого тела сетчатки;
- сокрытие ретинальной артерии;
- влажная возрастная макулодистрофия сетчатки.
Побочные эффекты проявляются в единичных случаях, что являются важным фактором в выборе препарата «Кеналог».
Эйлеа
Действующим веществом данного препарата является афлиберцент. В одной порции раствора содержится 40 мг ингибитора ангиогенеза. Вещество представляет собой моноклональное антитело, действующее антипролиферативно.
СПРАВКА. Эйлеа относится к препаратам, разработанным специально для борьбы с офтальмологическими заболеваниями, приводящими к потере зрения. Молекулы действующего вещества эффективны против (PIFG) плацентарного фактора роста.
Механизм действия являет собой связывание и недопущение активации фактора роста эндотелия. Таким образом, происходит блокирование неоваскуляризационного процесса и предотвращение отечности желтого пятна сетчатки.
Препарат «Эйлеа» применяется при таких патологиях, как:
-
 сенильная дистрофия макулы по влажному типу;
сенильная дистрофия макулы по влажному типу; - отечность желтого пятна, связанная с закупоркой сетчаточной артерии;
- диабетическая ретинопатия.
Дозировка и курс лечения препаратом зависят от заболевания, и рассчитываются офтальмологом после прохождения надлежащего обследования. После инъекции у пациента может повыситься внутриглазное давление: в этом случае проводится парацентез. При появлении неприятных ощущений следует незамедлительно сообщить о них врачу.
Плюсы и минусы данного метода лечения
Интравитреальное введение препаратов в ткани глаза имеет свои положительные и отрицательные стороны.
К плюсам данной методики можно отнести такие факторы, как:
- введение лекарства напрямую в область поражения;
- высокие шансы на получение стойкого терапевтического эффекта в короткие сроки;
- минимальная вероятность развития нежелательных системных реакций;
Это основные преимущества, благодаря которым высококвалифицированные специалисты все чаще прибегают к данной методике лечения офтальмологических заболеваний. Однако в вопросе касательно зрения беспечность недопустима, и знание возможных осложнений поможет вовремя заметить неладное и избежать тяжелых последствий.
К минусам интравитреальной процедуры относятся постинъекционный эндофтальмит, и риск развития бактериального воспаления. Согласно последним данным о проведенных исследованиях, установлено, что нагноение в области введения препарата может возникнуть с вероятностью 0,051% для конкретного случая. Но этого можно избежать, при проведении профилактических мер и соблюдении необходимых санитарных условий.
К другим редким задокументированным осложнениям после проведения процедуры относятся:
- некоторые виды внутриглазных кровоизлияний;
- отслоение сетчатки;
- устойчивая внутриглазная гипертензия;
- травмирование хрусталика;
- появление (или прогрессирование) катаракты;
- гипотония;
- проявления аллергических реакций;
- анафилактический шок.
Прежде чем назначить интравитреальное введение выбранного препарата, грамотный специалист назначит медосмотр и сдачу некоторых анализов. Обязанность офтальмолога, просветить пациента относительно всех аспектов данной процедуры. Документальное согласие является обязательным шагом к проведению операции.
После процедуры обязательно назначается измерение внутриглазного давления, которое проводится двукратно с интервалом в 10 минут. Если показатели превышены и не изменяются в течение длительного времени, целесообразно применение гипотензивных препаратов.
Познавательное видео
Ролик об интравитреальных инъекциях – уколах внутрь глаза:
Заключительная часть
Первый укол в тело глаза был проведен в далеком 1911 году неким Дж.Ом с целью заполнения разрыва сетчатки стерильным воздухом. Таким образом, началась новая веха развития в лечении офтальмологических заболеваний.
Сегодня эффективность и безопасность препаратов при дистрофии макулы доказана рядом проведенных международных исследований. Результаты поистине внушительны: многие пациенты, испытавшие анти- VEGF терапию отметили ощутимое повышение остроты зрения спустя 6 месяцев. Данная методика превзошла лазерную коагуляцию по стойкости и быстроте достижения терапевтического эффекта.
Средняя стоимость внутриглазной инъекции зависит от состояния органа зрения на момент обращения, характера и тяжести выявленной патологии. В России ценовой диапазон балансирует между 14000 и 85000 рублей. Однако чтобы в пожилом возрасте не возникало проблем и лишних трат – берегите глаза смолоду.
Загрузка…
Источник
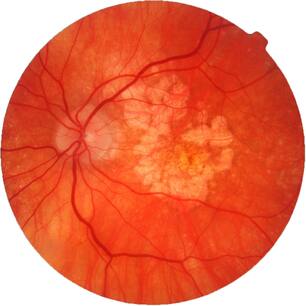
По данным Всемирной Организации Здравоохранения, возрастная макулярная дегенерация является одной из наиболее частых причин слепоты и слабовидения у лиц старшей возрастной группы. Возрастная макулярная дегенерация — хроническое дегенеративное нарушение, которым чаще всего страдают люди после 50 лет. По официальным материалам Центра ВОЗ по профилактике устранимой слепоты, распространенность этой патологии по обращаемости в мире составляет 300 на 100 тыс. населения. В экономически развитых странах мира ВМД как причина слабовидения занимает третье место в структуре глазной патологии после глаукомы и диабетической ретинопатии. В США 10% лиц в возрасте от 65 до 75 лет и 30% старше 75 лет имеют потерю центрального зрения вследствие ВМД. Терминальная стадия ВМД (слепота) встречается у 1,7% всего населения старше 50 лет и около 18% населения старше 85 лет. В России заболеваемость ВМД составляет 15 на 1000 населения.
ВМД проявляется прогрессирующим ухудшением центрального зрения и необратимым поражением макулярной зоны. Макулодистрофия — двустороннее заболевание (примерно в 60% случаев поражаются оба глаза), однако, как правило, поражение более выражено и развивается быстрее на одном глазу, на втором глазу ВМД может начать развиваться через 5-8 лет. Зачастую пациент не сразу замечает проблемы со зрением, поскольку на начальном этапе всю зрительную нагрузку на себя берет лучше видящий глаз.
Как видит человек с макулярной дегенерацией сетчатки
Макулодистрофия

Нормальное зрение

ВАЖНО! При снижении остроты зрения как вдаль, так и на близком расстоянии; затруднениях, возникающих при чтении и письме; необходимости более сильного освещения; появлении перед глазом полупрозрачного фиксированного пятна, а также искажении контуров предметов, их цвета и контрастности — следует немедленно обратиться к офтальмологу. Диагноз «макулодистрофия» может быть установлен только врачом-специалистом. Однако, высокоинформативным является самоконтроль зрительных функций каждого глаза в отдельности при помощи теста Амслера.


Механизм развития и формы возрастной макулярной дегенерации (ВМД)

- Макула – это несколько слоев специальных клеток. Слой фоторецепторов расположен над слоем клеток пигментного эпителия сетчатки, а ниже – тонкая мембрана Бруха, отделяющая верхние слои от сети кровеносных сосудов (хориокапиляров), обеспечивающих макулу кислородом и питательными веществами.

- По мере старения глаза накапливаются продукты обмена клеток, образуя так называемые «друзы» – желтоватые утолщения под пигментным эпителием сетчатки. Наличие множества мелких друз или одного (или нескольких) крупных друз считается первым признаком ранней стадии «сухой» формы ВМД. «Сухая» (неэкссудативная) форма наиболее часто встречается (примерно в 90% случаев).

- По мере накопления друзы могут вызывать воспаление, провоцируя появление эндотелиального фактора роста сосудов (Vascular Endothelial Grows Factor — VEGF) — белка, который способствует росту новых кровеносных сосудов в глазу. Начинается разрастание новых патологических кровеносных сосудов, этот процесс называется ангиогенезом.

- Новые кровеносные сосуды прорастают через мембрану Бруха. Так как новообразованные сосуды по природе своей патологические, плазма крови и даже кровь проходят через их стенки и попадают в слои макулы.

- С этого момента ВМД начинает прогрессировать, переходя в другую, более агрессивную форму – «влажную».Жидкость накапливается между мембраной Бруха и слоем фоторецепторов, поражает уязвимые нервы, обеспечивающее здоровое зрение. Если не остановить этот процесс, то кровоизлияния будут приводить к отслойкам и образованию рубцовой ткани, что грозит невосполнимой потерей центрального зрения.
«Влажная» (экссудативная) форма встречается значительно реже «сухой» (приблизительно в одном-двух случаях из 10), однако является более опасной – происходит стремительное прогрессирование и зрение ухудшается очень быстро.
Симптомы «влажной» формы ВМД
- Резкое снижение остроты зрения, отсутствие возможности улучшить зрение очковой коррекцией.
- Затуманенность зрения, снижение контрастной чувствительности.
- Выпадение отдельных букв или искривление строчек при чтении.
- Искажение предметов (метаморфопсии).
- Появление темного пятна перед глазом (скотома).
Цель лечения возрастной макулярной дегенерации
Возрастная макулярная дегенерация поддается лечению. Однако, еще не так давно существовал лишь один способ остановить «протекание» сосудов при влажной ВМД — лазерная коагуляция. Но этот метод не позволял устранить причину появления паталогических сосудов, и был лишь временной мерой.
В начале 2000-х годов было разработано более эффективное лечение под названием «прицельная терапия». Этот метод основан на воздействии специальными веществами именно на белок VEGF.

В настоящее время так называемая анти-VEGF терапия полностью изменила подходы к лечению ВМД, позволяя сохранить зрение и поддержать качество жизни миллионов людей во всем мире. Анти-VEGF терапия может не только уменьшить прогрессирование ВМД, но в некоторых случаях даже позволяет улучшить зрение. Лечение эффективно, но только в тех случаях, когда оно проведено до образования рубцовой ткани и до необратимой потери зрения.
Интравитреальные инъекции препаратов — Анти-VEGF терапия
Чтобы препараты, противодействующие развитию новых сосудов, эффективно воздействовали на макулу, необходимо провести инъекцию непосредственно в стекловидное тело глаза. Процедура выполняется в условиях стерильности операционного зала квалифицированным врачом-офтальмологом.

Процедура введения препарата занимает лишь несколько минут и не вызывает никаких болевых ощущений. По мере того, как анти-VEGF препарат проникает в ткани макулы, он снижает уровень активности белка, в результате останавливается рост патологических кровеносных сосудов, после чего эти сосуды начинают распадаться и регрессировать, а при постоянном лечении аномальная жидкость также рассасывается.
Контроль ангиогенеза и связанной с ним отечности стабилизирует зрительную функцию и предотвращает дальнейшее повреждение макулы. По данным клинических исследований приблизительно у 30% процентов пациентов получающих анти-VEGF терапию влажной ВМД определенная часть утраченного вследствие этого заболевания зрения восстанавливается.
Препараты для лечения возрастной макулярной дегенерации – ЛУЦЕНТИС (Lucentis) и ЭЙЛЕА (Eylea)
Первым препаратом для анти-VEGF терапии в виде интравитреальных инъекций, сертифицированным в России для применения в офтальмологии, был ЛУЦЕНТИС, совершивший настоящую революцию в лечении ВМД и ставший «золотым стандартом».. В июне 2006 года он был утвержден американским агентством по контролю за лекарственными средствами (FDA) как уникальное средство для лечения возрастной макулярной дегенерации, а в 2008 году был зарегистрирован и в России. С 2009 года офтальмологические клиники «ЭКСИМЕР» применяют препарат ЛУЦЕНТИС в клинической практике.
Ученые продолжали изыскания, чтобы создать препарат более пролонгированного действия, не уступающий по качественным результатам ЛУЦЕНТИСу. В ноябре 2011 года в США был одобрен для лечения влажной формы возрастной макулярной дегенерации сетчатки новый препарат ЭЙЛЕА. С марта 2016 года препарат зарегистрирован в России и начал применяться в офтальмологических клиниках «Эксимер».
Почему ЛУЦЕНТИС И ЭЙЛЕА эффективны?
До появления этих препаратов в качестве анти-VEGF терапии использовались средства, созданные для лечения онкологических заболеваний. ЛУЦЕНТИС (а впоследствии и ЭЙЛЕА) были специально разработаны для применения в офтальмологии, что обеспечивает их более высокую эффективность и безопасность.
В состав препарата ЛУЦЕНТИС входят молекулы действующего вещества — ранибизумаба, которое снижает избыточную стимуляцию ангиогенеза (роста патологических сосудов) при возрастной макулярной дегенерации и нормализует толщину сетчатки. ЛУЦЕНТИС быстро и полностью проникает во все слои сетчатки, уменьшает макулярный отек и предотвращает увеличение размера поражения, прогрессирование образования и прорастания сосудов и новые кровоизлияния.
ЭЙЛЕА — препарат, содержащий активное вещество — афлиберцепт, молекулы которого действуют как «ловушка», сращиваясь с молекулами не только эндотелиального фактора роста сосудов (VEGF), а также плацентарного фактора роста (PIFG). ЭЙЛЕА характеризуется более продолжительным внутриглазным действием, что позволяет проводить инъекции реже. Кроме того, этот препарат может применяться не только при «влажной» форме возрастной макулярной дегенерации, но и в случаях ухудшения зрения, вызванного диабетическим макулярным отеком и макулярным отеком вследствие окклюзии вен сетчатки.
Что показывают научные исследования?
Клиническая активность и безопасность препаратов были доказаны в ряде крупных международных испытаний. Результаты поистине впечатляют – у большинства пациентов не только остановилось прогрессирование заболевания и сохранилась острота зрения, но этот показатель значительно улучшился.

Толщина центральной зоны сетчатки до и после лечения
- В сравнении с лазерным лечением (фотодинамической терапией) препараты анти-VEGF терапии ощутимо превзошли результаты по получаемой остроте зрения: к 6 месяцам лечения инъекционная терапия давала ~8,5-11,4 буквы (по шкале ETDRS), тогда как в группе лазерного лечения – 2,5 буквы. К 52 неделе группы анти-VEGF приобрели 9,7-13,1 букв, тогда как группа лазерного лечения потеряла 1 букву.
- Через 52 недели лечения доли пациентов, сохранивших остроту зрения, в группах, которые принимали ЛУЦЕНТИС и ЭЙЛЕА, были 94,4% и 95,3% соответственно.
- Доли пациентов с увеличением остроты зрения на ≥15 букв по шкале ETDRS – с ЭЙЛЕА – 30,6%, с ЛУЦЕНТИСОМ – 30,9 %, а среднее значение улучшения остроты зрения – 7,9 букв и 8,1 буквы при лечении ЭЙЛЕА и ЛУЦЕНТИСОМ.
- Среднее изменение толщины центральной зоны сетчатки: -128,5 мкм (ЭЙЛЕА) и -116,8 мкм (ЛУЦЕНТИС).
Частота приема и дозировка
Препарат ЛУЦЕНТИС вводится в стекловидное тело в дозе 0,5 мг (0,05 мл). Сначала проводятся 3 последовательные ежемесячные инъекции Луцентиса (фаза «стабилизации»), затем количество инъекций рекомендует врач в зависимости от состояния зрительных функций и степени заболевания (фаза «поддержания»). Интервал между введениями доз составляет как минимум 1 месяц. После наступления фазы стабилизации лечение препаратом приостанавливается, но 2-3 раза в год пациентам необходимо проходить скрининг состояния зрительной системы.
Лечение препаратом ЭЙЛЕА начинают с трех последовательных инъекций в стекловидное тело в дозе 2 мг, затем выполняют по одной инъекции через 2 месяца, при этом дополнительных контрольных осмотров между инъекциями не требуется. После достижения фазы «стабилизации» интервал между инъекциями может быть увеличен лечащим врачом на основании результатов изменения остроты зрения и анатомических показателей.
, Ш. Светлана, Москва
Спасибо за оперативно проделанную и качественную работу . Сегодня сделали комплексный осмотр, так же укрепили сетчатку обоих глаз. Огромная благодарность доктору, человек своего дела (фамилию к сожалению забыла спросить ) принимала меня в 307а кабинете. Остались приятные впечатления;) Через некоторое время буду делать коррекцию зрения. Всем спасибо!
Актуальные вопросы
Ë
È
У кого чаще всего возникают проблемы с сетчаткой?
В «группу риска» входят: люди со средней и высокой степенями близорукости; беременные женщины; пожилые люди с сахарным диабетом.
Ë
È
Врач рекомендует укрепление сетчатки – зачем?
Очень часто дистрофические изменения сетчатки сопровождают среднюю и высокую степени близорукости. Дело в том, что обычно в этом случае увеличивается размер глазного яблока, и сетчатка, выстилающая его заднюю поверхность, растягивается, что ведет к дистрофии. Современное лечение такого состояния, а также других видов дистрофий (многие воспалительные и сосудистые заболевания сетчатки ведут к дистрофиям) происходит при помощи аргонового лазера. Основная цель этого лечения — укрепление, а в случае отслойки сетчатки — послеоперационное ограничение разрыва сетчатки.
Ë
È
Поставили диагноз отслойка сетчатки – что делать?
Отслойка сетчатки — это отделение сетчатой оболочки глаза от сосудистой. При разрыве сетчатки внутриглазная жидкость проникает под нее и отслаивает от сосудистой оболочки. Если произошла отслойка сетчатки, нужно немедленно обратиться к врачу, так как промедление может грозить слепотой. Обычно при отслойке сетчатке проводят хирургическое лечение. Это может быть экстрасклеральное балонирование или пломбирование (цель такого лечения — добиться прилегания сетчатки к сосудистой оболочке), затем проводится лазерная коагуляция и витрэктомия (применяется для удаления из стекловидного тела рубцов, крови). Хирургические методы лечения обычно требуют ограничения зрительной работы, физической активности. Каким именно будет зрение после операции во многом зависит от того, имеются ли какие-либо сопутствующие заболевания глаза, влияющие на возможность хорошо видеть.
Ведущий офтальмохирург и медицинский директор клиник «Эксимер»,
врач высшей категории,
доктор медицинских наук, профессор,
академик РАЕН
Главный врач московской офтальмологической клиники «Эксимер»,
врач-офтальмохирург высшей категории,
доктор медицинских наук, доцент,
академик РАЕН
Зав. отделением лазерной терапии
врач-офтальмохирург высшей категории,
кандидат медицинских наук
Запишитесь в клинику «эксимер»
и узнайте больше о своём здоровье!
Вы можете позвонить по телефону: +7 (495) 620-35-55
Или нажать кнопку и заполнить форму заявки
Источник


