Травма сетчатки глаза у ребенка
Травма сетчатки и сосудистой оболочки глаза у ребенка
а) Commotio retinae. Commotio retinae, также известное как отек Berlin, часто развивается после тупой травмы, нанесенной на глаз спереди; в одном исследовании оно развивалось в 35% случаев контузии или разрыва глазного яблока.
При офтальмоскопии отек, развивающийся в наружных слоях сетчатки, имеет белый или серо-белый цвет. Отек может захватывать макулярную область, с форсированием макулярного разрыва, или без него; в этом случае будет хотя бы временно страдать центральное зрение. Отек Berlin также может захватывать экстрамакулярные зоны.
В большинстве случаев отек разрешается, но в некоторых случаях миграция пигмента макулярной области приводит к ухудшению остроты зрения. Дифференциальный диагноз состоит из инфаркта сетчатки, ватообразных очагов и плоской отслойки сетчатки. Лечения commotio retinae не существует.
б) Ретинопатия Purtscher. Тяжелая травма туловища или головы может вызывать развитие ретинопатии Purtscher. Значительное число травм подушками безопасности и ремнями безопасности сопровождается развитием этого состояния. Болезнь Purtscher может быть связана с жировой или воздушной эмболией или с панкреатитом. Изменения выглядят как обширная белая область вокруг зрительного нерва, связанная с кровоизлиянием.
Области побеления могут представлять собой зоны ишемии или экссудаты. Специфическое лечение этого состояния отсутствует; изменения могут разрешаться, после чего сохраняется снижение остроты зрения — от небольшого до тяжелого.
в) Хлыстовая травма. Иногда тяжелая хлыстовая травма шеи осложняется макулярным разрывом. Вероятно, при резком толчке головы происходит сдвиг витреоретинального интерфейса, который тянет за собой сетчатку фовеолярной области, что приводит к образованию частичного или сквозного разрыва.
г) Разрыв сосудистой оболочки. Другое осложнение тупой травмы поверхности глаза — разрыв сосудистой оболочки, часто сопровождающийся обширными повреждениями и кровоизлиянием в стекловидное тело. Разрыв сосудистой оболочки может возникать на уровне внутреннего слоя хориоидеи и пигментного эпителия сетчатки, часто он локализуется в макулярной области. Механизм образования разрыва — механический разрыв ткани. Иногда разрыв сопровождается серозной или геморрагической отслойкой сетчатки, закрывающей первичное повреждение.
После разрешения отслойки у пациента может сохраняться снижение остроты зрения вследствие рубцевания или миграции пигментного эпителия сетчатки в макулярную область. Впоследствии рубец хориоидеи может стать причиной хориоидальной неоваскуляризации, вызывающей экссудацию и кровоизлияния под сетчаткой макулярной области и еще большее снижение зрения.

Разрыв сосудистой оболочки.
Обширное кровоизлияние в стекловидное тело затрудняет визуализацию глазного дна;
в таких условиях вряд ли удастся различить бледный организующийся сверток.
д) Ретинальные кровоизлияния. Причиной ретинальных кровоизлияний могут быть прямая травма головы или глаза, непрямая травма, а также преднамеренно нанесенные повреждения.
Часто кровоизлияния развиваются у здоровых младенцев в перинатальный период. Обычно они полностью разрешаются в течение менее чем одного месяца, иногда сохраняются до трех месяцев. Ретинальные кровоизлияния редко наблюдаются у новорожденных после кесарева сечения. Кровоизлияния могут возникать в любом слое сетчатки или в стекловидном теле. Субретинальные кровоизлияния в слое пигментного эпителия выглядят темными и имеют расплывчатые границы.
Интраретинальные кровоизлияния красного цвета, обычно мелкие и округлые. Поверхностные ретинальные кровоизлияния возникают в слое нервных волокон и имеют вид штрихов. Субгиалоидные кровоизлияния имеют характерный вид: в большой кистоподобной полости формируется уровень крови. И, наконец, кровоизлияния в стекловидное тело также могут развиваться при травмах, и в зависимости от тяжести бывают диффузными или локальными. Преретинальные кровоизлияния особенно часто встречаются у детей с субдуральными или субарахноидальными кровоизлияниями.
Поскольку частой причиной кровоизлияний в ткани центральной нервной системы у детей является травма, следует подозревать травматическую этиологию и при преретинальных кровоизлияниях.
Ухудшение зрения при длительной обскурации вследствие тяжелых кровоизлияний в стекловидное тело может вызывать депривационную амблиопию и является поводом к ранней витрэктомии, особенно в возрасте первых 3-6 месяцев жизни.
е) Травматическая отслойка сетчатки. Тупая травма глаза может вызывать отслойку сетчатки даже при отсутствии разрывов глазного яблока. Обычно отслойка развивается в результате отрыва базального витреума, часто в верхненосовом квадранте глазного дна. Предполагается, что эта зона наиболее уязвима, потому что тупой удар в глаз происходит с противоположного нижневисочного направления; тупой предмет ударяет в глаз и вызывает разрыв сетчатки, который в течение нескольких дней или месяцев приводит к ее отслойке.
Самостоятельно нанесенная травма у детей с тяжелой умственной отсталостью таким же образом может вызывать отслойки сетчатки. При аллергии ребенок, пытаясь унять зуд, постоянно трет глаза, что также увеличивает риск отслойки сетчатки.
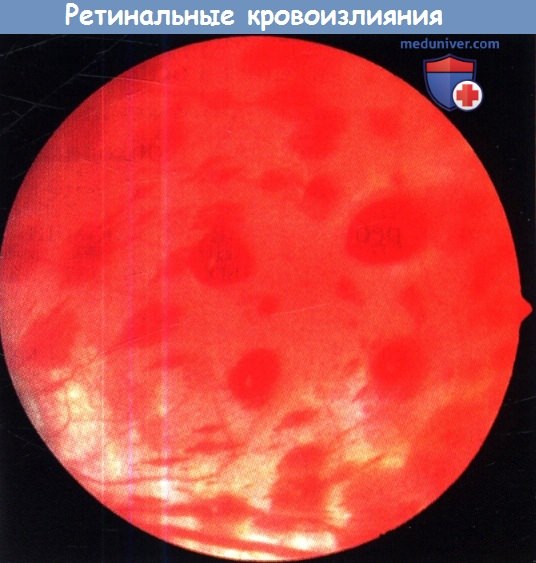
Ретинальные кровоизлияния у здорового новорожденного.
— Также рекомендуем «Перелом глазницы у ребенка»
Оглавление темы «Травма глаза у ребенка.»:
- Травма глаза ребенка при родах и амниоцентезе
- Травма века, слезных органов и переднего отдела глаза у ребенка
- Повреждение оболочек глаза у ребенка
- Передние и задние ранения глазного яблока у ребенка
- Травматическая катаракта у ребенка
- Гифема глаза ребенка — причины, диагностика, лечение
- Травма сетчатки и сосудистой оболочки глаза у ребенка
- Перелом глазницы у ребенка
- Нарушение зрения у ребенка при травме головного мозга
Источник
Ежегодно около 2 тыс. детей обращаются к врачам-офтальмологам с повреждением глаз различной степени тяжести. На травмы глаз, вследствие которых происходит снижение остроты зрения, полная его потеря или развитие монокулярного зрения, приходится 10% от детей, стоящих на учёте у окулиста. Более 80% травматизма приходится на мальчиков в весенне-летний период. Основные причины повреждения глаз у детей: активные игры с палками, случайные контузии, травмы острыми предметами, неудачные падения, драки, ожоги химическими веществами.
Травма века у ребёнка
Веко защищает глазное яблоко от негативного воздействия, поэтому оно первое берёт на себя силу удара. При травме века без проникающего ранения, может наблюдаться отёчность, образование гематомы, переходящей на соседний глаз, кровоизлияние на глазном яблоке. При ударе острым предметом у ребёнка происходит разрыв тканей века, возможно повреждение слёзных канальцев, роговицы глаза, склеры. Проводить лечение травмы века у ребёнка самостоятельно крайне не рекомендуется. Всего за несколько часов может развиться гнойная инфекция. Не леченая адекватно травма, может привести к неполному смыканию глаза (птозу), к устойчивому слезотечению. Первая медицинская помощь при повреждении века у ребёнка заключается в наложении стерильной повязки и срочного обращения к офтальмологу.
Тупые травмы глаз у ребёнка
Контузия глаза лёгкой степени вызывает гематому, небольшое кровоизлияние из-за лопнувших капилляров и не требует лечения в стационаре, так как сама структура глаза не повреждена. Первая помощь при таких ударах – это холод, но не забывайте о санитарных нормах. При обращении к офтальмологу, назначается антибактериальная терапия, проводятся меры на уменьшение гематомы, назначаются капли.
При тупых травмах средней и тяжёлой степени наблюдается скопление крови в передней камере глаза, стекловидном теле. Возможен вывих и подвывих хрусталика глаза, его деформация, разрыв сетчатки, склер, фиброзной оболочки. Сложные контузии определяются и лечатся строго в стационаре и часто требуют оперативного вмешательства. Несвоевременное обращение к окулисту может привести к воспалению здорового глаза, частичной и полной потери зрения, к занесению таких опасных бактерий, как синегнойная палочка.
Проникающие ранения глаз у ребёнка
Наиболее тяжёлые травмы глаз, на долю которых преподает около 20% несчастных случаев. Чаще всего такой контузией страдают дети дошкольного возраста и школьники начальных классов. Причинами проникающих травм являются игры с палками, неосторожное обращение с канцелярией, бросание камней. У детей такие ранения проходят тяжело с массой сопутствующих осложнений и имеют плачевные последствия в будущем. Проникающие травмы глаз у детей сопровождаются разрывом радужки, фиброзной оболочки, повреждением хрусталика, глазного яблока и его выпадением, отягчающим обстоятельством становится присоединившаяся бактериальная инфекция. Первая помощь при таком виде травмы – наложение стерильной повязки и быстрое обращение в медицинское учреждение.
Лечение проникающей травмы требует совместных усилий врачей-офтальмологов и офтальмологов-хирургов. Проводится терапия с помощью антибактериальных капель и местных инъекций, первичная микрохирургия глаза по зашиванию разрывов, микрохирургические методы по удалению травматической катаракты, когда пострадал хрусталик, удаление стекловидного тела в тяжёлых случаях.
Лечение проводится строго в стационаре на протяжении 4-5 недель, после чего маленький пациент должен проходить профилактический осмотр раз в 3 месяца, полгода и год. На осмотре окулист оценивает остроту зрения обоих глаз, меряется глазное давление, в случае необходимости назначаются дополнительные обследования или физиопроцедуры. Такие меры предосторожности необходимы, так как последствия травмы могут проявиться только через несколько лет.
Ожоги глаз у детей и их последствия
Чаще всего врачи-офтальмологи сталкиваются с ожогами глаз, вызванными химическими бытовыми средствами, а также связанные с запусканием петард и фейерверков. В последнем случае, травма глаза усложняется проникновением чужеродных, мелких частиц. Ожоги у детей до 12 лет имеют более тяжёлые последствие, чем у подростков и взрослых из-за физиологической недоразвитости глазного яблока. Такие травмы составляют 10% от общей массы травматизма глаз.
Ожоги глаз, как и кожных покровов, делятся на 4 степени:
- Первая степень проявляется небольшим покраснением роговицы глаза или появлением эрозий на ней, слезотечением.
- Вторая степень определяется наличием отёка конъюнктивы глазного яблока, помутнением роговицы.
- Третья степень характеризуется глубоким помутнением роговицы, некрозом конъюнктивы глазного яблока менее чем на 50%, поражена лимба, склеры.
- Четвёртая степень ожога несёт в себе полный некроз конъюнктивы глазного яблока, поражение эпителия роговицы, поражение век глаз.
От качества и скорости оказания первой медицинской помощи детям при ожоге глаз, зависит их будущей состояние. Поэтому при несчастном случае необходимо тщательно промыть глаза чистой водой комнатной температуры и убрать видимые частицы от вещества, вызвавшего ожог. А также необходима срочная госпитализация для последующего лечения последствий ожога, в которое входит дополнительная промывка глаз, обезболивание, терапевтическое и микрохирургическое лечение.
Офтальмологический центр Печерский при травмах глаз
Уберечь детей от всех бед родители не могут, но могут предупредить их, проводя беседы на тему опасности игр с острыми предметами, взрывания петард и фейерверков. Если беда всё-таки случилась, то обращайтесь в Офтальмологический центр Печерский. У нас работают лучшие микрохирурги с большим опытом работы проведения операций на глазах у детей. Клиника оборудована всеми необходимым техническим оснащением, чтобы лечение было эффективным. Обращаясь в наш центр, ваш ребёнок получит полный комплекс исследований, правильное лечение, без необходимости метаться между несколькими клиниками в поиске необходимого специалиста и оборудования.
Адрес
г. Киев, ул проф. Подвысоцкого, 4а, Корпус Поликлиники
г. Киев, ул проф. Подвысоцкого, 4б, 3 вход Детской больницы №7
Источник
Повреждения глазного яблока и его вспомогательного аппарата в структуре детской глазной патологии составляют почти 10%.
Большинство повреждений глаз у детей носит характер микротравм (до 60%) и тупых травм (до 30%), на долю проникающих ранений приходится не более 2 %, ожогов — около 8 %.
В детских глазных стационарах страны дети с повреждениями органа зрения составляют почти половину больных, в том числе с тупыми травмами — около 70%, с ожогами 20% и с ранениями — примерно 10% от всех больных с повреждениями.
До 70% ранений и ожогов и до 85% тупых травм наблюдаются у детей школьного возраста, а остальная доля приходится на дошкольников. У детей до 2 лет повреждения глаз носят исключительно спорадический характер [Ковалевский Е. И. и др., 1980].
Наибольшее число травм органа зрения бывает в марте—апреле и сентябре—октябре в связи с изменениями погодных условий (весна и начало осени).
Кроме того, после длительной «разлуки» (начало обучения) дети очень активны в играх, и в это время частота повреждений глаз, как и других частей тела, значительно увеличивается. Повреждающими предметами соответственно времени года являются снежки, хоккейные клюшки, шайбы, палки, камни и металлические или другие предметы, выпущенные из рогатки.
Ожоги вызываются в основном карбидом кальция, кристаллами марганца, кислотами, химическим карандашом, канцелярским клеем, а также порохом и серой. Мальчики составляют 85%, девочки — 15% среди больных с травмами.
При этом травмы у девочек почти всегда являются следствием опасных игр мальчиков и лишь изредка связаны с попаданием в глаз горячих (кипяток, масло) и химических (щелочи, кислоты) веществ дома. Таким образом, повреждения органа зрения у детей бытового характера и связаны в основном с недосмотром взрослых и плохой организацией игр.
Тупые травмы глаз
Тупые травмы органа зрения у детей могут иметь разную степень тяжести и быть вызваны разнообразными предметами. Тупые травмы принято называть контузиями, однако это не вполне правильно, так как в принципе при любых повреждениях, в том числе ранениях и ожогах, могут наблюдаться явления контузии. По существу контузия это симптом травмы.
Для тупых травм глазного яблока и его вспомогательного аппарата могут быть характерны разнообразные признаки.
Эрозия окружающих глаз тканей и роговицы
Эрозия окружающих глаз тканей и роговицы — наиболее часто наблюдающийся симптом тупой травмы глаза (примерно 60%). При этом повреждается преимущественно эпидермис или эпителий, в связи с чем всегда возможны инфицирование и развитие воспаления.
Эрозия роговицы в зависимости от ее размеров и локализации приводит к возникновению сильных болей в связи с повреждением чувствительных нервных окончаний и выраженному снижению остроты зрения. При образовании эрозии наблюдаются некоторая матовость, шероховатость, отсутствие зеркальности и сферичности роговицы.
При нанесении на роговицу красящего раствора (флюоресцеин, колларгол, метиленовый синий и др.) с последующим промыванием конъюнктивальной полости дистиллированной водой, изотоническим раствором хлорида натрия, раствором сульфацил-натрия или какими-либо антисептиками на роговице соответственно эрозии остается окрашенное пятно.
Биомикроскопически при этом хорошо определяется глубина эрозии. Поверхностные эрозии эпителизируются в течение первых суток после травмы и не оставляют помутнений. Зрение полностью восстанавливается. В тех случаях, когда эрозия оказывается инфицированной, спустя 2—3 дня после травмы в области поврежденной части роговицы могут появиться инфильтрация, отек и гнойное отделяемое — развивается иосттравматический кератит.
Лечение эрозий проводят форсированными (через каждые 5 мин) инсталляциями растворов анестетиков (5% раствор новокаина), димексида (15—30% раствор), новых антибиотиков, сульфаниламидных препаратов, комплекса витаминов, хинина, амидопирина, обладающего кортикостероидоподобным действием. Через день добавляют инстилляции растворов дионина, йодода калия, лидазы и других рассасывающих средств по 3—5 раз в день.
В нашей стране ежегодно проводится большое количество организационно-практических мероприятий по профилактике детского глазного травматизма, разрабатываются и внедряются в повседневную работу глазных учреждений новые эффективные методы и средства диагностики, медикаментозного и микрохирургического лечения. В связи с этим неуклонно уменьшается количество травм органа зрения у детей и улучшаются исходы этой тяжелой патологии, занимающей одно из ведущих мест среди причин слабовидения и слепоты.
Для того чтобы определить вид и тяжесть повреждения глаза, необходимо установить, каким предметом нанесена травма (размер, состав, температура, концентрация и др.), а также время и обстоятельства, при которых произошло повреждение. Степень или тяжесть процесса определяется глубиной и площадью повреждения, наличием или отсутствием инородных тел и рядом других признаков применительно к ранениям, травмам или ожогам, а иногда и отморожениям.
Только после проведения тщательного офтальмологического и рентгенологического, а в случае необходимости также оториноларингологического и неврологического (частые сотрясения мозга), исследований можно установить правильный диагноз и осуществить эффективное лечение.
Кровоизлияния в оболочки и прозрачные структуры глаза
Кровоизлияния в оболочки и прозрачные структуры глаза (передняя и задняя камеры, стекловидное тело, сетчатка) — одно из часто встречающихся (около 80% случаев) изменений, возникающих вследствие тупой травмы.
Чаще наблюдается гифема (60%). В первые часы после травмы кровь в передней камере находится во взвешенном (диффузном) состоянии, и если кровоизлияние незначительное, то его можно обнаружить только с помощью биомикроскопии.
При выраженном кровоизлиянии оно видно при обычном осмотре невооруженным глазом и при боковом осмотре. Через несколько часов после травмы кровь оседает на дно передней камеры и возникает гомогенное красное образование с ровным горизонтальным уровнем (подобно перевернутой буханке хлеба, рис. 121) — гифема.

Рис. 121. Гифема.
В горизонтальном положении больного гифема растекается по всей передней камере, а в вертикальном вновь приобретает характерную форму. При диффузном размещении крови в передней камере и в тех случаях, когда уровень гифемы закрывает область зрачка, острота зрения может резко снижаться. Характерной особенностью гифемы у детей является ее быстрое рассасывание.
Гифема высотой 2—3 мм исчезает в течение первых 3 дней после травмы, чего не происходит у взрослых, особенно пожилых людей. Причиной образования гифемы чаще всего служит разрыв тканей в углу передней камеры (склеральная шпора и др.).
Гемофтальм
Гемофтальм — это кровоизлияние в стекловидное тело. Оно наступает довольно часто — почти у 25 % больных с травмой глаза.
Гемофтальм возникает при разрывах в области ресничного тела и хориоидеи. При этом за хрусталиком видно гомогенное бурое (красное) диффузное или ограниченное полиморфное подвижное образование.
В проходящем свете видны темные пятна. Если гемофтальм полный, то рефлекса с глазного дна нет. При частичном гемофталыле в свободных от крови зонах определяется рефлекс и могут бьгкь видны детали глазного дна. Полный гемофтальм приводит к почщ полной потере зрения, а частичный — к значительному его снижению и возникновению темных подвижных пятой перед глазами.
За гемофтальм в первые дни после травмы может быть принята полная (тотальная) гифема. От истинного гемофтальма она отличается очень мало, и дифференцировать их можно только по светоощущению: при гифеме отмечается правильная проекция, при гемофтальме она неуверенная или отсутствует.
Более точные данные можно получить при эхографических исследованиях по наличию или отсутствию дополнительных эхопиков соответственно области стекловидного тела. Тотальная гифема уже в первые дни рассасывается и становится частичной, в результате чего открывается зрачковая зона, и тогда с еще большей точностью можно определить, имеется ли гемофтальм.
Характерной особенностью гемофтальма у детей, особенно дошкольного возраста, является то, что он под влиянием энергичного лечения подвергается частичному, а иногда и полному обратному развитию. Остаточный гемофтальм организуется и вследствие Рубцовых пролиферативных изменений может привести к отслойке сетчатки, субатрофии и атрофии глазного яблока.
Гемофтальм — очень тяжелое проявление повреждения глаза, и для его устранения требуются немедленные и активные лечебные мероприятия.
Ретинальные кровоизлияния возникают сравнительно часто (до 30% случаев) при тупых травмах. Может наблюдаться их центральная, макулярная, парамакулярная и дисковая, а также периферическая локализация. В зависимости от глубины залегания по отношению к сетчатке кровоизлияния могут быть преретинальными, ретинальными и субретинальными. Их выявляют с помощью офтальмоскопии или биомикроскопии глазного дна.
Лечение кровоизлияний в структуры глаза необходимо начинать немедленно по установлении диагноза, оно должно быть комплексным, систематическим и направлено в первую очередь на гемостаз. Полезны холод на область глаза (на 2—3 ч), инъекции витамина К, викасола, хлорида кальция, назначают также аскорутин и ангиопротекторы (дицинон и др.).
Позже (с 3—4-го дня) осуществляют меры, направленные на рассасывание кровоизлияний: кислород под конъюнктиву, алоэ, стекловидное тело, лидаза и протеазы — внутримышечно, электрофорез и инстилляции фиб-ринолизина, лапаина, дионина, иодида калия и др.
Исходы кровоизлияний у детей более благоприятны, чем у взрослых, так как за время их сравнительно непродолжительного существования не успевают развиться необратимые дистрофические и атрофические внутриглазные процессы.
Иридодиализ, или отрыв радужки
Иридодиализ, или отрыв радужки в области ее теория, — довольно часто наблюдающееся проявление тупой трюмы глаза. В зависимости от вида, размеров и локализации он может в различной степени влиять на зрительные функции.
Иридодиализ выявляют уже при обычном визуальном осмотре или с боковым освещением. Он характеризуется наличием в областирадужки темного (подобно области зрачка) участка различной формы и величины, при этом соответственно иридодиализу может изменяться (уплощаться) форма зрачка (рис. 122).

Рис. 122. Иридодиализ. Виден край хрусталика.
При биомикро- и гониоскопии можно уточнить характер иридодиализа. При осмотре в проходящем свете через вновь образованное отверстие (дефект) в радужке хорошо виден рефлекс с глазного дна, а при прямой или обратной офтальмоскопии при отсутствии изменений в хрусталике и стекловидном теле можно различить детали глазного дна.
Нередко наряду с иридодиализом или вне зависимости от него при боковом освещении или лучше с помощью биомикроскопии можно обнаружить единичные либо множественные надрывы или разрывы зрачкового края радужки. В этих случаях область зрачка имеет как бы фестончатый вид, он несколько увеличен, но реакция зрачка на свет, как правило, сохраняется.
Лечение иридодиализа и разрывов зрачкового края только хирургическое: накладывают швы на дефекты, не вскрывая или вскрывая глазное яблоко. Результаты операций, как правило, хорошие.
Аветисов Э.С., Ковалевский Е.И., Хватова А.В.
Опубликовал Константин Моканов
Источник


