Стадии глаукомы по экскавации дзн
Экскавация диска зрительного нерва – это углубление различной формы и размеров в его центре. Для глаукомы характерна прогрессирующая невропатия зрительного нерва. Обязательно следует учитывать множество факторов риска для пациента — внутриглазное давление, толщину центральной роговицы и изменения поля зрения. Исследованиями было доказано, что наиболее распространенной первичной точкой прогрессирования от глазной гипертензии к первичной открытоугольной глаукоме были изменения зрительного нерва.
Нормальный диск зрительного нерва
Головка (диск) зрительного нерва – это область нерва, которая клинически видна при осмотре у офтальмолога. Более миллиона нервных волокон проходят через чешуйчатую перепонку и соединяются через зрительный нерв, направляясь к головному мозгу. Диск зрительного нерва обычно имеет вертикальную овальную форму, хотя возможны значительные изменения данных параметров. Косой выход зрительного нерва из глаза может дать наклон оптической головки. Наклонные оптические диски чаще встречаются в миопических глазах и их труднее интерпретировать, с более широким наклонным ободом в одном секторе и более узким четко очерченным ободком в противоположном секторе.
Средний оптический диск имеет диаметр вертикальной части приблизительно 1,88 мм, диаметр горизонтальной составляет 1,77 мм. Диаметр оптического диска хотя в значительной степени не зависит от рефракционных ошибок при низких и умеренных рефракционных ошибках (от -5,00DS до + 5,00DS), он обычно больше у миопов (больше -8,00DS) и меньше у гиперметропического глаза (более + 5,00DS).

Диск зрительного нерва в норме
Склеральное кольцо представляет собой край головки зрительного нерва. Плотно прилежащие друг к другу нервы сетчатки в этом кольце называются нейроретинальным ободком. Ткань ободочной нервной оболочки розоватого цвета и является хорошим признаком сосудистой перфузии.
Оптическая чаша представляет собой центральную область головки зрительного нерва, где аксоны отсутствуют. Эта область, как правило, довольно круглая или горизонтально овальная в здоровых глазах, где горизонтальный диаметр примерно на 8% больше, чем вертикальный диаметр. Глубина оптического стаканчика имеет тенденцию увеличиваться с увеличением размера оптического стаканчика. Обычно нижний нейроретинальный ободок толще верхнего ободка, который толще носового ободка, который, в свою очередь, толще височного обода. Эта типичная конфигурация является правилом в офтальмологии – толщина нижней части нейроретинального ободка обычно самая большая.
Как оценивают диск зрительного нерва
Эту оценку доктор проводит с помощью бинокулярной непрямой офтальмоскопии с использованием конденсирующей линзы. Данные линзы позволяют получить увеличенное стереоскопическое изображение, необходимое для обнаружения незначительных изменений в морфологии диска зрительного нерва. Дилатация обеспечивает оптимальные условия обзора для оценки зрительного нерва.

Проведение офтальмоскопии
Размер диска имеет значение
Степень экскавации головки при глаукоме связана с размером оптического диска в нормальных глазах. Большую оптическую чашу в большом оптическом диске иногда можно принять за глаукомную, а маленькую или умеренную чашку в очень маленьком глаукоматозном оптическом диске можно считать нормальной. Поэтому измерение размера головки зрительного нерва является неотъемлемой частью оценки глаукомы. Для этого окулист использует щелевую лампу или методы визуализации, такие как оптическая когерентная томография (ОКТ). Оценка диаметра оптического диска отличается в зависимости от используемой методики.
Чаще всего используется метод с щелевой лампой и конденсирующей линзой, выполняемый с помощью щелевого луча. Как только щелевой луч сфокусирован на центре оптической головки, луч можно сузить, увеличить освещенность и отрегулировать луч света вертикально, пока он не упадет к белому краю кольца Эльшнига. Значение может быть считано с сетки в миллиметрах. Ориентация луча может быть повернута, чтобы отрегулировать наклон оптических дисков или измерить горизонтальную ширину. Затем это значение можно отрегулировать в зависимости от конденсирующей линзы, используемой для расчета фактической высоты головки, с использованием следующих коэффициентов увеличения.
Рекомендации Европейского общества глаукомы предлагают следующую классификацию для размера диска:
- Маленький: < 1,45 мм;
- Средний: 1,45-1,9 мм;
- Большой: > 1,9 мм.
Видео: Экскавация диска зрительного нерва
Соотношение чашки и диска
Отношение чашки к диску (ЧД) введено как способ стандартизации оценки оптической головки. Соотношение определяется генетически и широко используется как в общественной, так и в больничной практике, как способ описания внешнего вида оптического диска. Однако эта мера не учитывает размер оптической головки и потерю фокусного края.
Сосредоточение на ширине центральной чашки только по вертикальной оси может привести к тому, что доктор может упустить очаговое истончение в другом месте. Показано, что только отношение ЧД имеет низкую чувствительность и специфичность при обнаружении глаукомы.
Шкала вероятности повреждения диска Спета
Разработана в 2002 году для оценки повреждения глаукоматозного диска, включает влияние размера головки и ширины фокального обода. Какие шаги делают медики:
- Измеряют размер диска и исправляют значение для используемого объектива.
- Измеряют ширину самой тонкой части обода.
- Рассчитывают соотношение обода и диска: если ободок отсутствует в самой тонкой части, значение = 0; если обод максимально толстый (без чашки), значение = 0,5. Степень отсутствия обода измеряется в градусах.
Затем можно применить шкалу оценки Спета. Данная шкала очень сильно коррелирует со степенью потери поля зрения.
Экскавация диска при глаукоме
Увеличение оптической чаши
Глаукома характеризуется прогрессирующим истончением нейроретинального края. Поскольку нервные волокна сетчатки теряются из-за глаукомы, зрительная чаша увеличивается. Оптический диск обычно имеет вертикальный овальный размер, но сама чаша обычно имеет горизонтальный овальный размер. Вертикальное удлинение зрительной чаши может быть общей чертой глаукоматозного диска, так как сужение больше в верхних и нижних полюсах. В качестве объяснения этого изменения была предложена структурная изменчивость чешуйчатой пластинки на вертикальных полюсах. Изменения в нейроретинальном ободке могут быть как очаговыми, так и диффузными.
Диффузная потеря может привести к генерализованному увеличению чашки, в то время как локализованная потеря может привести к появлению небольших надрезов в нейроретинальном ободке, чаще всего инферотемпоральной области.

«Надрезы» в нейроретинальном ободке, кровеносные сосуды как бы прерываются
Кровоизлияние в диск
Является важным предупреждающим признаком глаукомного повреждения зрительного нерва и часто связано с прогрессирующим изменением головки зрительного нерва и поля зрения. Распространенность кровоизлияний на дисках в нормальной популяции оценивается менее чем в 0,2%. Распространенность значительно выше (от 2,2% до 4,1%) у людей с глаукомой. Хотя кровоизлияния в головку зрительного нерва наблюдаются при первичной открытоугольной глаукоме, они чаще наблюдаются при глаукоме нормального напряжения. Кровоизлияния диска обычно имеют форму осколков или пламени и расположены в предламинарной области головки зрительного нерва в поверхностном слое нервного волокна сетчатки. Они также могут быть найдены в более глубоких частях поля и в чашке
Кровоизлияния в зрительный диск должны рассматриваться в контексте других клинических результатов, так как они также могут быть связаны с другими глазными и системными причинами, а не только с глаукомой:
- Кровоизлияния в головку могут быть связаны с отслойкой заднего стекловидного тела, волокнами зрительного диска, неглаукоматозными оптическими невропатиями и сосудистыми окклюзионными заболеваниями сетчатки.
- Системные нарушения, связанные с кровоизлиянием в зрительный нерв, включают диабет, системную гипертензию, системную красную волчанку и лейкоз.
- Экскавация диска может быть связана с использованием антикоагулянтов.
Следует соблюдать осторожность при рассмотрении кровоизлияния в диск как риска прогрессирования глаукомы в присутствии любого из этих других глазных или системных состояний.
Кровоизлияния, связанные с глаукомой, часто наблюдаются в нижневисочном секторе диска зрительного нерва. Это местоположение коррелирует с распределением ранних периметрических дефектов, которые чаще всего встречаются в верхней области, хотя кровоизлияния могут происходить в любом месте головки. Высокое внутриглазное давление может играть роль в патогенезе кровоизлияния в диск, учитывая распространенность в случаях нормального напряжения. Эти локальные сосудистые кризы также могут быть связаны с ишемическими событиями.

Кровоизлияние в зрительный диск
Исследования показали, что у большинства пациентов с гипертонической болезнью глаза с кровоизлиянием в зрительный диск глаукома не развивалась в течение периода исследования. Тем не менее, кровоизлияние в зрительный диск у пациентов с глазной гипертензией приводит к более высокому риску развития экскавации диска, как и пожилой возраст, более тонкая роговица, более высокое стандартное отклонение по схеме при автоматической периметрии и большее вертикальное отношение чашки к диску. Поэтому при принятии решения о том, следует ли начинать лечение у пациента с глазной гипертензией, учитывают кровоизлияние в зрительный диск.
Поскольку кровоизлияния в зрительный диск могут быть сильным прогностическим фактором для развития экскавации зрительного нерва, доктора внимательно следят за пациентами с данной патологией. Фотографирование оптического диска может быть чрезвычайно полезным в этих обстоятельствах. Оно даже более эффективно выявляет кровоизлияния в оптическом диске, чем клиническое обследование.
Кровеносные сосуды
Ряд изменений в сосудах внутри или вокруг диска зрительного нерва может произойти из-за глаукомы:
- Обнажение обходного сосуда возможно, когда между небольшими ветвями центральных сосудов сетчатки и краем чашки развиваются участки бледности. Хотя этот признак может присутствовать в неглаукоматозных глазах, особенно в больших оптических дисках с более крупными чашками, он чаще наблюдается при глаукоме.
- Хотя это и не характерно для глаукомы, при ней обычно наблюдается назализация центральных сосудов сетчатки.
- Изменения калибра сосудов можно наблюдать при глаукоме, особенно в областях, где произошла наиболее значительная потеря нервного края сетчатки.
Видео: Оценка ДЗН, норма и изменения при глаукоме
Слой нервного волокна сетчатки
Дефекты слоя нервных волокон сетчатки при глаукоме представляют собой радиальное расширение волокон зрительных нервов от их точки входа в диск зрительного нерва. Эти непрозрачные бороздки образуют дугообразные пучки нервных волокон, где могут происходить изменения при глаукоме. Ранее обнаружение изменений слоя нервных волокон предотвращают потери глаукоматозного поля и полезны для прогнозирования прогресса.
Перипапиллярная атрофия
Эту атрофию, окружающую диск, можно разделить на внутренний полумесяц или альфа-зону и внешний полумесяц или бета-зону. Атрофия альфа-зоны чаще встречается в нормальных глазах и располагается на наружной поверхности бета-зоны, если она присутствует. Внутренняя бета-зона представляет собой потерю пигментного эпителия сетчатки и встречается редко в неглаукомных глазах. Зональная атрофия чаще встречается в нормальных глазах и располагается на наружной поверхности бета-зоны, если таковая имеется. Перипапиллярная атрофия часто считается менее важной для выявления глаукомы, так как вначале часто отмечаются другие изменения поля.
Заключение
Экскавация диска зрительного нерва является наиболее важным аспектом диагностики глаукомы. Использование специальных обследований, расширенной оценки и максимально эффективных методов визуализации позволят обнаружить ранние изменения. Таким образом врач может поставить правильный диагноз и назначить хорошее лечение для пациентов с глаукомой.
Читайте также: Виды обследований для диагностики глаукомы
Источник
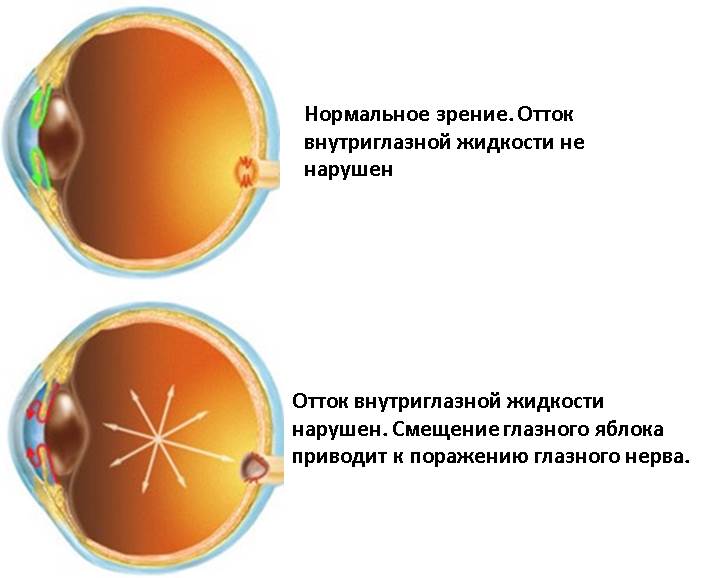
 Глаукомой принято называть хроническое заболевание глаз, течение которого сопровождается триадой определенных признаков:
Глаукомой принято называть хроническое заболевание глаз, течение которого сопровождается триадой определенных признаков:
- Постоянное или периодическое повышение ВГД;
- Характерные изменениям поля зрения;
- Краевая экскавация зрительного нерва.
Самыми востребованными классификационными признаками данного заболевания считаются следующие.
По происхождению глаукомы: первичная и вторичная
Первичная глаукома характеризуется строго интраокулярной локализацией патологических процессов. Они возникают в углу передней камеры глаза (УПК), его дренажной системе либо в головке зрительного нерва. Патологические процессы предшествуют появлению клинических симптомов, представляя собой первый этап развития заболевания.
При вторичной глаукоме, ее причиной могут стать и интракапсулярные, и экстраокулярные нарушения. Это заболевание может являться побочным, необязательным следствием иных патологий.
По механизму повышения ВГД: открытоугольная и закрытоугольная
При открытоугольной глаукоме отмечается прогрессирование патологической триады с наличием открытого УПК.
Для закрытоугольной глаукомы характерен внутренний блок глазной дренажной системы, а именно перекрытие УПК корнем радужки, в качестве основного патогенетического звена.
По уровню ВГД: гипертензивная и нормотензивная
При гипертензивной, Рt умеренно повышено (26 — 32 ммрт.ст) либо высокое (начиная от 33 ммрт.ст.), а Р0 соответственно (22- 28 ммрт.ст.) и (начиная от 29 ммрт.ст).
При нормотензивной значения Pt достигают 25 мм рт.ст, а Р0 соответственно достигают 21 мм рт.ст.

По течению заболевания: стабилизированная и нестабилизированная
При стабилизированной глаукоме, в течение 6-ти месячного периода наблюдения за больными, ухудшения в состоянии поля зрения, а также диска зрительного нерва, не обнаруживаются.
Для нестабилизированной глаукомы характерно ухудшение в состоянии поля зрения, а также диска зрительного нерва, которые регистрируют при повторных обследованиях. Оценка динамики глаукоматозного процесса включает также уровень ВГД с соответствием его «целевому давлению» вообще.
По степени изменений в зрительном нерве: начальная, развитая, зашедшая далеко, терминальная
Подразделение глаукоматозного непрерывного процесса на четыре стадии, довольно условно. В диагнозе, обозначение стадий выполняют римскими цифрами (I-IV), где I — начальная стадия и IV — терминальная (с учетом состояния поля зрения, а также головки зрительного нерва).
На начальной I стадии — границы поля зрения в норме, но выявляются незначительные изменения (скотомы) парацентральных отделов поля зрения. Отмечается расширенная экскавация ДЗН, не доходящая до его края.
На развитой II стадии — поражения поля зрения парацентральных отделов выражены и сочетаются с его сужением больше чем на 10 градусов в верхненосовом и/или нижненосовом сегментах, расширенная экскавация ДЗН, в некоторых отделах доходит до его края (носит краевой характер).
На далеко зашедшей III стадии — границы поля зрения сужены концентрически и в одном сегменте и более, составляют менее 15 градусов от точки фиксации. Наблюдается краевая расширенная субтотальная экскавация ДЗН, доходящая до его края.
На терминальной IV стадии — полная потеря зрения или сохраненное светоощущение с неправильной проекцией. Изредка поле зрения сохраняется небольшим островком в височном секторе. Наблюдается тотальная экскавация ДЗН.
По возрасту больных: врожденная, инфантильная, ювенильная, глаукома взрослых
При врожденной глаукоме, дефекты обусловлены патологией развития УПК глаза или дренажной системы. Она проявляется в течение первых трех лет жизни ребенка, вследствие рецессивной наследственности (возможны спорадические случаи). Патогенез заболевания, обусловлен дисгенезом угла передней камеры и повышением ВГД. Среди клинических симптомов: светобоязнь, слезотечение, увеличение размеров глаза, блефароспазм, отек роговицы с увеличением ее размеров, экскавация и атрофия ДЗН.
Инфантильная глаукома развивается у детей 3-10 лет, обусловленная наследственностью и патогенезом идентичными простой врожденной глаукоме, отмечается повышенное внутриглазное давление, без изменений размеров роговицы и глаза, экскавация ДЗН по мере прогрессирования заболевания увеличивается.
Ювенильная глаукома может возникать в 11-35 лет, обусловленная наследственными нарушениями в 1 и TIGR хромосоме. Основная роль в патогенезе заболевания принадлежит трабекулопатии и гониодисгенезу. Отмечается повышение ВГД, изменения ДЗН и зрительных функций — по глаукомному типу.
Возникновение глаукомы взрослых приходится на возраст, старше 35 лет. Она является хроническим патологическим процессом, с вышеописанной патологической триадой, без иных глазных заболеваний и врожденных патологий.
В настоящее время особенно широко используют классификацию глаукомы, с учетом формы и стадии заболевания, состояния ВГД, а также динамики зрительных функций.
Для сокращения записей можно использовать в истории болезни буквенные и цифровые обозначения, не указывая, что глаукома первичная.
К примеру, полный диагноз заболевания: «Первичная закрытоугольная глаукома развитая нестабилизированная с умеренно повышенным ВГД», в сокращении будет выглядеть, как: «Закрытоугольная глаукома нестабилизированная IIВ». Или: «Закрытоугольная глаукома IIB», если данных о динамике зрительных функций мало.
Запись полного диагноза: «Первичная открытоугольная глаукома не стабилизированная далеко зашедшая с нормальным ВГД», в сокращенном варианте, выглядит, как: «Открытоугольная глаукома нестабилизированная IIIA».
В последние годы существующую классификацию расширили многочисленными разновидностями форм первичной глаукомы, а также ориентировочной оценкой локализации основного сопротивления оттоку из глаза внутриглазной жидкости.
Наши врачи, которые сохранят Вам зрение при глаукоме:



В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Мы открыты семь дней в неделю и работаем ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
В МГК имплантируются различные виды колец и сегментов при кератоконусе. Уточнить стоимость различных имлантатов и их установки, записаться на прием в «Московскую Глазную Клинику» Вы можете по многоканальному телефону 8 (800) 777-38-81 (ежедневно с 9:00 до 21:00, бесплатно для мобильных и регионов РФ) или воспользовавшись формой онлайн-записи.
Источник