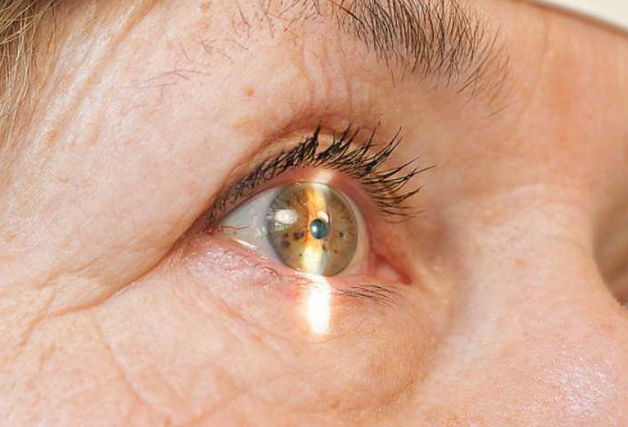
Сосуды на роговице при ношении мкл
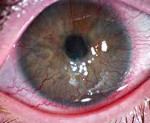
Неоваскуляризация роговицы – это заболевание, при котором кровеносные сосуды лимба прорастают в строму роговой оболочки. Клинически патология проявляется снижением остроты зрения вплоть до слепоты, визуализацией сосудов в форме «красных веточек» на поверхности роговицы, нарушением бинокулярного зрения. Для постановки диагноза применяется биомикроскопия глаза, визометрия, кератометрия, УЗИ глаза. Хирургическая тактика сводится к проведению кератопластики, кератопротезирования, лазерной коагуляции или фотодинамической терапии. Консервативное лечение базируется на инстилляциях глюкокортикостероидов в полость конъюнктивы, их подконъюнктивальном и парабульбарном введении.
Общие сведения
Неоангиогенез роговой оболочки – широко распространенная патология в практической офтальмологии. Согласно статистическим данным, около 40 млн. пациентов во всем мире нуждаются в пересадке роговицы в связи с развитием осложнений этого заболевания. Доказано, что в норме только 0,01% эндотелиоцитов находится на стадии деления. В состоянии хронической гипоксии этот показатель возрастает в десятки раз. У 14,5% больных наблюдается стойкое снижение зрительных функций. Риск развития слепоты составляет около 20-25%. Заболевание с одинаковой частотой встречается среди лиц мужского и женского пола. Географических особенностей распространений не отмечается.
Неоваскуляризация роговицы
Причины неоваскуляризации роговицы
Выделяют множество факторов, приводящих к данному заболеванию. Все они имеют единый механизм развития, поскольку усиленный ангиогенез – это компенсаторная реакция тканей на дефицит кислорода. Основные причины неоваскуляризации:
- Травматические повреждения. Вследствие травм (ранений, ожогов глаз) или хирургических вмешательств в области роговой оболочки, орбитальной конъюнктивы и лимба образуются рубцовые дефекты, которые приводят к глубокой неоваскуляризации.
- Хронический кератит. Длительное течение воспалительных процессов (кератит, кератоконъюнктивит) становится причиной гипоксии оболочек глаза и провоцирует неоангиогенез.
- Дегенеративно-дистрофические изменения. Множественные язвенные дефекты и рецидивирующие эрозии стимулируют сосудистую пролиферацию из-за утолщения роговой оболочки и недостаточного поступления кислорода в глубокие слои.
- Длительное ношение контактных линз. Заболевание развивается из-за механической преграды на пути поступления кислорода. При высоком риске или первых симптомах патологии пациенту рекомендуют использовать линзы с высокой кислородной проницаемостью и чередовать их с ношением очков.
Патогенез
В норме роговица – это оболочка глазного яблока, лишенная кровеносных сосудов. Ее кровоснабжение и трофику обеспечивает сосудистая сеть, расположенная в области лимба. Пусковой фактор развития заболевания – региональная гипоксия, при которой в роговицу поступает недостаточное количество кислорода. Это приводит к усиленной секреции оксида азота, что проявляется расширением и повышением проницаемости сосудов на границе склеры и роговой оболочки. Протеолитическая деградация базальной мембраны и активация плазминогена способствуют пролиферации эндотелиальных клеток. Усиленное образование эндотелиоцитов, мобилизация перицитов и клеток гладкой мускулатуры лежат в основе неоваскуляризации роговицы.
Классификация
С клинической точки зрения офтальмологи выделяют следующие формы неоваскуляризации роговицы:
- Поверхностная. Сосуды с области лимба в неизмененном виде переходят на роговицу.
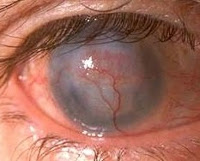
- Глубокая. Сосуды, направляясь от периферических отделов к центральным, врастают в толщу роговицы. Поражаются средние и глубокие слои стромы. Склеральные и эписклеральные сосуды имеют вид параллельно идущих ниточек.
- Смешанная. Процесс неоваскуляризации затрагивает всю толщу оболочки.
Симптомы неоваскуляризации роговицы
Усиленный ангиогенез приводит к разрастанию сосудов на поверхности роговой оболочки, что влечет за собой снижение ее прозрачности. На начальных стадиях заболевания острота зрения снижается незначительно. Если процесс неоваскуляризации достигает центральной зоны, больной полностью теряет зрение. Сужение зрительных полей сопровождается нарушением пространственного восприятия. Возможно возникновение фотопсий и метаморфопсий. Пациенты с неоваскуляризацией роговицы предъявляет жалобы на появление темных пятен или «пелены» перед глазами, отмечают повышенную утомляемость при выполнении зрительной работы.
При одностороннем процессе нарушается бинокулярное зрение. Адаптация к монокулярному зрению при поражении оптической части затруднена у больных зрелого возраста. Из-за постоянного дискомфорта, вызванного помехами перед глазами, возникает головная боль. Многие пациенты используют цветные линзы, чтобы уменьшить выраженность визуальных изменений, это еще больше усугубляет клиническую симптоматику. Длительное течение заболевания приводит к изменению радиуса кривизны роговицы, ее утолщению, что становится причиной увеличения индекса преломления и искажения зрения.
Осложнения
Наиболее распространенное осложнение неоваскуляризации роговицы – тотальное сосудистое помутнение. Помимо изменения нормального цвета глаз, бельмо приводит к слепоте. Пациенты с данной патологией входят в группу риска развития воспалительных и инфекционных заболеваний (кератоконъюнктивит, кератит). Патологическая неоваскуляризация часто осложняется кровоизлиянием в переднюю камеру глаза. Редко интенсивный ангиогенез выступает причиной гемофтальма. На поздних стадиях развивается полимегатизм, при котором наблюдается необратимое изменение размеров эндотелиоцитов.
Диагностика
С целью постановки диагноза проводят наружный осмотр и комплекс офтальмологических исследований. Визуально определяется прорастание сосудов в виде «красных ниточек». Офтальмологическое обследование предусматривает:
- Визометрию. Измерение остроты зрения – базовый метод диагностики. В зависимости от степени разрастания сосудов острота зрения варьирует от незначительного снижения зрительных функций до их полной утраты.
- Биомикроскопию глаза. Методика позволяет изучить степень прозрачности оптических сред глаза, выявить признаки воспалительных и дистрофических изменений. При поверхностной форме определяется ток крови в новообразованных сосудах.
- Кератометрию. Исследование дает возможность изучить структуру роговой оболочки, определить, насколько изменился радиус ее кривизны.
- УЗИ глаза. Цель проведения ультразвукового исследования в В-режиме – выявить вторичные изменения, связанные с прогрессированием неоваскуляризации.
Лечение неоваскуляризации роговицы
На ранних стадиях устранение этиологического фактора исключает прогрессирование заболевания или снижает выраженность клинических проявлений. Новообразованные артериолы запустевают и приобретают вид едва заметных «сосудов-привидений». Консервативная терапия сводится к инстилляциям глюкокортикостероидов в конъюнктивальную полость или к парабульбарному и подконъюнктивальному введению. Хирургическое лечение применяется при далеко зашедших формах и включает:
- Сквозную кератопластику. Методика используется при врастании сосудов в роговую оболочку на ограниченном участке. После удаления измененного участка роговицы на его место подшивают донорский материал.
- Кератопротезирование. Это – метод выбора в лечении пациентов с глубокой формой неоваскуляризации или с осложненным течением патологии из-за возникновения тотального сосудистого бельма. Кератопротез устанавливают только спустя 3 месяца после имплантации опорной пластинки.
- Лазерную коагуляцию неососудов. Проводится поэтапная коагуляция эндотелиальных каналов и капилляров от центральной части к периферии. Методика более эффективна при поверхностном варианте заболевания. В позднем послеоперационном периоде возможна реканализация сосудов.
- Фотодинамическую терапию. Метод базируется на светоиндуцированной химиотерапии. Фотосенсибилизатор селективно накапливается в тканях с повышенной пролиферативной активностью.
Прогноз и профилактика
Прогноз для жизни при неоваскуляризации роговицы благоприятный, прогноз в отношении зрительных функций зависит от степени прорастания сосудов. В большинстве случае своевременное лечение обеспечивает полное восстановление остроты зрения. Специфические превентивные меры не разработаны. Неспецифическая профилактика включает соблюдение техники безопасности в условиях производства, контролирование длительности ношения контактных линз в течение суток. Пациенту, который носит линзы, необходимо обращаться за консультацией к специалисту не реже одного раза в год и выбирать линзы с высоким коэффициентом пропускания кислорода.
Источник
Для объяснения корнеальной неоваскуляризации были предложены различные теории:
• Гипоксическая теория — известно, что недостаток кислорода вызывает неоваскуляризацию в различных органах. Однако в некоторых тканях при гипоксии новообразования сосудов не происходит.
• Теория накопления молочной кислоты, которая может накапливаться в роговице при ношении контактных линз.
• Отечная теория — в экспериментах показано, что при стромальном отеке может возникать неоваскуляризация. Однако этиологическая роль корнеального отека в новообразовании сосудов оспаривается многими авторами.
• Теория повреждения корнеальной стромы, чему способствует прорастание ее сосудами. Следует указать на то, что в экспериментах не отмечено размягчение стромы при ношении контактных линз.
• Теория ангиогенного торможения — в роговице имеются некие гипотетические факторы, тормозящие прорастание сосудов в роговицу. При контактной коррекции эти ингибиторы ангиогенеза разрушаются. Эта теория практически не доказана.
• Вазостимулирующая теория, согласно которой в роговице появляются вазостимулирующие факторы, вызывающие неоваскуляризацию.
• Неврологическая теория — васкулярный корнеальный ответ объясняется снижением нервных влияний, что доказывается уменьшением чувствительности роговицы при ношении контактных линз.
N. Efron (1998) приводит модель неоваскуляризации роговицы при контактной коррекции, в которой участвуют почти все вышеперечисленные факторы, главный из которых — гипоксия корнеальной ткани — приводит к отеку и размягчению стромы, травмирует эпителий, высвобождает ферменты, способствует появлению вазостимуляторов.
Для оценки указанной патологии следует принимать во внимание то, что для лиц, носящих ЖКЛ, ширина прорастания лимбальных сосудов является формальной величиной равной 0,4 мм; для лиц, носящих МКЛ в дневном режиме — 0,6 мм, в пролонгированном режиме — 1,4 мм.
Для профилактики гипоксических осложнений и особенно неоваскуляризации следует использовать МКЛ, обладающие высоким Dk/t. Установлено, что минимальное значение Dk/t, которое не вызывает корнеального отека, составляет для линз дневного ношения 24 единицы и для линз постоянного ношения — 87. Для минимизации гипоксического отека и гиперкапнического ацидоза необходимо увеличить подвижность линзы для исключения венозного застоя, возникающего вследствие сдавления линзой лимбальной области, и уменьшить толщину линзы. Возможна фенестрация ЖКЛ (на периферии), что улучшает слезообмен и повышает снабжение роговицы кислородом. При появлении начальных симптомов неоваскуляризации и дефектов эпителия следует временно прекратить ношение линз. В дальнейшем рекомендуется уменьшить время ношения МКЛ, сменить тип мягких линз (применять ультратонкие линзы; линзы специально предназначенные для длительного ношения, обеспечивающие высокую кислородопроницаемость) или перейти на ношение ЖКЛ. Возможно медикаментозное лечение — кортикостероиды, которые тормозят процесс неоваскуляризации. При значительной неоваскуляризации следует на длительное время прекратить ношение МКЛ пока сосуды не исчезнут из зрачковой зоны. Если новообразованные сосуды не исчезают или неоваскуляризация возобновляется после повторного применения линз, следует вообще отказаться от них.
Примерно в 10% случаев после 1-6 месяцев ношения МКЛ у пациентов появляются жалобы на сухость в глазах, особенно после снятия линз, на постоянное ощущение инородного тела, жжение, резь в глазах, светобоязнь, ухудшение зрительной работоспособности из-за колебания остроты зрения (особенно к концу рабочего дня). Изменяется посадка линз (линзы как бы прилипают к верхнему веку).
Клиническим проявлением этих жалоб является гиперемия, локальный отек бульбарной конъюнктивы. В нижнем конъюнктивальном своде скапливается слизь и дегенеративные клетки эпителия.
При биомикроскопии наблюдаются отечная, шероховатая роговица с эпителиальными микродефектами (окрашиваемыми флюоресцеином, однако эти эрозии медленно эпителизируются и обычно через 2-3 месяца вновь рецидивируют), поверхностная васкуляризация, т. е. развивается роговично-конъюнктивальный ксероз или синдром «сухих» глаз, обусловленный дисфункцией слезных и мейбомиевых желез (рис. 72).
Эти явления в подавляющем большинстве случаев объясняются наличием ранее недиагностируемых микропризнаков синдрома «сухих» глаз, МКЛ провоцируют дальнейшее развитие заболевания. Снижение слезопродукции и дисфункция мейбомиевых желез, в свою очередь, приводят к возрастанию величины осмолярности слезы, снижению секреции муцинов и липидов, которые способствуют дегидратации эпителиальных клеток роговицы и конъюнктивы, снижению влагосодержания в МКЛ и развитию вышеуказанных симптомов.
Если у пациента появляются вышеперечисленные жалобы (как следствие — плохая переносимость МКЛ), необходима коррекция рассмотренного состояния. Известно, что в принципе оно может быть купировано путем инстилляции увлажняющих капель, повышающих стабильность слезной пленки (искусственная слеза). Однако в состав большинства из них входят консерванты (хлорбутанол, бензалконий хлорид), которые сами вызывают в ряде случаев токсическую эпителиопатии), поэтому рекомендуют растворы, свободные от консервантов.
Установлено, что при синдроме «сухих» глаз достаточно эффективным является ношение МКЛ 60-80% влагосодержания с инстилляциями полидеза, гемодеза, полиглюкина, лакрисина на контактные линзы 5-6 раз в день. Клинический эффект, вызванный инстилляциями гемодеза, продолжается 90 минут, полиглюкина и лакрисина -40-50 минут. В результате наблюдений за такими пациентами установлено, что в 60% случаев систематическая инстилляция способствует полному исчезновению симптоматического синдрома «сухих» глаз.
Наиболее часто изменения в переднем отрезке глаза регистрируются в возрасте 30-40 лет и у пациентов старше 60 лет. Подобная возрастная градация объясняется тем, что пациенты первой группы чаще нарушают гигиенический режим, а у пожилых пациентов чаще наблюдаются механические повреждения роговицы, так как они хуже манипулируют линзой при ее надевании и снятии.
Следует указать, что при нормальном процессе адаптации глаза к линзам могут наблюдаться симптомы, которые не надо смешивать с осложнениями: небольшие изменения остроты зрения, незначительный дискомфорт, слезотечение, слабое покраснение бульбарной конъюнктивы, преходящая сухость глаз.
Одной из наиболее важных врачебных задач является умение оценить жалобы пациентов, определить их причину и принять соответствующие меры. Выше описывалась симптоматика осложнений, их этиология и необходимые мероприятия. Приводим в обобщенном виде основные симптомы и причины их возникновения.
Снижение остроты зрения может наблюдаться при неправильно подобранной диоптрийной силе линзы, ее смещении, при отложениях на линзах, отеке роговицы, папиллярном конъюнктивите.
Дискомфорт (жжение в глазах, ощущение песка, боли, зрительное утомление, зуд) обычно отмечается при повреждении линзы, воспалительном процессе, отложениях на линзе, попадании под нее посторонних частиц. Иногда дискомфорт в виде сухости глаз и их покраснения отмечается при нестабильности слезной пленки из-за недостаточного смыкания век. В этих случаях рекомендуется упражнение на моргание (5 раз в день по 10 морганий), уменьшение времени ношения линз.
Покраснение глаз может наблюдаться при плохо подобранных линзах, аллергической реакции, воспалительном процессе, сухости глаз. Это может вызываться изменением формы края линзы, загрязнением линзы, папиллярным конъюнктивитом, лимбитом. Выявление причин указанной симптоматики диктует необходимость мероприятий, указанных выше: адекватный подбор линз, соответствующее лечение, смена дезинфицирующих и очищающих средств и прочее.
В заключении приводим табл. 19 возможных осложнений при ношении контактных линз и рекомендации по их устранению (Efron N., 1997).
Для профилактики осложнений необходима регулярная диспансеризация пациентов, применяющих линзы, и проведение мероприятий, обеспечивающих своевременное устранение возможных осложнений при самых ранних их проявлениях, например, изменение диаметра, базового радиуса линз, изменение типа линз, применение торических линз вместо сферических, смена очищающих и дезинфицирующих растворов, уменьшение времени ношения линз и т.д. Следует указать, что применение МКЛ плановой замены снижает риск осложнений.
Следует отметить также, что развитие тяжелых осложнений нередко связано с поздним обращением больных к врачу, об этом надо проинструктировать пациентов, носящих контактные линзы. Необходимо обратить внимание пациентов на применение специальной косметики: макияж следует наносить после одевания линз; не класть густой слой краски на веки, менять тушь для ресниц каждые три месяца, так как в косметике, несмотря на наличие дезинфицирующих средств, могут находиться микроорганизмы.
Источник
13.04.2010, 12:40 | |
Частый гость
Регистрация: 26.03.2010 Адрес: Украина Сообщений: 80 Сказал(а) спасибо: 46 Поблагодарили 2 раз(а) Репутация: 2996 | Ношение МКЛ при вростании сосудов в роговицу Нигде не нашла на форуме информации по поводу ношения контактных линз при вростании сосудов в роговицу. Я ношу МКЛ уже 10 лет. В последнее время стали видны сосуды на роговице. Я так подозреваю, что это и есть вростание сосудов. Офтальмолог ничего конкретного не сказала, но в то же время назначила Корнерегель, Тауфон и витамины Оптикс, но не запретила носить линзы. Читала, что врачи советуют отказаться от ношения линз во время лечения минимум на 2 недели, а то и на месяц. У меня такой вопрос-какой вред можно нанести глазам, если не переставать носить линзы при вростании сосудов? |
|
13.04.2010, 12:49 | |
Врач Регистрация: 05.08.2009 Адрес: Самара Сообщений: 4,991 Сказал(а) спасибо: 523 Поблагодарили 1,411 раз(а) Репутация: 62735121 | Увеличивающееся врастание сосудов в роговицу предполагает отказ от ношения МКЛ, либо значимое сокращение сроков ношения, либо переход на силикон-гидрогелевые МКЛ. Как вариант, рефракционная хирургия. |
|
13.04.2010, 12:53 | |
Частый гость
Регистрация: 26.03.2010 Адрес: Украина Сообщений: 80 Сказал(а) спасибо: 46 Поблагодарили 2 раз(а) Репутация: 2996 | Я собираюсь делать ЛКЗ. Я так понимаю пока офтальмолог не запретил носить линзы, значит не все так плохо? |
|
13.04.2010, 13:39 | |
Врач Регистрация: 05.08.2009 Адрес: Самара Сообщений: 4,991 Сказал(а) спасибо: 523 Поблагодарили 1,411 раз(а) Репутация: 62735121 | Перед операцией не менее месяца нужно будет поносить очки с полной (почти полной) коррекцией степени близорукости. Естественно, без МКЛ. |
|
19.05.2010, 11:20 | |
Частый гость
Регистрация: 26.03.2010 Адрес: Украина Сообщений: 80 Сказал(а) спасибо: 46 Поблагодарили 2 раз(а) Репутация: 2996 | Была у офтальмолога просила подобрать силикон-гидрогелевые линзы вместо обычных мягких. На что доктор мне ответила, что вростание сосудов у меня не критичное и «вросшие сосуды уже никуда не денутся». А силикон-гидрогелевые линзы намного толще обычных и мне к ним надо будет еще привыкать. Короче сказала, что пока не видит смысла менять линзы, которые я ношу (Optima FW) на другие. Действительно силикон-гидрогелевые линзы толще? Права доктор или мне стоит сходить к другому? В этом центре я наблюдаюсь уже 10 лет. Претензий пока к ним не имела. |
|
19.05.2010, 12:04 | |
Врач Регистрация: 05.08.2009 Адрес: Самара Сообщений: 4,991 Сказал(а) спасибо: 523 Поблагодарили 1,411 раз(а) Репутация: 62735121 | dejavu Цитата: Сообщение от dejavu доктор мне ответила, что вростание сосудов у меня не критичное и «вросшие сосуды уже никуда не денутся». Надеюсь, что Вы не планируете довести Ваши глаза до «критичного» состояния. Если это так, ориентируйтесь на пост 2, ибо роговицы Ваши уже вопят о гипоксии. За 10 лет запас их биологической прочности исчерпался. |
|
19.05.2010, 12:09 | |
Частый гость
Регистрация: 26.03.2010 Адрес: Украина Сообщений: 80 Сказал(а) спасибо: 46 Поблагодарили 2 раз(а) Репутация: 2996 | Мне не понятно, что имеется в виду под «определенной адаптацией»? Покраснение глаз, непереносимость или что? Каким образом происходит привыкание к СГ МКЛ? |
|
19.05.2010, 12:13 | |
Врач Регистрация: 05.08.2009 Адрес: Самара Сообщений: 4,991 Сказал(а) спасибо: 523 Поблагодарили 1,411 раз(а) Репутация: 62735121 | Постепенное увеличение времени ношения. Как в первой паре линз. |
|
19.05.2010, 12:15 | |
Частый гость
Регистрация: 26.03.2010 Адрес: Украина Сообщений: 80 Сказал(а) спасибо: 46 Поблагодарили 2 раз(а) Репутация: 2996 | У меня не было привыкания к линзам вообще…. Я сразу ходила в них почти целый день |
|
19.05.2010, 12:22 | |
Врач Регистрация: 05.08.2009 Адрес: Самара Сообщений: 4,991 Сказал(а) спасибо: 523 Поблагодарили 1,411 раз(а) Репутация: 62735121 | dejavu |
|
19.05.2010, 12:27 | |
Частый гость
Регистрация: 26.03.2010 Адрес: Украина Сообщений: 80 Сказал(а) спасибо: 46 Поблагодарили 2 раз(а) Репутация: 2996 | Мне просто никто не обьяснил, что нужно постепенно увеличивать время ношения линз…. |
|
19.05.2010, 12:36 | |
Врач Регистрация: 05.08.2009 Адрес: Самара Сообщений: 4,991 Сказал(а) спасибо: 523 Поблагодарили 1,411 раз(а) Репутация: 62735121 | И инструкцию не дали? Может в этой оптике и СГ линз нет? |
|
19.05.2010, 15:02 | |
Врач-офтальмолог
Регистрация: 18.09.2009 Адрес: Москва Сообщений: 1,461 Сказал(а) спасибо: 494 Поблагодарили 1,065 раз(а) Репутация: 29043412 | Цитата: Сообщение от dejavu А силикон-гидрогелевые линзы намного толще обычных и мне к ним надо будет еще привыкать. Короче сказала, что пока не видит смысла менять линзы, которые я ношу (Optima FW) на другие. По моему Вашему доктору просто лень что-то делать и даже думать. Ищите другого доктора. Если тенденция к васкуляризации сочетается с высокой рефракцией, могут рекомендоваться и жесткие газопроницаемые линзы. |
|
20.05.2010, 17:36 | |
Частый гость
Регистрация: 26.03.2010 Адрес: Украина Сообщений: 80 Сказал(а) спасибо: 46 Поблагодарили 2 раз(а) Репутация: 2996 | У меня радиус кривизны роговицы 8,4. Есть ли с таким радиусом СГ МКЛ? |
|
20.05.2010, 23:41 | |
Врач-офтальмолог
Регистрация: 18.09.2009 Адрес: Москва Сообщений: 1,461 Сказал(а) спасибо: 494 Поблагодарили 1,065 раз(а) Репутация: 29043412 | dejavu, |
|
Источник