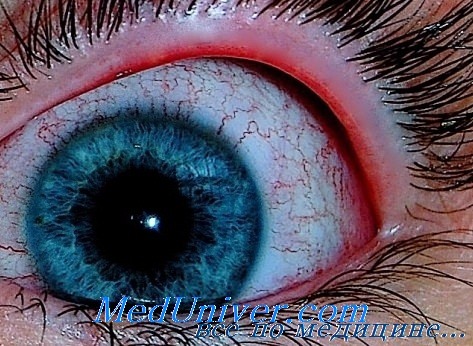
Слезятся глаза при кори
Поражение глаз при кори, краснухеКорь — острая инфекционная вирусная болезнь, характеризующаяся лихорадкой, общей интоксикацией, поражением конъюнктив, верхних дыхательных путей, специфической энантемой и пятнисто-папулезной сыпью. Воротами инфекции является эпителий верхних дыхательных путей, откуда вирус кори распространяется к ретикулоэндотелиальной системе, размножается, накапливается и гематогенно разносится по всему организму. В связи с выраженной эпителиотропностыо он поражает слизистые оболочки и кожу. В местах их поражения, гиперплазированных лимфоидных тканях выявляются гигантские многоядерные эпителиоидные клетки с цитоплазматическими и ядерными включениями (клетки Уортина-Финкельдея), патогномоничными для кори. Существенную роль в развитии поражений имеют иммунные реакции на вирус в эндотелиальных клетках капилляров кожи и слизистых оболочек. После перенесенной кори развивается стойкий пожизненный иммунитет. Прививки обеспечивают невосприимчивость к заболеванию около 10 лет, но не во всех случаях. В тяжелых случаях кори появляется блефароспазм, слезотечение, светобоязнь в связи с поверхностным эпителиальным кератитом, точечными эрозиями конъюнктивы и роговицы. При присоединении вторичной инфекции отделяемое становится гнойным.
Быстрое подтверждение диагноза кори можно получить иммунофлюоресцснтным исследованием мазков из носа, ротоглотки или мокроты мечеными флюоресцеином антителами к вирусу кори. В окрашенных мазках можно также обнаружить многоядерные гигантские клетки. Серологически диагноз кори подтверждается выявлением специфических IgM иммуноферментным методом в острый период заболевания или нарастанием титра IgG в парных сыворотках, определяемым иммуноферментным методом. Антитела класса IgM определяются через 1—2 дня с начала высыпания и сохраняются в течение месяца с последующим снижением их количества. Для серологического исследования могут использоваться реакция торможения гемагглютинации и реакция связывания комплемента, но они менее чувствительны, особенно РСК. Поражение глаз при краснухеВозбудитель краснухи является РНК-вирусом семейства тогавирусов, имеет липидную оболочку. Известен только один иммунологический тип возбудителя. Вирус поражает, прежде всего, лимфатическую ткань, вызывая увеличение лимфатических узлов уже в конце инкубационного периода. Он обладает и дерматотропными свойствами. Поражения кожи развиваются в связи с иммунными реакциями на вирус в эндотелиальных клетках капилляров кожи. Иммунитет после перенесенной краснухи не очень прочный, возможны повторные заболевания. Прививки обеспечивают невосприимчивость к заболеванию около 10 лет. При врожденной краснухе могут наблюдаться врожденные пороки сердца, глухота, катаракта, микрофтальмия, ретинит, иридоциклит, помутнение роговицы, косоглазие, нистагм, обструкция слезноносового канала, вирусный дакриоаденит. Так как краснуха может быть спутана с другими болезнями, протекающими с экзантемами, у беременных диагноз должен быть подтвержден серологически. Наличие в крови специфических IgM при однократном исследовании или нарастание титров IgG в 4 и более раз в парных сыворотках через 7 дней подтверждает диагноз. Ранее преимущественно использовалась реакция торможения гемагглютинации. Этими исследованиями специфические антитела начинают выявляться со 2-го дня высыпания. В последующие 10—21 день их количество увеличивается. Реакцией связывания комплемента антитела выявляются на 3-7 дней позже. После перенесенного заболевания антитела сохраняются длительно, иногда в высоких титрах. — Также рекомендуем «Поражение глаз при лейшманиозе» Оглавление темы «Инфекции глаз»:
|
Источник
19.12.2011
Корь является типичной вирусной инфекцией, но, тем не менее, вирус кори имеет удивительные отличия от других вирусов. Прежде всего, это очень высокая заразность. Если человек не болел никогда корью и не прививался, то при контакте с больным вероятность заболевания почти 100%. Вирус кори передается по воздуху и с воздушными потоками может распространяться по всему помещению и даже между этажами. До того, как начались массовые прививки, очень трудно было встретить человека, который бы не болел
корью.
В организм человека вирус кори попадает через слизистую глаз и верхние дыхательные пути. Инкубационный период (от заражения до первых признаков) длится не менее 7 дней, но в отдельных случаях может быть и три недели.
Симптомы кори: высокая температура, кашель, насморк, головная боль. Характерным симптомом кори является поражение глаз. Глаза слезятся, воспаляется слизистая оболочка век. Внешне первые симптомы кори напоминают ОРЗ и продолжаются около двух-трех дней. После чего появляются собственно главные симптомы кори: розовая сыпь сначала на голове, а затем розовыми пятнышками покрывается все тело. В течении нескольких дней сыпь добирается до ног.
Корь является довольно тяжелой инфекцией. До начала массовых прививок от кори умирало 2-3% заболевших. Прививки необходимо делать в обязательном порядке.
Корь резко снижает иммунитет заболевшего человека. И поэтому во время кори можно подхватить еще и другую инфекционную болезнь. Поэтому главное внимание во время лечения больного корью необходимо уделить окружающей его чистоте и максимально ограничить круг людей, с которыми он может контактировать.
Обязательно нужно употреблять при заболевании корью витамины А и С. Дело в том, что во время заболевания корью уровень содержания этих витаминов в организме больного снижается. Поэтому витамины надо начинать принимать уже тогда, когда только возникает угроза заражения. Например, если кто-то из детей в детском садике заболел корью.
Больной корью может заразить окружающих за пару дней до появления симптомов кори и через 5 дней после появления розовой сыпи больной перестает быть заразным.
Что же такое прививка от кори? Это искусственное заражение вирусом кори, но этот вирус очень слабый. Примерно у каждого десятого ребенка после прививки могут появиться слабые симптомы заболевания корью: повышение температуры и небольшие высыпания на коже. Симптомы появляются с 6 по 20 день после прививки и продолжаются 2-3 дня. Но ребенок в эти дни полностью не заразен и может посещать детское учреждение. Шансы заболеть корью после прививки достаточно низкие и составляют примерно 0,5-1%.
Хотя смертность от кори и не очень высока, но велика вероятность осложнений.
Среди осложнений чаще всего встречаются такие заболевания как воспаление среднего уха, бронхопневмония, ларингит, энцефалит, воспаление шейных лимфоузлов.
Специальное лечение кори отсутствует. Для противостояния бактериальным инфекциям прописывают антибиотики. Кроме прививки ослабленным вирусом кори существует и пассивная иммунизация. Сразу после контакта с больным для профилактики вводят гамма-глобулин, который активизирует антитела, и организм сам справляется с вирусом.
В последние годы значительно чаще встречается корь у взрослых людей. Связано это с упущениями в проведении массовой иммунизации населения. Корь у взрослых протекает в более тяжелой форме, чем у детей. Очагами заболевания корью у взрослых являются учебные заведения (ПТУ, вузы, техникумы) и даже воинские подразделения.
Корь у взрослых характеризуется более обильной сыпью, чем у детей. Пятна более крупные, часто сливаются между собой. У взрослых также встречается митигированная корь. Это атипичная форма кори, ею болеют люди после прививки или те, кто уже болел корью ранее. Характеризуется легким течением, почти полным отсутствием интоксикации и одновременным появлением сыпи по всему телу. Легкие формы кори лечат дома. Госпитализацию применяют при наличии тяжелых осложнений. С интоксикацией во время кори борются
с помощью большого количества принимаемой жидкости и применением специальных абсорбентов. Например, такого лекарства как Полисорб МП.
Полисорба МП разводят водой и дают по 3 грамма (1 столовая ложка) взрослым и по 1 грамму (1 чайная ложка) детям 3 раза в сутки. Принимать лекарственный препарат нужно в виде водной суспензии за один час до еды или приема лекарственных препаратов, либо после. Полисорб эффективно снимет симптомы интоксикации больного корью и улучшит состояние организма в целом. Кроме того, его уникальный состав – природный кремнезем – делает лекарственный препарат безопасным для детей прямо с рождения.
Источник
Глаз может вовлекаться в процесс также при других общих вирусных заболеваниях; в частности ветряной оспе, кори, краснухе.
Вирус ветряной оспы относится к группе герпетических: вирусов, являясь, как сказано выше, аналогом возбудителя опоясывающего лишая. Заражение происходит от больного человека через дыхательные пути с локализацией вируса в коже и слизистых оболочках. На фоне резкого повышения температуры тела появляется пятнисто-везикулезная сыпь, в частности на лице и веках. Это сопровождается светобоязнью, слезотечением, гиперемией конъюнктивы, на которой тоже могут возникнуть пузырьки. Отделяемое из конъюнктивальной полости при этом слизистое, впоследствии с элементами гноя. Возникающий кератит чаще носит поверхностный точечный характер, инфильтраты окрашиваются флюоресцеином. Процесс в целом является доброкачественным. Лечение сводится к назначению гамма-глобулина в инъекциях, смазыванию элементов сыпи бриллиантовым зеленым, промыванию глаз настоим чая, последующему закапыванию интерферона, 20% раствора сульфацил-натрия, закладыванию за веки на ночь 1% мази эритромицина или тетрациклина.
Коревой конъюнктивит вызывается возбудителем, относящимся к парамиксовирусам, которые воздушно-капельным путем передаются через лимфоидную ткань носоглоточного кольца, а затем локализуются в органах. На фоне катара верхних дыхательных путей, повышения температуры тела на слизистой оболочке щек, конъюнктиве век могут появляться в виде белых пятнышек, окруженных красным ободком, участки детенерации и некроза эпителия — пятна Вельского-Филатова-Коплика, являющиеся предвестником мелкопапулезной сыпи на коже. Клиническая картина конъюнктивита, иногда с резкой светобоязнью, блефароспазмом и отеком век, дополняется эпителиальным кератитом с наличием эрозий роговицы. При ослаблении защитных сил организма может присоединиться банальная инфекция, о чем свидетельствует гнойное отделяемое из конъюнктивальной полости. На фоне должного лечения (гамма-глобулин в инъекциях и каплях, интерферон и другие вирусостатические средства, витаминные, десенсибилизирующие препараты) общий и местный процессы заканчиваются благоприятно. В противном случае могут развиться глубокий кератит, изъязвление роговицы, иридоциклит с исходом в грубое помутнение роговой оболочки со снижением зрения.
Краснуха, вызываемая тогавирусом, относится к острым инфекционным заболеваниям, преимущественно детей, передающимся воздушно-капельным путем. Клинические проявления складываются из катара верхних дыхательных путей и, что очень типично, генерализованной реакции лимфатических узлов (припухают и становятся болезненными затылочные, заднешейные и другие лимфатические железы). Это сопровождается небольшим подъемом температуры тола, появлением мелкой сыпи в виде бледно-розовых пятен, которые исчезают через несколько дней.
Одновременно с общими клиническими проявлениями заболевания возникают катаральный конъюнктивит и поверхностный кератит, требующие применения лишь симптоматического лечения и интерферона. Несмотря па благоприятный исход заболевания, оно при возникновении у женщин в первые месяцы беременности может привести к инфицированию плода с развитием врожденной краснухи, являющейся весьма частой причиной пороков развитие и врожденной патологии органа зрения (микрофтальм, колобомо-сосудистой оболочки, катаракта, глаукома).
Паратрахома. Относится к пограничным вирусным инфекциям конъюнктивы, возбудители которых занимают среднее положение между типичными вирусами и риккетсиями. Заболевание является урогенитальной инфекцией, поражающей население в возрасте 17-35 лет и попадающей на конъюнктиву через руки, воду во время купания в бассейне от больных неспецифическим уретритом. Чаще болеют женщины, страдающие эрозией шейки матки, цервицитом хронического течения. От таких беременных женщин паратрахомой в процессе родов может заразиться ребенок. Из сказанного становится понятным, почему паратрахома или конъюнктивит с включениями идентифицируется с банным конъюнктивитом,. бленнореей новорожденных с включениями.
Конъюнктивит чаще носит двусторонний характер, сопровождается слизистым, а затем гнойным отделяемым, отеком век, гиперемией и инфильтрацией ткани конъюнктивы, образованием фолликулов на нижней переходной складке, гипертрофированных сосочков на конъюнктиве хряща. Процесс сопровождается аденопатией, возникающей на 7-й день заболевания. Нередко развивается поверхностный аваскулярный кератит. Заболевание продолжается 2-3 нед. Диагноз подтверждается наличием в соскобе с конъюнктивы цитоплазматических включений, лимфоплазматических клеточных элементов.
Правильной диагностике способствует обследование урологом и гинекологом. Общее лечение сводится к назначению в течение 7 дней сульфадимезина или тетрациклина, при местном применении 1 % мази эритромицина или тетрациклина.
 [1], [2], [3], [4], [5], [6], [7], [8], [9]
[1], [2], [3], [4], [5], [6], [7], [8], [9]
Источник
Я болела корью на 5-м курсе института. Высыпания появляются не сразу. Сначала несколько дней кашель мучительный и температура. Пока сыпь с головы не спуститься ниже, будет тяжелое состояние — температура до 41°С, слабость, лимфоузлы очень распухают и болят. Глаза сильно закисают — утром открыть нереально. А когда сыпь до ног доходит, уже как-то легче. Корь как бы не лечится, ее нужно перенести. У меня было осложнение – плеврит. Жутко выпали волосы — половина осталась от густоты. При кори есть специфический симптом — во рту белая сыпь как манная крупа появляется. Первыми высыпает за ушами, верхнее нёбо и веки изнутри. Если нет там высыпаний, то пронесло. Альбина
Корь это вирусная инфекция передающаяся воздушно-капельным путем. Из-за высокой смертности, корь носила название «детской чумы». Взрослые болели корью редко, так как все переболели в детстве. Смерть при кори в основном из-за осложнений — пневмония, энцефалит. В 1939-1944 годах появились сульфаниламиды и пенициллин. До появления антибиотиков все болели корью в тяжелой форме. Антибиотики снизили летальность от кори в сотни раз. Однако, заболеваемость оставалась высокой. В начале 60-х годов в Ленинграде начаты прививки от кори. В 1967 г обязательная вакцинация введена по всей стране. Произошло снижение заболеваемости.
Инкубационный период при кори — 9-17 дней.
Важно!!! Кори без кашля и конъюнктивита НЕ БЫВАЕТ. При кори первым появляется сухой навязчивый кашель.
Катаральный период при кори — 3-4 дня. Корь начинается с высокой температуры, сильного насморка, кашля и конъюнктивита. Кашель сухой навязчивый, иногда грубый «лающий». Конъюнктивит часто с красными опухшими веками и светобоязнью. На 2-3 день за щекой появляются маленькие бело-серые крупинки — пятна Филатова-Коплика. Пятна Филатова-Коплика позволяют поставить диагноз корь за 1-2 дня до появления сыпи.
Важно!!! Детей с температурой, кашлем, конъюнктивитом и пятнами Филатова-Коплика на слизистой щек нужно срочно изолировать.
Период высыпаний при кори — 3-4 дня. На 3-4 день высокой температуры на переносице и за ушами появляется розово-красная пятнистая или пятнисто-папулезная сыпь. Элементы сыпи склонны к слиянию и бледнеют при надавливание. В первый день сыпь захватывает лицо, второй день — туловище, третий день — ноги и руки. Первые два дня высыпаний — это пик болезни: состояние больного значительно нарушено — высокая температура, головная боль, рвота, бред. Характерен вид больного — одутловатость лица, отечность век, сыпь на лице крупная пятнисто-папулезная, занимает область носогубного треугольника. Кашель частый, назойливый, мучительный, может быть грубым, лающим. В крови лейкопения. Когда сыпь появляется на конечностях, на лице она уже отцветает — становится бордово-коричневой с единичными кровоизлияниями и шелушением. Зуд слабый. Стопы и ладони при кори не шелушатся.
Важно!!! С 5-ого дня высыпаний больной считается не заразным и его изоляция может быть прекращена.
Стадия пигментации. Состояние больного становится удовлетворительным — температура тела нормальная, восстанавливается аппетит и сон. Характерный признак коревой сыпи — это переход в пигментацию из-за диапедеза эритроцитов в кожу и последующего распада гемосидерина. Пигментация начинается со 2-3 дня высыпаний и происходит этапно — в том же порядке, как и появляется сыпь. На 2-3 день высыпаний можно наблюдать разный возраст сыпи — свежую яркую сыпь на конечностях и уже бордово-коричневая пигментированная сыпь на лице. Это отличительная черта кори.
Я заразилась корью в 33 года. Когда человек заболевает корью, это нельзя сравнить ни с чем. Пока не сойдут высыпания с лица, просто жуть. У меня было такое впечатления, что больше вытерпеть я не могу. Галина
Осложнения кори
Н.Ф. Филатов считал, что коревые больные умирают от осложнений. Вирус снижает иммунитет. Из-за сниженного иммунитета незначительное количество патогенной флоры и условно-патогенная флора вызывают болезнь.
Вирус кори вызывает обширные воспалительные изменения в легких. Развиваются тяжелые пневмонии. До появления антибиотиков пневмонии были основной причиной смерти от кори.
Вирус кори в мозге вызывает энцефалит. Самое неприятное осложнение кори — это умственная отсталость.
Иногда вирус кори надолго задерживается в нервной системе переболевших детей. И только через 3-7 лет активируется и неожиданно вызывает смертельное обострение — панэнцефалит. Вдруг нарушается координация движений. Потом становится трудно читать. Больной постепенно глупеет, впадает в детство и через несколько месяцев погибает. К счастью, это случается крайне редко.
Иногда начинается воспаление мышцы сердца — миокардит.
После воспаления среднего уха при кори можно остаться частично или полностью глухим.
Корь вызывает изъязвление роговой оболочки глаз. В результате можно потерять зрение.
Я болела корью в 38 лет. Корь перенесла очень тяжело. Лежала в инфекции 2 недели под капельницей. Теперь жизнь у меня делится на «до кори» и «после кори». Иммунитет после болезни скатился к нулю. Если раньше не знала, что такое простуды. После — болела чуть не каждый месяц. Берегите свое здоровье! Аля
Лечение кори
Корь лечат на дому. В больницу забирают детей до 2-х лет, больных с тяжелыми формами кори, при наличие осложнений (пневмония, энцефалит, ларингит и др.), при плохих жилищных условиях.
Постельный режим до снижения температуры. Гигиена: регулярно мыть лицо и руки, промывать глаза кипяченой водой или слабым раствором марганцовки. Профилактика стоматита — полоскание рта, маленьким детям — частое питье.
Гнойный конъюнктивит — закапывать глаза 20% сульфацил натрия (альбуцит), софрадекс, кандибиотик 4-6 раз в день.
Заложенность носа — любые сосудосуживающие капли, 2% протаргол. Зеленые сопли — изофра, полидекса, софрадекс.
При частом, навязчивом кашле — пертуссин, сухая микстура от кашля, отвары трав, мукопронт, кадипронт.
Витамины: особенно витамин С 1 000-10 000 мг в сутки.
Так как осложнения при кори бактериальной природы, нужно применять антибиотики в ранние сроки. Начало осложнений маскируется вирусными симптомами.
Ослабленным детям, младшего возраста и при тяжелых формах показано введение коревого гамма-глобулина.
Важно!!! Изоляция больных от начала болезни до 5 дня высыпаний. При пневмонии срок удлиняется до 10 дней.
Карантин при кори
Не привитые дети после контакта с больным корью изолируются на 17 дней. Для предупреждения или облегчения течения болезни в течение 2-х суток после контакта проводится вакцинация ИЛИ в течение 5-ти дней после контакта вводится иммуноглобулин в дозе 0,25 мл/кг. Получившие гамма-глобулин изолируются на 21 день.
Дети перенесшие корь или вакцинированные живой коревой вакциной (ЖКВ), школьники старше 2 класса, подростки и взрослые карантину не подлежат и профилактика среди них не проводится. Однако, рекомендуется проверить наличие антител к кори и на основание этого решать вопрос с карантином.
Профилактика кори
Активная иммунизация живой коревой вакциной (ЖКВ). ЖКВ готовится из вакцинного штамма Л-16 (Ленинград-16), выращенного в культуре японских перепелов. Вакцина содержит малое количество антибиотиков — неомицин и канамицин, следовое количество белка сыворотки крупного рогатого скота.
Вакцинация живой коревой вакциной (ЖКВ) проводится в 12 месяцев, однократно, подкожно. Через 7-10 дней может развиться вакциноассоциированная корь — небольшая температура, насморк, кашель, сыпь. Дети с реакцией на прививку не заразны. У 95-98% привитых вырабатывается стойкий иммунитет. Ревакцинацию рекомендуется проводить в 6 лет.
Пассивная иммунизация гамма-глобулином (иммуноглобулинами) — создание временной невосприимчивости к кори. Проводится на 3-4 день после контакта с больным не болевшим корью и не привитым детям от 3-х месяцев до 2-х лет, ослабленным детям независимо от возраста. Детям до 2-х лет для облегчения кори — 1,5 мл, для предотвращения кори — не менее 3 мл. Введение гамма-глобулина проводится детям при отрицательных РПГА, ИФА на антитела к кори. После того, как проявились признаки болезни противокоревой гамма-глобулин не эффективен.
Берегите себя, Ваш Диагностер!
Источник