Скотома бьеррума при глаукоме
Дефекты зрительных функций нередко связаны с ухудшением качества жизни человека. Нарушение поля зрения – одно из тех неприятных офтальмологических явлений, которые мешают нормально воспринимать окружающий мир. Наиболее яркое из них – скотома («тень», «темнота» или «темное пятно» в глазу в прямом переводе с греческого на русский).
Что это такое?

Скотома глаза представляет собой недостаток зрительного восприятия, когда на ограниченном участке глаза (глазного яблока) максимально снижена (искажена) или отсутствует зрительная функция. Подобный участок (слепое пятно) полностью лишен возможности восприятия света, хотя он находится в окружении оболочки глаза с нормальной светочувствительностью.
Скотомы, как ограничивающие поле зрения дефекты, проявляют себя такими признаками:
- наличие «стационарного» затемнения в глазу при восприятии любого предмета;
- «мушки» в глазу – перемещающиеся темные пятна (мерцающие);
- цвет объектов воспринимается искаженно (он словно меркнет);
- фокус на визуальном объекте для пациента со скотомой затруднен.

Виды
Подразделяют скотомы на несколько групп:
- Физиологическая (существование слепого пятна обусловлено свойствами зрительного нерва, на отдельных участках которого есть зоны без элементов световосприятия) и патологическая (появляется как следствие поражения сетчатки глаза, других функционально важных для восприятия света органов зрения).
- Положительная (замечается самим пациентом) и отрицательная (пациентом не воспринимается и не фиксируется, хотя объективно существует).
- Абсолютная (восприятие зрительных образов при ней в пораженной области поля зрения отсутствует полностью) и относительная (восприятие зрительных образов ослаблено, если сравнивать с соседними, не пораженными участками поля зрения глаза).

В зависимости от места, где возникло слепое пятно (место локализации) скотома бывает:
- центральная (дефект локализован в центре поля зрения);
- парацентральная (локализация дефекта – около центра поля зрения, в примыкающих зонах);
- перицентральная (точка фиксации охватывается по кругу, но она не включена в слепое пятно);
- периферическая (скотома присутствует на периферии поля зрения).
МКБ-10
При установлении диагноза офтальмологи используют, в том числе, классификатор болезней, признанный международным медицинским миром – МКБ-10. Там ее относят к разделу расстройств зрения (Н53), подразделу субъективных зрительных расстройств – Н53.1, где упоминается и мерцательная скотома. Она является следствием патологии кровообращения сосудистой системы проводящих зрительных путей, пациент ощущает мерцание в ходе зрительного восприятия (в среднем, от 20 до 30 мин. по длительности), а также переживает головную боль мигренеподобного типа.
В подразделе с кодом Н53.4, описывающем дефекты поля зрения, скотома имеет несколько разновидностей:
- дугообразная: визуально пятно невосприятия напоминает турецкий меч, огибающий точку фокусировки взгляда; чаще всего возникает при глаукомах;
- Бьеррума: также присутствует при глаукоме – слепое пятно по размерам увеличено в вертикальной части глаза и составляет форму своеобразной дуги;
- центральная (пробелы поля зрения, как уже описывалось выше, проявляются в его центральной части);
- кольцевидная: не охватывает периферические зоны поля зрения, пятно невосприятия сосредотачивается вокруг точки фиксации взгляда.

Скотомы – офтальмологические нарушения разнообразной природы и проявления. Это становится понятным, например, при рассмотрении результатов проверки поля зрения – периметрии, где специалистами прописывается «скотома 1, скотома 2». Что это такое, пояснить может исследующий поле зрения офтальмолог: речь идет о специфических проявлениях отдельной скотомы, ее выраженности на том или ином участке глаза. Скотома 1-го порядка или 2-го порядка свидетельствует о разной степени снижения чувствительности и глубины зрительного восприятия, а также точности восприятия цвета.
Причины возникновения
Скотомы в поле зрения могут иметь причины разнообразной природы:
- возрастные – сетчатка глаза в ходе старения человека изнашивается и даже частично разрушается (в ней возникают разрывы);
- травматизм – скотомы могут появляться как последствия травмы органов зрения (например, попадание инородных тел, способствующее отслоению сетчатки);
- заболевания глаз различного происхождения – косоглазие, глаукома, катаракта, патология зрительного нерва, дистрофия органов зрения;
- последствие сопутствующей болезни – скотомы образовываются на фоне повышенного давления (гипертония), сахарного диабета, токсикоза, рассеянного склероза, микротромбоза сосудов и проч.;
- стрессовые ситуации психоневрологической природы, значительные физические и неврологические усилия – скотомы вызываются последствиями перенесенных состояний и перенапряжения.
Лечение
При возникновении скотомы важным этапом лечения является диагностика – установление причин и особенностей дефекта поля зрения. Так, мерцающая (мерцательная, глазная мигрень) скотома, сопровождающаяся значительными болями в области глазницы, свидетельствует о неврологических проблемах, а само наличие такого нарушения поля зрения требует постоянного наблюдения пациента невропатологом.

Диагностика: фото
Устранение основной причины образования скотомы требует терапии источника заболевания. При закупоривании сосудов и патологиях кровообращения лечебное воздействие осуществляется на сосудистую систему. В случае инфекционных заболеваний или токсикоза устраняются вызывающие их причины. При проявлении аутоиммунных нарушений проводится их терапия.
- В современном подходе излечивания скотом также используется стимуляция дефектного отдела зрительного органа – при помощи воздействия магнита либо через препараты пептидной природы и происхождения проводится регенерация пораженных областей.
- Кроме того, практикуют магнитную стимуляцию отдельных отделов головного мозга или зрительного нерва.

Может использоваться также при лечении скотом оперативное вмешательство – в случае физиологических нарушений (отслоения) сетчатки. Проводится лазерная коррекция, а при опухолях, сдавливании зрительного нерва устраняются именно эти причины.
Профилактика возникновения скотом должна основываться на внимательном отношении к своему организму и органам зрения. Важно соблюдать гигиену и безопасность зрительных органов, отслеживать уровень артериального и внутричерепного давления, регулировать собственное психоэмоциональное состояние и физические нагрузки. При малейших пугающих симптомах или подозрениях на возникновение скотомы надо незамедлительно обращаться к офтальмологу.

Источник
Скотома – это небольшой участок в пределах поля зрения, в котором зрение ослаблено или полностью отсутствует, со всех сторон этот участок окружен областями нормального видения.
Виды
Различают физиологические и патологические скотомы.
Физиологические скотомы в виде слепого пятна (пятно Мариотта) и ангиоскотомы наблюдаются в норме и обнаруживаются при исследовании поля зрения. Слепое пятно — небольшой участок поля зрения, где полностью отсутствует восприятие света; соответствует проекции диска зрительного нерва, в котором нет зрительных рецепторов. Ангиоскотомы, напоминающие по форме ветви дерева, всегда связаны со слепым пятном и обусловлены наличием в сетчатке сосудов, расположенных спереди от ее светочувствительных элементов. Физиологические скотомы при бинокулярном зрении субъективно не воспринимаются, т. к. поля зрения правого и левого глаза частично перекрываются. Этому способствуют также постоянные непроизвольные микродвижения глазных яблок. Благодаря этим движениям, а также расположению слепого пятна в парацентральных отделах поля зрения физиологические скотомы часто ее ощущаются и при монокулярном зрении.
Патологические скотомы возникают, главным образом, при поражениях сетчатки, собственно сосудистой оболочки глаза, зрительных проводящих путей и центров. К патологическим относят также увеличенные и измененные по форме в результате различных патологических процессов физиологические скотомы (например, увеличенное слепое пятно при застойном соске, неврите диска зрительного нерва, задней стафиломе на фоне близорукости высокой степени; увеличенные при перифлебитах сетчатки, диабетической ретинопатии, глаукоме и другой патологии ангиоскотомы).
Среди патологических скотом различают положительные и отрицательные.
Положительными (субъективными) скотомами называют такие дефекты поля зрения, которые видит сам больной как темное пятно, закрывающее часть рассматриваемого предмета. Наличие положительной скотомы обусловлено экранированием светочувствительных элементов сетчатки патологическими очагами, расположенными перед ней, что может наблюдаться при поражении внутренних слоев сетчатки или стекловидного тела непосредственно перед сетчаткой.
Отрицательные скотомы больной не замечает; их обнаруживают только при исследовании поля зрения. Обычно такие скотомы возникают при поражении зрительного нерва; при этом отсутствует или ослаблено зрительное восприятие.
По интенсивности (плотности) скотомы делят на абсолютные и относительные.
Абсолютной скотомой называют такой дефект поля зрения, в области которого зрительное восприятие полностью отсутствует, т. е. предъявляемый при исследовании поля зрения тест-объект не виден исследуемому.
Относительные скотомы характеризуются ослаблением зрительного восприятия по сравнению с соседними участками поля зрения: предъявляемый при исследовании поля зрения белый тест-объект виден менее светлым, а цветной менее насыщенным. Принимая во внимание яркость и величину тест-объекта, скотому можно признать абсолютной (при исследовании с помощью менее яркого или меньшей величины тест-объекта) или относительной (при использовании более яркого или большей величины тест-объекта). Поэтому при исследовании скотомы важно отмечать величину и яркость тест-объекта. Постепенное снижение интенсивности скотомы по направлению к неизмененным участкам поля зрения свидетельствует о свежести патологического процесса и тенденции его к прогрессированию. Резкий переход от области скотомы к зоне нормального зрительного восприятия характерен для законченного или стабилизировавшегося патологического процесса.
По форме патологические скотомы могут быть овальными, круглыми, клиновидными дугообразными, кольцевидными (аннулярнным) и др. Например, дугообразная скотома характерна главным образом для глаукомы, кольцевидная — для пигментной дегенерации сетчатки.
По локализации различают центральные, парацентральные, перицентральные и периферические патологические скотомы.
Центральные скотомы располагаются в центральной части поля зрения и включают в себя точку фиксации. Они наблюдаются при поражениях сетчатки в области желтого пятна (например, макулодистрофии) или при патологическом процессе, локализующемся в области папилломакулярного пучка зрительного нерва (например, при аксиальном неврите). В первом случае скотомы называют положительными, во втором — отрицательными. Парацентральные скотомы располагался в парацентральных отделах поля зрения, примыкают с какой-либо стороны к точке фиксации.
Перицентральные скотомы окружают точку фиксации, не смыкаясь с ней. Типичной перицентральной скотомой является скотома Бьеррума, дугообразно окружающая точку фиксации и сливающаяся со слепым пятном. Скотома Бьеррума служит ранним признаком глаукомы и имеет определенное прогностическое значение, т. к. она увеличивается при повышении внутриглазного давления и уменьшается или исчезает при его снижении (функциональная скотома). Две скотомы Бьеррума образуют кольцевидную скотому, характерную для поздних стадий глаукомы.
Периферические скотомы, располагающиеся в периферических отделах поля зрения, характерны для хориоретинита, ретинита, дистрофических процессов в периферических отделах сетчатки.
Двусторонние скотомы, расположенные в одноименных или разноименных половинах поля зрения, называют гемианопическими скотомы, или гемискотомами. При небольших очаговых поражениях зрительных путей в области зрительного перекреста наблюдаются, как правило, гетеронимные (разноименные) битемпоральные, реже биназальные гемианопические скотомы. При локализации небольшого патологического очага выше зрительного перекреста (зрительные тракты, центральная часть зрительного пути, подкорковые и корковые зрительные центры) развиваются гомонимные (односторонние) парацентральные или центральные гемианопические скотомы, возникающие на стороне, противоположной локализации патологического очага.
Диагностика
Выявление скотом, а также их измерение (скотометрия) осуществляют с помощью периметрии, когда тест-объект, предъявляемый пациенту, находится на сферической поверхности, и кампиметрии (тест-объект находится на плоскости). Скотомы, исследуемые с помощью кампиметров (скотометров), наносят на специальные скотометрические схемы. Определить интенсивность скотомы можно с помощью исследования цветового зрения (цветовых порогов по полихроматическим таблицам Рабкина или на спектроаномалоскопе).
Лечение направлено на основное заболевание.
Источник

Описание
По данным, полученным в нашей лаборатории, физиологическая экскавация отсутствовала у 26% здоровых людей в возрасте старше 40 лет и была выражена в той или иной мере у 74% [Листопадова Н. А., 1979]. Все индивидуальные варианты физиологической экскавации могут быть классифицированы в зависимости от ее формы, размера и глубины, а также от характера височного края (пологий, крутой, подрытый). В 99% наблюдений экскавация имела правильную круглую или слегка овальную форму, а в 1% склеральный канал был резко скошен и клинически наблюдалась картина «косого» диска. В таких случаях экскавация имела неправильную форму: она расширялась в височную сторону и была узкой в носовой половине диска, при этом носовой край был крутым, а височный — пологим. Плоская физиологическая экскавация обычно имела небольшую величину, а глубокая экскавация могла достигать значительных размеров.
Описаны несколько клинических разновидностей глаукоматозной экскавации ДЗН [Нестеров А. П., Егоров Е. А., 1981; Reed R., Spaeth G., 1974]. Различают:
- темпоральную экскавацию;
- экскавацию с выемкой около верхнего или нижнего полюса;
- экскавацию с перекрытием;
- колбовидную экскавацию.
Первый тип характеризуется расширением физиологической экскавации во все стороны, но все же преимущественно в темпоральном направлении (рис. 31, а).
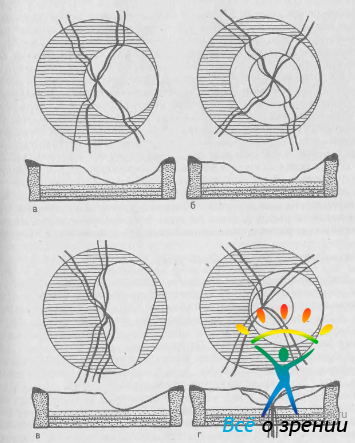
Рис. 31. Основные типы глаукоматозной экскавации ДЗН (схема). а — темпоральная; б — блюдцевидная; в — с выемкой; г — с перекрытием.
Края экскавации могут быть крутыми или пологими. В последнем случае углубление в диске иногда имеет два уровня, напоминая по форме блюдце (блюдцевидная экскавация, рис. 31, б). Темпоральная экскавация имеет правильную круглую или слегка овальную форму, в связи с чем ее трудно дифференцировать от физиологической экскавации.
Экскавация с выемкой (рис. 31, в) характеризуется «прорывом» зоны углубления к верхнему или нижнему полюсу (или к обоим полюсам). В таких случаях обнаруживают типичные для глаукомы изменения поля зрения в соответствующих сегментах.
По наблюдениям A. Tuulonen и P. J. Airaksinen [1991], в глазах с высоким уровнем ВГД экскавация зрительного нерва чаще развивается по первому типу, а у больных глаукомой с низким давлением — по второму типу. Экскавация с перекрытием (рис. 31, г) может быть обнаружена только с помощью стереоскопических методов. Сущность ее заключается в атрофии ткани в глубине ДЗН при сохранении целости внутренней пограничной мембраны. Ветви центральных сосудов сетчатки перекрывают зону экскавации. В дальнейшем мембрана и сосуды коллаптируют, т. е. смещаются на дно и боковые стенки экскавации [Spaeth G. et al., 1976].
Колбовидная экскавация характерна для далеко зашедшей и терминальной стадий глаукомы. Углубление в диске занимает всю или почти всю его поверхность и имеет крутые, подрытые края.
ДЗН у больных с глаукомой может характеризоваться не только прогрессирующей экскавацией, но и появлением глаукоматозного гало, связанного с атрофией хориоидеи в перипапиллярной области и атрофическими изменениями сетчатки вокруг диска, проявляющимися в исчезновении ее радиальной структуры и возникновении мелких линейных по форме кровоизлияний между нервными волокнами.
Любая классификация упрощает действительность, но вместе с тем облегчает диагностику и контроль за течением болезни. Описанная ниже классификация экскаваций ДЗН, как физиологических, так и глаукоматозных, разработана нами совместно с Н. А. Листопадовой на основе результатов детального стереоскопического изучения диска в 394 глазах у 264 человек.
Клинические разновидности экскавации можно объединить в два основных типа: симметричный и асимметричный. Симметричный тип (рис. 32)
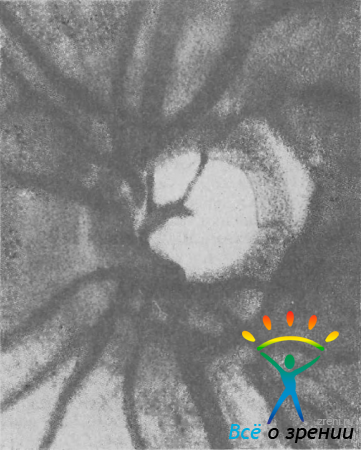
Рис. 32. Экскавация ДЗН правильной формы с крутым краем (отношение Э/Д равно 0,6).
характеризуется правильной округлой или слегка овальной формой; к нему можно отнести почти все случаи физиологической экскавации (исключая «косой» ДЗН), темпоральное расширение, экскавацию с перекрытием и колбовидную экскавацию. Асимметричный тип экскавации отличается выраженной асимметрией (рис. 33).
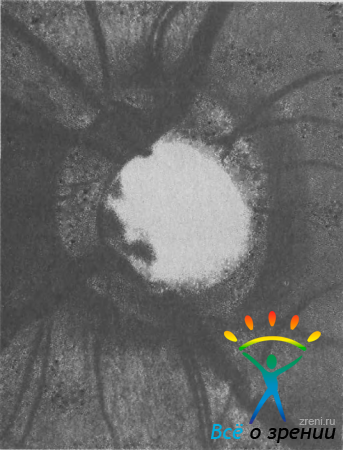
Рис. 33. Асимметричная, вытянутая в нижневисочном направлении экскавация ДЗН (отношение Э/Д равно 0,7).
При этом экскавация вытянута в одном направлении значительно больше, чем в других (экскавация с выемкой).
К. Iwata (1979) предложил симметричный тип экскавации обозначать буквой А, асимметричный — буквой В. Он выделил также третий тип, при котором экскавация имеет смешанный характер. Однако в клинической практике различить второй и третий типы не всегда возможно. Следует отметить, что по мере прогрессирования глаукоматозного процесса и расширения экскавации тип В может перейти в тип А. Своеобразную экскавацию, характерную для «косого» ДЗН (см. рис. 26), с крутым носовым краем и пологим, доходящим до края височным склоном, мы обозначили как тип С.
Кроме типа экскавации, в нашей классификации анализируются ее размеры, глубина и характер краевой зоны. По размеру экскавации все ДЗН разделены на шесть групп (от I до VI) в соответствии с величиной отношения максимального диаметра экскавации к диаметру ДЗН в том же меридиане (Э/Д). Принятое многими авторами определение отношения горизонтального (или вертикального) диаметра экскавации к диаметру ДЗН не всегда правильно, например при косовытянутой форме экскавации.
В группе I отношение Э/Д составляет от 0 до 0,3, в группе II — от 0,4 до 0,6. ДЗН с величиной отношения Э/Д более 0,6 относят к группе III при условии, что экскавация не достигает края ДЗН. Три следующие группы связаны с экскавацией краевого типа. Группа IV характеризуется ограниченным (до половины окружности) прорывом экскавации к краю ДЗН. В таких случаях всегда обнаруживают дефекты центрального или периферического поля зрения в секторе, соответствующем «прорыву» экскавации. В группу V включены краевые субтотальные экскавации. Ткань ДЗН сохраняется только на небольшом протяжении с носовой стороны. Тотальные экскавации с величиной отношения Э/Д 1,0 отнесены к группе VI.
Следует подчеркнуть, что упомянутые величины отношения Э/Д относятся к так называемой экскавации по конфигурации. При этом край экскавации определяют по изгибу сосудов, а при бинокулярном осмотре — по стереоскопическому эффекту. Для экскавации характерно также побледнение ткани. Диаметр зоны побледнения может совпадать с диаметром экскавации, но иногда значительно меньше. В настоящей классификации размер зоны побледнения не принимается во внимание.
Край экскавации может быть: пологим, крутым, подрытым. Обычно носовой и височный края экскавации отличаются друг от друга. Состояние носового края не имеет существенного значения в диагностике и определении прогноза заболевания. Он нередко бывает подрытым, даже в нормальных глазах. В связи с этим мы принимаем во внимание состояние только височного края.
Точное измерение глубины экскавации связано со значительными трудностями. По этому признаку мы сочли возможным разделить экскавации ориентировочно на мелкие, средней глубины и глубокие. В первом случае экскавация выглядит мелкой, во втором — глубокой, но не достигает решетчатой пластинки, в последнем случае на дне экскавации видны элементы решетчатой пластинки.
Таким образом, в классификации отражены следующие признаки: форма, или тип, экскавации (А, В, С), ее относительная величина (I—VI), характер височного края (пологий — 1, крутой —2, подрытый — 3) и глубина экскавации (мелкая, средняя, глубокая). Для сокращения записей в истории болезни можно использовать цифровые и буквенные обозначения. Например, если ДЗН имеет экскавацию правильной формы, глубокую, с крутым височным краем и величиной отношения Э/Д 0,6, то краткая запись будет иметь следующий вид: Э: А—I—(2) — глубокая.
По нашим данным, в здоровых глазах (201) экскавация ДЗН типа А выявлена в 99% случаев, типа С — в 1%, относительный размер экскавации I был отмечен в 50% наблюдений, II — в 47% и III — в 3%. В 70% случаев экскавация была мелкой (или отсутствовала совсем), в 30% — средней глубины или глубокой. Височный край в большинстве наблюдений был пологим. Крутой или подрытый край отмечен только в 16 глазах, или 27% от всех случаев экскавации средней глубины или глубокой. В 193 глаукоматозных глазах (неотобранный контингент) экскавация типа А наблюдалась в 63% случаев, типа В — в 36% и типа С — в 0,5% случаев. Размеры, глубина и характер края экскавации варьировали в зависимости от стадии болезни.
Следует отметить, что в начальной стадии глаукомы в большинстве случаев по состоянию ДЗН нельзя было установить правильный диагноз. В этом отношении большое значение имеет сравнение состояния ДЗН в двух глазах и динамическое наблюдение за ДЗН в течение продолжительного времени.
Глаукома приводит к постепенному поражению всех зрительных функций, но наиболее информативны изменения поля зрения. Их можно разделить на диффузные и фокальные. Диффузные изменения заключаются в общем снижении дифференциальной световой чувствительности всей или значительной части сетчатки. Однако наиболее характерны для глаукомы фокальные дефекты, вызванные поражением отдельных пучков нервных волокон. Аксоны ганглиозных клеток сетчатки в зрительном нерве группируются в отдельные пучки, каждый из которых выходит из глаза через отдельный канал в решетчатой пластинке склеры. Поражение одного или нескольких таких пучков приводит к образованию фокальных дефектов (скотом) в поле зрения.
При глаукоме наиболее уязвимы дуговые волокна, идущие к зрительному нерву от парацентральных отделов сетчатки (рис. 34).
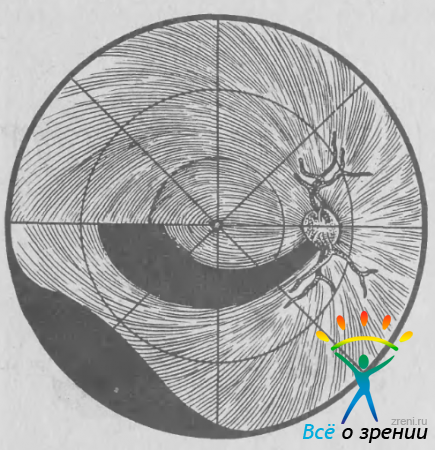
Рис. 34. Ход нервных волокон в сетчатке. Черные участки — волокна, поражение которых характерно для глаукомы.
Они начинаются от горизонтального шва сетчатки в ее височной половине, огибают макулярную зону и формируют группу пучков нервных волокон в верхне- и нижневисочных отделах ДЗН (см. рис. 21, 22). По форме дуговые волокна напоминают веер, широкая часть которого находится у горизонтального шва сетчатки, а узкая — у ДЗН. Непосредственно в ДЗН дуговые нервные волокна находятся в крайне стесненных условиях, будучи отодвинутыми к верхнему и нижнему полюсам ДЗН папилломакулярным пучком, занимающим более 1/3 всего объема головки зрительного нерва. Участок поля зрения, соответствующий дуговым волокнам сетчатки (10—20° от точки фиксации), получил название «зона Бьеррума». Поражение части этих волокон приводит к образованию скотомы, имеющей дугообразную форму. Если поражается весь дуговой пучок, то скотома приобретает форму кометы с широким хвостом, обрывающимся у горизонтального меридиана, и узким противоположным концом, сливающимся со слепым пятном (рис. 35, в).
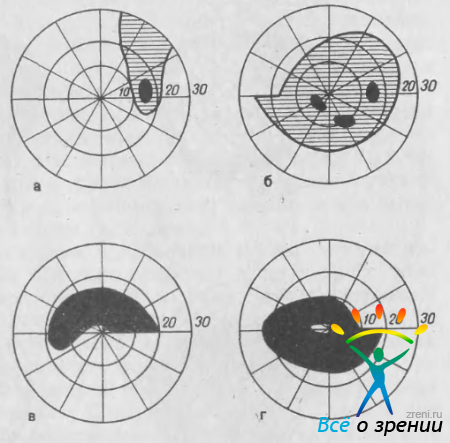
Рис. 35. Изменения центрального поля зрения при глаукоме. а — симптом обнажения слепого пятна; б — пара-центральные скотомы; в — дуговая скотома; г — кольцевая скотома.
Одновременное поражение верхнего и нижнего пучков приводит к образованию кольцевой скотомы (рис. 35, г).
Дугообразные скотомы при глаукоме впервые описаны A.Graefe (1856) и детально изучены J.Bjerrum (1880). В типичных случаях скотома Бьеррума связана с верхним или, реже, с нижним полюсом слепого пятна (либо с обоими полюсами). S.Drance (1969) отмечает, что скотома Бьеррума никогда не вырастает из слепого пятна, а соединяется с ним позднее. Однако она может образоваться не сразу, а в результате слияния мелких парацентральных скотом. Дугообразные скотомы могут быть относительными и абсолютными. В последнем случае область абсолютного выпадения поля зрения бывает окружена зоной относительного дефекта. Как уже отмечалось, дугообразные скотомы, распространяясь в носовую сторону, могут доходить до горизонтального меридиана, но никогда за него не проходят. В тех случаях, когда скотомы идут от верхнего и нижнего полюсов слепого пятна, они образуют одну кольцевую скотому, которая обычно бывает шире с верхней или, реже, с нижней стороны, образуя в носовой части центрального поля зрения своеобразную ступеньку (см. рис. 35, г). Дугообразная скотома, связанная со слепым пятном, может в дальнейшем слиться с периферическим дефектом поля зрения. Такое состояние называют «прорывом» слепого пятна на периферию.
Другая особенность изменений поля зрения при глаукоме связана с общей и локальной депрессией изоптер. Общая депрессия заключается в сужении как центральных, так и периферических изоптер. Локальная депрессия проявляется в обнажении слепого пятна, образовании назальной ступеньки и сужении периферических границ поля зрения с носовой стороны.
Обнажение слепого пятна — одно из ранних изменений поля зрения при глаукоме (рис. 35, а). Этот симптом был описан H.Roenne (1909). Он является следствием неравномерного сужения изоптер в парацентральной области. При исследовании центрального поля зрения малым объектом (1 /1000, 2/1000) обнаруживают дефект поля, идущий от периферии и включающий слепое пятно. Для глаукомы характерно слияние только у полюса (обычно у верхнего). Если повторить исследование с большим объектом, то дефект поля зрения, который носил относительный характер, не выявляется.
В верхне- или нижненосовой части поля зрения у некоторых больных обнаруживают характерный относительный дефект, имеющий вид ступеньки с ровной нижней границей, идущей по горизонтальному меридиану. Выступ может захватывать и периферические изоптеры (рис. 35, б). Этот дефект получил название «назальная ступенька» [Roenne Н., 1909]. Возникновение его связано с локальной депрессией изоптер в верхне- или нижненосовом сегменте.
Сужение границ поля зрения в глаукоматозном глазу сначала удается выявить только с помощью квантитативной периметрии, а значительно позднее — надпороговой периметрии. Следовательно, вначале наблюдается сужение изоптер и только позднее появляется полный дефект периферического поля зрения. Оно изменяется во всех направлениях, но не в одинаковой степени. Сужение поля зрения больше выражено в носовой половине, особенно часто в верхненосовом секторе (рис. 36, а).
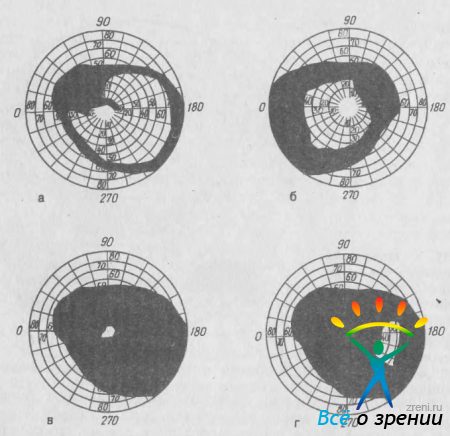
Рис. 36. Изменения периферического поля зрения при глаукоме. а — сужение поля зрения с носовой стороны, прорыв скотомы Бьеррума на периферию; б — концентрическое сужение; в — трубочное поле зрения; г — остаточный островок поля зрения.
В дальнейшем сужение поля зрения все больше приобретает концентрический характер (рис. 36, б). В поздних стадиях можно отметить два типа изменений поля зрения: у одних больных в течение некоторого времени сохраняется трубочное центральное зрение (рис. 36, в), у других островок зрения располагается эксцентрично в височной части поля зрения (рис. 36, г).
Один из ранних симптомов глаукомы — возникновение дефектов пространственной и временной контрастной чувствительности глаза. При исследовании пространственной контрастной чувствительности больному предъявляют полосчатые синусоидальные стимулы определенной частоты (количество полос в 1°) с постепенно увеличивающимся контрастом [Arden G., 1978]. Контрастная чувствительность при глаукоме страдает больше, чем острота зрения, а иногда и раньше, чем поле зрения. J. Ross и соавт. (1984) установили, что наибольшей чувствительностью обладает частота, равная 2,9 циклов на 1°, При глаукоме рано нарушается и временная пространственная чувствительность, измеряемая частотой стимулов в единицу времени. По наблюдениям Н. Н. Пивоварова и Л. А. Малановой (1976), при использовании аппарата с модулированной яркостью мелькающего объекта симптомы атрофии папилломакулярного пучка выявляются уже в начальной стадии глаукомы.
Нарушения цветового зрения в начальной стадии болезни наблюдаются только у части больных. Особенно часто страдает чувствительность на желтый и синий цвета. Аналогичные нарушения возникают и в здоровых глазах при искусственном повышении ВГД. В связи с этим представляет интерес методика исследования поля зрения синим объектом на желтом фоне.
Нарушения зрительных функций при глаукоме развиваются медленно, незаметно для больного. Следует отметить, что резкое сужение зрачка, вызванное миотиками, помутнение хрусталика и других прозрачных сред глаза, возрастные изменения сосудов сетчатки могут служить причиной концентрического сужения поля зрения, депрессии центральных изоптер, ухудшения темновой адаптации и снижения остроты зрения. Эти изменения не всегда можно отличить от тех, которые вызваны глаукоматозной атрофией ДЗН. Вместе с тем уменьшение освещенности сетчатки, чем бы оно ни было вызвано, вызывает усиление глаукоматозных дефектов поля зрения и облегчает их обнаружение [Harrington D., 1971 ].
Результаты исследований, проведенных H. Quigley (1983), показали, что первые клинически определяемые изменения поля зрения у больных с глаукомой наблюдаются при потере около 40 % нервных волокон в ДЗН. По данным Н. А. Листопадовой и Т. Б. Романовой (1989), изменения поля зрения и ДЗН соответствуют друг другу в 84% случаев, при этом чаще поражаются нижние дуговые волокна в ДЗН и верхняя половина поля зрения.
Начальные изменения поля зрения при глаукоме обратимы, по крайней мере частично. Под влиянием гипотензивной терапии скотомы уменьшаются или исчезают [Самойлов А. Я., 1952]. Курсовое лечение препаратами, оказывающими сосудорасширяющее и стимулирующее действие, позволяет у части больных уменьшить и дефекты периферического зрения.
—-
Статья из книги: Глаукома. Нестеров А.П.
Источник

