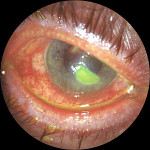
Рубец роговицы спаянный с радужкой
Изобретение относится к офтальмологии и предназначено для иссечения радужной оболочки при врастании в рубец роговицы. Производят отделение радужной оболочки от рубца. Отделение осуществляют с помощью излучения Эрбий : ИАГ-эндолазера в режиме деструкции ткани и коагуляции новообразованных сосудов. Способ позволяет повысить эффективность иссечения радужной оболочки при врастании в рубец роговицы.
Изобретение относится к области медицины, а именно к офтальмологии, и может быть использовано для устранения спайки радужной оболочки в рубце роговицы в поздние сроки после ущемления и с неоваскуляризацией оболочек.
Известно, что глазная операция может вызвать целый ряд операционных и постоперационных осложнений. Во время экстракции катаракты по интракапсулярной методике нередко возникают различные геморрагии, у 0,2% больных — экспульсивное кровотечение, в 7-11% случаев выпадение стекловидного тела, зрачковый блок и внутриглазная гипертензия, вызванная остатками хрусталика. В раннем послеоперационном периоде, на фоне проявившихся осложнений, возможно развитие таких явлений, как расхождение швов и выпадение радужки, а в поздние сроки — дистрофия роговицы, эктопия зрачка, секлюзия зрачка и органический зрачковый блок с неоваскуляризацией тканей глазного яблока (Краснов М.Л. — Руководство по глазной хирургии. // М., — 1988, — 624 с.).
Одним из нередких осложнений проникающих ранений роговицы является ущемление радужной оболочки в ране, что впоследствии ведет к сращению радужной оболочки в рубцах роговицы. Причина их образования общеизвестна — это неудовлетворительная первично-хирургическая обработка проникающих ран и позднее восстановление передней камеры (Быков В.П. — Система интраокулярной хирургии в лечении последствий тяжелых механических травм глаза. // Дисс…. докт. мед. наук, — М., — 1988, — С.144-167). Последствия их разнообразны.
Большое внимание роли передних синехий в развитии нарушений гидродинамики глаза после сращения радужки и рубца роговицы оказано в работе автора (Степанов А. В. — Патогенетическое лечение посттравматической глаукомы. // Дисс. … канд. мед. наук, — М., — 1980, — С.76-98). Они ухудшают гидродинамику внутриглазной жидкости и создают предпосылки для развития дистрофии роговицы и неоваскуляризации оболочек.
По данным (Венгер Г.Е. — Восстановительная хирургия радужной оболочки при травмах глаз и их исходах. // Дисс…. докт. мед. наук, — Одесса, — 1984, — 325 с. ) возникновение анатомо-реконструктивной хирургии глазного яблока связано с попыткой хирургического устранения травматического иридодиализа, впервые произведенной Amedee в 1866 году и предпринятой в отечественной офтальмологии автором (Головин С.С. — Операция при отрыве радужной оболочки // Вестник офтальмологии, — 1917, — Т. 324, — С.202-203). Репозиция ущемленной радужки в ране роговицы в ранние постоперационные сроки или рассечение сращений в поздний период способствует нормализации путей оттока внутриглазной жидкости, ликвидирует воспалительные процессы переднего сегмента, позволяет восстановить форму или центрацию зрачка.
Позднее другие авторы рекомендуют для профилактики вторичной глаукомы после проникающих ранений восстанавливать переднюю камеру, освобождают радужку от сращений с роговицей путем «двойной иридэктомии» (Филатов В.П. — В поисках новых принципов для обеспечения фистулизации передней камеры при глаукоме. // Советский вестник офтальмологии, — 1934, — Т. 4, — 2, — С. 210-222).
Для устранения возникающих изменений со стороны радужной оболочки используют методики оптико-реконструктивной офтальмохирургии глазного яблока, а именно хирургию переднего сегмента с помощью микрохирургического инструментария, а в частности тупое разделение спаек радужки, потому что при травматическом исходе они обильно неоваскуляризированы, а при невозможности тупого воздействия предлагают синехиотом. Ирис-ножницы используются только при плотных сращениях, т.к. для них нужен большой операционный доступ. Эта манипуляция проводится в условиях операционной. После образования парацентеза в роговице у лимба в переднюю камеру вводят необходимый инструмент и отсепаровывают или отсекают радужку от рубца и после этого рану роговицы герметизируют швами (Гундорова Р.А. и др. — Реконструктивные операции на глазном яблоке. // М., — 1983, — С.122-130). Этот способ взят за ближайший аналог.
Основной проблемой реконструктивной хирургии является снижение травматичности операций и связанного с этим реактивного синдрома.
Хирургическая коррекция данного патологического состояния обычными методами и инструментами предлагает образование широкого операционного разреза с последующим наложением достаточного количества швов. Это часто приводит к возникновению дополнительных осложнений, таких как выпадение стекловидного тела, иридодиализ, кровотечение, астигматизм и дистрофия роговицы.
Известен более щадящий способ вмешательства (Гундорова Р.А. -Использование ИАГ-лазеров при посттравматической патологии переднего отдела глаза. // Методические рекомендации, — М., — 1990, — 20 с.), состоящий в ИАГ-лазерном пересечении роговично-радужной спайки, что эффективно только при плоскостных сращениях и без наличия неоваскуляризации оболочек.
Вышеуказанные способы эффективны в достаточной степени для неглубоких роговично-радужных конгломератов, однако обладают высокой травматичностью для структур и тканей глазного яблока, могут вызвать дополнительные грубые побочные осложнения в виде усиления гипертензии, выпадения стекловидного тела и обильного кровотечения с последующей дистрофией роговицы.
Преимущество гольмиевого эндолазера перед интраокулярной диатермокоагуляцией для проведения гемостаза и ретинотомии при посттравматической неоперабельной отслойки сетчатки, вызванной витреоретинальными процессами, указывает коллектив (Шишкин М.М. и др. — О проведении ретинотомии с использованием гольмиевого эндолазера. // Современные лазерные технологии в диагностике и лечении повреждений органа зрения и их последствий: сборник тезисов научно-практической конференции 24-26 мая 1999 года, — М., — 1999, — С. 103-104), отмечался явный эффект сосудокоагуляции и «отсутствие ножниц» для рассечения сетчатки. Однако указанный коагуляционный эффект оптимален для сетчатки и «слишком» мягок для обильно васкуляризированных тканей типа радужной оболочки.
Предлагаемый способ относится к щадящим комплексным лазерно-хирургическим методам лечения, позволяющим вмешиваться во внутриглазные структуры в оптимальном энергетическом режиме с минимальным оперативным доступом и разрушением радужки с одновременным оптимальным коагуляционным эффектом и под контролем офтальмохирурга.
Техническим результатом предлагаемого способа является уменьшение травматичности воздействия в процессе отсечения ущемленной радужки от рубца роговицы.
Технический результат достигается тем, что отсечение производят с помощью Эрбий : ИАГ-эндолазерного воздействия с одновременным коагулирующим и деструктивным эффектом, что позволяет избежать многих осложнений, таких как кровотечение, отрыв корня радужки, вторичной гипертензии, дистрофии роговицы и субатрофии глазного яблока.
Способ осуществляется следующим образом: После обнаружения запаянной радужки в рубце роговицы, осложненной наличием сопутствующих изменений и которые могут привести к осложнениям в момент оперативной реконструкции передней камеры, в операционной под местной анестезией через парацентез роговицы и наконечник эндолазера оказывают Эрбий : ИАГ-лазерное оперативное вмешательство на часть радужки, расположенной в непосредственной близости около сращения. Режим воздействия должен обладать достаточной мощностью для проведения деструкции ущемленной радужки, но без повреждения окружающих тканей. При этом коагуляционный эффект обеспечивается на малом режиме воздействия. После кругового пересечения ткани радужки и освобождения ее, накладывают швы на зону парацентеза, под конъюнктиву вводят раствор антибиотика. Монокулярная повязка. В послеоперационный период проводится консервативное лечение по стандартной схеме.
Пример. Больная Шез-ва 72 лет поступила в специализированный офтальмологический стационар с диагнозом: закрытоугольная глаукома II «А» и зрелая бурая катаракта ОД. Острота зрения ОД/ОС=0,01/0,2 н/к, ВГД ОД/ОС=32/24 мм рт. ст. Из анамнеза — в течение 20 лет наблюдалась в глаукомном диспансере, имела адекватный медикаментозный режим и считала себя относительно здоровой до тех пор, пока не отметила отсутствие «предметного» зрения ОД. После клинического обследования больной проведена экстракапсулярная экстракция катаракты. На следующий день после операции появились боли, развилась внутриглазная гипертензия, развился зрачковый блок с мелкой передней камерой и вставлением радужки в послеоперационную рану роговицы. Консервативное лечение, проведенное в стационаре, позволило компенсировать ВГД ОД, но положительных сдвигов в положении радужки не вызвало. На фоне повышенного ВГД (до 40 мм рт.ст.) и проявившихся сосудов на радужке и в углу передней камеры повторное оперативное инструментальное вмешательство внутри глаза могло закончиться кровотечением и гибелью глаза. С компенсированным ВГД ОД, спокойным состоянием роговицы и стабильным положением радужки больная выписана с остротой зрения ОД=0,2 н/к.
Через 5 месяцев после операции отметила периодические боли в ОД, слезотечение и туман. При обследовании в специализированном офтальмологическом учреждении отмечено — гиперемия конъюнктивы, отек роговицы в зоне фиксации радужки в рубце роговицы с неоваскуляризацией, мелкая передняя камера в зоне радужно-роговичного конгломерата, зрачок подтянут туда же. Острота зрения ОД со сф. + 12,0=0,05; ВГД ОД — 34 мм рт.ст., не компенсирующее на миотическом режиме.
При данных обстоятельствах решено провести ИАГ-лазерную иридотомию для устранения высокого ВГД ОД. Под местной анестезией в виде инстиляций раствора дикаина и при инстиляции 20% раствора глюкозы, восстанавливающую прозрачность роговой оболочки и под контролем контактной линзы Абрахама для переднего отрезка глаза провели ИАГ-лазерное воздействие на радужку с образованием колобомы. Применялся режим ИАГ-лазерного излучения до 2,0 мДж, количество импульсов не превышало 14, суммарная мощность составила 28 мДж. В результате импульсного ИАГ-лазерного воздействия на радужку в 2-3 мм от ущемления отмечено, что частично передняя камера углубилась и контакт с роговицей уменьшился, наступила компенсация ВГД до 24 мм рт.ст. Через 2 дня после первого воздействия образованная колобома стала несостоятельной и резко увеличились сосуды, покрывающие зону рубца и радужки. Ввиду отсутствия возможности компенсировать ВГД хирургическими и ИАГ-лазерными методами из-за обильной неоваскуляризации оболочек предложено на фоне гипотензивной терапии использовать Эрбий : ИАГ-лазерное вмешательство. В операционной после подготовки больной к операции под местной анестезией и акинезии через парацентез роговицы в переднюю камеру введен наконечник эндолазера и подведен к сращению радужки в роговице. На режиме коагуляции начат процесс устранения неоваскулярных сосудов. При увеличении режима отмечено разрушение радужки у рубца без кровотечения из сосудов. Процесс воздействия продолжен до полного отсечения радужки от роговичного рубца, с разрушением ткани радужной оболочки около конгломерата наблюдалась репозиция радужки в переднюю камеру с полным восстановлением положения после проведения почти кругового рассечения радужки вокруг конгломерата. Кровотечения не наблюдалось.
По окончании операции на роговицу наложен шов, под конъюнктиву введен раствор антибиотика, на оперированный глаз наложена повязка. В послеоперационный период проводилась сосудоукрепляющая, противовоспалительная и десенсибилизирующая терапия.
На третий день после Эрбий : ИАГ-эндолазерного вмешательства состояние передней камеры и радужки не изменилось — не отмечалось изменений глубины, воспалительных явлений, депигментации ткани и субатрофии стромы. ВГД ОД составляло норму. Со стороны роговицы изменений также не было.
Через 5 дней после Эрбий : ИАГ-эндолазерного лечения признаков наличия патологических изменений со стороны тканей передней камеры не выявлено. ОД успокоился, острота зрения с коррекцией + 11,0 составила 0,1-0,2; ВГД ОД нормализовалось до 24 мм рт.ст. Больная отпущена на амбулаторное лечение.
Через 3 месяца после лазерного вмешательства — ОД спокоен, роговица спокойная, передняя камера глубокая, радужка располагается адекватно, колобома до 2-3 мм в диаметре, зрачок в центре, реакция на свет слабая, афакия, в стекловидном теле единичная взвесь, рефлекс с глазного дна равномерно розовый. Острота зрения с коррекцией — 0,3; ВГД ОД — норма.
Показаниями способа являются образование необратимых изменений в виде конгломерата ущемленной радужной оболочки в рубце роговицы с неоваскуляризацией оболочек глаза.
Способ не имеет противопоказаний.
В результате применения предлагаемого способа возможно достичь восстановления положения радужной оболочки с отсечением ее от рубца роговицы и устранения причин, которые приводят к формированию ретрокорнеальных мембран, дистрофии роговицы и вторичной гипертензии, неоваскуляризации. Проведение Эрбий : ИАГ-лазерного воздействия обеспечивает репозицию радужки от рубца роговицы с восстановлением передней камеры и без возникновения кровотечения из неоваскуляризованных сосудов.
Формула изобретения
Способ иссечения радужной оболочки при врастании в рубец роговицы путем механического отделения радужной оболочки от рубца, отличающийся тем, что отделение осуществляют с помощью излучения Эрбий : ИАГ-эндолазера в режиме деструкции ткани и коагуляции новообразованных сосудов.
Источник
05.11.2011, 03:13 | |
Новичок Регистрация: 05.11.2011 Адрес: Украина-Марокко Сообщений: 2 Сказал(а) спасибо: 2 Поблагодарили 0 раз(а) Репутация: 10 | Неуданая операция после травмы глаза,рубец спаян с радужкой. Спасибо,что прочтете все,а еще большое спасибо,что ответите. |
|
05.11.2011, 03:58 | |
Врач-офтальмолог Регистрация: 21.12.2010 Адрес: Германия Сообщений: 12,396 Сказал(а) спасибо: 703 Поблагодарили 5,335 раз(а) Репутация: 157004437 | Как всегда при такой травме имеется коварный вариант — задействование парного глаза в симпатической офтальмии. Т.е. серьёзный риск для здорового глаза. Остаётся вопрос, подлежит ли глаз удалению, или же подлежит повторным операциям с возможностью восстановить какую-то часть зрения. Об этом конечно решать не лазерному хирургу. |
|
05.11.2011, 09:16 | |
Врач-офтальмолог
Регистрация: 05.08.2009 Адрес: ЦФО Сообщений: 5,689 Сказал(а) спасибо: 1,155 Поблагодарили 2,995 раз(а) Репутация: 88155847 | точно не лучший вариант лазерный хирург. Обратиться нужно к врачу, оперирующему отслойки сетчатки. Но прогноз сомнительный. Наблюдать, пока не беспокоит — не трогать. |
|
06.11.2011, 01:46 | |
Новичок Регистрация: 05.11.2011 Адрес: Украина-Марокко Сообщений: 2 Сказал(а) спасибо: 2 Поблагодарили 0 раз(а) Репутация: 10 | Спасибо за ответы |
|
Источник

Рубцовые изменения роговой оболочки возникают вследствие различных патологий глаза — кератита, изъязвлений, ранений. Кроме того, необходимость в лечении рубцов роговицы может возникать после офтальмологических операций.
По статистике, данная патология в равной степени поражает мужчин и женщин (в том числе детей старше 3 лет), страдают рубцами роговицы примерно 25 человек на 10 тысяч. Чаще всего соединительнотканные рубцы возникают вследствие кератитов (воспалений роговицы).
Признаки появления рубцов на роговице
Нужно отметить, что рубцевание роговой оболочки связано с развитием других неприятных явлений. Так, в 80 % случаев рубцы роговицы сопровождаются ее помутнением, в 30 % случаев отмечается косоглазие, в 20 % снижается острота зрения.
Свежие воспалительные патологии роговицы отличаются от рубцов тем, что для последних характерно отсутствие роговичного синдрома (повышенная светочувствительность, боль, слезотечение, спастическое сжатие век, снижение качества зрения, ощущение инородного тела) и четкие границы патологической области. Различают рубцы центральные и периферические; при формировании центральных рубцов зрение существенно ухудшается, может образоваться бельмо, которое в тяжелых случаях сращивается с радужкой, развивается вторичная глаукома.
Диагностика роговичных рубцов
При роговичном синдроме и ухудшении зрения следует немедленно обратиться за консультацией к врачу-офтальмологу. Специалист проведет первичный осмотр и назначит обследование пострадавшего глаза, в процессе которого выполняются следующие диагностические процедуры:
- определение остроты зрения;
- биомикроскопия;
- тонометрия;
- УЗИ глаза.
Как правило, данных методов исследования достаточно для подтверждения диагноза и назначения действенного лечения.
Современные методы лечения рубцов роговицы в Москве
Улучшить питание тканей и ускорить процессы диффузии в них позволяет физиотерапия. Современные физиотерапевтические методики оказывают выраженное рассасывающее, противопролиферативное и антисклеротическое действие, в результате дефекты роговицы становятся менее выраженными.
Современная офтальмология предлагает следующие физиотерапевтические методы лечения дефектов роговицы глаза:
- теплолечение;
- электрофорез или магнитофорез с биогенными стимуляторами, ферментами и витаминами;
- диадинамотерапия;
- ультразвуковая терапия.
Однако единственным по-настоящему эффективным методом лечения рубцовых образований роговицы остается операция кератопластики (пересадка роговицы). Суть данной хирургической операции состоит в частичной или полной замене помутневшего или покрытого рубцами участка роговой оболочки донорским трансплантатом. Поскольку роговица глаза не имеет сосудов, вероятность отторжения трансплантата незначительна, а значит, кератопластика дает предсказуемый положительный результат.
В зависимости от особенностей патологии может быть назначена сквозная и послойная кератопластика, а также пересадка эндотелия роговицы. Как правило, хирургическое вмешательство такого рода проводится под местной анестезией, хотя в определенных случаях может быть рекомендован общий наркоз. Впрочем, в случае правильного проведения местной анестезии пациент не испытывает боли, а неприятные ощущения минимальны.
Опытный офтальмохирург клиники «ОкоМед» определит объем вмешательства, исходя из локализации и объема поражения роговицы. Затем пораженная область роговицы удаляется при помощи особых микрохирургических инструментов, и удаленный участок замещается таким же фрагментом донорской роговицы. По границе трансплантата накладываются швы, которые фиксируют трансплантат до полного приживления. Обычно хирургическое лечение рубцов роговицы длится 1-2 часа, по завершении процедуры глаз закрывается повязкой.
Швы снимают через 3-16 месяцев после хирургического вмешательства (в зависимости от того, насколько быстро приживается трансплантат). Как правило, зрение восстанавливается в течение года после кератопластики.
Информация предоставлена офтальмологической клиникой «ОкоМед», www.okomed.ru
Просмотров: 2701
Как происходит имплантация зубов в Москве в скулу
Вот что делает с организмом применение грязи Сакского озера
Как получить дистанционное образование массажиста
Как провести выходные с пользой для души и тела
Индийский аюрведический травяной препарат Трифала. Что за средство и в чем его польза?
Эти показания к ринопластике позволят изменить внешность до неузнаваемости
Источник