Различают следующие клинические формы первичной глаукомы
Единой классификации глаукомы нет, потому что разные врачи отдают предпочтение тому или иному способу разделения видов этого заболевания. Согласно одной из общепринятых классификаций, выделяют три клинических типа глаукомы: первичную, вторичную и врожденную.
Развитие врожденного типа заболевания связано с нарушением эмбрионального развития угла передней камеры глаза, а также дренажной его системы.
Если признаки заболевания появляются у детей до трех лет, то его называют инфантильной глаукомой. В том случае, когда аномалии развития выражены недостаточно сильно, внутриглазная гипертензия развивается относительно поздно (в юношеском возрасте), а заболевание носит название ювенильной глаукомы.
Первичная глаукома связана с дистрофическими изменениями структур глаза, которые и являются причиной развития внутриглазной гипертензии.
Вторичная глаукома рассматривается как исход какого-либо другого заболевания глаз или всего организма.
Первичная глаукома
Первичную глаукому можно разделить на несколько типов.
В зависимости от формы угла передней камеры, выделяют:
- Открытоугольную глаукому (пигментную, простую, псевдоэксфолиативную);
- Закрытоугольную (с плоской радужкой, со зрачковым блоком, с витреохрусталиковым блоком, или злокачественную, ползучую) глаукому;
- Смешанную.

Стадии первичной глаукомы
По стадии развития патологического процесса различают:
- Начальную глаукому, при которой отсутствует краевая экскавация диска зрительного нерва или периферических отделов поля зрения. Изменения чаще затрагивают парацентральные участки поля зрения (относительные скотомы в области Бьеррума, симптом обнажения слепого пятна).
- Развития стадия глаукомы сопровождается краевой экскавацией диска зрительного нерва, сужением поля зрения на 10 градусов (с назальной стороны), концентрическим сужением зрения, значительными дефектами в центральных полях зрения.
- При далеко зашедшей глаукоме сужение поля зрения с назальной стороны или концентрическое сужение превышает 15 градусов от точки фиксации.
- Терминальная глаукома приводит к полному отсутствию зрительной функции. Иногда сохраняется светоощущение с неправильной проекцией света, что становится возможным при условии нормальной прозрачности оптических сред.
В зависимости от динамического изменения функций глаза при глаукоме различают:
- Стабилизированный тип заболевания, при котором отсутствует отрицательная динамика (периметрия и осмотр диска зрительного нерва) в течение последнего полугода.
- Нестабилизированный тип характеризуется прогрессирующим сужением поля зрения, а также значительно увеличение размера скотомы в парацентральной зоне.
- Острый приступ закрытоугольной глаукомы.
Среди провоцирующих факторов, которые стимулируют развития закрытоугольной глаукомы, следует упомянуть следующие:
- Нервное перенапряжение и усталость;
- Длительное пребывание в условиях недостаточной освещенности;
- Медикаментозный мидриаз;
- Продолжительное нахождение в наклонном положении (повышается внутричерепное давление);
- Прием большого количества жидкости.
Среди пациентов с повышенным риском развития закрытоугольной глаукомы имеются люди с гиперметропией высокой и средней степени.
Симптомы глаукомы включают боли в глазу различной интенсивности, которые распространяются на надбровную и височную области, затуманивание взгляда. Болевые ощущения связаны с физическим сдавливанием нервных окончаний, расположенных в корне радужки. Также возникают радужные круги вокруг точечных источников света, что является следствием отека роговицы на фоне выраженного повышения внутриглазного давления и нарушения работы роговичного эпителия.
Вторичная глаукома
Вторичная глаукома может быть спровоцирована различными офтальмологическими и системными заболеваниями. В зависимости от первопричины выделяют несколько типов глаукомы:
1. Воспалительная и послевоспалительная.
- Постувеальная;
- Связанная со склеритом и кератитом;
- Возникающая на фоне гетерохромной увеопатии.
2. Факогенная глаукома.
- Факолитическая;
- Факотопическая;
- Факоморфическая.
3. Сосудистая глаукома:
- Флебогипертензивная;
- Неоваскулярная.
4. Дистрофическая глаукома:
- Гемолитическая;
- Связанная с системным амилоидозом;
- Возникшая в результате отслойки сетчатки;
- На фоне иридокорнеального эндотелиального синдрома.
5. Травматическая глаукома;
- Раневая;
- Контузионная;
- Радиационная;
- Ожоговая.
6. Послеоперационная глаукома:
- Афакическая;
- После оперативного лечения отслойки сетчатки;
- После операции кератопластики.
7. Неопластическая глаукома:
8. На фоне опухолевых образований орбиты, при эндокринном экзофтальме;
9. В результате внутриглазных новообразований.

Врожденная глаукома
Врожденная глаукома считается довольно редкой патологий. Чаще всего при этом имеется двусторонне поражение, выраженность которого может различаться. Заболеваемость среди мальчиков несколько выше, чем среди девочек. Развитие врожденного типа глаукомы связано с генетическими особенностями и аномалиями, заболеваниями или травмами ребенка в период внутриутробного развития, а иногда и в процессе родовой деятельности.
Обычно при врожденной глаукоме нарушается строение переднего угла глаза, которое может быть следствием заболеваний матери (сифилис, паротит, краснуха, полиомиелит, тиреотоксикоз, авитаминоз, интоксикация алкоголем).
Сроки (недели, месяцы, годы) проявления внутриглазной гипертензии зависят от уровня давления. Помимо атрофии зрительного нерва, отмечается увеличение размера глазного яблока, так как склера в детском возрасте относительно податлива. Такие изменения называют иногда гидрофтальмом (водянка глаза) или буфтальмом (бычий глаз).
У детей растяжима не только склера, но и роговица, однако в связи с ее неравномерностью, на фоне гидрофтальма могут образовываться небольшие разрывы, которые служат причиной помутнения вещества роговицы.
Симптомы и признаки врожденной глаукомы
При этом заболевании может заметно увеличиваться в размерах глазное яблоко, также возникает интенсивное слезотечение, светобоязнь. Это заставляет малыша жмуриться, тереть глаза, сжимать крепко веки. Такие малые симптомы должны заставить врача провести полное обследование ребенка. Все исследования в этом возрасте выполняются с применением общей анестезии. Это помогает уменьшить возбуждение малыша, устранить блефароспазм.
Лечение
При незначительных симптомах заболевания на начальных этапах лечения назначают специальные глазные капли, которые уменьшают уровень внутриглазного давления. В запущенных случаях, а также при среднетяжелом течении заболевания часто используют хирургические подходы (трабекулотомия, трабекулэктомия, гониотомия). Цель этих операций состоит в улучшении оттока внутриглазной жидкости, что, естественно приводит к снижению внутриглазного давления. Однако даже после успешно проведенной операции внутриглазное давление вновь может повышаться, поэтому такие пациенты требуют динамического наблюдения.
Инфантильная глаукома
При этом типе заболевания обязательным условием является раннее (в первые годы жизни) повышение внутриглазного давления. Причины инфантильной глаукомы сходня с врожденным типом. Однако внутриглазная гипертензия возникает несколько позже из-за относительно сформированного угла передней камеры глаза. Часто детская глаукома диагностируется как случайная находка при плановом осмотре, другими симптомами заболевания являются косоглазие и нарушение зрения. Лечение инфантильной глаукомы не отличается от других типов заболевания.
Ювенильная глаукома
Ювенильная глаукома проявляется в более старшем возрасте (в юношеском или старшем детском). Обычно у таких пациентов имеется недоразвитие переднего угла глаза. Лечение проводится с применением лазерной гониотомии. По клиническому течению и методикам лечения ювенильная глаукома не отличается от хронической открытоугольной глаукомы взрослых людей.
Первичная открытоугольная глаукома (ПОУГ)
Это заболевание является наиболее частым типом глаукомы у взрослых пациентов. При этом уровень внутриглазного давления увеличивается в результате нарушения оттока водянистой влаги. Причины включают блокаду шлеммова канала, дистрофию клеток трабекулы и интрасклеральных каналов. Обычно этот тип глаукомы имеет постепенное начало и протекает практически незаметно для пациента. С этим связано позднее обращение пациентов за медицинской помощью.
Жалобы, с которыми чаще всего обращается пациент, включают значительное снижение остроты зрения, появление радужных кругов около источников света, затуманивание зрения (временное или постоянное). Все эти симптомы связана с повышением внутриглазного давления. Чаще всего изменения при открытоугольной глаукоме можно обнаружить с обеих сторон, однако, выраженность их различная.
Глаукома с низким давлением
При нормотензивной глаукоме уровень внутриглазного давления остается на нормальном уровне или даже несколько снижен. Однако все типичные симптомы глаукомы появляются (поражение волокон зрительного нерва, специфические отклонения в полях зрения и т.д.). Эти изменения связаны с нарушением перфузионного давления и часто развиваются на фоне вегетососудистой дистонии по гипотоническому варианту.
Офтальмогипертензия глаза
В последние годы в офтальмологической практике появился новый диагноз: офтальмогипертензия. Он является проявлением внутриглазной гипертензии, не связанной с глаукомой. Термин этот является сложным и весьма неоднородным понятием. Офтальмогипертензия может быть эссенциальной, ложной или симптоматической.
При ложном варианте повышение давления связано с особенностью реакции глаза на тонометрию или же с индивидуальными особенностями пациента.
Причиной эссенцильной гипертензии является дисбаланс в гидродинамике глаза, связанный с возрастными изменениями. В частности, с возрастом нередко нарушается отток водянистой влаги, тогда как ее секреция сохраняется на высоком уровне. Чаще всего этот дисбаланс со временем выравнивается. Симптоматическая офтальмогипертензия сопровождается кратковременным или длительным повышением давления. При этом гипертензия является лишь симптомом другой патологии (увеит, глаукоматоциклический криз, кортикостероидная, токсическая, диэнцефальная, эндокринная гипертензия). При излечении основного заболевания, исчезает и внутриглазная гипертензия. Течение этой патологии обычно доброкачественное, то есть не приводит к поражению зрительного нерва. Однако в ряде случаев офтальмогипертензия может перейти в глаукому, в связи с чем, любое повышение внутриглазного давления должно рассматриваться как важнейший фактор риска развития глаукомы.
Источник

Описание
Основные
классификационные признаки
По механизму повышения
ВГД подразделяют на открытоугольную, закрытоугольную,
с дисгенезом угла передней камеры, с претрабекулярным блоком и с периферическим
блоком.
По уровню ВГД — на гипертензивную и нормотензивную, по степени поражения головки зрительного
нерва — на начальную, развитую, далеко зашедшую и терминальную, по течению
болезни — на стабилизированную и нестабилизированную.
По характеру поражения — на первичные и вторичные глаукомы.
Определенные
трудности возникают при разграничении первичной и вторичной глаукомы.
При первичной глаукоме патологические процессы, возникающие в УПК, дренажной системе глаза или в
головке зрительного нерва, предшествуют проявлению клинических симптомов, не
имеют самостоятельного значения. Они представляют собой лишь начальный этап
патогенетического механизма глаукомы.
При вторичной глаукоме патогенетические механизмы глаукомного процесса вызваны самостоятельными
заболеваниями. Они служат причинами глаукомы не всегда, а только в части
случаев. Таким образом, вторичная глаукома является побочным и необязательным
последствием других болезней.
Основные
типы глаукомы
Различают
три основных типа глаукомы: врожденную, первичную и вторичную.
Первый
тип глаукомы обусловлен врожденными дефектами развития угла передней камеры или
дренажной системы глаза. Если заболевание проявляется немедленно или вскоре
после рождения (до 3 лет), то его
называют инфантильной глаукомой, Однако при слабо выраженных дефектах развития
гипертензия глаза может долго не развиваться. В таких случаях заболевание
проявляется позднее, в детском или юношеском возрасте (ювенильная глаукома).
Определенные
трудности возникают при разграничении первичной и вторичной глаукомы. Принято
считать, что при первичной глаукоме внутриглазное давление повышается без
какого-либо предшествующего органического поражения глаза. Вторичная же
глаукома является следствием такого заболевания. С этим нельзя согласиться
полностью.
При
первичной глаукоме дистрофические процессы в некоторых тканях глаза
предшествуют возникновению заболевания и служат причиной повышения
офтальмотонуса. Отличие первичной глаукомы от вторичной глаукомы заключается в
том, что при первой форме заболевания изменения в глазу, предшествующие
глаукоме, не имеют самостоятельного значения. Они представляют собой лишь часть
патогенетического механизма глаукомы. Их дальнейшее развитие приводит к
повышению офтальмотонуса.
При
вторичной глаукоме изменения в глазу нельзя рассматривать только как часть
патогенетического механизма глаукомы. Они вызваны самостоятельными, не зависящими
от глаукомы заболеваниями. Эти заболевания служат причиной глаукомы не всегда,
а лишь в части случаев. Таким образом, вторичная глаукома является побочным и
не обязательным последствием других болезней.
Врожденные
глаукомы
Симптомы
глаукомы могут появляться вскоре после рождения или им предшествует
продолжительный латентный период. В связи с этим различают врожденную, инфантильную и
ювенильную первичные глаукомы.
Врожденная
глаукома или гидрофтальм проявляется в первые
три года жизни ребенка, наследственность рецессивная (возможны и спорадические
случаи). В основе патогенеза заболевания лежит дисгенез угла передней камеры и
повышение ВГД. Клинические симптомы многообразны: светобоязнь, слезотечение,
блефароспазм, увеличение размеров глаза, отек роговицы и увеличение ее
размеров, атрофия диска зрительного нерва с экскавацией.
Инфантильная
глаукома возникает у детей в возрасте 3-10 лет, наследственность и патогенез
такие же, как и при простой врожденной глаукоме, внутриглазное давление
повышено, размеры роговицы, и глаза не изменены, экскавация диска зрительного
нерва увеличивается по мере прогрессирования глаукомы.
Ювенильная
глаукома возникает в возрасте 11 -35 лет, наследственность связана с
нарушениями в хромосоме 1 и TIGR, в
патогенезе заболевания ведущая роль принадлежит трабекулопатии и/или
гониодисгенезу. ВГД повышено, изменения диска зрительного нерва и зрительных
функций протекают по глаукомному типу.
Сочетанная
врожденная форма глаукомы, при которой глаукома
может сочетаться с другими врожденными аномалиями, включая микрокорнеа,
склерокорнеа, аниридию, персистирующее первичное стекловидное тело,
периферический или центральный мезодермальный дисгенез (синдромы Ригера,
Франк-Каменецкого, аномалия Питерса), гомоцистонурию, синдром Марфана, Маркезани,
Лоу, фиброматоз Стюрж — Вебера, нейрофиброматоз, хромосомные нарушения.
Первичные
открытоугольные глаукомы
Эта
группа включает в себя 4нозологические формы:
- первичную открытоугольную глаукому;
- псевдоэксфолиативную открытоугольную
глаукому; - пигментную глаукому;
- глаукому нормального давления.
Первичная
открытоугольная глаукома возникает у лиц старше35 лет. В основе патогенетических
механизмов лежат трабекулопатия и функциональный каналикулярный блок, повышение
ВГД. В результате этого наступают характер¬ные для глаукомы изменения в диске
зрительного нерва, сетчатке и зрительных функциях.
Псевдоэксфолиативная
открытоугольная глаукома связана с
псевдоэксфолиативным синдромом, развивается в пожилом или старческом возрастах,
характеризуется отложениями эксфолиативного материала в переднем сегменте
глаза, трабекулопатией, каналикулярным блоком, повышением ВГД и глаукоматозными
изменениями в диске зрительного нерва, сетчатке и в состоянии зрительных
функций.
Пигментная
глаукома возникает в молодом и среднем возрасте
у лиц с синдромом пигментной дисперсии, нередко сочетается с простой формой
первичной открытоугольной глаукомы. Для этой формы глаукомы характерны глубокая
передняя камера, открытый УПК с интенсивной пигментацией трабекулы, западение
корня радужки и ее диспигментация, выявляемая при трансиллюминации, отложение
пигментных гранул на задней поверхности роговицы (веретено Крукенберга),
возможна спонтанная стабилизация глаукомного процесса.
Гпаукома
нормального (низкого) давления проявляется у лиц
старше 35 лет. ВГД находится в пределах нормальных значений, но снижен уровень
индивидуального тВГД (глаукома псевдонормального давления по В.В.Волкову),
изменения в диске зрительного нерва, сетчатке и зрительных функциях,
характерные для глаукомы. Заболевание часто сочетается с сосудистой
дисфункцией, артериальной гипотонией, мигренью, сосудистыми спазмами,
симптомами вертебробазилярной или каротидной недостаточности кровообращения.
Первичные
закрытоугольные глаукомы
Они
представлены следующими патогенетическими формами первичной закрытоугольной
глаукомы:
- закрытоугольная глаукома со зрачковым
блоком; - закрытоугольная глаукома с плоской
радужкой; - «ползучая» закрытоугольная глаукома;
- закрытоугольная глаукома с витреохрусталиковым
блоком.
Первичная
закрытоугольная глаукома со зрачковым блоком возникает у лиц среднего или пожилого возраста, протекает в форме острых или
подострых приступов с переходом в дальнейшем в хроническую форму из-за
образования гониосинехий. Для этой формы глаукомы характерны факторы риска,
такие как гиперметропия, мелкая передняя камера, узкий угол передней камеры,
крупный хрусталик, тонкий корень радужки.
Зрачковый
блок, возникающий при умеренном расширении зрачка, приводит к выпячиванию корня
радужки и блокаде угла передней камеры. Иридэктомия купирует приступ и
предупреждает как возникновения новых приступов, так и переход первичной
закрытоугольной глаукомы в хроническую форму.
Первичная
закрытоугольная глаукома с плоской радужкой также имеет сначала острое, а затем хроническое течение. Факторами риска, кроме
отмеченных выше, служат утолщенный корень радужки, переднее положение цилиарной
короны и основания радужки. Приступы возникают в результате блокады угла
передней камеры утолщенной прикорневой складкой радужки при расширении зрачка.
Иридэктомия не всегда предупреждает развитие приступов при этой форме
закрытоугольной глаукомы.
«Ползучая»
первичная закрытоугольная глаукома протекает как
хроническое заболевание, без приступов: сращение периферии радужки с передней
стенкой угла передней камеры происходит постепенно. Причины облитерации угла
передней камеры не установлены.
Закрытоугольная
глаукома с витреохрусталиковым блоком может носить
первичный характер, но чаще развивается после антиглаукоматозных операций.
Факторы риска такие же, как и при первичной закрытоугольной глаукоме с плоской
радужкой, но анатомические особенности выражены в большей степени.
Водянистая
влага поступает не только в заднюю камеру, но и в стекловидное тело,
иридохрусталиковая диафрагма смещается кпереди, возникает витреохрусталиковый
блок на уровне цилиарной короны и угла передней камеры. Заболевание носит
характер перманентного острого приступа (glaucoma maligna).
Вторичные
глаукомы
Для
них характерно большое разнообразие этиологических факторов, патогенетических
механизмов и клинических проявлений. Ниже приведены наиболее частые причины
возникновения и клинические формы вторичной глаукомы.
Воспалительная
глаукома развивается в процессе воспаления или
после его окончания при кератитах, рецидивирующих эписклеритах, склеритах и
увеитах. Болезнь протекает по типу хронической открытоугольной глаукомы при
распространенном поражении эписклеральных сосудов и дренажной системы глаза,
или закрытоугольной глаукомы в результате образования задних синехий, сращения
и заращения зрачка и гониосинехий.
Факогенная
глаукома представлена тремя видами:
факотопической, факоморфической и факолитической.
Факотопическая
глаукома связана с вывихом хрусталика в
стекловидное тело или в переднюю камеру глаза. В последнем случае заболевание
протекает по типу закрытоугольной глаукомы, и удаление хрусталика является
обязательной процедурой.
Факоморфическая
глаукома возникает вследствие набухания
хрусталиковых волокон при незрелой возрастной или травматической катаракте.
Объем хрусталика увеличивается, возникает относительный зрачковый блок. В
глазах с узким УПК развивается острый или подострый приступ вторичной
закрытоугольной глаукомы. Экстракция катаракты (с предварительным
медикаментозным снижением ВГД) может привести к полному излечению больного от
глаукомы.
Факолитическая
глаукома развивается в глазах с перезрелой
катарактой. Крупные белковые молекулы выходят из хрусталика через измененную
переднюю капсулу и вместе с макрофагами забивают трабекулярный фильтр.
Клинически заболевание напоминает острый приступ глаукомы с выраженным болевым
синдромом, гиперемией глазного яблока и высоким уровнем ВГД. Лечение
заключается в экстракции катаракты с предварительным лекарственным снижением
ВГД.
Сосудистая
глаукома включает в себя две
клинико-патогенетические формы: неоваскулярную
и флебогипертензивную.
Неоваскулярная
глаукома возникает как осложнение гипоксических
заболеваний сетчатки, особенно пролиферативной диабетической ретинопатии и
ишемической формы окклюзии центральной вены сетчатки. Новообразованные сосуды,
возникающие сначала у зрачкового края радужки, распространяются затем по ее
передней поверхности на структуры угла передней камеры.
В
результате рубцового сморщивания новообразованной фиброваскулярной ткани
наступает частичная или полная облитерация угла передней камеры. Клиническая
картина неоваскулярной глаукомы, кроме рубеоза радужки, нередко включает в себя
болевой синдром, инъекцию сосудов эписклеры, отек роговицы и внутриглазные
кровоизлияния (гифема, гемофтальм, геморрагии сетчатки).
Флебогипертензивная
глаукома возникает в результате стойкого
повышения давления в эписклеральных венах глаза. В клинической картине болезни
обращает на себя внимание выраженное расширение и извитость эписклеральных вен,
заполнение кровью склерального синуса. Эта форма глаукомы может возникать при
синдроме Стюржа-Вебера, каротидно-кавернозном соустье, отечном эндокринном
экзофтальме, новообразованиях орбиты, при медиастинальном синдроме и
идиопатической гипертензии эписклеральных вен.
Дистрофическая
глаукома. В эту группу отнесены те формы
вторичной глаукомы, в происхождении которых решающую роль играют заболевания
дистрофического характера.
Иридокорнеальный
эндотелиальный синдром проявляется неполноценностью
эндотелия роговицы, атрофией радужки, образованием тонкой мембраны, состоящей
из эндотелия и десцеметоподобной оболочки, на структурах угла передней камеры и
на передней поверхности радужки.
Рубцовое
сокращение мембраны приводит к частичной облитерации угла передней камеры, к
деформации и смещению зрачка, вывороту пигментного листка в зрачковой зоне,
растяжению радужки и образованию в ней щелей и отверстий. ВГД повышается
вследствие нарушения оттока водянистой влаги из глаза.
Поражается
обычно только один глаз. В
группу дистрофических глауком относят также случаи стойкого повышения ВГД при
регматогенной отслойке сетчатки, при первичном, системном амилоидозе и при
обширных внутриглазных кровоизлияниях.
Травматическая
глаукома может быть вызвана механическим, химическим и
радиационным повреждением глаза. Причины повышения ВГД неодинаковы в разных
случаях: внутриглазные геморрагии (гифема, гемофтальм), повреждение структур
угла передней камеры, блокада дренажной системы глаза сместившимся хрусталиком
или продуктами его распада, химическое или радиационное повреждение эпи — и
интрасклеральных сосудов, последствия травматического увеита. Глаукома
возникает в различные сроки после травмы, иногда даже через несколько лет, как
это имеет место при травматической рецессии УПК.
Послеоперационная
глаукома. Операции на глазном яблоке и орбите
могут осложниться временным или постоянным повышением ВГД. Наиболее часто
причиной послеоперационной глаукомы служит экстракция катаракты (афакическая
глаукома), кератопластика, операции при отслойке сетчатки Послеоперационная
глаукома может быть, как открыто — так и закрытоугольной. В отдельных случаях
возможно возникновение вторичной злокачественной глаукомы (с
витреохрусталиковым блоком).
Неопластическая
глаукома возникает как осложнение внутриглазных
или орбитальных новообразований. Причинами повышения ВГД служат блокада угла
передней камеры опухолью, отложение продуктов распада опухолевой ткани в
трабекулярном фильтре, образование гониосинехий. Глаукома может возникнуть и
при заболеваниях орбиты как следствие повышения давления в орбитальных,
внутриглазных и эписклеральных венах.
Стадии
глаукомы
Разделение
непрерывного глаукомного процесса на 4стадии носит условный характер. В диагнозе стадии обозначаются римскими цифрами
от I — начальной до IV — терминальной. При этом принимаются
во внимание состояние поля зрения и диска зрительного нерва.
Стадия I (начальная) — границы поля зрения нормальные, но есть небольшие изменения в парацентральных
отделах поля зрения. Экскавация диска зрительного нерва расширена, но не
доходит до края диска.
Стадия II (развитая) — выраженные изменения поля зрения в парацентральном отделе в сочетании с его
сужением более чем на 10° в верхнее
— и/или в нижненосовом сегментах, экскавация диска зрительного нерва расширена,
но не доходит до края диска, носит краевой характер.
Стадия III (далекозашедшая) — граница поля зрения концентрически сужена и в одном или более сегментах
находится менее чем в 15° от точки
фиксации, краевая субтотальная экскавация диска зрительного нерва расширена, но
не доходит до края диска.
Стадия IV (терминальная) — полная потеря зрения или сохранение светоощущения с неправильной проекцией.
Иногда сохраняется небольшой островок поля зрения в височном секторе.
Уровень
внутриглазного давления
При
постановке диагноза используют следующие градации уровня ВГД:
- A — ВГД в
пределах нормальных значений (Ро < 22
мм рт.ст.), - B — умеренно
повышенное ВГД (Ро < 33 мм рт.ст.)
и - С — высокое
давление (Ро > 32 мм рт.ст.).
Динамика
глаукомного процесса
Различаютстабилизированную и нестабилизированнуюглаукому. В первом случае при продолжительном наблюдении за больным (не менее 6 месяцев) не обнаруживают ухудшения в
состоянии поля зрения и диска зрительного нерва, во втором — такие изменения
регистрируют при повторных исследованиях. При оценке динамики глаукомного
процесса принимают во внимание также уровень ВГД и его соответствие целевому
давлению.
Гипертензия
глаза
В
последние годы широкое распространение получил диагноз «гипертензия глаза». Его
устанавливают в тех случаях, когда выявляют повышение ВГД неглаукоматозного
характера. Глазная гипертензия — сложное и неоднородное понятие. Различают
ложную, эссенциальную и симптоматическую офтальмогипертензию.
Ложная
гипертензия связана с устойчивой повышенной
реактивностью обследуемого на тонометрию или высоким индивидуальным уровнем
ВГД.
Эссенциальная
гипертензия обусловлена дисбалансом возрастных
изменений в гидродинамике глаза. Возрастное ухудшение оттока водянистой влаги
не сбалансировано такими же изменениями ее секреции. Во многих случаях этот
дисбаланс постепенно выравнивается.
Симптоматическая
гипертензия представляет собой кратковременное или
длительное повышение внутриглазного давления, являющееся лишь симптомом другого
заболевания. Если основное заболевание излечивают, то офтальмотонус
нормализуется.
К
симптоматической гипертензии относят глаукомоциклические кризы, увеиты с
гипертензией, а также повышение офтальмотонуса, вызванное нарушением активной
регуляции внутриглазного давления вследствие интоксикации, диэнцефальных и
эндокринных расстройств, длительного введения некоторых гормонов в больших
дозах.
Для
офтальмогипертензий характерно доброкачественное течение без поражения
зрительного нерва. Вместе с тем в части случаев возможен переход гипертензии в
глаукому, поэтому офтальмогипертензию следует рассматривать как один из
факторов риска.
Основная
классификационная схема (табл. 1) содержит четыре рубрики: форма заболевания,
стадия, состояние ВГД, динамика зрительных функций, в основном поля зрения.
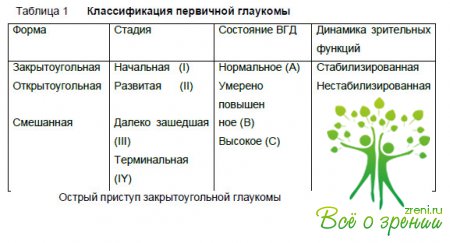
Для
сокращения записей в истории болезни можно использовать цифровые и буквенные
обозначения и не указывать, что глаукома первичная.
Полный
диагноз: «Первичная закрытоугольная развитая нестабилизированная глаукома с
умеренно повышенным внутриглазным давлением», сокращенный диагноз:
«Закрытоугольная нестабилизированная глаукома 2В». Если данных о динамике
зрительных функций недостаточно, то диагноз сокращается до двух слов:
«Закрытоугольная глаукома IIB».
Полный
диагноз: «Первичная открытоугольная далекозашедшая не стабилизированная
глаукома с нормальным внутриглазным давлением, сокращенный диагноз:
«Открытоугольная нестабилизированная глаукома III A». Последний диагноз может
быть установлен при так называемой глаукоме с низким давлением.
Дополнительная
классификационная схема, рекомендуемая к использованию в специализированных
офтальмологических учреждениях, предусматривает выделение, кроме основных форм
первичной глаукомы, их разновидностей, а также ориентировочную оценку места
основного сопротивления оттоку водянистой влаги из глаза (табл. 2).
Источник


