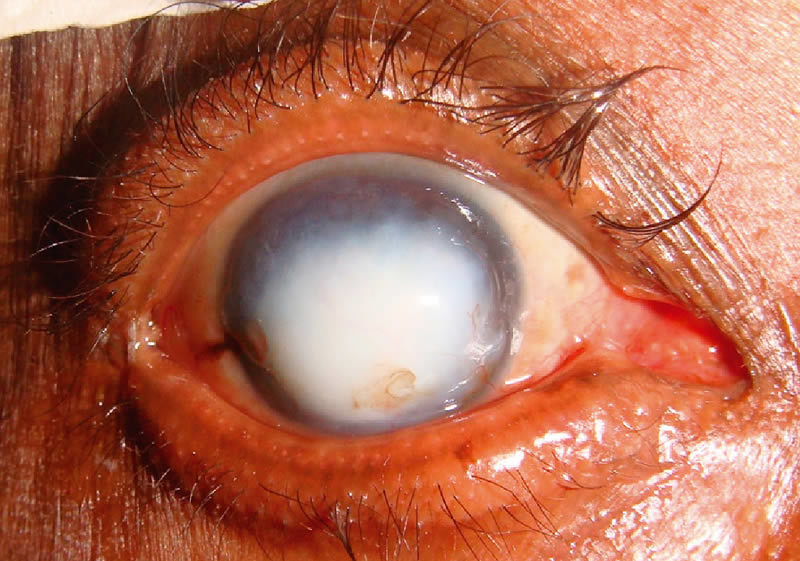
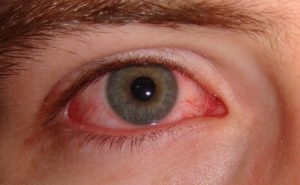
Проникающее ранение роговицы глаза операция
Тактика при ранениях роговицы. Операция
Хирургические вмешательства при роговичных, роговично-склеральных, склеральных ранениях и разрывах глаза требуют сходных предоперационных действий. После обработки (с целью обеспечения стерильности) глаза, тщательно избегая при этом чрезмерного давления на глазное яблоко, его осматривают при помощи операционного микроскопа и разрабатывают хирургическую стратегию. Целями первичной хирургической обработки открытых травм глаза, будь то разрыв, проникающее ранение или перфорация (сквозное ранение), являются:
1. Закрытие травмы глаза с минимальным вмешательством;
2. Репозиция или удаление выпавшего внутриглазного содержимого;
3. Осмотр глаза для выявления нераспознанных повреждений;
4. Снижение риска развития эндофтальмита и повышение шансов функциональной реабилитации путем оптимального восстановления структурной целостности глаза.
Сначала восстанавливают глаз в местах явных ранений или разрывов, обычно начиная с переднего отрезка по направлению к заднему отрезку. Подробное описание хирургического восстановления при различных видах повреждений изложено ниже.
Операция при ранениях роговицы
Небольшую рану роговицы, с чистыми, хорошо сопоставляющимися краями, без ущемления радужки и других внутриглазных повреждений, можно закрыть при помощи цианоакрилового клея. Это эффективный способ герметизации раны, который может быть применен вне операционной. В нашей практике наблюдалось небольшое количество подобных ранений. Ключевым моментом при использовании данной методики является равномерное нанесение клея на рану. Мы используем для нанесения клея набор, состоящий из ватного тампона, бацитрациновой мази и фильтровальной бумаги или хирургической салфетки. Мягко нажимая на роговицу этим аппликатором, клей равномерно распределяют от края до края раны.
После удаления фильтровальной бумаги или хирургической салфетки на глаз помещают контактную линзу и назначают антибиотики для местного применения. Обязательно осуществляют наблюдение, чтобы убедится, что клей располагается на нужном месте, и инфекционные осложнения отсутствуют.
Для больших по размеру или осложненных роговичных ранений требуется хирургическое вмешательство. Сначала выполняют лимбальный парацентез. Через созданное отверстие вводят вязкий вискоэластик (предпочтителен, поскольку более легко удаляется из передней камеры без применения больших усилий или вакуума), который стабилизирует переднюю камеру, оттесняет радужку от раны, а также защищает роговичный эндотелий и хрусталик.
При выполнении этой процедуры следует избегать избыточного введения вискоэластического препарата, особенно при подозрении на наличие разрыва в заднем сегменте. Затем через парацентезный разрез вводят шпатель или канюлю для высвобождения ущемленной радужки или разрыва спаек. Также для ирригации раны и высвобождения ущемленной радужки можно использовать сбалансированные солевые растворы. Если сосудистая оболочка не вправляется или выявлен ее некроз, может потребоваться ее иссечение. Убедившись, что в ране нет сосудистой оболочки, на рану начинают накладывать швы. Для роговичных ранений рекомендуют 10/0 нейлоновый шов, который накладывают, начиная с центра.
Швы должны захватывать 75—90% глубины, что оптимально для заживления раны и снижает риск инфекционных осложнений. Длинные стежки вызывают меньший послеоперационный астигматизм по сравнению с короткими, тугими стежками. Нейлоновые швы ротируют и погружают после герметизации раны и восстановления адекватного ВГД. При завершении операции вискоэластик аккуратно вымывают из передней камеры.
После первичной хирургической обработки роговичных ранений переходят, при необходимости, к дальнейшему осмотру глаза. По окончании вмешательства субконъюнктивально вводят стероиды и антибиотики. Перед наложением повязки можно местно инсталлировать антибиотики либо комбинацию антибиотиков и стероидов в каплях или нанести мазь.
Клинический случай: ранение роговицы. 38-летний латиноамериканец работал на своей машине, когда почувствовал, как что-то ударило его в левый глаз. Защитных очков на нем не было. Он мгновенно ощутил дискомфорт и снижение зрения. Вначале он был осмотрен в кабинете неотложной помощи. Там было проведено обследование, включая КТ, которое не выявило наличия внутриглазного инородного тела. Пациент был направлен для дальнейшего обследования и лечения.
При поступлении острота зрения пациента составляла 20/20 на правый глаз и движения руки у лица — на левый. Относительный афферентный зрачковый дефект не был выявлен. Полное обследование правого глаза, включая осмотр глаза с фундус-линзой, не выявило патологических изменений. При осмотре левого глаза с помощью щелевой лампы было выявлено обширное ранение роговицы L-формы с пролапсом сосудистой оболочки и 80% гифемой. Измерение ВГД было отложено. Радужка, хрусталик и задний сегмент глаза просматривались плохо из-за гифемы и пролапса сосудистой оболочки. Ультразвуковое сканирование в В-режиме показало диффузное истончение дна со складками склеры, помутнения в стекловидном теле снизу, смещение хрусталика кзади и кровоизлияние. Разрывов или отслойки сетчатки не было выявлено.
Пациент был направлен в больницу, где получал антибиотики внутривенно и был иммунизирован против столбняка. После получения согласия пациенту было проведено хирургическое вмешательство с ушиванием раны роговицы и репозицией сосудистой оболочки. Антибиотики интравитреально не вводились. Первую неделю после операции пациент получал ванкомицин и тобрамицин местно. Симптомов эндофтальмита не было. Ранение роговицы было адекватно восстановлено.
После первичной хирургической обработки у пациента наблюдалось диффузное кровоизлияние в стекловидном теле, при проведении В-сканирования выявлена верхняя отслойка сетчатки. Пациент был проконсультирован витреоретинальным хирургом, после чего была проведена повторная операция для извлечения хрусталика и устранения отслойки сетчатки. Через месяц (перед удалением швов) при осмотре переднего сегмента отмечены хорошо заживающий рубец роговицы, обширный дефект радужки с височной стороны и афакия. Сетчатка прилегла, и зрение пациента с коррекцией составляло 20/30 (с жесткой газопроницаемой контактной линзой).
— Также рекомендуем «Тактика при ранениях склеры. Операции»
Оглавление темы «Травмы и ранения глаза»:
- Травматическая невропатия зрительного нерва. Обследование, диагностика
- Лечение травматической невропатии зрительного нерва. Принципы, прогноз
- Орбитальные геморрагии и синдром компрессии орбиты. Диагностика
- Лечение орбитальных геморрагий и синдрома орбитальной компрессии. Принципы
- Травматическое повреждение глазодвигательных мышц. Диагностика, лечение
- Открытые травмы глаза. Частота, обследование
- Подготовка к операции при открытых травмах глаза. Рекомендации
- Тактика при ранениях роговицы. Операция
- Тактика при ранениях склеры. Операции
- Тактика при разрыве глаза. Операции
Источник
Проникающие травмы глаз относятся к тяжелым травмам органа зрения, ведущим к стойкому снижению или полной потере зрения.
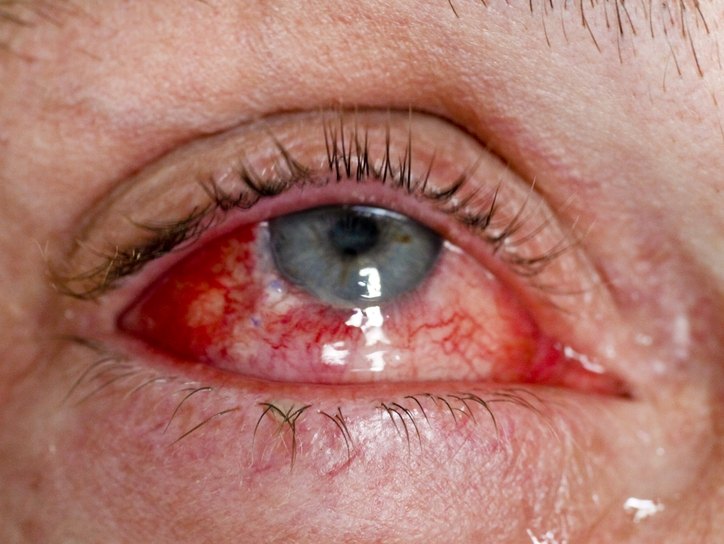
Проникающие травмы глаз относятся к тяжелым травмам органа зрения, поскольку нередко сопровождаются инфицированием, ранением и выпадением внутренних структур глаза.
Причиной травм являются, как правило, острые предметы, такие как нож, гвоздь, осколки стекла и т.д.
В отдельную группу – в связи с тяжестью травмы и нередко сопутствующими опасными для жизни повреждениями – выделяют огнестрельные ранения глаз.
По расположению проникающие раны делят на:
- роговичные (затрагивающие только роговицу)
- склеральные (затрагивающие только склеру)
- корнеосклеральные (переходящие с роговицы на склеру)
Форма и размер раны, а также объем повреждения, зависят от вида, скорости и размера травмирующего предмета. 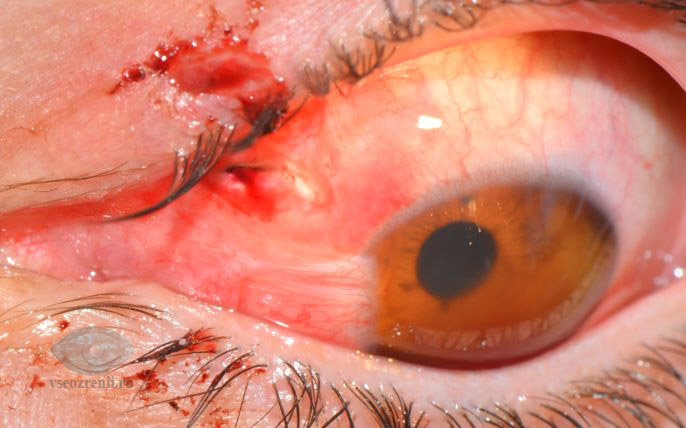
Изолированные раны роговицы или склеры встречаются крайне редко. Намного чаще при ранениях затрагиваются структуры, лежащие глубже – происходит выпадение оболочек и стекловидного тела, внутриглазные кровоизлияния из поврежденных сосудов, ранение хрусталика, сетчатки и т.д.
Диагностика травмы глаза
Центральное место в диагностике занимает осмотр с помощью щелевой лампы. В сомнительных случаях, когда сложно точно оценить глубину раны роговицы, проверяют наличие подтекания жидкости из глаза с помощью специальной краски (раствор флуоресцеина) при большом увеличении. 
Более детальную информацию о состоянии орбиты и структур глазного яблока при снижении прозрачности оптических сред глаза позволяет получить ультразвуковое исследование (УЗИ). Всем пациентам с проникающими ранами глаза проводится рентгенография чтобы исключить наличие внутриглазного инородного тела.
Принципы лечения
Все проникающие ранения подлежат срочной хирургической обработке.
Все проникающие ранения подлежат срочной хирургической обработке. Операция направлена на восстановление анатомической целостности глаза и ликвидацию входных ворот инфекции. Если выпавшие внутренние оболочки пострадали несущественно, то их вправляют обратно. Помутневший травмированный хрусталик, как правило, удаляют, поскольку он провоцирует развитие воспаления и повышение внутриглазного давления. 
Ставить ли искусственный хрусталик сразу, т.е. при хирургической обработке проникающего ранения и удалении травматической катаракты? Этот вопрос решается индивидуально и зависит от состояния поврежденного глаза и самого пациента, объема травмы и выраженности воспаления внутри глаза. Если риск получения осложнений большой (что бывает достаточно часто), то имплантацию хрусталика откладывают на несколько месяцев.
После операции необходима профилактика инфекционного процесса, которая подразумевает внутривенные и внутримышечные уколы, уколы рядом с глазом и длительное закапывание противовоспалительных и антибактериальных препаратов. При необходимости проводится прививка от столбняка.
Швы с роговицы снимают через 1,5-3 месяца (в зависимости от размера, расположения раны и течения постоперационного периода). Со склеры швы не снимают (они закрыты конъюнктивой).
Последствия проникающих травм
Последствия травм глаза зависят не только от объема травмы, но и от сроков обращения.
Проникающие травмы очень редко проходят бесследно. Госпитализация в стационар и хирургическая обработка ранения обязательны. Последствия зависят как от объема травмы, так и от сроков обращения.
При заживлении ран роговицы изменяется ее кривизна, возникают непрозрачные или полупрозрачные рубцы, снижающие остроту зрения при их центральном положении; практически при любом расположении роговичной и корнеосклеральной раны развивается более или менее выраженный астигматизм. 
Анатомические изменения структур переднего отрезка глаза могут способствовать повышению внутриглазного давления и развитию вторичной глаукомы.
Ранения радужки могут быть причиной двоения, ослабления диафрагмальной функции зрачка.
Ранение сетчатки часто сочетается с кровоизлиянием в стекловидное тело. В результате процессов рубцевания возможно формирование отслойки сетчатки. Все это требует хирургического и лазерного лечения, объем и сроки которого определяются индивидуально в каждом случае.
Патогенные микроорганизмы, попавшие через рану внутрь глаза, могут привести к развитию сильнейшего инфекционного процесса (эндофтальмита), крайне опасного для глаза. В подобных случаях проводится общая и местная антибактериальная, противовоспалительная терапия, возможно и хирургическое вмешательство (витрэктомия).
Симпатическая офтальмия
В процессе эмбриональной закладки тканей орган зрения изолируется и в норме наша иммунная система даже не подозревает о его существовании. Но после тяжелых травм, сопровождающихся неоднократными хирургическими вмешательствами, антигены глаза попадают в кровь и, естественно, воспринимаются как чужие. Поскольку иммунная система чужаков не терпит, в ответ развивается СИМПАТИЧЕСКАЯ ОФТАЛЬМИЯ – мощная воспалительная (аутоагрессивная, т.е. направленная на собственные ткани) реакция. 
Наличие симпатической офтальмии подтверждается специальными иммунологическими анализами крови.
Коварность симпатической офтальмии в том, что воспалительный процесс начинается не только в ранее травмированном глазу, но также и в парном, здоровом. Наличие симпатической офтальмии подтверждается специальными иммунологическими анализами крови. Состояние это очень серьезное, требует активного лечения, нередко в условиях стационара. Иногда, несмотря на все проводимые мероприятия, остановить воспаление не удается и, для сохранения парного глаза, приходится удалять ранее травмированный.
Источник
Техника операции при проникающем ранении глаз. Рекомендации
Ушивание травматического отверстия. Любые видимые раны роговицы или склеры должны быть ушиты перед выполнением витрэктомии. Непрерывный шов с помощью монофиламентной нейлоновой нити помогает равномерно распределить напряжение, является эластичным, хорошо переносится и может быть быстро наложен.
Шов, выполненный шелковой нитью, не обладает достаточной эластичностью, и его наложение приводит к подтеканию через хирургическую рану во время витрэктомии, швы из рассасывающегося шовного материала являются неэластичными и временными. Узловые швы могут стать причиной развития полосатой кератопатии, и для их наложения требуется гораздо больше времени.
Более тонкий шовный материал (№10-0) используется для ушивания центральной зоны роговицы, 9-0 — для параоптической зоны роговицы и 8-0 — для периферических областей роговицы или склеры.
При принятии решения о проведении хирургического лечения необходимо руководствоваться соображениями предотвращения пролапса тканей. При выпадении жизнеспособных радужной оболочки или цилиарного тела вследствие свежей травмы можно осуществить их орошение и репозицию, в то время как любые признаки инфицирования или некроза этих тканей являются показанием к их иссечению.
Ретинопексию не следует выполнять кпереди от зубчатой линии, она показана только для блокирования разрывов сетчатки, расположенных кзади от зубчатой линии. Чрезмерная ретинопексия и ретинопексия без наличия показаний к ее проведению приводит к увеличению активности процесса клеточной пролиферации и воспалению, являющихся следствием травмы. Эндоскопическая лазерная ретинопексия должна выполняться только вокруг разрывов, выявленных в ходе витрэктомии.
Зондирование при наличии задних проникающих ранений необходимо выполнять только тогда, когда можно избежать давления на глазное яблоко, иначе может произойти пролапс СТ и сетчатки. Если витрэктомия выполняется первой, то можно определить локализацию раны, в таких случаях витре-альную полость после завершения витрэктомии можно осушить и заполнить воздухом (газовоздушной смесью), а затем ушить рану, что является необходимым в редких случаях.
В большинстве случаев задних проникающих ранений рана закрывается спонтанно, а ее ушивание не приводит к уменьшению риска развития связанной с ней клеточной пролиферации. Ретинопексия увеличивает вероятность клеточной пролиферации, и ее следует избегать.

Конъюнктивальные разрезы при проникающем ранении глаза
Авторы статьи в настоящее время используют 25G бесшовную методику витрэктомии во всех случаях травм и выполняют разрезы конъюнктивы только для ушивания дефектов склеры и для расширения верхневисочного порта до диаметра в 20G и более, если необходимо удалить крупное инородное тело.
Склеростомы при проникающем ранении глаза
Склеростомы для введения витреоретинальных инструментов, инфузионной канюли и эндоосветителя обычно выполняются на расстоянии 3 мм от лимба, если хрусталик был удален, или 4 мм, если глаз факичный. С особой осторожностью следует подходить к выполнению склеростомы для инфузионной канюли, чтобы избежать хориоидальной инфузии при выполнении витреального вмешательства при травмах глазного яблока, так как в этих случаях часто присутствует гипотония и отек хориоидеи.
Склеростома, через которую будет удаляться ИОИТ, обычно выполняется в верхневисочном квадранте, после выполнения витрэктомии ее следует расширить с помощью одноразового или многоразового склеротомического ножа с алмазным напылением.
Удаление хрусталика при проникающем ранении глаза
Если хрусталик прозрачный, необходимо приложить все усилия для его сохранения, за исключением случаев, когда интраокулярные инородные тела (ИОИТ) очень большого размера и его необходимо удалять транслимбально. Часто небольшие локализованные травматические катаракты не прогрессируют и, следовательно, их можно не удалять хирургическими методами.
Витреоретинальные инструменты должны быть использованы для выполнения передней витрэктомии, если стекловидное тело (СТ) вышло в переднюю камеру или капсульный мешок. С помощью аспирационного фрагментатора можно быстрее выполнить ленсэктомию, чем с помощью витреоретинальных инструментов, но его никогда не следует использовать для удаления СТ. Если СТ вышло в капсульный мешок, оно должно быть удалено с помощью витреорстинальных инструментов, а ленсэктомия выполнена с помощью фрагментатора. В большинстве случаев капсула хрусталика должна быть удалена с помощью концезахватывающего пинцета или пинцета с алмазным напылением на рабочей поверхности.
Витрэктомия при проникающем ранении глаза
При наличии интраокулярных инородных тел (ИОИТ) СТ может быть прозрачным или могут присутствовать значительные кровоизлияния в витреальную полость, однако в обоих случаях СТ должно были свободны. Противоположная участку расширения периферическая сторона склеростомы стабилизируется браншами пинцета.
При использовании данной техники во время расширения склеростомы пинцетом можно продолжать удерживать захваченное ПОИТ и нет необходимости расширять склеростому до большого размера, что может привести к подтеканию из раны внутриглазной жидкости во время выполнения процедуры.
Цилиндрические инородные тела. Длинные ПОИТ цилиндрической формы и малого диаметра, например, кусочек проволоки, часто располагаются по касательной к поверхности сетчатки. При их подъеме они ориентированы почти перпендикулярно ручкам пинцета и для их удаления в таком положении необходимо слишком сильно расширять склеростому. Поэтому в таких случаях лучше использовать бимануальную технику, перехватить ПОИТ вторым пинцетом, изменить его расположение на перпендикулярное поверхности сетчатки и затем удалить.
Крупные инородные тела. Если при подъеме инородного тела в передний отдел витреальной полости становится очевидным, что оно слишком большое, чтобы быть удаленным через плоскую часть цилиарного тела, можно удалить его транслимбально. Захваченное инородное тело не должно быть потеряно, пока хирург производит удаление хрусталика с помощью аспирирующего фрагментатора, удерживаемого другой рукой. Сначала МВР-лезвием выполняется лимбальный разрез, подобный используемым при хирургическом удалении катаракты. Для профилактики гипотонии проводят инфузию ССР, но, если зрачок расширен и иридэктомия не показана, инфузионную систему необходимо выключить сразу после расширения раны, чтобы предотвратить пролапс радужки.
Если показана иридэктомия, то индуцированный инфузией пролапс радужки может облегчить ее выполнение ab externo с использованием одной руки хирурга. После того как разрез расширен в достаточной степени, ИОИТ проводится ретроградно через хирургическую рану и удаляется с помощью второго пинцета через лимбальный разрез. Рана ушивается непрерывным швом с помощью нейлоновой нити №8-0.
Инкапсулированные инородные тела. Для безопасного удаления инкапсулированного инородного тела нужно рассечь фиброзную капсулу. Первоначально должна быть выполнена витрэктомия и устранены все тракции в области локализации ИОИТ. Разрез капсульного мешка выполняется 20G ножницами. Крестообразный разрез позволяет полностью освободить инородное тело перед его удалением.
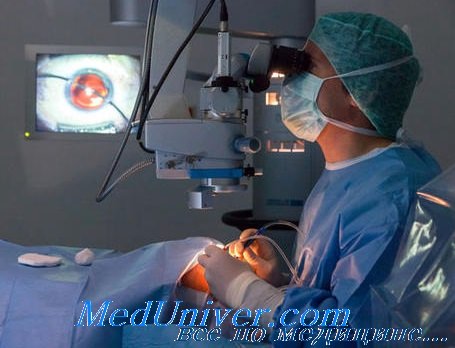
В зависимости от размеров ИОИТ используют соответствующие стандартные методы его удаления, описанные ранее. Субретинальные ИОИТ удаляют пинцетом с алмазным напылением.
После удаления ИОИТ хирургическую рану ушивают непрерывным швом нейлоновой нитью №8-0 до размера 20G вокруг склеральной заглушки, вставленной в склеростому.
После этого завершают выполнение витрэктомии, удаляя фибрин, ткани капсулы или гемосидерин, остававшиеся в СТ или в области локализации инородного тела. В острых случаях у пациентов молодого возраста может быть невозможно удаление заднего основания стекловидного тела в макулярной зоне и в области диска зрительного нерва, однако все точки фиксации между данными областями и периферической сетчаткой должны быть рассечены. Теоретически нужно удалить их все, однако это невозможно выполнить у многих пациентов молодого возраста без повреждения зрительного нерва или сетчатки. Любая клеточная пролиферация вдоль этих остаточных частей заднего основания стекловидного тела, развивающаяся в послеоперационном периоде, может быть при необходимости удалена на более поздних сроках.
Иногда при наличии давно произошедших травм необходимо выполнить субретинальное хирургическое вмешательство, однако в большинстве таких случаев ЭРМ обильно васкуляризированы и их не следует удалять.
Ретинопексия при проникающем ранении глаза
Лазерная ретинопексия должна выполняться вдоль границ травмированной зоны и места ранения только при обнаружении разрывов сетчатки, но не с профилактической целью. Если разрыв расположен смежно с диском зрительного нерва, папилломакулярным пучком или макулярной зоной, ретинопексия не выполняется, поскольку разрывы в данных зонах почти никогда не приводят к отслойке сетчатки, а также потому, что это может привести к снижению остроты центрального зрения.
Тампонада витреальной полости при проникающем ранении глаза
Замена жидкости воздухом (ЗЖВ) с последующей заменой воздуха газовоздушной смесью (ЗВГС) должна выполняться исключительно при наличии разрывов сетчатки. ВД СРЖ должно проводиться одновременно с ЗЖВ при наличии отслойки сетчатки. После прилегания сетчатки для блокирования ее разрывов можно использовать эндолазерную ретинопексию.
Хотя ПФОС рекомендуют использовать при удалении ИОИТ и наличии отслойки сетчатки, авторы книги не считают это необходимым в большинстве случаев.
Замена воздуха на смесь SF6 и воздуха после выполнения эндолазерной ретинопексии должна использоваться при наличии небольших и средних дефектов сетчатки.
При больших дефектах сетчатки и особенно при тяжелых травмах необходимо выполнять ЗВСМ без ретинопексии.
Целью тампонады витреальной полости является предотвращение выхода внутриглазной жидкости через невизуализированные разрывы сетчатки, новые индуцированные тракциями разрывы сетчатки или дефекты, которые умышленно не блокировались. Избегание ретинопексии является отличным методом профилактики ПВР и фиброваскулярной пролиферации.
Пломбирование склеры при проникающем ранении глаза
Авторы статьи не считают нужным выполнять склеральное пломбирование при травмах глаза как в качестве лечения первичных дефектов, так и для устранения вторичной отслойки сетчатки. В таких сложных случаях, как правило, лучше всего выполнять витрэктомию.
Сегментарное пломбирование склеры может быть использовано при периферических отслойках сетчатки/разрывах, но не является необходимым при задних отслойках сетчатки/разрывах. Круговой сегментарный эксплантат предпочтительнее радиального во всех случаях. Авторы не выполняют пломбирование склеры при травмах глазного яблока. Тракции СТ, возникающие при первичном воздействии ИОИТ, его смещении или при удалении СТ, приводят к развитию относительно высокого риска диализа и разрыва сетчатки, подобного разрыву в афакичном глазу. Их может быть трудно визуализировать во время операции, поэтому необходимо тщательно провести осмотр глазного дна и выполнить ЗВСМ в сложных случаях. Тракции СТ, ущемленного в склеростоме, также играют определенную роль в возникновении послеоперационных отслоек сетчатки.
Терапия антибиотиками и стероидами при проникающем ранении глаза
Необходимо субконъюнктивально вводить антибиотики, эффективные против грамположительных и грамотрицательных микроорганизмов, а также стероиды, такие как триамцинолона ацетонид, для уменьшения риска формирования фибриновых волокон и рубцов в послеоперационном периоде.
— Также рекомендуем «Техника операции при сквозных ранениях глаз. Сроки выполнения»
Оглавление темы «Лечение травм глаз»:
- Техника операции при проникающем ранении глаз. Рекомендации
- Техника операции при сквозных ранениях глаз. Сроки выполнения
- Техника операции при рваных ранах роговицы, склеры. Сроки удаления хрусталика
- Осложнения ранений глаз: инфицирование, помутнение роговицы, глаукома
- Эндогенный эндофтальмит. Причины развития, тактика лечения
- Экзогенный эндофтальмит. Причины, механизмы развития
- Токсический синдром переднего сегмента глаза (ТСПСГ). Диагностика, лечение
- Методика биопсии стекловидного тела и введения антибиотиков. Рекомендации
- Техника витрэктомии при эндофтальмите. Сроки выполнения
- Интравитреальное, субконъюнктивальное введение антибиотиков при эндофтальмите. Эффективность
Источник