После отслойки сетчатки образовалось бельмо

Описание
Помутнения роговицы самой размой этиологии, обширные рубцы при травмах глаза, контузиях и проникающих ранениях, при имбибиции роговицы кровью нередко сочетаются с ОС. Она может быть связана с повреждением сетчатки непосредственно в результате травмы, а может возникать и вторично как следствие пролиферативного процесса. При химических и термических ожогах ОС развивается, как правило, вторично. Довольно часто ОС встречается при дистрофиях роговицы, связанных с оперативным вмешательством при афакии, артифакии, после кератопластики. ОС может возникнуть и после кератитов самой различной этиологии.
Ввиду того что офтальмоскопия невозможна, диагноз ОС при бельмах ставится на основании типичных жалоб больных и данных УЗИ. Ультразвуковое ?-сканирование помогает не только установить факт ОС, но и определить ее высоту и распространенность.
Лечение ОС при помутнении роговицы представляет собой очень трудную задачу. Пpoведение транссклеральной коагуляции и плом бирование склеры без обнаружения и точной локализации разрывов неэффективны, так как проводятся наугад. Пересадка роговицы, проводимая как первый этап в надежде на прозрачное приживление и последующую операцию по поводу ОС, связана с недопустимо большой потерей времени и не может считаться целесообразной. Операции типа «открытое небо» сложны технически и очень рискованны из-за большого количества тяжелых операционных осложнений. Положительные исходы этих вмешательств довольно редки.
Трансвитреальная хирургия при одновременной пересадке роговицы с использованием временного кератопротеза (ВК) открывает новые возможности в лечении этой тяжелой сочетанной патологии. ВК, подшиваемый к роговице после сквозной трепанации, обеспечивает четкую визуализацию, позволяющую проводить в полном объеме витрэктомию, пилинг ЭРМ, их сегментацию и деламинацию (рис. 15.1).
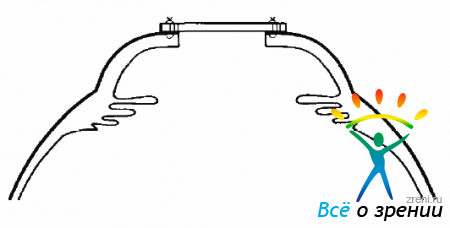
Рис. 15.1. ВК подшит к роговице после сквозной трепанации
Конструктивно ВК представляет собой круглую тонкую прозрачную пластинку с четырьмя выступами для подшивания (рис. 15.2).
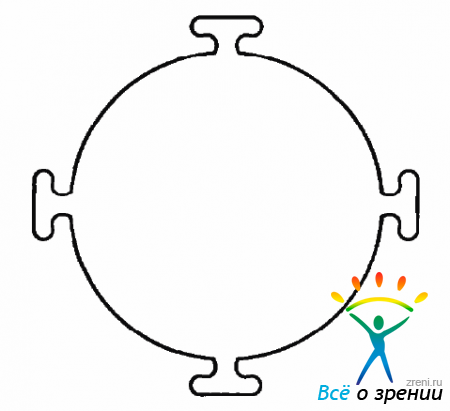
Рис. 15.2. Временный кератопротез
В случаях свежих ранений роговицы, осложненных ОС, нужно провести первичную хирургическую обработку. На рану роговицы необходимо наложить швы монофильным нейлоном 10-0. Выпавшую в рану радужку иссечь или заправить в зависимости от ее состояния. При разрушении хрусталика нужно вымыть хрусталиковые массы из передней камеры.
В запущенных случаях вопрос о показаниях к операции должен решаться с учетом со стояния как пораженного, так и парного глаза. Иногда операция может быть проведена для получения косметического эффекта.
Техника операции. Операция начинается трансконъюнктивальным подшиванием к глазному яблоку кольца Флиринга. Обычно достаточно положить 7-8 швов, два из которых, на 6 и 12 часах, выполняются в виде швов-держалок, позволяющих фиксировать глазное яблоко. Необходимо использовать кольцо Флиринга диаметром 15,0-16,0 мм и, подшивая, децентрировать его, сместив вверх так, чтобы оставить место для подшивания инфузионной канюли и проведения склеротомий (рис. 15.3).
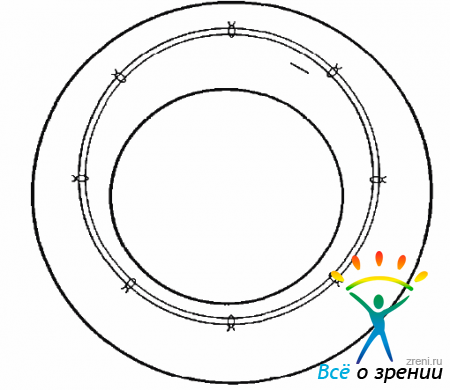
Рис. 15.3. Подшито кольцо Флиринга и сделана склеротомия для инфузионной канюли
После подшивания кольца нужно сделать 2 разреза и отсепаровку конъюнктивы между кольцом и лимбом так, как это делается для проведения витрэктомии. В меридиане 12-12.30 часов накладывают предварительный матрасный шов для подшивания канюли. После этого нужно сделать склеротомию, ввести инфузионную канюлю и зафиксировать ее. В случае выраженной гипотонии глазного яблока перед проведением склеротомии целесообразно повысить тонус глаза путем введения через гонкую одноразовую инъекционную иглу физиологического раствора в полость СТ.
Предварительные швы (виргинский шелк 8-0) для фиксации ВК необходимо сделать в области лимба в меридианах 3 и 9 часов. Перед сквозной трепанацией роговицы нужно oткрыть инфузионную систему и повысить ВГД (рис. 15.4).
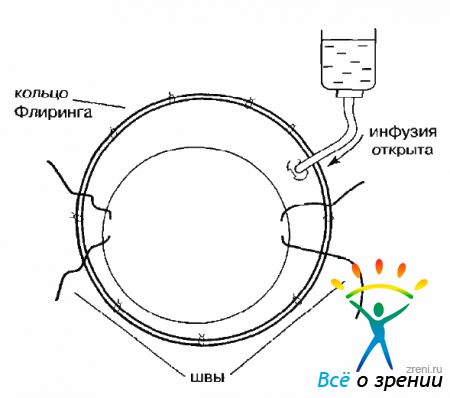
Рис. 15.4. Наложены два предварительных шва для фиксации ВК
В зависимости от состояния роговицы следует использовать трепаны 7,0; 7,5; 8,0 мм. Как только в процессе трепанации начинается подтекание жидкости из передней камеры, инфузия должна быть прекращена (рис. 15.5).
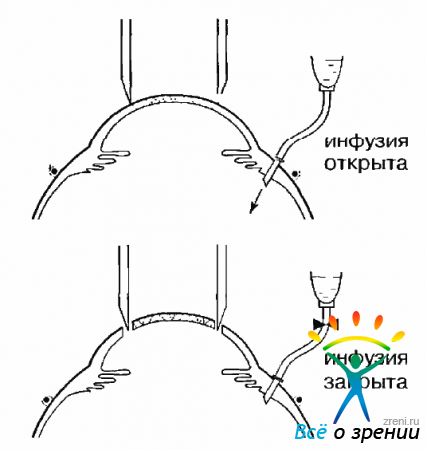
Рис. 15.5. Трепанация роговицы
Завершение иссечения корнеального диска надо проводить с помощью роговичных круглых ножниц. Сразу после этого при необходимости удаляют ИОЛ или ядро хрусталика. Затем на трепанационное отверстие накладывают ВК и фиксируют ранее наложенными швами за два выступа (рис. 15.6).
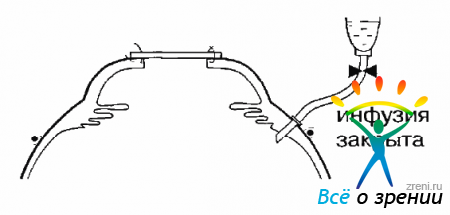
Рис. 15.6. Подшивание временного кератопротеза
После этого необходимо восстановить офтальмотонус путем кратковременного включения инфузии. Окончательную фиксацию ВК нужно провести, наложив еще два шва на оставшиеся выступы. Теперь можно включить инфузию постоянно. Под воздействием ВГД края трепанационного отверстия поджимаются к задней поверхности ВК, и подтекания жидкости не происходит. Это позволяет поддерживать нормальный тонус в ходе операции. Еще две склеротомии проводят в 3,0 мм от лимба: одну — для активного инструмента в меридиане 10 часов, вторую — для эндоиллюминатора на 13 часах (рис. 15.7).
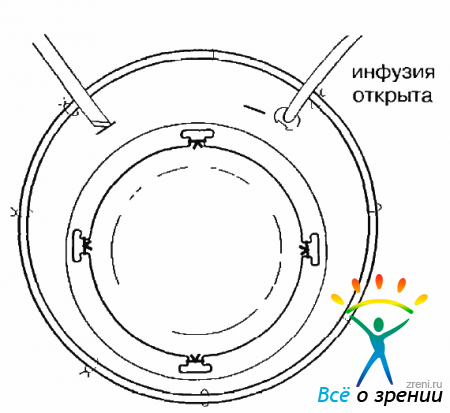
Рис. 15.7. Проведение двух склеротомий после подшивания временного кератопротеза
Витрэктомию начинают непосредственно у задней поверхности ВК. В тех случаях, когда имеется мягкая катаракта, она может быть удалена через плоскую часть цилиарного тела методом ленсэктомии. Так же могут быть удалены остаточные хрусталиковые массы, зрачковая мембрана, фрагменты радужки и остатки капсулы — все, что затрудняет обзор. В первую очередь необходимо удалить СТ, расположенное по краю трепанационного отверстия, так как часть его могла выпасть и ущемиться между ВК и роговицей. Кроме того, нужно удалить кровь, которая может скопиться при трепанации сосудистого бельма.
Витрэктомию, как обычно, необходимо проводить спереди назад в направлении ДЗН (рис. 15.8).
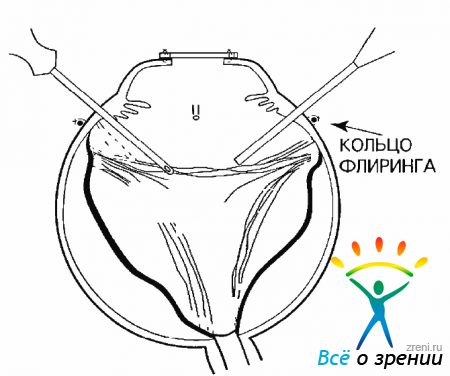
Рис. 15.8. Проведение витрэктомии после подшивания временного кератопротеза
Если СТ пропитано кровью пли интенсивно мутное, имеется угроза ранения сетчатки. В этих случаях надо использовать данные УЗИ, двигаясь в ту сторону, где сетчатка прилежит или имеется плоская отслойка. Когда в процессе витрэктомии в СТ образуется окно, через которое видна сетчатка, степень опасности ее ранения уменьшается.
После того как центральная часть сетчатки освобождена от СТ и ЭРМ, необходимо ввести 1,0-1,5 мл ПФОС. Во время введения ПФОС нужно прекратить инфузию и проводить дренаж жидкости над уровнем ПФОС, с тем чтобы предупредить повышение ВГД. Резкий подъем давления может вызвать разрыв или прорезывание швов, фиксирующих ВК, в результате чего наступит коллапс глазного яблока. После введения ПФОС дальнейшее удаление СТ заметно облегчается, так как сетчатка становится менее подвижной. Легче проходит и удаление ЭРМ — мембранопилинг, сегментация и деламинация мембран. ВК обеспечивает четкую визуализацию только центральной части глазного дна. Для проведения витрэктомии и пили ига ЭРМ па периферии в зоне основания СТ необходимо применять панорамную оптику с конвертором и склерокомпрессию.
После доведения уровня ПФОС до зубчатой линии следует провести ЭЛК (рис. 15.9),
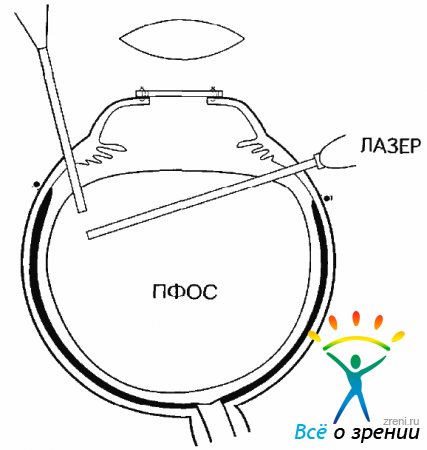
Рис. 15.9. Эндолазеркоагуляция с использованием широкоугольной оптики после введения ПФОС
объем которой определяется степенью ПВР. В первую очередь необходимо коагулировать зону разрывов. Каждый разрыв должен быть окружен тройным рядом плотно расположенных коагулятов. ЭЛК должны быть подвергнуты зоны ретинальных кровоизлияний, участки мембранопилинга, сегментации и деламинации. Нужно коагулировать псе зоны периферической дегенерации сетчатки. В тяжелых случаях, особенно при развитии или угрозе развития передней ПBP, коагулировать следует всю периферию сетчатки. Особенно тщательно и широко ЭЛК должна быть проведена в верхней половине. Здесь коагуляты должны начинаться у зубчатой линии и доходить почти до экватора. А между тем коагуляция именно в этой зоне часто бывает затруднена, особенно если склеротомии расположены вверху и близко друг к другу. Возникают «мертвые зоны», в которых невозможно провести ЭЛК, не повредив световодом сетчатку. Проблема решается достаточно просто с применением изогнутых лазерных световодов. Совмещение световода для лазера с эндоиллюминатором также упрощает проведение ЭЛК. Используя га кие световоды и панорамную оптику, можно достаточно просто выполнить ЭЛК вверху на крайней периферии сетчатки (рис. 15.10).
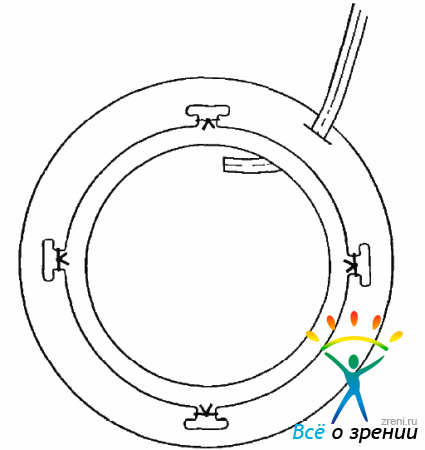
Рис. 15.10. Использование изогнутого лазерного световода, совмещенного с эндоиллюминатором
Обширная ЭЛК в горизонтальных меридианах, на 3 и 9 часах, связана с риском повреждения задних длинных цилиарных артерии и нервов. Если возможно, целесообразно не проводить коагуляцию этой зоны. В тех случаях, когда коагуляция обязательна, лучше использовать транссклеральную криокоагуляцию, при которой не повреждаются крупные сосуды и нервы.
После окончания ЭЛК следует произвести замену ПФОС (перфтордекалин или перфтороктан) на «тяжелый» силикон с удельным весом 1,08. Необходимость использования «тяжелого» силиконового масла определяется тем, что он лучше, чем «легкий», сохраняется в полости СТ при снятии ВК и проведении кератопластики. Замена ПФОС на силикон должна проводиться так, чтобы не вызвать подъема ВГД. Целесообразно использовать аспирацию ПФОС с одномоментным и адекватным введением силикона (рис. 15.11).
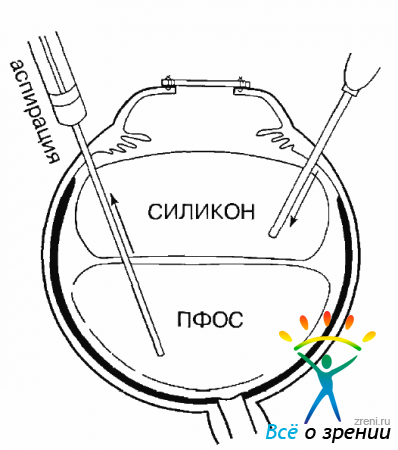
Рис. 15.11. Замена ПФОС на «тяжелый» силикон
Обязательно нужно удалять последние отдельные мелкие капли ПФОС с помощью Г-образной аспирационной канюли под визуальным контролем с использованием эндоиллюминатора.
Перед выкраиванием трансплантата нужно снять инфузионную канюлю и исключить любое давление на глазное яблоко. Закрывать склеротомии заглушками не требуется. Швы-держалки на кольце Флиринга должны быть натянуты очень легко. Роговичный трансплантат выкраивают тем же трепаном, который использовали дли удаления бельма, а для завершения выкраивания применяют круглые роговичные ножницы.
После того как роговичный трансплантат готов, снимают швы, фиксирующие ВК (рис. 15.12).
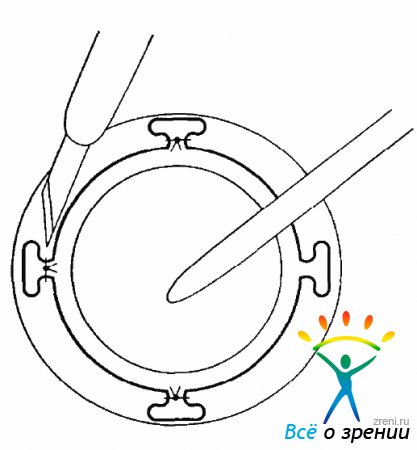
Рис. 15.12. Рассечение швов, ВК удерживается шпателем
При этом ассистент, надавливая на ВК в центре, удерживает его на месте, а хирург пинцетом сдвигает ВК в сторону и сразу же укладывает на его место трансплантат (рис. 15.13).
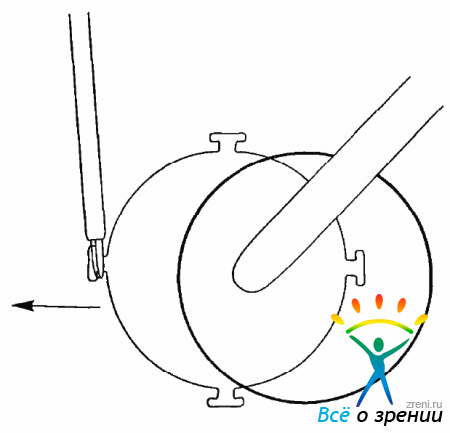
Рис. 15.13. Удаление ВК
Последний пришивают четырьмя временными узловыми швами шелк 8 0. Через склеротомию добавочно вводят силикон для поднятия офтальмотонуса. После этого на трансплантат накладывают непрерывный шов из монофильного нейлона 10-0 (рис. 15.14),
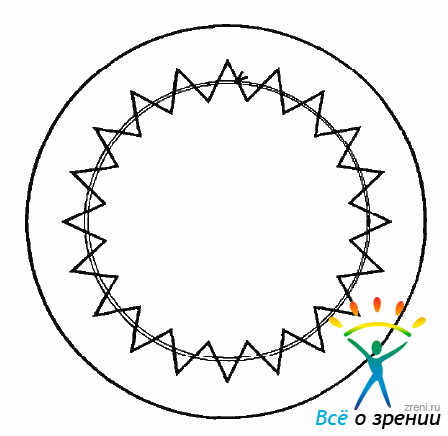
Рис. 15.14. Фиксация роговичного трансплантата непрерывным швом
который следует начинать из трепанационного отверстия наружу, а заканчивать с поверх пости трансплантата внутрь. При этом в процессе затягивания шва узел оказывается погруженным в слои роговицы и в последующем не вызывает раздражения.
После затягивания непрерывного нейлонового шва снимают временные шелковые узловые швы, фиксировавшие трансплантат, и швы, удерживающие кольцо Флиринга. Зашивают две склеротомии, а на третью — накладывают, но не затягивают шов. Через эту склеротомию еще раз добавляют силикон и закрывают швом (рис. 15.15).
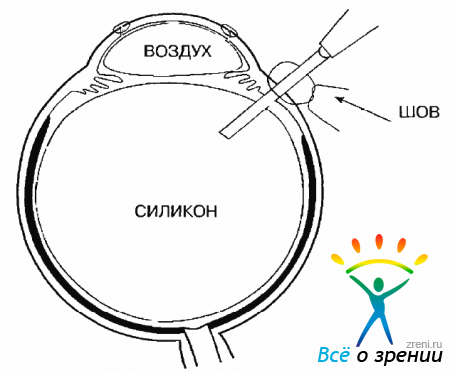
Рис. 15.15. Добавление силикона
В переднюю камеру нужно ввести физиологический раствор или стерильный воздух, исключив таким образом контакт трансплантата с силиконом (рис. 15.16).
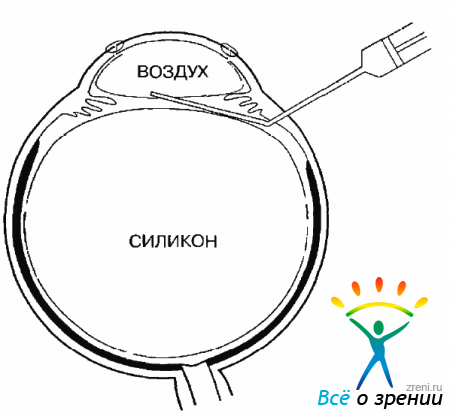
Рис. 15.16. Введение воздуха в переднюю камеру
После того как зашиты разрезы конъюнктивы, под нее вводят раствор дексаметазона и антибиотика.
В послеоперационном периоде больные должны соблюдать определенное положение. В первые сутки все больные лежат на спине. Если разрыв сетчатки находится вверху, такое положение должно сохраняться еще в течение 4-5 дней. Если имеются нижние разрывы, то больной должен после операции находиться в сидячем или полусидящем положении. При боковых разрывах нужно лежать па боку, соответствующем разрыву сетчатки.
Силикон может быть удален через 2,5-3 месяца после операции, если имеется полное прилегание сетчатки. При осмотре необходимо тщательное обследование крайней периферии сетчатки методом непрямой бинокулярной офтальмоскопии. Особое внимание нужно обратить на верхние отделы, там, где сетчатка может быть не прижата силиконом.
При использовании этой методики прозрачное приживление получено в 80% случаев. Достаточно высокий процент прозрачного приживления связан с тем, что заполнение глазного яблока «тяжелым» силиконом позволяет сохранять определенный офтальмотонус в процессе кератопластики. Полное прилегание сетчатки с учетом и очень тяжелых случаев получено в 63%. При свежих ОС возможно получить остроту зрения 0,6-0,8.
Таким образом, комбинированное вмешательство, состоящее из витрэктомии, введения силикона, эндолазеркоагуляции и кератопластики с применением временного кератопротеза, является эффективным в лечении тяжелой сочетанной патологии -— отслойки сетчатки с помутнением роговицы.
—-
Статья из книги: Витреоретинальная хирургия | Захаров В. Д.
Источник
Отслойка сетчатки является грозным глазным заболеванием, которое без хирургического лечения чаще всего приводит к полной потере зрения.
Глаз человека упрощенно можно сравнить с устройством фотоаппарата, объектив которого – роговица с хрусталиком, а фотопленка – сетчатка, чрезвычайно сложно устроенная многослойная структура, которая с помощью нервных волокон соединена со зрительными отделами головного мозга. Поэтому можно считать, что сетчатка – это часть мозга.
Отслойка сетчатки чаще всего застает пациента врасплох – до ее появления у человека может быть отличное зрение и никаких жалоб он может не предъявлять. Скорость распространения процесса довольно стремительна, лечение в преимущественном большинстве случаев хирургическое.
Своевременность операции дает шанс на сохранение зрения, в Германии по стандарту операция должна быть выполнена в течение 24 часов после постановки диагноза. В России таких стандартов нет. Но каждому пациенту я говорю, что отслойка сетчатки «как свежезамороженная рыба» – через пару дней уже «не первой свежести».
Методов лечения отслойки сетчатки много, они различаются по механизму воздействия, могут сочетаться друг с другом, среди них нет лучших или худших – все очень индивидуально.
Профилактика (но не иммунитет) для отслойки сетчатки существует – это лазеркоагуляция зон на сетчатке, которые могут стать ее причиной. Это определенные типы дистрофий, тракций, разрывов – но, к сожалению, не каждый пациент верит в необходимость этих процедур, особенно если ничего не беспокоит.
ПРИЧИНЫ ОТСЛОЙКИ СЕТЧАТКИ
Отслойка представляет собой отделение палочек и колбочек, мы называем их нейроэпителием, от подлежащего пигментного эпителия накоплением жидкости между ними. При этом нарушается питание наружных слоев сетчатки, что приводит к быстрой потере зрения.
Возможность отслоения обусловлена особенностями строения сетчатки, об этом я писала в предыдущих постах.
Отслойка сетчатки по своему типу может быть дистрофической (регматогенной), травматической и вторичной. Вторичная не рассматривается как самостоятельная клиническая форма, а лишь является осложнением основного заболевания глаз – воспаления, опухоли, сосудистых или врожденных заболеваний.
Причина регматогенной (regma — разрыв) отслойки сетчатки, или, еще говорят, первичной отслойки, как уже ясно, заключается в разрыве или разрывах сетчатки. Как правило, разрыв происходит где-то на периферии, близко к экватору глаза, в области истончений и дистрофий.
Типы дистрофий, опасные в плане отслоения, уже упоминались в постах ранее:
- «Летающие мошки» и «стеклистые червяки» в глазах, или откуда берутся «битые пиксели» в стекловидном теле?
- Как «зашить» сетчатку и нужно ли это делать?
Названия у дистрофий нестандартные: «Решетчатая дистрофия», «дистрофия по типу следа улитки», «тракция», «инеевидная», «белое без вдавления», «дырчатые разрывы с крышечкой и без», «клапанные разрывы» и прочие.
Так выглядят дистрофические очаги, требующие лазеркоагуляции (до и после процедуры).
ПРОФИЛАКТИКА ОТСЛОЙКИ СЕТЧАТКИ
С профилактики начала преднамеренно, потому что вовремя проведенная профилактическая процедура позволяет на порядок снизить риск отслоения.
Поскольку в предыдущих постах детально описывалось, как это происходит, хочу обратить внимание на некоторые моменты.
1. Мы говорим, что, как правило, лазеркоагуляция не болезненная процедура, но всегда есть поправка на индивидуальную чувствительность. В некоторых случаях она может быть болезненной, а у особо впечатлительных даже очень болезненной. Играет роль следующие факторы:
— объем коагуляции и локализация зон,
— тип и модель лазера,
— посадка и поведение пациента во время нее,
— анатомия глазной щели («глубоко посаженный» глаз, большой нос и пр.)
— опыт лазерного хирурга и правильный выбор контактной линзы.
Вывод: если у вас высокий болевой порог, вы боитесь или вам неудобно во время процедуры – обязательно предупредите врача заранее или в течение нее, с помощью препаратов мы можем значительно облегчить процесс лазеркоагуляции.
ДИАГНОСТИКА ОТСЛОЕНИЯ СЕТЧАТКИ
Процесс оптической когерентной томографии сетчатки (ОКТ) в нашей клинике
Диагностика отслойки сетчатки включает прежде всего полное офтальмологическое обследование с проверкой зрения, внутриглазного давления, осмотров глазного дна различными способами – контактными и бесконтактными. Также может понадобиться осмотр как в вертикальном, так и в горизонтальном положении.
Специальные дополнительные методы диагностики это:
1. Периметрия. Частым симптомом отслойки бывает «пелена» или «шторка» перед глазом, выглядит это вот так:
2. Ультразвуковое сканирование в 2-х или 3-х мерном режиме. Позволяет определить отслойку через непрозрачные оптические среды глаза или недоступные осмотру зоны…Можно определить ее высоту, содержимое под ней, рельеф, толщину оболочек – это важно.
3. Электрофизиология – как кардиограмма глаза – фиксирует электрические потенциалы с функционирующих зон сетчатки, свидетельствует о степени ее повреждения.
4. Оптическая когерентная томография – получаем линейные срезы сетчатки для определения анатомических параметров самых мелких срезов в центральной и близких к ней зонах. Результатом может быть двух- или трехмерный снимок.
5. Рентгеновская КТ сетчатки глаза – обеспечивает визуализацию структур глаза, вплоть до мельчайших деталей.
6. МРТ – показывает степень нарушений и дает возможность создать трехмерное изображение глаза.
СИМПТОМЫ ОТСЛОЕНИЯ СЕТЧАТКИ
Сравнивая глаз с фотоаппаратом, в котором есть фотопленка, можно сказать, что где-то на краю кадра появилась царапина эмульсионного слоя. Ну и что из этого, скажете вы, ведь практически весь кадр и самое главное — центр “композиции” — виден по-прежнему хорошо. Оказывается, это не совсем так. Через разрыв начинает проникать жидкость, затекая под сетчатку и тем самым отслаивая ее от подлежащей сосудистой оболочки. На фотопленке это выглядит, как будто вокруг царапины эмульсионный слой начинает вздуваться пузырями и отслаиваться от подложки. Человек в этот момент видит достаточно характерную картину “серой занавески” на краю поля зрения. В зависимости от расположения разрыва, “занавеска” может или быстро (за несколько десятков часов) распространяться, закрывая все поле зрения, или же наползать более плавно (неделями, а в некоторых случаях и месяцами) на центральную часть поля зрения.
Зрение при развитии отслойки сетчатки
Достаточно характерным для свежей отслойки сетчатки является симптом “утреннего улучшения”, когда человек утром (после длительного малоподвижного лежачего положения) обнаруживает значительное улучшение (уменьшение занавески, ее побледнение и возможность сквозь неё видеть). К обеду вновь становится хуже, а к вечеру — еще хуже.
Понятно, что если разрыв расположен в верхних отделах глаза, то жидкость быстро опускается вниз и отслаивание проходит стремительно. Если разрыв находится снизу, то отслойка медленно «ползет» вверх, и прогрессирование будет медленнее. Однако при этом спайки между зонами сетчатки и рубцы будут выражены в большей степени – времени для их образования будет больше.
ЛЕЧЕНИЕ ОТСЛОЕНИЯ СЕТЧАТКИ
Лечение необходимо, и только хирургическое, другого выхода не существует. Никакие капли, мази, таблетки, уколы, рассасывающие средства не помогают, а лишь отнимают время, что позволяет отслойке развиваться дальше и дальше. Чем раньше проведено грамотное хирургическое лечение, тем лучшие результаты оно дает и тем в большей степени удается восстановить зрение. Цель хирургического лечения сформулирована более 100 лет назад и заключается в закрытии (блокировании) разрыва сетчатки.
При начальной стадии заболевания обычно нет необходимости входить внутрь глаза, и хирургия заключается в локальном наружном вдавлении в проекции разрыва. Для этого используются специальные пломбы из мягкого силикона, которые прижимают область разрыва, таким образом блокируя его.
Схема эписклерального пломбированя
Как только отверстие в сетчатке закрывается, все чудесным образом налаживается, “занавеска” исчезает, зрение начинает восстанавливаться. Первым восстанавливается периферическое зрение, человек обнаруживает, что “обзор” почти нормальный, в дальнейшем он действительно становится нормальным. Периферия сетчатки достаточно устойчива, и как только становится на своё анатомическое место, сразу начинает “работать” и хорошо восстанавливается даже при длительных сроках отслойки сетчатки. С центральным зрением все не так просто. Наиболее благоприятны случаи, когда отслойка не успела “доползти” до центра. К примеру, если зрение в центре оставалось 1,0, а половину поля зрения уже закрывала “занавеска”, после удачной операции зрение может восстановиться до 1,0, а занавеска исчезнет.
Если же отслойка успела закрыть центральную зону, после удачной операции центральное зрение, к сожалению, полностью восстановиться уже не может. Какая будет острота зрения после операции в этом случае, зависит от целого ряда факторов. Наиболее важные из них — это время, в течение которого отслоилась центральная зона сетчатки, и состояние кровоснабжения сетчатки, напрямую зависящее от возраста и степени близорукости (если она есть).
Восстановление центрального зрения происходит медленно и обычно почти заканчивается к 3 месяцам. В дальнейшем улучшение может продолжаться, но еще более медленными темпами, и мы наблюдаем, что и через год, и через 3 года острота зрения еще немного улучшается.
Изменения в структуре сетчатки после отслойки, ухудшающие «картинку»
Если человек с отслойкой сетчатки вовремя не оперирован или неудачно оперирован, то отслойка сохраняется и продолжает развиваться, кроме того, в стекловидном теле начинается так называемый «пролиферативный процесс».
Глаз, как известно, имеет форму шара, а мы уже знаем, что у него есть объектив, фотопленка-сетчатка, кроме этого, внутри глаз заполнен жидкостями. Эти жидкости почти на 98-99% состоят из воды, но с весьма существенными добавками. Передний отдел глаза ограничен роговицей с одной стороны и блоком радужка-хрусталик — с другой. Эта часть глаза больше отвечает за оптику и заполнена переднекамерной внутриглазной жидкостью. По своим свойствам и виду она почти не отличается от простой воды с добавлением сложного набора минералов и солей.
Другое дело -жидкость в заднем отделе, ограниченном хрусталиком, цилиарным телом и сетчаткой. Эта жидкость называется стекловидным телом, имеет консистенцию и вид геля или застывшего желе. Кроме того, в основе стекловидного тела лежит каркас в виде объемной решетки из коллагеновых волокон.
При отслойке сетчатки стекловидное тело никогда не остается безучастным. В начальном периоде наблюдаются лишь небольшие нарушения его структуры, проявляющиеся в виде различных плавающих в поле зрения включений. При длительно существующей отслойке в каркасе стекловидного тела развиваются тяжи, которые, как канаты, прикрепляются к поверхности сетчатки и, медленно сокращаясь, стягивают сетчатку к центру глазного яблока. Этот процесс называется витреоретинальной пролиферацией, которая в конечном итоге приводит к образованию, так называемой, “воронкообразной” отслойки сетчатки. В такой ситуации требуется восстановительная хирургия, по качеству значительно более высокого уровня. Закрыть такой разрыв пломбами практически невозможно, да и недостаточно. Основной задачей становится очищение поверхности сетчатки от тяжей стекловидного тела, расправление ее, а затем уже блокирование разрыва.
Картина тяжелой формы пролиферативной ретинопатии
Для этого применяются специальные методы, так называемой витреоретинальной хирургии. Суть ее заключается в том, что через точечные проколы длинными и тонкими инструментами хирург входит внутрь глаза и удаляет тяжи, освобождая сетчатку и расправляя ее. Сам процесс очень напоминает кропотливую работу мастера, который через горлышко бутылки длинными пинцетами и ножницами собирает модель парусника XVIII века внутри бутылки.
Схематически так выглядит операция витрэктомии
Операция эта очень тонкая и сложная, если помнить, что сетчатка чрезвычайно нежная и хрупкая нервная ткань, и почти каждая ее часть отвечает за какой-либо участок зрения. Во время операции врач смотрит внутрь глаза через его передний отрезок, заглядывает «через зрачок». Для этого необходима высокая прозрачность оптических сред, то есть, объектив-роговица и хрусталик должны быть максимально прозрачными. Если хрусталик с помутнениями, то есть у пациента есть катаракта, то, как правило, на начальном этапе, проводится замена хрусталика на искусственный, а уже затем приступают к «ремонту» сетчатки.
Как это делается мы обсуждали в этих постах:
- Катаракта: это ждёт лично вас (если доживёте, конечно)
- Имплантируем искусственный хрусталик (вам это понадобится лет после 60)
Кроме того, естественный хрусталик, в силу своего анатомического расположения, часто мешает работать на периферических отделах сетчатки. В этих случаях также необходимо менять хрусталик на искусственный, иначе неочищенные участки периферической сетчатки могут не позволить достичь ее анатомического прилегания.
Операция выполняется в «темной комнате», то есть только световод в руке хирурга или дополнительный источник-света «шандельер» как люстра освещают рабочее поле, свет микроскопа выключен.
Внешне это происходит вот так (фото из операционной)
После полного очищения поверхности сетчатки от тяжей стекловидного тела, ее необходимо расправить и положить на сосудистую оболочку, то есть получить её анатомически правильное положение внутри глаза. В этих целях часто применяется так называемая “тяжелая вода” — жидкое перфторорганическое соединение (ПФОС). Это вещество по своим свойствам почти не отличается от обычной воды, но за счет большего молекулярного веса действует как пресс на поверхность сетчатки, разглаживая и прижимая ее. “Тяжелая вода” очень хорошо справляется с отслойкой, кроме того, она абсолютно прозрачна, и глаз, наполненный этой жидкостью, практически сразу начинает видеть. Основной недостаток в том, что глаз ее долго не переносит. Максимум пару недель, но на практике более 7-10 дней эту жидкость оставлять в глазу нежелательно. Значит сразу после расправления сетчатки необходимо закрывать, “заклеивать” все разрывы в сетчатке, чтобы снова не получить отслойку, после удаления “тяжелой воды”.
ВИДЕО ОПЕРАЦИИ ВИТРЭКТОМИИ
К сожалению, клея для сетчатки пока не придумали, но очень эффективным оказался лазер. Лазером «приваривают» сетчатку к подлежащим тканям по краям всех разрывов. После нанесения лазерных коагулятов возникает локальное воспаление, а затем постепенно (5-7 дней) формируется микрорубец на сосудистой оболочке. Поэтому имеет смысл оставлять “тяжелую воду” в глазу в течение недели. В некоторых случаях этого достаточно, чтобы сетчатка оставалась на своем месте, но бывает необходимо продолжить удержание сетчатки для образования более прочных спаек. В таких случаях применяется силиконовое масло, которым заполняют глазную полость.
Варианты силиконового масла различной степени вязкости
Силикон — это прозрачная вязкая жидкость, ткани на него почти не реагируют, поэтому его можно оставлять в глазу значительно дольше. Силикон не так хорошо расправляет и прижимает сетчатку, но для удержания достигнутого расправления сетчатки подходит, как нельзя лучше.
Глаз, наполненный силиконом, почти сразу начинает видеть, сетчатка сохраняет свое анатомическое положение, функции ее восстанавливаются, а спайки в местах лазерных коагулятов становятся со временем очень прочными. Одна из особенностей силикона — изменение оптических характеристик глаза в плюсовую сторону на 4-5 диоптрий. Обычно силикон находится в глазу около 2-3 месяцев, после чего сетчатка уже не нуждается ни в каких “подпорках” и его можно безопасно удалить. Это тоже операция, но не такая сложная и объемная, как предыдущие.
В ряде случаев изменения внутренних глазных структур настолько выраженные, что единственный на сегодня вариант иметь хотя бы остаточное зрение, или сохранить глаз как орган — это постоянное нахождение силикона в полости глаза. В этих случаях силикон может оставаться в глазу многие годы, и даже десятилетия.
Кроме «тяжелой воды» или силиконового масла, в тех же целях, иногда используются различные газы или воздух. Принцип один, изнутри, воздушным пузырем прижать на какое-то время сетчатку, пока не окрепнут рубцы. Любой газ, а тем более воздух, со временем растворяется в глазной жидкости и исчезает. Воздух растворяется в течение 1-2 недель, газ может находиться в глазу до 2-х месяцев. В отличие от силикона, человек с введенным газом практически ничего не видит, кроме света и ярких объектов. Постепенно появляется граница между пузырем газа и глазной жидкостью. Пациент отмечает колебания пузыря при движении головы. По мере рассасывания газа сверху начинает открываться изображение и, в конце концов, все поле зрение становится чистым. Таким образом хирургическое лечение проходит в один этап – удалять воздух или газ, в отличие от силикона, не нужно, они сами постепенно рассасываются, заменяясь на собственную внутриглазную жидкость.
Так схематически выглядит газ, в стадии рассасывания в полости стекловидного тела
Все методы и вещества применяемы на сегодняшний день в витреальной хирургии, это лишь инструменты для одной большой задачи — восстановления зрения после отслойки сетчатки. Каждый случай отслойки индивидуален и только хирург может решить, что и как лучше для конкретного глаза и для конкретного пациента. Можно сказать с уверенностью, что, используя и комбинируя современные методы, нам удается справиться практически с любой отслойкой. Другой вопрос — насколько повреждены, как долго не работали нервные клетки сетчатки и в какой степени они смогут восстановиться после получения ее полного анатомического прилегания.
Подводя итог, можно сказать следующее: все отслойки, неудачно оперированные или по каким-либо причинам не оперированные, можно и нужно пытаться лечить, если с момента отслойки прошло не более 1 года и глаз уверенно видит свет. В этих случаях есть шанс добиться зрения. Если глаз свет не видит, то, как правило, помочь невозможно. Если срок отслойки больше года, ситуацию надо рассматривать индивидуально, иногда удается помочь и в таких случаях.
Как работают машины, на которых мы оперируем задний отрезок глаза, и в каких еще случаях нужна операция витрэктомии – удаления стекловидного тела – в следующем посте.
Источник


