После операции отслойка сетчатки и операции катаракты
Операция по удалению катаракты – единственный эффективный способ лечения этого заболевания. Сегодня такие вмешательства проводятся сплошь и рядом, однако нередко, помимо положительных результатов они имеют негативные последствия, обусловленные разными факторами.
Поделиться
Твитнуть
Поделиться
Класснуть
Отправить
Вотсапнуть
Почему возникают негативные последствия?
Замена хрусталика при катаракте, осуществленная опытным специалистом, не повлечет за собой больших проблем. Офтальмологи, имеющие на своем счету большое количество подобных оперативных вмешательств, выполняют их с максимальной точностью. Этот фактор обеспечивает пациентам быстрый и спокойный процесс выздоровления. Вероятность осложнений в этом случае незначительная, но все же не стоит полностью исключать это явление.
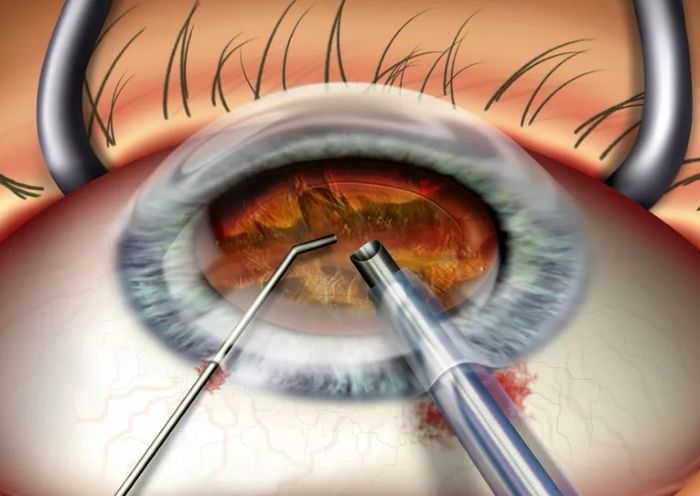
Любое осложнение вызвано конкретной причиной. Так, после проведения операции у многих пациентов нередко возникает отечность глаза. Это явление связано с тем, что роговица в послеоперационный период находится в ослабленном состоянии.
Следующая причина осложнений заключается в особенности реакции конкретного организма на ультразвук, применяемый в тех случаях, когда пациент обратился за помощью к офтальмологу уже слишком поздно. При запущенных катарактах специалисту приходится применять ультразвуковые волны с более высокой мощностью.
Ошибка врача также является возможной причиной негативных последствий, возникших после замены хрусталика. Подобные ситуации не относятся к распространенным в медицинской практике, однако исключать их не следует. Возникшие проблемы могут быть следствием тактических или технических ошибок офтальмолога, выполнявшего операцию.
Нормальные процессы после операции
В послеоперационный период у пациента могут наблюдаться следующие явления:
- незначительная боль в прооперированном органе зрения и в окологлазничной области;
- зуд в зоне глазного яблока;
- нечеткая, затуманенная видимость;
- ощущение присутствия песка или инородного тела в том глазу, где происходило хирургическое вмешательство;
- слабое головокружение.
Все перечисленные симптомы будут доставлять дискомфорт пациенту не более одной недели, после чего полностью исчезнут. Такие процессы считаются нормальными и не связаны с послеоперационными осложнениями.
Возможные негативные реакции
После замены хрусталика возможно появление осложнений, которые могут быть поздними или ранними. При первом появлении тех или иных симптомов необходимо немедленно обратиться к врачу.
Вторичная катаракта
Возникновение вторичной катаракты обусловлено происходящими в капсуле хрусталика естественными физиологическими процессами. В процессе операции офтальмолог удаляет вместе с растворенным хрусталиком переднюю стенку капсулы. При этом ее задняя часть остается нетронутой и выполняет функции фиксатора для вставленной интраокулярной линзы, препятствуя ее смещению.
Эпителий задней капсулы имеет способность разрастаться, тем самым, делая ее более плотной. В итоге задняя стенка начинает мутнеть, что создает помехи в функционировании оптической системы органа зрения.
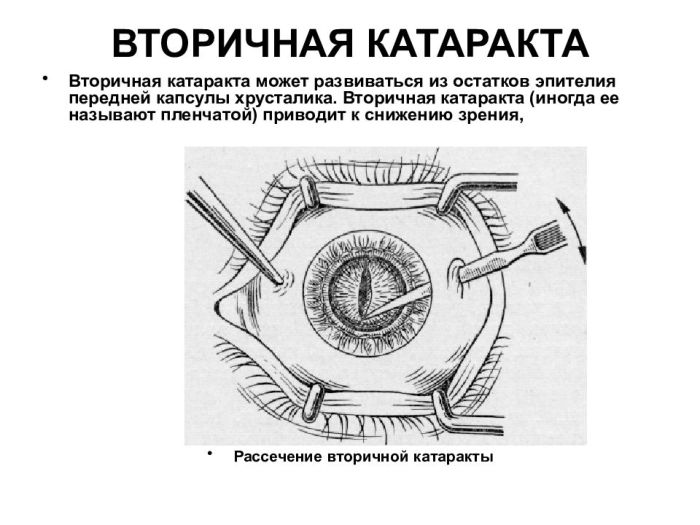
Также, развитие вторичной катаракты может происходить по другому сценарию. В эпителии капсулы начинают расти волокна, формируя тончайшую пленку в виде помутнений задней стенки капсулы. Подобное уплотнение создает препятствие световым лучам: из-за их неполного прохождения снижается острота зрения.
Появление вторичной катаракты сопровождается следующими симптомами:
- утрачивается заметное улучшение зрения, происходящее после операции, происходит резкое снижение его остроты;
- изображение в глазах начинает двоиться, становится искаженным и размытым, в результате пропадает четкость;
- в поле зрения появляются белые или черные точки, создающие дискомфорт;
- возникновение пелены и затуманенности, ощущение надетого на голову целлофанового пакета;
- отсутствие улучшений качества видимости с использованием очков или контактных линз;
- присутствие расходящихся лучей и радужных кругов при взгляде на источник света.
В целях избавления от вторичной катаракты применяют лазерную дисцизию – методику, при которой помутневшая задняя стенка капсулы рассекается ударом лазерного луча.
Повышение ВГД
Эта проблема появляется в раннем послеоперационном периоде и может быть вызвана следующими причинами:
- Некачественное вымывание из передней камеры – гелеобразного вискоэластика, вводимого внутрь с целью защиты от возможных повреждений структур глаза в процессе операции.
- Смещение искусственной линзы к радужке, в результате чего начинает развиваться зрачковый блок. Это осложнение легко устраняется путем закапывания глаз антиглаукомными каплями в течение нескольких дней.
Вторичная глаукома
В период после операции по замене хрусталика у пациентов можно часто наблюдать повышение внутриглазного давления, то есть – вторичную глаукому. Для снабжения структур органов зрения кислородом и питательными веществами необходимо нормальное давление, его показатели – от 12 до 20 миллиметров ртутного столба. В течение дня допустимо незначительное колебание давления.
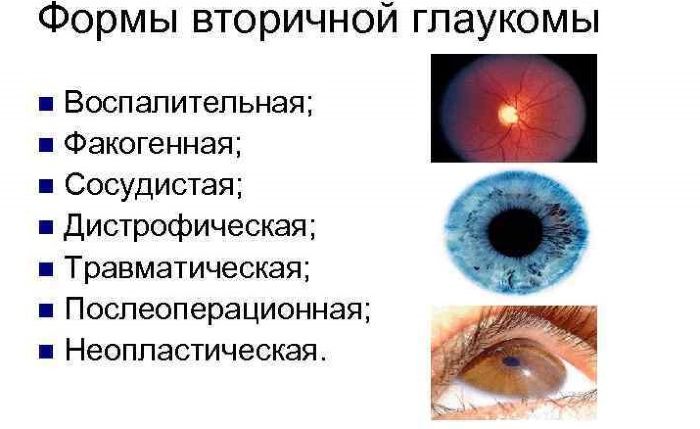
Его существенное повышение может быть вызвано следующими факторами:
- скопление внутри глазного яблока жидкости, оказывающее слишком высокое давление на внутренние структуры;
- нарушение баланса секреции;
- воспаление, происходящее в глазном яблоке, а также образование спаек после оперативного вмешательства.
Подобное осложнение сопровождается следующими симптомами:
- снижение остроты зрения, расплывчатость объектов;
- болевые ощущения в глазном яблоке и на соседних участках органа зрения, боль может распространиться на скулу, лоб или висок;
- чувство тяжести в глазном яблоке;
- значительное снижение зрительных функций в темное время суток;
- появление размытости картинки, затуманивание взгляда;
- головокружение, быстрая утомляемость органов зрения в сочетании с общей усталостью, возможное расширение зрачка (при этом показатели внутриглазного давления могут составлять – 30-35 миллиметров ртутного столба).
Мнение эксперта
Слонимский Михаил Германович
Офтальмолог высшей квалификационной категории. Имеет огромный опыт диагностики и лечения заболеваний глаз взрослых и детей. Более 20 лет опыта работы.
Несмотря на то, что вторичная глаукома, возникшая в послеоперационный период – временное явление, офтальмологи с целью перестраховки назначают пациентам капли. Действие этого препарата направлено на устранение высокого давления глазного яблока.
Отек роговицы
Здоровая роговица находится в прозрачном состоянии, при возникновении отека этот элемент становится мутным, что снижает ее преломляющую функцию. Пациент видит объекты нечетко, в размытом виде. Несвоевременное устранение данной проблемы приведет к повреждению роговичного слоя за которым непременно последует некроз тканей.
Первым признаком возникновения отека является снижение зрительных функций, пациент начинает плохо видеть, перед его глазами появляется пелена. Применение КЛ не улучшает ситуацию, а, наоборот, вызывает дискомфорт. На роговице просматриваются полоски и складки. Помимо этого симптомы отека проявляются в следующем:
- нечеткое изображение;
- покраснение глазного яблока;
- болевые ощущения в глазах – резь и жжение;
- светобоязнь;
- «присутствие» песка или инородного тела.
Отечность устраняют посредством капель, регулирующих в оболочках обменные процессы.
Отслойка сетчатки
Это осложнение является самым серьезным, поскольку грозит пациенту слепотой. Возникновение отслойки обусловлено травмой роговой оболочки, полученной в процессе имплантации искусственной линзы. Отчасти причина заболевания состоит в смещении стекловидного тела, в результате чего на роговице появляются небольшие дефекты. Однако в большинстве случаев эта проблема непосредственно связана с разрывом капсулы хрусталика.
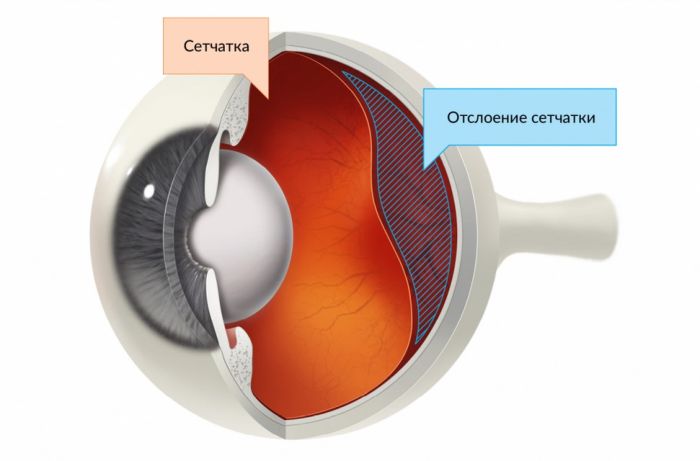
Отслойка сетчатки сопровождается появлением следующих симптомов:
- ощущение перед глазами черной завесы;
- стремительное снижение остроты зрения, вплоть до критического уровня;
- раздвоение в поле зрения объектов;
- возникновение кратковременных вспышек и молний;
- боль в органе зрения в сочетании с отечностью.
Эта патология требует незамедлительного устранения, осуществить которое можно только лишь посредством операции.
Синдром Ирвина-Гасса
В послеоперационный период, связанный с удалением хрусталика при катаракте, может возникнуть еще одно осложнение – кистозный отек макулы, получившее название «синдром Ирвина-Гасса». Развитие данной патологии происходит в центральной области сетчатки, отвечающей за остроту зрения.
Причины, по которым в макуле скапливается жидкость, до сих пор не установлены. Существует предположение, что это происходит в связи с повышением проницаемости сосудов, а также защитной реакцией глаза на постороннее вмешательство в его внутренние структуры.
Синдром проявляется следующим образом:
- размытость центрального зрения;
- искажение изображения, в особенности это ярко выражено на геометрически ровных линиях, кажущихся пациенту волнистыми;
- появление в глазу розового оттенка;
- возникновение светобоязни.
Колебание у пациентов остроты зрения происходит в различное время суток. Обычно ухудшение (до 0,25 диоптрий) наблюдается в утреннее время, а в дневное и вечернее оно остается на одном и том же уровне – стабильно удовлетворительном.
Справка. Несмотря на то что Синдром Ирвина-Гасса не приводит к потере зрения, пациентам необходимо строго выполнять рекомендации офтальмолога для успешного устранения этой проблемы.
Дислокация искусственной линзы
После замены глазного хрусталика примерно в 1% случаев у пациентов происходит смещение интраокулярной линзы в камере хрусталика. Этот процесс определен рядом факторов:
- неточное расположение ИОЛ в капсульном мешочке;
- нарушение у опорных элементов искусственной линзы симметричности расположения;
- механическое повреждение природного хрусталика, в частности это касается связочно-капсульного аппарата;
- получение травмы глаза;
- повреждение ИОЛ в процессе того или иного оперативного вмешательства;
- некачественная лазерная очистка задней стенки камеры при вторичной катаракте.
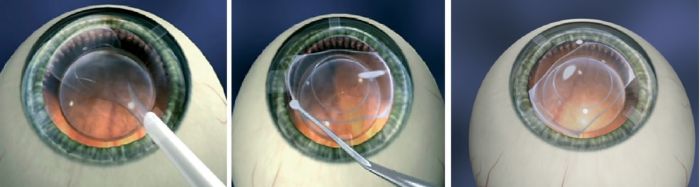
Незначительное смещение искусственной линзы не требует повторной операции или какого-либо лечения. Пациент отлично видит прооперированным органом зрения и не ощущает дискомфорта. В этом случае смещение ИОЛ допустимо обнаружить лишь при визуальном осмотре глаза. Если эта проблема существенна, то офтальмолог может предложить решить ее хирургическим способом.
Послеоперационный астигматизм
Астигматизм – это патология, при которой пациент видит объекты искаженно в результате рассеивания световых лучей, произошедших из-за неправильной формы искусственной линзы. Возникновение послеоперационного астигматизма объясняется с особенностями ИОЛ.
Во времена, когда хрусталик заменяли линзы, выполненные из жестких материалов, специалист сразу же после операции накладывал на роговицу швы, что приводило к осложнениям из-за рубцевания тканей. Сегодня минимальный разрез на роговице позволяет ее заживать самостоятельно, поэтому подобные проблемы возникают намного реже.
Однако любая операция, выполняемая в отношении роговицы, может способствовать изменению ее формы, что, в свою очередь, влечет за собой развитие послеоперационного астигматизма. Эта патология сопровождается следующими симптомами:
- искажение формы предметов, появление у них нечетких границ;
- сложности с определением расстояния между объектами;
- появление частых головных болей;
- двойное изображение в глазах;
- повышенная утомляемость органов зрения.
Степень патологии и ее вид напрямую зависят от особенностей повреждения роговицы и протекания периода реабилитации. Соблюдение пациентом всех рекомендаций врача значительно снижает риск появления этой проблемы. В то же время даже самая минимальная травма приведет к тому, что искривится форма роговой оболочки или сместится ИОЛ.
Как понять, что пора обращаться к врачу?
Некоторые осложнения могут возникнуть лишь спустя несколько месяцев после проведения операции. Обычно состояние дискомфорта появляется у пациентов через полгода и выражается появлением таких симптомов, как:
- нечеткое изображение, размытость;
- слабая цветопередача объектов;
- возникновение перед глазами небольших пятен и «мушек».
При обнаружении первых признаков возможного осложнения после операции, пациенту необходимо немедленно обратиться к врачу.
Лечение
Способ устранения проблем, возникших после операции по удалению хрусталика, напрямую зависит от степени их сложности. Некоторые из них прекрасно поддаются лечению и исчезают за относительно короткий срок. Однако существуют и такие осложнения, которые требуют повторного операционного вмешательства.
Консервативная терапия
Большее количество осложнений, вызванных операцией по замене хрусталика, быстро устраняются посредством медикаментозных препаратов. К примеру, с воспалительными процессами отлично справляются глюкокортикостероиды, а также Альбуцид и Тобрекс. Для лечения кровоизлияния в переднюю глазную камеру офтальмолог назначает Дексаметазон, специальные промывания и мидриатик Атропин.
Также лечению консервативным путем поддается внутриглазное давление, возникающее в самый ранний послеоперационный период. Развитие глаукомы устраняется каплями Тимолол и Пилокарпин. Помимо этого, специалист может проводить промывание протоков глазного яблока от засоренности.
Мнение эксперта
Катаев Александр Игоревич
Детский офтальмолог, офтальмолог (окулист), офтальмолог-хирург с более чем 10 летним опытом работы.
Подобная процедура осуществляется при помощи пункции. При изменении формы роговицы и астигматизме осуществляется оптическая коррекция. Все виды осложнений, поддающихся консервативной терапии, требуют немедленного устранения при появлении первых симптомов. Поэтому с возникновением в глазах черных точек нужно сразу же обратиться к врачу.
Когда не обойтись без повторной операции
В некоторых случаях возникшие осложнения после удаления хрусталика при катаракте можно устранить только повторным оперированием. Так, смещение искусственной линзы, сопровождающееся размытостью изображений, требует оперативного исправления положения ИОЛ.
Срочная операция необходима при образовании пленки в результате отслойки сетчатки. При обширном воспалительном процессе с появлением гноя в тканях глазного яблока пациент нуждается в срочной госпитализации, после чего ему назначается повторная операция в комплексе с медикаментозной терапией. Избавление от вторичной катаракты происходит путем применения лазерной дисцизии.
Полезное видео
Смещение (эктопия, дислокация) ИОЛ (искусственного хрусталика) — причины и лечение:
Профилактика
Чтобы минимизировать риск возникновения осложнений, нужно придерживаться ряда правил в первое время после операции:
- Находиться в состоянии покоя в помещении с минимальным освещением, чтобы оградить глазные яблоки от воздействия негативных факторов.
- При выходе на улицу обязательно использовать солнцезащитные очки, в противном случае, ультрафиолет окажет вредное влияние на сетчатку глаз.
- Непременно прибегать к антибактериальной терапии в послеоперационный период, предотвращающей развитие инфекционных заболеваний.
- Употреблять как можно больше витаминов, микроэлементов и полезных веществ, необходимых для регенерации и метаболизма.
- Исключить зрительные и физические нагрузки, в том числе и занятия спортом.
- Использовать увлажняющие препараты, не допускающие пересыхание роговицы.
- Не наклонять голову вниз резким движением.
- Отказаться на некоторое время от вождения автомобиля.
- Стараться не спать на стороне с прооперированным глазом.
- Осторожно проводить водные процедуры, чтобы в орган зрения не попала вода.
- Вести здоровый образ жизни, отказаться от вредных привычек, в частности – от курения.
Заключение
При появлении первых симптомов, указывающих на возможные осложнения после операции, необходимо немедленно обратиться к офтальмологу. Современное оборудование позволит устранить возникшую проблему и избежать негативных последствий.
Автор статьи
Интернет журналист, копирайтер.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
Сетчатка — зрительный анализатор, который отвечает за фокусировку световых лучей, проходящих через роговицу и хрусталик глаза. Она передает полученное изображение на зрительный нерв. От того, насколько правильно функционирует эта часть глаза, зависит четкость видимости предметов. К сожалению, далеко не всегда удается избежать проблем с сетчаткой: она отслаивается от расположенного под ней сосудистого слоя, разрывается или истончается, что грозит полной потерей зрения.
В офтальмологии разработано несколько видов операций на сетчатке. Это малоинвазивные или классические хирургические вмешательства, целью которых становится предотвращения слепоты или восстановление зрения. Выбор вида операции зависит от степени повреждения тканей, причин их возникновения, сопутствующих патологий и возраста пациента.
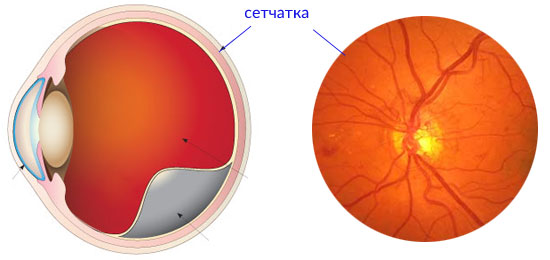
Разновидности операций на сетчатке
В хирургической офтальмологии принято разделение операций на сетчатке на два типа:
- Плановые вмешательства — процедуры, которые проводят в удобное для пациента время. Их применяют в ситуациях, когда патологический процесс относительно стабилен, нет риска стремительного прогресса и резкого ухудшения состояния. Плановые операции на глазах проводят при неосложненной отслойке сетчатки без признаков ее разрыва или дистрофии.
- Срочные вмешательства — процедуры, которые проводят в максимально сжатый период после постановки диагноза. Такие операции показаны при осложненных заболеваниях сетчатки с высоким риском кровоизлияния, разрыва, инфицирования и т. д. Их проведение назначают на ближайшие сутки или 2-3 дня.
Официальная классификация процедур делит их на классические хирургические или микрохирургические вмешательства и малоинвазивные процедуры. Классическая операция на сетчатке проводится через небольшие разрезы на оболочке глаза. Они используются для укрепления и восстановления поврежденных участков сетчатки. Мини-инвазивные операции делают без нарушения целостности роговицы и других структур глаза. Проводятся они с помощью лазерных, волновых и лучевых технологий.
Важно! Многие ошибочно считают, что безопасное восстановление зрения возможно только при использовании современных технологий, в том числе лазера. Однако стоит учесть, что некоторые патологии зрения можно исправить исключительно с помощью классической операции.
Обе группы вмешательств, проводимых с применением современной аппаратуры, показывают эффективность свыше 95%. Единственное, чем они отличаются, — продолжительностью послеоперационного периода. После малоинвазивной процедуры он длится не дольше месяца и почти не требует реабилитации, а после обычной операции — до полугода со множественными ограничениями.
Пломбирование сетчатки
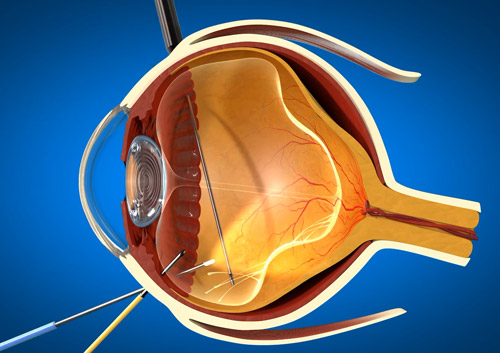 Пломбирование сетчатки — классическое хирургическое вмешательство, целью которой становится сокращение пространства между оболочками глаза. Применяется при отслоении сетчатки, сопровождающимся накоплением под ней экссудата (жидкости).
Пломбирование сетчатки — классическое хирургическое вмешательство, целью которой становится сокращение пространства между оболочками глаза. Применяется при отслоении сетчатки, сопровождающимся накоплением под ней экссудата (жидкости).
Пломбирование проводится с помощью силиконовой губки, которая вводится в полость глаза и устанавливается над местом отслойки. В зависимости от локализации патологического очага пломбирование может быть:
- радиальным — с помещением губки по линии, идущей от центра сетчатки к ее краю. Используется при отслоении незначительного фрагмента сетчатки;
- секторальным — с размещением губки на клиновидном участке, узкая часть которого располагается по центру сетчатки, а широкая – по ее краю. Используется при отслоении достаточно крупного фрагмента ткани;
- круговым — с помещением губки на обширном участке сетчатки, используется при обширном отслоении.
Пломбирование помогает предотвратить разрыв внутренних оболочек глаза и создает давление, необходимое для удаления жидкости из-под сетчатки. Со временем этот слой срастается с лежащим ниже сосудистым дном.
Этапы операции:
- Подготовка. Проводится обследование сетчатки и выяснение точных размеров, формы и локализации отслоившегося фрагмента. За неделю до операции делают анализы крови для выявления возможных противопоказаний. По снятым меркам изготавливают силиконовую пломбу.
- Перед операцией пациент укладывается на хирургический стол, ему вводят анестезию.
- Хирург-офтальмолог делает надрез на конъюнктивальной оболочке, устанавливает дренажную систему для поддержания стабильного давления в глазу и профилактики попадания в его полость воздуха.
- Через разрез имплантируется губка, устанавливается на место отслойки и фиксируется швами.
- Из полости глаза удаляется лишняя жидкость, при необходимости вводится небольшой объем специальной газовой смеси, чтобы пломба плотно прилегала к сетчатке.
- На оболочку глаза накладываются швы.
Такая операция предотвращает дальнейшее развитие патологии и полностью сохраняет стекловидное тело при осложненных заболеваниях органов зрения. Ее недостаток — невозможность на 100% восстановить утраченное зрение и наличие неприятных последствий: ослабление мышц, отвечающих за движения глаз, повышение внутриглазного давления и катаракта.
Баллонирование сетчатки
Баллонирование — хирургическая процедура, которая используется для устранения неосложненного отслоения сетчатки. Показанием к ней считается локализованный дефект без признаков разрыва слоя и излияния крови в стекловидное тело. В процессе используется миниатюрное устройство, состоящее из баллона, наполняемого жидкостью.
Как проходит операция:
- Пациент укладывается на хирургический стол, ему вводят анестезию и после того, как она подействует, делают небольшой надрез на оболочке глаза в месте ее соприкосновения с конъюнктивой.
- В разрез вводят миниатюрный гибкий катетер с баллоном. Когда его конец достигнет места отслойки, врач высвободит баллон и разместит его над дефектом.
- После стабилизации баллона его наполняют жидкостью. Увеличившись в объеме, он прижимает сетчатку к подлежащему сосудистому слою.
- После фиксации сетчатки баллон опустошают и выводят с помощью катетера. Для дополнительного закрепления врач может использовать лазерную коагуляцию.
- На надрез накладывают шов.
Эффективность этой операции очень высока, однако применяется она все реже. Причина — затянутый послеоперационный период и высокая вероятность образования гематомы внутри глаза. Также для такой операции характерно отдаленное осложнение — катаракта.
Операция по замене сетчатки
Имплантация сетчатки — сравнительно новый вид хирургического вмешательства в офтальмологии. С его помощью восстановление зрения возможно даже при необратимой слепоте, возникшей на фоне разрыва, обширной дистрофии и отслойки сетчатки, а также при потере зрения вследствие заболеваний зрительного нерва.
Благодаря установке имплантата удается вернуть человеку способность видеть контуры предметов, различать источники света и цвета. Вернуть 100% зрение искусственные материалы не способны.
В настоящее время имплантация сетчатки находится на стадии клинических испытаний, поэтому недоступна.
Операции на укрепление сетчатки
Профилактическое укрепление — стандартная малоинвазивная операция на сетчатке, которую проводят пациентам с предрасположенностью к отслойке и высоким риском разрыва ретины. Она направлена на уменьшение вероятности проблем со зрением в будущем. При неосложненных патологиях они используются как терапевтические процедуры — для точечного «припаивания» ткани к сосудистому слою.
Выполняется укрепление тремя способами:
Криопексия — воздействие на ретину сверхнизкими температурами.
Лазерная коагуляция — точечное воздействие на сетчатку лазерным лучом.
Пневморетинопексия — процедура с использованием газа.
Метод криопексии используется при риске отслойки или дистрофии ретины на фоне сильно выраженной близорукости. Процедура проводится с местным обезболиванием в амбулаторных условиях. Недостаток методики — эффективен только при небольших и свежих дефектах.
Лазерная коагуляция — более универсальный метод, который используется при всех видах и формах отслоения и разрыва сетчатки. В зависимости от типа патологии существует несколько видов процедуры:
- барьерное восстановление сетчатки используется при центральном отслоении;
- пантеринальное — методика, подходящая для устранения обширной отслойки;
- периферическое — профилактическая процедура, в процессе которой коагуляцию проводят точечно в наиболее «слабых» местах сетчатки;
- фокальное восстановление — применяется при небольших отслоениях и разрывах.
Это самый доступный, быстрый и малотравматичный способ восстановления сетчатки без надрезов и проникновения внутрь глазного яблока. Процедура проводится бесконтактно с помощью специальной лазерной установки.
Пневморетинопексия считается наиболее травматичной методикой укрепления сетчатки. Операция проводится под общим наркозом с использованием шприца, наполненного газом. Его вводят над местом отслоения, чтобы вернуть сетчатку на место. Через несколько часов для закрепления эффекта проводят лазерную коагуляцию. Серьезный недостаток метода — чрезмерно длинный послеоперационный период после операции на сетчатке глаза, который достигает полугода.
Особенности восстановительного периода
Восстановление после любого вмешательства на органах зрения определяет успешность операции. Так как ретина относится к высокоорганизованным нервно-сосудистым тканям, для ее «настройки» на правильное функционирование после восстановления требуется время, а также отсутствие факторов, способных свести на «нет» усилия врача. Именно поэтому пациентам, прошедшим лечение, назначается комплексная реабилитация, требующая изменения образа жизни, питания, режима труда и отдыха на определенный период.
Основные особенности в послеоперационный период:
- Максимальное сохранение покоя для глаз в первые дни.
- Постепенная нагрузка и «тренировка» сетчатки в поздних периодах для возвращения способности видеть предметы.
- Соблюдение норм асептики для профилактики инфекционных осложнений до полного восстановления оболочек глаза.
- Рациональное распределение нагрузки на глаза для профилактики повторного развития патологий.
Продолжительность восстановления также зависит от вида операции на сетчатке. Самые короткие сроки требуются после укрепления сетчатки лазером или жидким азотом — от 10 до 14 дней. Чуть больше времени на восстановление требует баллонирование и пневморетиноскопия — до 4 недель. Самые травматичные операции — пломбирование сетчатки и имплантация — требуют полугодового восстановления.
Ранняя и поздняя реабилитация
Весь восстановительный период делится на два этапа:
- Ранний — первый месяц после операции.
- Поздний — с 30 дня после вмешательства до полного восстановления тканей.
На раннем этапе особое внимание уделяется асептике прооперированного глаза, особенно если процедура носила классический хирургический характер. Пациенту назначают:
- инстилляции растворов с антибиотиками для профилактики инфекций;
- прием или закапывание в глаза противовоспалительных средств;
- использование капель для снятия напряжения в глазах.
В первые сутки лекарства используют через 3-4 часа, а затем, по мере заживления тканей, доводят до 1 закапывания капель в сутки.
Также ранняя реабилитация подразумевает предохранение глаз от чрезмерной нагрузки. На этом этапе восстановления пациенту приходиться соблюдать максимум рекомендаций, влияющих на образ жизни: не наклоняться, не принимать ванну, не умывать лицо водопроводной водой и т. д.
Поздний восстановительный период требует более активного включения прооперированного глаза в работу. На этом промежутке врач советует комплекс упражнений для глаза, помогающих восстановить тонус мышц, регулировать направление и «дальность» взгляда. Некоторые ограничения сохраняются, чтобы не допустить перенапряжения или травмирования сетчатки. Продолжаться он может до полугода, иногда чуть дольше.
Ограничения после операции
Кроме защиты глаз от попадания механических частиц и чрезмерной нагрузки светом, после операции важно уделить внимание правильному кровоснабжению прооперированного органа зрения. Чтобы не было быстрых и отдаленных негативных последствий, после вмешательства пациентам нельзя провоцировать приток крови к голове. Для этого нужно избегать:
- жарких и душных помещений, воздерживаться о посещения бани и сауны;
- физического и эмоционального напряжения;
- наклонов вперед, нахождения в положении лежа с запрокинутой головой и сон на стороне, где был прооперирован глаз;
- полетов на самолете;
- погружений под воду.
Также следует избегать перенапряжения глаз, которое возникает при длительном просмотре телевизора, работе за компьютером, нахождении под ярким солнцем. Если обстоятельства требуют работы с мониторами и чтения мелкого шрифта, следует каждые 30 минут смотреть вдаль или отдыхать с закрытыми глазами. В ясные дни надо носить солнцезащитные очки.
Источник

