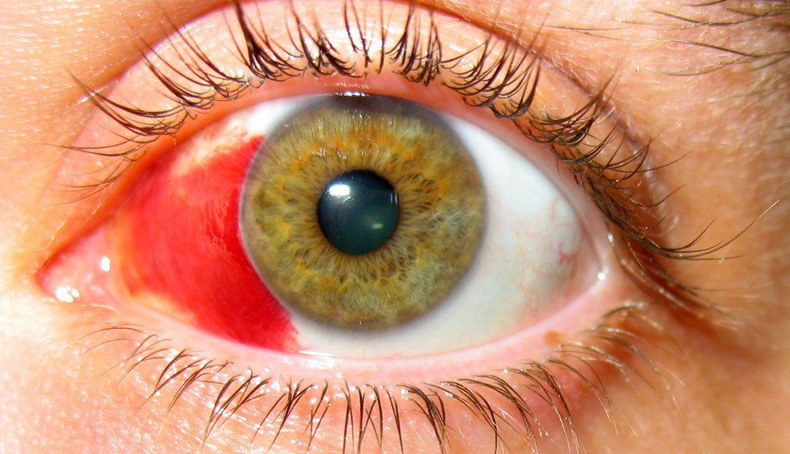
Помутнение роговицы после фрк
Достаточно медленное достижение итоговых результатов при выполнении фоторефракционной кератэктомии (ФРК) остается одной из основных проблем метода. Стабилизация рефракции, как правило, продолжается несколько месяцев и может сопровождаться регрессом либо возникновением субэпителиального помутнения роговичной стромы, носящего название хейз (флер) – от англ. haze — туман.
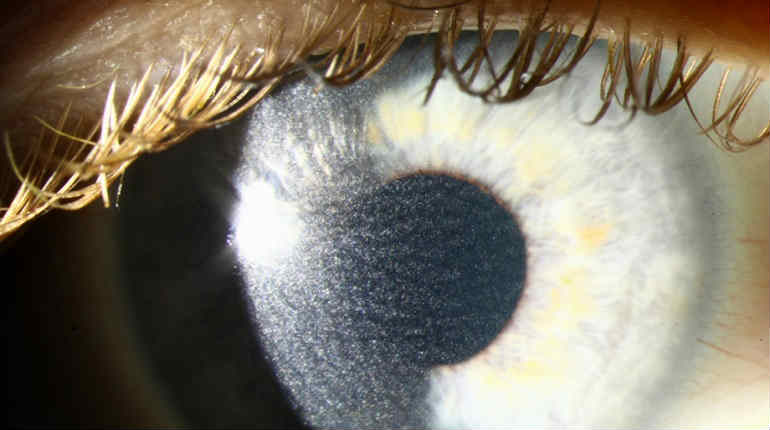
Хейз как осложнение ФРК
У хейза, в отличии от истинных помутнений роговицы, отмечается доброкачественное течение. То есть, помутнение развивается после ФРК в течение первых месяцев и, достигнув наивысшей интенсивности, спонтанно претерпевает обратное развитие. Хотя в 1,3–6% случаев, хейз может и не исчезать.
Возникновение хейза, по сути своей, является субэпителиальным фиброзом. Согласно конфокальной микроскопии, он развивается из-за отложения в зоне фотоабляции гликозаминогликанов, синтеза коллагена, пролиферации и миграции активированных кератоцитов в поверхностные слои стромы. Традиционное лечение после ФРК предполагает длительное применение кортикостероидов, что позволяет снижать частоту и интенсивность возникновения хейза, а также в определенной степени влиять на послеоперационную динамику рефракции. Правда, в некоторых случаях роговичные помутнения в зоне фотоабляции оказываются достаточно стойкими и интенсивными, что требует иного подхода к лечению. В этом случае, к медикаментозной терапии, могут быть добавлены лазерные и даже хирургические методы.
Слабо поддающиеся лечению, выраженные помутнения, встречаются нечасто. Но даже преходящий умеренный хейз в период своего существования способен снижать некорригированную остроту и контрастность зрения, что становится частичным возвратом к дооперационной рефракции и ухудшает качество жизни пациентов.
Таким образом, возможное помутнение роговицы, медленное достижение оптического эффекта и болевой синдром, делают ФРК одной из самых непопулярных методик лазерной коррекции зрения.
Методы лечения и профилактики хейза
Известно, что хейз имеет пролиферативную природу, поэтому особое место при его лечении отводится различным медикаментам, способным угнетать пролиферацию. В свое время, революцию в терапии целого ряда болезней глаз произвело применение цитостатических препаратов. Особенно популярным в группе цитостатиков на сегодняшний день является препарат Митомицин–С (ММС). Это противоопухолевый антибиотик, блокирующий связь между аденином и гуанином (аминокислотами) в синтезе цепи ДНК. Этим и объясняется чувствительность к нему быстро делящихся клеток (опухолей, пролиферирующих фибробластов).
Внимание, Митомицин не сертифицирован в РФ! Если вам предлагают проведение лазерной коррекции зрения по методу фоторефракционной кератэктомии (ФРК) с использованием данного препарата — клиника нарушает нормативные правила, т.к. Митомицин сертифицирован только для инъекций и последствия могут быть самыми непредсказуемыми!
ММС давно и довольно активно используется как местный препарат в хирургии глаукомы и птеригиума, применяется для лечения глазного пемфигуса, весеннего катара. При глаукоме и птеригиуме, его применяют в виде аппликаций, в случае пемфигуса – это инъекции под конъюнктиву, весенний катар купируется капельным применением ММС.
Антипролиферативная активность Митомицин–С актуальна и для рефракционной хирургии, как средство лечения после ФРК выраженного субэпителиального фиброза. Как один из методов, выполняется механическая скарификация роговичных помутнений с дальнейшей аппликацией, пропитанной в растворе ММС целлюлозной губки. Это аналогично методу интраоперационного применения ММС в хирургии глаукомы.
Предотвращение возникновения роговичных помутнений после ФРК посредством ММС неоднократно доказывалась экспериментально.
Однако, наряду с положительными качествами, цитостатические препараты имеют определенную токсичность. Правда, возникновение лекарственных осложнений, в большинстве случаев – это вопрос дозировки. Известны такие местные неблагоприятные эффекты высоких доз ММС, как отек, перфорация роговицы, лизис, ирит, склеры, вторичная глаукома (0,04% и выше). Хотя концентрация раствора ММС 0,02%, а также экспозиция его не более 2 минут и последующее тщательное промывание зоны воздействия остается высокоэффективной, и осложнений не вызывает.
Данные о частоте роговичных помутнений после ФРК, как правило, относятся к итоговым результатам лечения. Эти цифры относительно невелики. И все же, принимая во внимание качество жизни пациента после процедуры ФРК и скорость с которой происходит достижение рефракционного эффекта, всегда оценивают и «гладкость» реабилитационного процесса. Возникал ли хейз после операции у конкретного пациента, исчез ли полностью к концу срока наблюдения, либо его вовсе не было – все это совершенно разные течения периода реабилитации.
Меньшая частота возникновения помутнений при лечении ММС, дает возможность облегчить схему терапии кортикостероидными средствами без риска развития хейза. При этом, частичный отказ от терапии стероидами, в свою очередь, позволяет существенно снизить риск потенциальных ее осложнений.
ММС и будущее ФРК
Среди существующих на данный момент методик эксимерлазерной коррекции зрения (включая ФРК, ЛАСИК, ЛАСЕК и РЭИК), ФРК не является доминирующей. Однако, она занимает стабильное положение, так как обладает определенными преимуществами, таким как: небольшая травматичность, простота выполнения, невысокая себестоимость. Правда, для ФРК свойственны и значимые недостатки: продолжительное восстановление остроты зрения, болевой синдром, риск помутнений роговицы.
Применение последнего поколения лазеров с более «деликатной» абляцией и использование в послеоперационном периоде специальных контактных линз помогает существенно сократить сроки восстановления остроты зрения, уменьшить болевой синдром и исключить раннее помутнение роговицы. Но хейз, как позднее помутнение, остается проблемой до настоящего времени. Из-за этого, большинство офтальмологов предпочитают выполнять коррекцию методом ЛАСИК, даже при том, что после хирургического формирования лоскута, также возможны серьезные осложнения.
Некоторые преимущества ФРК перед другими методиками лазерной коррекции зрения вновь стали принимать во внимание в последние годы в связи с внедрением в формирование поверхности фотоабляции новых технологий. Признанные эксперты рефракционной хирургии склоняются к мысли, что закрывать работу лазера лоскутом смысла нет, так как лоскут становится «виновником» индуцирования дополнительных оптических аберраций. В связи с этим, классическая методика ФРК, как и ее модификация — ЛАСЕК, вновь привлекает внимание специалистов-офтальмологов. Кроме того, существует вероятность, что им могли бы принадлежать лидирующие позиции при устранении риска возникновения помутнений роговицы.
Применение ММС при проведении ФРК делает вероятность возвращения методике лидирующих позиций более реальной. Ведь, Митомицин–С подавляет пролиферацию и предотвращает образование помутнений, а также способствует более быстрой стабилизации оптического эффекта. Можно предположить, что под воздействием ММС роговичная форма после окончания всех репаративных процессов в меньшей степени отличается от поверхности, которую непосредственно получают после абляции.
Результаты проводимых исследований позволяют в будущем рассчитывать на полное изменение отношения к методике ФРК. Это особенно актуально в свете внедрения новых перспективных методов лазерной абляции (топографически ориентированной или основанной на показателях волнового фронта), так как они особенно чувствительны к вызываемым процессами репарации послеоперационным изменениям.
Подытоживая все вышеизложенное, можно сделать заключение, что интраоперационные аппликации Митомицина–С после и при выполнении процедуры ФРК, при адекватной дозировке, значимо снижают частоту и степень роговичных помутнений и не вызывают осложнений. Модифицированная таким образом методика ФРК, после решения основной ее проблемы, может подняться на качественно новый уровень и стать одним из наиболее безопасных и эффективных методов лазерной коррекции нарушений рефракции.
Источник
При проведении лазерного кератомилеза (ЛАСИК) очень важную роль играет толщина роговичного лоскута, так как именно этот параметр определяет биомеханические свойства роговицы в дальнейшем. При этом главное найти золотую середину. При формировании очень тонкого лоскута с применением фемтосекундного лазера (толщина менее 110 нм) заживление роговицы будет значительно быстрее. Также при суббоуменном ЛАСИК болевой синдром практически отсутствует, а риск послеоперационной эктазии роговицы сведен к минимуму. При этом отмечается высокая острота зрения после операции. Однако, при формировании тонкого лоскута нарушаются биомеханические свойства роговицы в послеоперационном периоде.

В большинстве случаев помутнение роговицы связано с влиянием внешних факторов: ожог, травма, инфекция, в том числе и вирусная, язвенный дефект или послеоперационное осложнение. Одним из факторов риска является длительное непрерывное ношение контактных линз, так как при этом возрастает риск инфицирования роговицы.
Виды помутнений
Интенсивность и размер помутнения роговицы может различаться: бельмо, облачко, пятно. Облачко представляет собой ограниченное помутнение, которое с трудом удается выявить при осмотре. Если такие серые помутнения сформировались в области макулы, то острота зрения несколько снижается. Пятнами называют ограниченные и довольно интенсивные помутнения в центральной или периферической области. При центральной локализации пятна значительно снижают остроту зрения. Бельмо формируется в результате рубцовых изменений. Оно может занимать только часть роговицы или всю ее поверхность.
Симптомы
При помутнении роговицы возникает фотофобия, покраснение глаз, слезотечение. Его почти во всех случаях можно определить без использования специальных методик. Бельмо обычно окрашено в белый цвет, иногда оно представлено локальным рубцом. Снижение остроты зрения напрямую зависит от области поражения роговицы. Помутнения способствуют искажению зрения и формированию астигматизма. Если поражается оптическая часть роговичной оболочки, то степень снижения зрения более значительная.
По сути помутнения представляют собой воспалительную инфильтрацию с элементами дегенерации и дистрофии. При рубцевании поврежденных тканей формируется бельмо.
Обычно помутнения окрашены в серый или белый веет, имеют блестящую поверхность, иногда в этой зоне можно выявить признаки васкуляризации (сосудистое бельмо). При центральном плотном бельме у пациента зрение падает вплоть до светоощущения.
При язвенном дефекте роговицы образуется плотное бельмо, которое имеет сращения с радужкой. В этом случае обычно формируется вторичная глаукома. При повышении внутриглазного давления происходит истончение и растягивание бельма. Оно приобретает вид стафиломы (эктазированное бельмо).
Лечение
При наличии остаточных воспалительных явлений в области бельма, нужно провести противовоспалительную и рассасывающую терапию. Для этого используют глюкокортикостероиды в форме капель и мазей.
Чтобы улучшить рассасывание воспалительного инфильтрата закапывают 1-2% этилморфина гидрохлорид. Препарат этот можно вводить в конъюнктиву (через день по одной дозе 2% раствора). Для местных инстилляций используют также лидазу, йодид калия. В конъюнктивальный мешок можно закладывать желтую ртутную мазь (1-2%). Протеолитические ферменты также можно вводить в конъюнктиву (курс терапии составляет 10 дней).
Чтобы сделать рубцовую ткань менее грубой, можно назначить электрофорез с применением гидрокортизона. Для рассасывания рубцов используют ультразвук, электрофорез с лидазой, алоэ, йодидом калия. Курсы физиотерапии повторяют каждые два месяца, при этом производят смену лекарства, используемого для электрофореза.
Можно улучшить состояние роговицы путем назначения биогенных стимуляторов, которые вводят подкожно. При специфическом процессе, ставшим причиной помутнения роговицы (туберкулез, сифилис и т.д.), следует направить усилия на лечение основного заболевания. При вторичной глаукоме полезными оказываются инстилляции раствора пилокарпина, тимолола, прием диакарба перорально.
При грубом бельме консервативные методики лечения оказываются неэффективными. При наличии показаний таким пациентам проводят хирургическое удаление. Обычно оно включает сквозную пересадку роговицы, при которой удаляется часть роговицы (вся ее толща), взамен которой пересаживается донорский трансплантат (вместе с эндотелиальной выстилкой). Также можно заменить только внутренний слой роговицы с эндотелием.
Следует еще раз отметить, что помутнение роговицы представляет собой серьезное заболевание, в связи с чем при наличии симптомов, следует незамедлительно обратиться к врачу. При этом важно выбрать качественную и надежную клинику, в которой окажут квалифицированную помощь. Ниже приведен рейтинг офтальмологических больниц, в которых могут провести обследование и назначить лечение при помутнении роговицы.
Источник