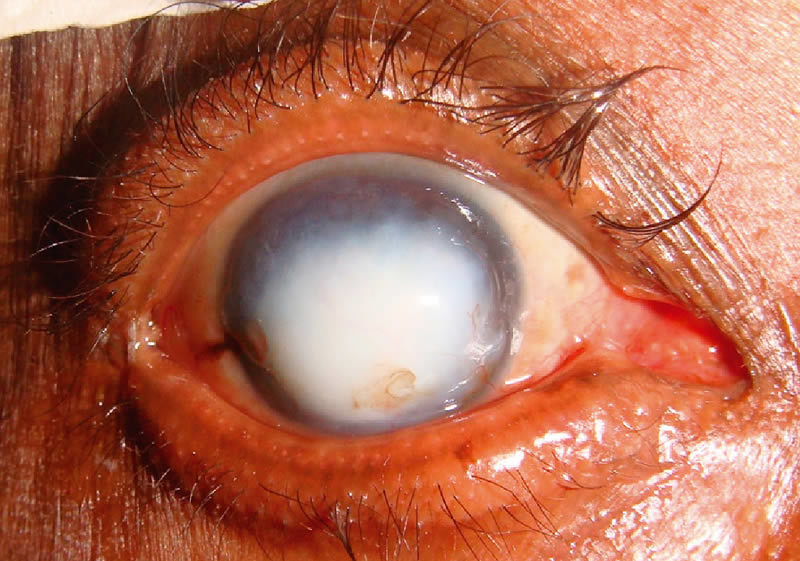
Появляются складки на роговице
Что это такое?
Дистрофия роговицы глаза — общее название группы патологий, проявляющихся изменением структуры в оболочке и нарушением нормальной трофики без присутствия какого-либо воспалительного процесса. Ее итогом всегда становится необратимое постепенное падение зрения. В запущенном состоянии заболевание ведет к слепоте и инвалидности.
Причины появления у роговицы дистрофии
Дистрофия роговицы глаза появляется по разным причинам, и часто одни провоцируют развитие других. Это ведет к тому, что истинную причину развития патологии определить невозможно. Главной причиной заболевания считается наследственность, и чаще всего симптомы развиваются к 35-40 годам. Также возможно появление вторичной дистрофии, которая происходит на одновременно фоне иных воспалений в роговице, всевозможных травм.
Особенность первичной дистрофии роговицы кроется в двухстороннем поражении и медленном прогрессировании. Предпосылками к развитию патологии считаются следующие факторы:
- сокращение числа клеток на заднем эпителии (не более 700 штук на 1 мм2);
- дисфункция клеток заднего эпителия, что не позволяет им на фоне дистрофических изменений выполнять барьерную функцию.
Вне зависимости от конкретных причин появления недуга дистрофия роговой оболочки имеет следующие одинаковые признаки:
- болезненные ощущения;
- повышенное слезоотделение;
- фотобоязнь;
- общее покраснение;
- ощущение наличия песка или инородного тела и зуд;
- падение остроты.
По мере развития патологии возможно появление отечности глаз и мутность роговицы, которое очень быстро развивается и сопровождается общим падением остроты зрения.
Особенности диагностики заболевания
Диагностика роговицы при дистрофии включает общий и углубленный осмотр на специальном оборудовании. Непосредственно вид дистрофии роговицы глаза можно установить с помощью биомикроскопии, при которой глаз осматривается специальным микроскопом. Это позволит определить наличие изменений даже при отсутствии прозрачности и отека. При его использовании осматриваются клетки эпителия, которые в нормальном состоянии незаметны из-за малых размеров. По мере прогрессирования дистрофии их количество уменьшается, что увеличивает их размеры в 2—3 раза из-за необходимости полностью закрыть заднюю поверхность. При первых симптомах роговица смахивает на немного запотевшее стекло, что свидетельствует о развитии патологии. Также с помощью биомикроскопа можно определить наличие «нежных» включений.
В зависимости от локализации патологии из характерных черт выделяют 4 вида дистрофий роговицы глаза:
- лентовидная;
- эпителиальная;
- стромальная;
- краевая.
Лентовидная дегенерация роговицы
Эта патология затрагивает переднюю пограничную мембрану и непосредственно наружный слой роговицы глаза, а внутренние слои по-прежнему остаются прозрачными. Часто болезнь развивается после хориоидита, глаукомы, ириоциклита, других воспалений и травм. Прогрессированию способствуют нарушения кровоснабжения и ограниченность в диапазоне движений глазного яблока. Свое название этот тип дегенерации роговицы глаза получил от особенностей распространения помутнения. Оно начинается на периферии яблока и после в виде ленты распространяется от внутреннего и наружного краев по направлению к центру.
При прогрессировании патологии в оболочке роговицы глаза откладываются соли, что делает ее шероховатой и ведет к пересушиванию эпителия (постепенно он может удаляться со временем самостоятельно). Одновременно соляные наросты на роговице могут травмировать внутренние поверхности век и способствовать формированию язвочек, вызывающих болевые ощущения.
Если роговицы дистрофия была запущена, произошло образование большого числа отложений и зрение потеряно, лечение заключается в удалении глаза. В противном случае производится поверхностная кератоэктомия, включающая срезание повреждённого слоя в оптической зоне. Затем эпителий постепенно нарастает, а пациенту назначаются специальные препараты, сохраняющие несколько лет роговицу полностью прозрачной.
Признаки эпителиальной дистрофии роговицы глаза
Особенность патологии — в малой скорости ее развития, так как от появления первых симптомов до образования полной клинической картины может пройти до 20 лет. Первоначально дистрофия затрагивает только центральную часть роговицы глаза, что сопровождается коллагеновыми образованиями грибовидной, бородавчатой или каплевидной формы. На этой стадии единственным фактическим признаком заболевания остается небольшое падение остроты зрения утром.
На второй стадии заболевания резко снижается число эндотелиоцитов, появляются одиночные отдельные буллы и отек, другие симптомы дистрофии. Ярким признаком этого типа дистрофии роговицы остается определенное улучшение остроты зрения к вечеру, что обусловлено депонированием жид кости во время сна и нарастанием отека.
На первом этапе развития дистрофии роговицы лечение заключается в использовании солевых растворов для снижения отечности, приеме анальгетиков для снятия болевого синдрома, ношении очков или линз. Также используется роговичный кросс-линкинг. При тяжелом течении заболевания, сопровождающемся сильным утончением роговицы глаза, сильным уменьшением остроты зрения, назначается кератопластика. Своевременное начало лечения позволяет говорить о благоприятном результате, а отсутствие адекватной терапии может привести к инвалидизации из-за утраты зрения.
Стромальная дистрофия
Относительно редкая патология глаза, которая возникает в первой или второй декаде жизни. Причина — в наследственности и недостатке сульфата кератана в роговице, сопровождается снижением остроты зрения или его засветами.
У стромальной дистрофии роговицы симптомы и признаки заключаются в наличии небольших бело-серых помутнений, которые имеют со временем тенденцию к слиянию и увеличению. Одновременно роговица глаза обычно немного уменьшена. Очаги располагаются от лимба до лимба и постепенно поражают строму глаза на всю толщину. Центральные включения обычно имеют поверхностный характер, а периферические — глубокие.
У этого вида дистрофии роговицы лечение обычно заключается в проведении кератопластики. При своевременном обращении за помощью прогноз после СКП хороший, а рецидивы встречаются для этого типа патологии редко либо развиваются через длительный период времени.
Краевая форма
Патология обычно имеет двухсторонний характер и медленно прогрессирует. Ее характерные черты кроются в истончении роговицы глаза около лимба с образованием серповидного эффекта. Это ведет к нарушению сферичности роговицы, что ведет к снижению остроты зрения, образованию участков эктазии, что может привести к появлению перфораций. Консервативное лечение краевой дистрофии дает временный эффект, поэтому обычно проводится послойная краевая пересадка роговицы глаза.
Наследственная дистрофия роговицы
Основной причиной развития первичной дистрофии остается наследственный фактор. Недуг может начаться в подростковом возрасте, медленно и неуклонно прогрессируя. Одновременно длительное время проблема может оставаться при этом незамеченной из-за отсутствия каких-либо воспалений и приносящих дискомфорт симптомов раздражения глаза.
Первые признаки заболевания обычно фиксируются во время биомикроскопического обследования, когда обнаруживаются помутнения в виде мелких полосок, пятен или узелков (обычно они находятся в поверхностных слоях стромы, а одновременно передний и задний эпителий остаются неповрежденными). Нарастание симптомов наблюдается к 30—40 годам, когда становится значительным падение остроты, появляются светобоязнь и болезненность на фоне слущивания эпителия.
Особенность наследственной формы развития дистрофии роговицы глаза — в невозможности воздействовать на ее причину. Консервативное лечение включает использование витаминных капель и мазей, других средств для улучшения питания роговицы глаза. Оно замедляет прогрессирование патологии без ее полной остановки. При большом снижении остроты зрения выполняется сквозная или послойная кератопластика. Первый вариант дает нужный быстрый эффект, но уже через 5—7 лет после операции вновь в роговице появляются нежные помутнения, что опять ведет к развитию патологии, поэтому через 10—15 лет понадобится повторная операция.
Профилактика дистрофии роговицы
Наследственные причины заболевания не позволяют предупредить его развитие, поэтому профилактика направлена на своевременное его обнаружение и замедление прогрессирования. В общем случае пациентам необходимо соблюдать следующие рекомендации:
- дважды в год посещать офтальмолога;
- предупреждение травматизма роговой оболочки;
- достаточный отдых и сон;
- оптимальный рацион питания;
- употребление витаминов;
- использование препаратов, нормализующих трофику тканей роговицы.
Своевременная квалифицированная диагностика и хирургическое лечение обеспечат благоприятный прогноз и сохранение трудоспособности.
Дистрофия роговицы. Лечение консервативными методами
Помощь на этом этапе направлена на замедление развития патологии, когда она не привела к падению зрения и появлению четких иных параметров. В общем случае пациенту назначаются следующие препараты:
- капли с витаминами, мази и кератопротекторы для защиты роговицы глаза («Тауфон», «Актовегин», «Эмоксипин»);
- противоотечные средства (глюкоза, глицерин);
- витамины для органов зрения (лютеин, зеоксантин).
Если отеки уже подбираются к эпителию, дополнительно назначаются антибактериальные мази и капли. Для снижения симптомов и дополнительной защиты нервных окончаний, купирования болевого синдрома может назначаться ношение лечебных линз. На первоначальной стадии хороший результат дают физиотерапевтические процедуры (электрофорез, стимулирование лазером), которая на поздних стадиях дает исключительно временное облегчение.
Консервативное лечение назначается курсами и проводится постоянно до момента необходимости хирургического вмешательства (перед его началом рекомендуем обратиться к офтальмологу).
Хирургическое лечение дистрофии роговицы глаза
Неизбежным результатом развития заболевания становится лечение хирургическим способом. В зависимости от стадии патологии и ее типа используется одна из следующих методик:
- хирургическая коррекция;
- фототерапевтическая кератэктомия;
- кератопластика.
Фототерапевтическая кератэктомия предусматривает удаление поверхностного пораженного участка роговицы. Она назначается при уже заметном повреждении слоя эпителия или боуменовой мембраны. Кератопластика выполняется при поражении глубоких слоев роговицы лечении которых консервативной методикой не дает нужного эффекта. В этом случае разрушается и удаляется поврежденная часть ткани и заменяется донорской. Процедура может быть двух видов:
- послойная (удаляются отдельные поврежденные слои);
- сквозная (меняется вся центральная часть роговицы глаза).
Применение кератопластики позволяет восстановить прозрачность и вернуть нормальное зрение, удалив всю симптоматику заболевания.
Альтернативой кератопластике в последние годы стал кросслинкинг. Это малоинвазивная процедура, предусматривающая связывание волокон коллагена под действием ультрафиолетового излучения. В 98 % случаев происходит остановка патологии, а у 60 % пациентов улучшаются острота зрения и состояние роговицы. Процедура занимает около часа и не требует длительного нахождения в стационаре. Также в течение первых пары дней после операции необходимо носить мягкие линзы, использовать антибактериальные и противовоспалительные препараты для ускорения реабилитации.
Источник
Птеригиум формируется из ткани конъюнктивы, претерпевшей дегенеративные изменения, и произрастает от лимба в направлении к середине роговицы. Птеригиум может иметь разные размеры — от пары миллиметров до крупных образований, которые закрывают роговицу и значительно снижают качество жизни больного.
Что такое птеригиум?

Птеригиум, или крыловидная плева — аномальное образование, располагающееся на внутреннем углу глаза, имеющее треугольную форму.
Развитие патологии может быть стремительным, характеризующимся быстрым ростом, или медленным.
Распространенность
Эпидемиология непосредственно связана с местом жительства человека. Например, в Соединенных Штатах в тех географических областях, которые находятся выше 40-градусной широты, распространение патологии не превышает 2% из 100% населения.
В населенных пунктах, расположенных на широте 28-36 градусов, заболеваемость возрастает до 10%.
Согласно мнению специалистов, это связано с повышением количества солнечной радиации, получаемой человеком.
У лиц женского пола патология развивается реже, чем у мужчин, что обусловлено с более частым нахождением мужчин под палящими лучами солнца в связи с родом трудовой деятельности. Первые признаки птеригиума обычно отмечаются в молодом и зрелом возрасте (25-40 лет). До 20-летнего возраста заболевание регистрируется редко.
Причины заболевания
Причинами развития болезни являются: высокая частота и продолжительность влияния ультрафиолета на область глаз, что присуще жителям регионов с жарким климатом, работа на открытой местности, пренебрежение способами и средствами защиты глаз. Доказана и наследственная расположенность к появлению признаков птеригиума.
Симптомы птергиума
На ранних стадиях болезни какие-либо симптомы могут полностью отсутствовать. Позже развиваются признаки раздражения глаза, покраснение конъюнктивы, чувство присутствия песка, «туман» в глазах, отечность век, некоторое понижение зрительной функции.
Методы диагностики
Обследование у офтальмолога включает проверку остроты зрения и визуальный осмотр с применением специальной лампы. Если имеют место явления близорукости, астигматизма, назначается выполнение кератотопографии. Динамическое отслеживание происходящих процессов позволяет вычислить скорость развития заболевания.
Последствия и осложнения
Среди неприятных симптомов, которые могут присоединяться по мере прогрессирования птеригиума, встречаются:
- неполное видение предметов, искажение их очертаний;
- значительное падение зрения;
- боль в глазах, сильное раздражение, воспаление конъюнктивы вследствие натирания, расчесывания;
- появление спаек, рубцов на роговице, веках и т.д.;
- сращивание тканей птеригиума с другими отделами органа зрения, уменьшение подвижности экстраокулярных мышц, в результате чего глазное яблоко может потерять подвижность;
- двоение предметов (диплопия).
Явления диплопии чаще всего развиваются из-за частичного паралича наружной мышцы. Если больной перенес хирургическое вмешательство по поводу птеригиума, такие неприятные последствия могут наблюдаться в результате отрыва сухожилия мышцы от области ее крепления.
Редким осложнением птеригиума становится дегенерация роговицы с выраженным ее истончением, что наблюдается на фоне регулярного касания роговицы выбухающей частью образования.
Самым опасным, но редчайшим последствием болезни может быть его перерождение в злокачественную опухоль.
Лечение птергиума
Для снижения скорости течения заболевания применяются капли типа «искусственной слезы», увлажняющие гели и мази. Пациентам рекомендуется постоянное ношение очков с UV-фильтрами при нахождении вне помещения. Чтобы устранить симптомы птеригиума, используются глазные мази и капли с глюкокортикостероидами.
Операционное лечение
Радикальным способом ликвидации образования в области внутреннего угла глаза является хирургическая операция. Она проводится для возврата эстетической привлекательности лица, а также в терапевтических целях (для нормализации остроты зрения, устранения дискомфорта, раздражения и прочей симптоматики).
Оперативное удаление птеригиума может выполняться согласно различным методикам, но все они направлены на иссечение аномально разросшихся тканей.
Отмечено, что удаление птеригиума без последующего медикаментозного лечения приводит к повторному его появлению в половине и более случаев.
Чтобы этого не произошло, сразу после операции выполняют лечение иммуносупрессорами (цитостатиками), проводят курсы терапии β-облучением, обрабатывают пораженную область криокоагулянтами и т.д.
Если послеоперационная терапия была проведена в полной мере, вероятность рецидива птеригиума составляет не более 10%.
Если птеригиум имеет значительные размеры, может потребоваться пересадка (вклейка или вшивание) конъюнктивального аутотрансплантата или специальных искусственных мембран для сокрытия образовавшегося косметического дефекта.
Операция не является сложной и часто выполняется под местным обезболиванием. Параллельно с противорецидивным лечением назначается антибактериальная терапия, капли для предотвращения воспаления.
В некоторых случаях выполнение операции приводит к развитию осложнений. Таковыми могут быть: инфицирование глаза, отторжение трансплантата, воспаление тканей в области швов, зрительные дисфункции (например, двоение предметов), появление рубцов на роговой оболочке глаза.
Самые редкие, но все же имеющие место осложнения — прободение глазного яблока, отслойка сетчатки, проникновение крови в стекловидное тело. На фоне лечения цитостатиками и лучевой терапии может истончаться роговица, иногда происходит эктазия склеры.
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Заболевания роговицы составляют 25-30% всех глазных заболеваний.
В связи с тем что роговица является частью наружной капсулы глаза, она подвергается воздействию всех неблагоприятных факторов внешней среды.
 [1], [2], [3], [4], [5]
[1], [2], [3], [4], [5]
Эпидемиология
Согласно данным статистики, из всех больных, приходящих на амбулаторный прием, у каждого четвертого имеется заболевание роговицы. Социальное значение болезней роговицы объясняется не только высокой частотой развития, но и длительностью лечения, частыми рецидивами, а также снижением остроты зрения. Болезни роговицы являются одной из главных причин слепоты и слабовидения.
 [6], [7], [8], [9], [10], [11]
[6], [7], [8], [9], [10], [11]
Причины заболеваний роговицы
- открытое положение роговицы (доступна внешним факторам);
- анатомическая и эмбриональная связь с конъюнктивой, склерой и сосудистым трактом;
- отсутствие в роговице сосудов и замедленный обмен веществ;
- постоянное влияние на роговицу микрофлоры копъюнктивального мешка и слезного мешка.
 [12], [13], [14], [15], [16], [17]
[12], [13], [14], [15], [16], [17]
Патогенез
Особенностями строения, анастомозирования и иннервации краевой петлистой сети сосудов вокруг роговицы объясняется ее быстрая ответная реакция на развитие патологического процесса в склере, конъюнктиве, радужке и цилиарном теле. В конъюнктивальной полости, сообщающейся через слезные пути с полостью носа, всегда содержится микрофлора. Достаточно малейшей травмы эпителия роговицы, чтобы открылись входные ворота для инфекции.
Роговица легко вовлекается в патологический процесс и медленно выходит из него, так как она не имеет сосудов. Все обменные процессы в роговице замедлены.
 [18], [19], [20], [21], [22], [23], [24], [25], [26]
[18], [19], [20], [21], [22], [23], [24], [25], [26]
Симптомы заболеваний роговицы
Точечные эпителиальные эрозии — мелкие, несколько вогнутые дефекты эпителия, окрашивающиеся флуоресцеином, но они не различимы при окраске бенгальским розовым. Точечные эпителиальные эрозии — неспецифический признак заболеваний роговицы и может развиться при различных кератопатиях. Локализация эрозий часто может указывать на этиологию заболевания.
- у верхнего лимба: при весеннем катаре, верхнем лимбальном кератоконъюиктивите, атонии век и плохо подобранных контактных линзах;
- участок роговицы между краями век (при открытых глазах); при синдроме «сухого» глаза, снижении чувствительности роговицы и воздействии ультрафиолетовых лучей;
- у нижнего лимба: при заболеваниях края нижнего века, лагофтальме, розацеа кератите, токсическом действии капель.
Точечный эпителиальный кератит — типичный признак вирусных инфекций. Характерно обнаружение зернистых, опалесцирующих, набухших эпителиальных клеток, видимых без окрашивания. Эти дефекты эпителия хорошо окрашиваются бенгальским розовым, но плохо — флуоресцеином.
Отек эпителия роговицы — признак декомпенсации эндотелия или значительного и быстрого повышения внутриглазного давления. Роговица теряет характерный для нее блеск, в тяжелых случаях могут появляться мелкие (везикулы) и небольшие (буллы) пузырьки.
Признаки нитей:
- Тонкие, имеющие форму запятой, слизистые нити, лежащие на эпителии, связаны одним концом с поверхностью роговицы, другой конец свободно смещается при моргании. В месте прикрепления нити можно обнаружить субэпителиальный полупрозрачный участок серого цвета.
- Нити хорошо окрашиваются бенгальским розовым, но не флуоресцеином, т.к. флуоресцеин накапливается между клеток, а бенгальский розовый окрашивает погибшие и дегенеративно измененные клетки и слизь.
Причины развития нитей:
Кератоконъюнктивит при синдроме «сухого» глаза, верхний лимбальный кератоконъюнктивит, синдром рецидивирующей эрозии, хирургические вмешательства на глазах, лагофтальм, снижение чувствительности роговицы, herpes zoster ophthalmicus, острое нарушение мозгового кровообращения в среднем мозге и эссенциальный блефароспазм.
Паннус — субэпителиальное врастание фиброваскулярной ткани лимба воспалительного или дегенеративного генеза. Прогрессирующий паннус характеризуется наличием инфильтрации по ходу врастающих сосудов. При регрессивном паннусе сосуды распространяются за пределы инфильтрата.
Инфильтраты — участки активного воспаления стромы роговицы, состоящие из скопления лейкоцитов и клеточного детрита.
Признаки инфильтратов стромы роговицы
- Очаговое, зернистое помутнение светло-серого цвета, чаще всего в передних слоях стромы, сочетающееся, как правило, с гиперемией лимба или конъюнктивы.
- Вокруг основного очага — венчик менее плотной инфильтрации, где в некоторых случаях различимы единичные воспалительные клетки.
Причины развития инфильтратов стромы роговицы
- Неинфекционные (например, чувствительность к антигенам), возникают при ношении контактных линз и краевом кератите.
- Инфекционный кератит, вызванный бактериями. вирусами, грибками и простейшими.
Признаки отека стромы роговицы: оптические пустоты между пластинами стромы, связанные с увеличением толщины роговицы, и уменьшение прозрачности из-за нарушения архитектоники стромы;
Причины отека стромы роговицы: дисциформный кератит, кератоконус, дистрофия Fuchs и повреждение эндотелия роговицы в результате хирургических вмешательств.
Васкуляризация встречается при различных заболеваниях роговицы. При биомикроскопии венозные сосуды роговицы всегда различимы, но артериальные сосуды сложно увидеть без флуоресцентной ангиографии. Глубокие сосуды отходят от передних цилиарных сосудов и идут прямо в радиальном направлении, исчезая у лимба, в отличие от извилистых поверхностных сосудов, которые могут быть обнаружены за пределами лимба. Запустевшие глубокие сосуды роговицы различимы в отраженном свете в виде «теней» сосудов.
- Разрывы — в результате растяжения роговицы, врожденной травмы и кератоконуса, что ведет к быстрому притоку жидкости в строму роговицы.
- Складки (полосчатая кератопатия) могут быть вызваны хирургической травмой, гипотонией глаза, воспалением и отеком стромы.
 [27], [28], [29], [30]
[27], [28], [29], [30]
Формы
Среди разнообразных видов патологии роговицы основное место занимают воспалительные заболевания (кератиты) и дистрофии. Кроме того, роговица подвергается травмам и ожогам. Опухоли роговицы развиваются редко.
Выделяют следующие формы заболеваний роговицы:
- кератиты и их последствия;
- дистрофии;
- опухоли;
- аномалии величин и формы.
Кератиты и их последствия составляют 20-25% амбулаторных больных.
 [31], [32], [33], [34], [35]
[31], [32], [33], [34], [35]
Диагностика заболеваний роговицы
Фронтальный вид и детали в срезе роговицы документируют следующим образом.
Помутнения роговицы (рубец или другие дегенеративные изменения) изображают в черном цвете.
Отек эпителия — голубыми тонкими окружностями, отек стромы — голубой штриховкой, складки десцеметовой мембраны — волнистыми голубыми линиями.
Гипопион представляют в желтом цвете.
Кровеносные сосуды — красным цветом. Поверхностный сосуд — волнистой лилией, начинающейся за пределами лимба, и глубокий сосуд — в виде прямой линии начало которой обозначают у лимба.
Пигментацию в виде колец (отложений железа и веретено Krukenbcrg) изображают коричневым цветом.
Для диагностики заболеваний роговицы используют метод наружного осмотра, бокового освещения. Максимальную информацию о локализации очага воспаления, глубине его залегания, характере инфильтрации и реакции наружных тканей можно получить при исследовании светового среза роговицы при биомикроскопии с достаточным увеличением. Важное значение имеет исследование чувствительности роговицы. Причина поражения роговицы может быть внутри организма. Ее нужно установить, и тогда лечение, направленное на устранение причины заболевания, в сочетании с местной терапией будет максимально эффективным.
 [36], [37], [38], [39], [40]
[36], [37], [38], [39], [40]
Лечение заболеваний роговицы
Антибактериальные и противовоспалительные средства:
- Антибактериальные препараты можно применять при инфекциях роговицы после предварительных исследований. Для улучшения доставки лекарственного препарата могут быть использованы коллагеновые пленки. Пленка по форме напоминает обычную мягкую контактную линзу, находится в дегидрированной форме и перед применением требует регидратации.
- Местные глюкокортикоиды используют с целью подавления воспаления и ограничения рубцевания, хотя неадекватное их использование может поддерживать микробный рост. Возможно также подавление регенерации роговицы, провоцирование изъязвления и перфорации. Местные стероиды противопоказаны при простом герпесе в острой фазе.
- Системные иммунодепрессианые препараты применяют при некоторых формах тяжелого периферического изъязвления роговицы и ее истончения, связанного с системным поражением соединительной ткани.
Препараты, ускоряющие регенерацию эпителия роговицы:
В глазах с тонкой стромой важно ускорить процесс регенерации эпителия, так как истончение стромы медленнее прогрессирует при неповрежденном эпителии.
- Искусственные слезы и мази не должны содержать потенциально токсичных (например, бензалконий) или повышающих чувствительность роговицы консервантов (например, тиомерзал).
- Закрытие век — чрезвычайная мера при нейропаралитических и нейротрофических кератопатиях, а также в глазах с персистирующими дефектами эпителия.
- Временное склеивание век с помощью лент Blenderm или Transpore.
- Инъекция токсина CI. botulinurn в m. levator palpebrae с целью создания временного птоза.
- Латеральная тарзорафия или пластика медиального угла глаза.
- Бандажные мягкие контактные линзы улучшают заживление, механически защищая регенерирующий эпителий роговицы в условиях постоянной травматизации веками.
- Пересадка амниотической мембраны может быть целесообразна для закрытия персистирующего, не восприимчивого к лечению дефекта эпителия.
Другие методы лечения заболеваний роговицы
- Адгезивный тканевой клей (цианоакрилат) используют для ограничения стромального изъязвления и закрытия небольших перфораций. Клей наносят па синтетическую пластинку, которую затем накладывают на область истончения или перфорации и покрывают бандажной контактной линзой.
- Закрытие прогрессирующей и не поддающейся терапии язвы конъюнктивальным лоскутом по Gundersen применяют при одностороннем хроническом процессе с низкой вероятностью восстановления зрения.
- Трансплантацию лимбальных стволовых клеток применяют в случае их дефицита, например при химическом ожоге или рубцующемся конъюнктивите. Источником донорской ткани может быть парный глаз (аутотрансплантат) при односторонней патологии, глаз другого человека или трупный (аллотрансплантант) при вовлечении в процесс обоих глаз.
- Кератопластику выполняют с целью восстановления прозрачности роговицы.
Источник