Периферическая пигментная дистрофия сетчатки
Причин ухудшения зрения может быть множество. Специалисты называют самые разные заболевания глаз. Дегенерация сетчатки (дистрофия) очень частая причина ухудшения зрения. В сетчатке отсутствуют чувствительные нервные окончания. Из-за этого заболевания могут протекать безболезненно.

Определение
Дегенерацией сетчатки чаще всего страдают пожилые люди. Заболевание сетчатки у ребенка явление очень редкое. Оно проявляется в виде пигментной и точечной белой дегенерации, в виде желтого пятна (болезнь Беста). Эти разновидности заболевания имеют врожденный и наследственный характер.
С возрастом в сетчатке глаза происходят изменения. Между оболочкой глаза и сосудистой могут откладываться различные шлаки. Они начинают накапливаться, и вследствие этого образуется «мусор» желтого или белого цвета – друзы.
Во время дегенерации самые важные клетки начинают отмирать. Такое заболевание называют «желтое пятно».
Лечение народными средствами
Дегенерация сетчатки может быть схожа с другими различными отклонениями в организме. Нельзя игнорировать медикаментозное лечение. Народная медицина — это вспомогательный элемент, который закрепляет лечение.
Обязательно нужно разнообразить свой рацион. Больше есть морской капусты, корицы и меда.
- Смешать воду и козье молока в равных пропорциях. Такой раствор нужно капать в глаза по две-три капли в день. На глаза наложить плотную повязку и несколько минут отдохнуть. Нельзя шевелить глазами или открывать их.
- Приготовить следующий напиток. Хвойные иголки — пять столовых ложек, сушеный шиповник — две столовые ложки, луковая шелуха — две столовые ложки. Всю смесь хорошо перемешать и перетереть. Залить литром воды и кипятить на огне не более 15 минут. Отвар процеживается и настаивается еще сутки. Применять в течение месяца за полчаса до еды.
- Взять пять столовых ложек крапивы, одну столовую ложку ландыша. Залить одним стаканом воды и настаивать десять часов в темном месте. Потом добавить чайную ложку соды и из полученного отвара делать компресс для глаз.
Профилактика
Все формы дистрофических изменений сетчатки вызваны либо заболеваниями органов зрения либо организма в целом. Чаще всего страдают люди, которые имеют близорукость средней или высокой степени. Предотвратить заболевание невозможно, но можно вовремя обнаружить и контролировать.
Профилактика заключается в том, что нужно два раза в год проходить осмотр у офтальмолога.
Желательно не курить, не злоупотреблять алкоголем и разнообразными лекарственными препаратами. Правильно питаться, а лучше всего добавить в свой рацион больше витаминов.
- Витамин А. Это морковь, семечки подсолнуха, картофель, морские продукты, печень рыбы.
- Тиамин, витамин Bi. Сюда входят пивные дрожжи, мед, зеленый горошек, орехи, пшеница.
- Витамин С, аскорбиновая кислота. Это листовые овощи, сладкий перец, шпинат, черная смородина.
- Калий (мед и уксус).
- Витамин В12. Свекла, черника, петрушка, абрикосы, чернослив, финики.

Макулярная дегенерация сетчатки
Различают две формы макулярной дегенерации:
- Астрофическая.
- Экссудативная.
Эти две формы отличаются друг от друга тем, что при экссудативной дегенерации клетки начинают отслаиваться из-за поступающей из сосудов жидкости. Клетки отслаиваются от подлежащих мембран, и в итоге может появиться кровоизлияние. На месте могут образоваться отеки.
При астрофической форме «желтое пятно» поражается пигментом. Никак рубцов, отеков и жидкости нет. В данном случае всегда страдают оба глаза.
Признаки
При макулярной дегенерации сетчатки глаза зрение постепенно ухудшается и снижается. Болезнь протекает безболезненно, поэтому обнаружить заболевание на раннем этапе очень сложно. Но когда поражается один глаз, главным симптомом служит видение тонких линий волнистыми. Бывают моменты, когда зрение резко снижается, но к полной слепоте не приводит.
При любых искажениях прямых линий, нужно немедленно обратиться к врачу. К другим симптомам относится затуманенное изображение и проблемы с чтением книг, газет и т.д.
Причины
Самая главная причина – преклонный возраст. После 50 лет риск заболеть таким заболеванием возрастает в несколько раз, в уже к 75 годам от дегенерации сетчатки страдает треть пожилых людей.
Вторая причина – это наследственная линия. Интересный факт заключается в том, что темнокожие люди страдают заболеванием реже, чем европейцы.
Третьей причиной отслойки сетчатки служит нехватка (дефицит) витаминов и микроэлементов. Например, витамины С, Е, каротиноиды лютеина, цинк и антиоксиданты.
Диагностика и лечение
Самостоятельно выявить болезнь на раннем этапе невозможно. Обнаружить заболевание можно только при регулярном посещении офтальмолога. Врач проведет осмотр и выявит начинающиеся изменения. Только так возможно предотвратить развитие макулярной дегенерации сетчатки.
В современной медицине не имеет множество способов лечения данного заболевания, но если отклонения были замены на раннем этапе, то можно сделать лазерную коррекцию. Если случилось созревание катаракты, то врачи производят замену хрусталика.

Возрастная макулярная дегенерация
Такая болезнь самая распространенная у пожилых людей. Особенно страдает европеоидное население.
- Причины ВМД бывают следующие:
- генетическая предрасположенность;
- курения;
- возраст;
- ожирение;
- сердечно-сосудистые заболевания;
- анамнез;
- гипертензия;
- малое количество поступления жирных кислот и зеленых листовых овощей.
Существует две формы заболевания. Самая распространенная – это сухая. Неэкссудативная и астрофическая. Любые заболевания ВМД начинаются именно с неё. Сухой формой страдают около 85 процентов людей.
При сухой форме происходят изменения в пигментном эпителии, где очаги проявляются в виде темных точек. Эпителий выполняет очень важную функцию. Он сохраняет нормальное состояние и функционирование колбочек и палочек. Накопление различных шлаков из палочек и колбочек приводит к образованию желтых пятен. В случае запущенной болезни возникает хориоретинальная атрофия.
Читайте также: Возрастная макулодистрофия (ВМД) – заболевание, при котором поражается центральный отдел сетчатки – макула.
Вторая форма – влажная. Это неоваскулярная и экссудативная. Данное заболевание развивается примерно у 25 процентов людей. При такой форме начинает развиваться заболевание под названием хориоидальная неоваскуляризация. Это когда под сетчаткой развиваются новые аномальные кровеносные сосуды. Кровоизлияние или отек зрительного нерва могут привести к отслойке пигментного эпителия сетчатки. Если болезнь не лечить длительно время, то под макулой образуется дисковидный рубец.
Диагностика
Специалисты использует один из методов диагностики:
- Офтальмоскопия. Позволяет выявить обе формы заболевания. Используют сетку Амслера.
- Цветное фотографирование глазного дна и флуоресцентная ангиография. Если врачи предполагают влажную форму заболевания, то проводят именно эти две диагностики. Ангиография позволяет выявить хориоидальную неоваскуляризацию и географическую атрофию.
- Оптическая когерентная томография. Помогает оценить эффективность проводимой терапии и на раннем этапе выявить интраретинальную или субретинальную жидкость.

Лечение
- При сухой ВМД или односторонней влажной форме нужны специальные пищевые добавки.
- Анти-VEGF медикаменты.
- При влажной форме применяется лазерное лечение.
- Различные поддерживающие меры.
Периферическая дегенерация
Периферическая дегенерация сетчатки – это распространенная болезнь в современной медицине. С 1991 – 2010 год число заболевших возросло на 19%. Вероятность развития при нормальном зрении составляет 4%. Заболевание может проявляться в любом возрасте.
Если затрагивать тему о периферической дегенерации, то это уже более опасное явление. Ведь оно протекает бессимптомно.
Диагностировать периферическую болезнь бывает сложно, т.к. изменения глазного дна не всегда выражены. Сложно исследовать область спереди от экватора глаза. Такой вид очень часто приводит к отслоению сетчатки.
Причины
Периферическая дегенерация развивается у людей, страдающих миопическим или гиперметропическим типом рефракции. Особенно в риске находятся лица, которые болеют миопией. Также существуют и другие причины заболевания:
- Травматические повреждения. Например, тяжелая черепно-мозговая травма или поражение костных стенок глазницы.
- Нарушение кровоснабжения. Изменения в кровотоке могут привести к трофическим расстройствам и истончению внутренней оболочки глазного яблока.
- Различные воспалительные заболевания.
- Ятрогенное влияние. Происходят изменения во внутренней оболочки глаза. Это случается после витреоретинальной операции или когда было превышено воздействие лазерной коагуляции.

Кто находится в группе риска?
Больше всего к болезни подвержены люди, которые страдают близорукостью. У близоруких происходит истончение и натяжение сетчатки. Это и приводит к возникновению дистрофии.
Сюда можно отнести и пожилых людей, особенно старше 65 лет. В этом возрасте основная причина резкого снижения зрения является периферическая дистрофия.
Также в эту группу попадают следующие лица:
- Страдающие сахарным диабетом.
- Атеросклерозом.
- Артериальной гипертензией.
Классификация
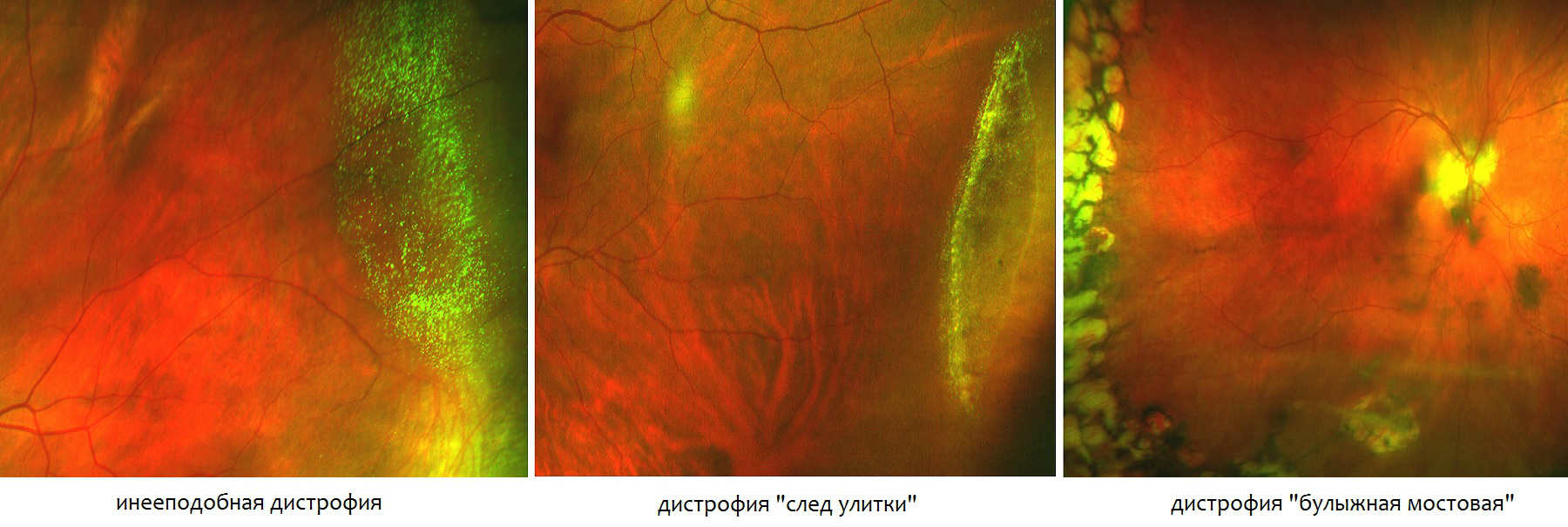
Специалисты классифицируют патологию на несколько типов. Это решетчатая, инееподобная и кистевидная. Отдельные варианты изменений могут напоминать «след улитки» или «булыжную мостовую».
Формы заболевания:
- Периферическая витреохориоретинальная (ПВХРД). Она характеризуется поражением стекловидного тела, сетчатой и сосудистой оболочки.
- Периферическая хориоретинальная (ПХРД). Паталогии сетчатки и хориоидеи.
Витреохориоретинальная дистрофия делится по локализации:
- Экваториальная. Самое распространенное явление поражения сетчатки.
- Параоральная. Дистрофические изменения происходят у зубчатой линии.
- Смешанная. Форма ассоциирована с наибольшим риском разрыва из-за наличия диффузных изменений по всей поверхности сетчатой оболочки.

Диагностика
При обычном осмотре глазного дна периферическая область является недоступной. В большинстве случаев диагностика данной области возможна только при максимально возможном медикаментозном расширении зрачка, для осмотра используется трехзеркальная линза Гольдмана.
Для того, чтобы выявить болезнь и назначит лечение, пациенту могут производить следующие исследования:
- Офтальмоскопия. В данном случае проводят исследования диска зрительного нерва, сетчатки и хориоидеи. Здесь применяются лучи света, которые отражаются от структур глазного дна. Существует два типа офтальмоскопии: прямая и обратная.
- Периметрия. Такой способ поможет выявить концентрическое сужение полей зрения. Если врач выявит начало заболевания, то пациенту будет назначена квантитативная периметрия.
- Визометрия. Считается самым простым способом определения остроты зрения. Проводится везде: в различных учебных заведениях, в армии, во время обследования при офтальмологических заболеваниях и т.д.
- Рефрактометрия. Один из современных методов, где применяется медицинская техника – рефрактометр. На данный момент существует усовершенствованное оборудование – компьютерный автоматический рефрактометр. С помощью такого исследования выявляют развитие аномалий рефракции, а также диагностировать близорукость, дальнозоркость или астигматизм.
- УЗИ глаза. Позволяет обнаружить патологии на самых ранних этапах. УЗИ используют для того, чтобы диагностировать изменения стекловидного тела, оценить размер продольной оси глаза.
Лечение
Прежде чем назначать лечение, специалист оценивает характер патологии. Для устранения заболевания используют:
- Консервативную терапию. В лечение используются медицинские препараты групп антиагрегантов, ангиопротекторов, антигипоксантов. Здесь же применяются биоактивные добавки, витамины С и В.
- Хирургическое вмешательство. При лечении используется лазерная коагуляция сосудов в зонах повышенного истончения. Операцию проводят в амбулаторных условиях. После операции назначают консервативную терапию, включающая прием различных препаратов.

Пигментная дегенерация сетчатки
Пигментная дегенерация (абиотрофия) является наследственным заболеванием внутренней оболочки глаза. Палочки сетчатки начинают разрушаться. Данная болезнь встречается весьма редко. Если человек заболевает и не принимает никаких действий, то наступает слепота.
Болезнь была описана в 1857 году Д.Дондерсом и названа «пигментный ретинит». И через пять лет установили наследственное заболевание.
Причины
Самая чувствительная зона глаз состоит из клеток. Это палочки и колбочки. Они так называются, потому что внешний вид напоминает такую форму. Колбочки расположились в центральной части. Они отвечают за острое и цветное зрение. Палочки заняли все пространство, заполонив сетчатку. Отвечают за периферическое зрение, а также за остроту зрения в плохой освещенности.
Во время повреждения отдельных генов, которые отвечают за питание и функционирование глаза, происходит разрушение наружного слоя сетчатки. Все начинается на периферии и за несколько лет распространяется по всей сетчатки.
На раннем этапе поражаются оба глаза. Первые признаки видны в детском возрасте, главное вовремя обратиться к врачу. Если заболевание не лечить, то к двадцати годам больные теряют трудоспособность.
Бывают и другое развитие болезни: поражается только один глаз, отдельный сектор сетчатки, случается более позднее заболевание. Такие люди рискуют заболеть глаукомой, катарактой, отеком центральной зоны сетчатки.
Симптомы
Гемералопия или по-другому «ночная слепота». Происходит из-за повреждения палочек сетчатки. Люди, которые страдают таким заболеванием, плохо ориентируются в местах с плохим освещением. Если человек заметил, что плохо может ориентироваться в темноте, то это первый признак заболевания.
Прогрессирование болезни начинается с повреждения палочек сетчатки. Начинается от периферии и постепенно подходит к центральной части. На поздних стадиях у больного снижается острое и цветное зрение. Это случается из-за того, что колбочки центральной части поражаются. Если болезнь будет прогрессировать, то может наступить полная слепота.
Диагностика
Выявить заболевание можно лишь на самых ранних стадиях и только в юном возрасте. Заболевание можно обнаружить, если ребенок начинает плохо ориентироваться ночью или в сумерках.
Врач проводит осмотр зрения на остроту и реакция света. Происходит обследование глазного дна, так как именно там происходит изменение сетчатки. Также производят уточнение диагноза с помощью электрофизиологических исследований. Такой способ поможет лучше оценить функционирование сетчатки. Врачи оценивают темновую адаптацию и ориентировку в темном помещении.
Если диагноз был установлен или были выявлены подозрения, то нужно провести осмотр родственников пациента.

Лечение
Чтобы приостановить прогрессирование болезни пациенту назначают различные витамины и медицинские препараты. Они способствуют улучшению кровоснабжения и производят питание сетчатки.
В виде инъекций применяются такие препараты как:
- Милдронат.
- Эмоксилин.
В виде капель назначают следующие медицинские препараты:
- Тауфон.
- Эмоксилин.
Чтобы приостановить развитие патологии, врачи применяют физиотерапевтические методы. Самый эффективный аппарат, который применяют в домашних условиях – это очки Сидоренко.
Наука развивается, появляются новости о новых методах лечения. Например, сюда относится генная терапия. Она помогает восстановить поврежденные гены. Помимо этого существует электронные имплантаты, которые помогают слепым людям свободно передвигаться и ориентироваться в пространстве.
У некоторых пациентов прогрессирование болезни можно замедлить. Для этого еженедельно применяют витамин А. Люди, которые полностью потеряли зрение, восстанавливают визуальное ощущение с помощью компьютерного чипа.
Прежде чем начинать лечение нужно учесть стоимость, а также репутацию медицинского центра. Самое главное – это обращать внимание на работу специалистов и на их подготовку. Ознакомиться с местным оборудованием и медицинским персоналом. Все эти шаги помогут достичь хорошего результата.
Заключение
Избавиться от болезни раз и навсегда нельзя. Возможно только вовремя её выявить, замедлить развитие и прогрессирование. Прогнозы на полное выздоровление не самые приятные, поэтому блокировать заболевание нужно на первых этапах. А чтобы сохранить зрение, нужно каждый год проходить осмотр у врача и проводить профилактические действия.
Контактные линзы каких брендов вам знакомы?
Источник
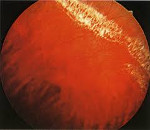
Периферическая дистрофия сетчатки – заболевание, характеризующееся истончением внутренней оболочки глаза в периферических отделах. Длительное время патология имеет бессимптомное течение. При выраженном поражении сетчатой оболочки появляются «мушки» перед глазами, нарушается функция периферического зрения. Диагностика включает в себя офтальмоскопию, периметрию, УЗИ глаза, визометрию и рефрактометрию. При начальных проявлениях дистрофии показана консервативная терапия (ангиопротекторы, антиагреганты, антигипоксанты). Выраженные дегенеративные изменения требуют хирургической тактики (лазерной коагуляции в зонах поражения сетчатки).
Общие сведения
Периферическая дистрофия сетчатки – распространенная патология в современной офтальмологии. В промежуток времени с 1991 по 2010 год число пациентов возросло на 18,2%. В 50-55% случаев заболевание развивается у людей с аномалиями рефракции, среди них 40% – больные миопией. Вероятность дистрофических изменений при нормальной остроте зрения составляет 2-5%. Первые симптомы патологии могут возникать в любом возрасте. Нозология с одинаковой частотой встречается среди лиц мужского и женского пола, однако к решетчатой дистрофии наиболее предрасположены мужчины, что обусловлено генетическими особенностями наследования.
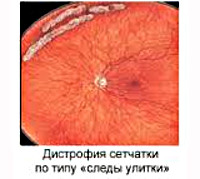
Периферическая дистрофия сетчатки
Причины периферической дистрофии сетчатки
Патология может развиваться у лиц с миопическим или гиперметропическим типом рефракции, реже – при отсутствии нарушений зрительных функций. Более подвержены риску больные миопией. Этиология заболевания до конца не изучена. Решетчатая дистрофия наследуется по Х-сцепленному типу. Другие основные причины дистрофии сетчатки:
- Воспалительные заболевания глаз. Локальные поражения сетчатки, вызванные продолжительным течением ретинита или хориоретинита, лежат в основе дегенеративно-дистрофических изменений периферических отделов оболочки.
- Нарушение местного кровоснабжения. Региональные изменения кровотока приводят к трофическим расстройствам и истончению внутренней оболочки глазного яблока. Предрасполагающими факторами выступают артериальная гипертензия, атеросклеротическое поражение сосудов.
- Травматические повреждения. К периферической дистрофии приводит тяжелая черепно-мозговая травма и поражение костных стенок глазницы.
- Ятрогенное влияние. Изменения внутренней оболочки развиваются после витреоретинальных операций или превышения мощности воздействия при лазерной коагуляции сетчатой оболочки.
Патогенез
Пусковой фактор развития периферической дистрофии – расстройства локальной гемодинамики. Наиболее чувствительны к недостатку кислорода периферические отделы оболочки. При длительном нарушении трофики сетчатка истончается по периферии, что часто незаметно при осмотре глазного дна. Первые проявления возникают на фоне перенесенных инфекционных заболеваний, интоксикации или диабета в стадии декомпенсации. Потенцирует прогрессирование дистрофии миопический тип рефракции. Это связано с тем, что при увеличении продольной оси глазного яблока внутренняя оболочка глаза также поддается незначительному растяжению, что приводит к еще большему истончению по периферии. Определенную роль в механизме развития заболевания отводят дегенеративным изменениям стекловидного тела, при котором возникают тракции и вторичное повреждение сетчатки.
Классификация
В зависимости от морфологической картины патологию классифицируют на решетчатый, инееподобный и кистевидный типы. Отдельные варианты дистрофических изменений по внешнему виду напоминают «след улитки» и «булыжную мостовую». С клинической точки зрения выделяют следующие формы заболевания:
- Периферическая хориоретинальная дистрофия (ПХРД). При данном варианте нозологии в патологический процесс вовлечена сетчатка и хориоидеа.
- Периферическая витреохориоретинальная дистрофия (ПВХРД). Характеризуется поражением стекловидного тела, сетчатой и сосудистой оболочки.
Классификация витреохориоретинальных дистрофий по локализации:
- Экваториальные. Это наиболее распространенная зона поражения сетчатки, т. к. область истончения расположена по окружности глаза во фронтальной плоскости.
- Параоральные. При данном типе дистрофические изменения локализируются у зубчатой линии.
- Смешанные. Форма ассоциирована с наибольшим риском разрыва из-за наличия диффузных изменений по всей поверхности сетчатой оболочки.
Симптомы периферической дистрофии сетчатки
Длительное время поражение сетчатой оболочки протекает без клинических проявлений. Для патологии характерно снижение периферического зрения, что ведет к затрудненной ориентации в пространстве. Из-за того, что поле зрения сужается по концентрическому типу, больные могут выполнять только определенные виды зрительной работы (читать, рисовать). Функция центрального зрения при условии отсутствия аномалий рефракции не страдает. В редких случаях пациенты предъявляют жалобы на появление плавающих мушек перед глазами или дефектов зрительного поля в виде скотом. Такие симптомы, как «молнии» или вспышки яркого света свидетельствуют о разрыве сетчатки и требуют немедленного вмешательства. Для периферической дистрофии характерно одностороннее течение, но при решетчатом варианте в большинстве случае поражаются оба глаза.
Осложнения
Наиболее распространенное осложнение периферической дистрофии – разрыв сетчатки. Повреждение внутренней оболочки возникает в участках наибольшего истончения при воздействии таких факторов, как вибрация, погружение под воду, интенсивные физические нагрузки. Стекловидное тело часто фиксировано к краю дистрофии, что ведет к дополнительному возникновению тракции. У пациентов с изменениями периферии сетчатой оболочки также наблюдается высокий риск отслойки сетчатки. Больные более склонны к кровоизлияниям в полость стекловидного тела, реже – в переднюю камеру глаза.
Диагностика
В силу того, что для данной патологии часто характерно бессимптомное течение, тщательное обследованное пациента играет ведущую роль в постановке диагноза. Для визуализации дистрофии по периферии сетчатки необходимо проведение следующих офтальмологических исследований:
- Офтальмоскопия. Зона поражения при решетчатой форме и дистрофии по типу «следа улитки» локализируется в верхне-наружном квадранте у экватора глаза. Из-за зон облитерации сосудов на сетчатке образуются темные и светлые пятна, напоминающие решетку, или перерванные линии, которые называют «следами улитки». Инееподобная дистрофия имеет вид желто-белых включений, расположенных над поверхностью сетчатой оболочки.
- Периметрия. Методика позволяет выявить концентрическое сужение полей зрения. При подозрении на то, что у пациента имеются начальные проявления болезни, рекомендовано применять квантитативный способ периметрии.
- Визометрия. Исследование дает возможность диагностировать нормальное центральное зрение на фоне снижения периферического. Острота зрения снижается в случае возникновения патологии на фоне миопии.
- Рефрактометрия. Методика применяется для изучения клинической рефракции с целью выявления пациентов из группы риска.
- УЗИ глаза. Позволяет визуализировать начальные проявления патологии. При мелкокистозной дистрофии определяются множественные округлые образования разного диаметра. УЗИ используют для диагностики изменений стекловидного тела, выявления спаек и тракций, оценки размеров продольной оси глаза.
Лечение периферической дистрофии сетчатки
Выбор терапевтической тактики зависит от характера течения патологии. Перед началом лечения глазное дно осматривают в условиях максимального мидриаза. Для устранения проявлений периферической дистрофии применяют:
- Консервативную терапию. Используется только при диагностике минимальных проявлений болезни. Пациентам показан пероральный прием лекарственных средств из группы антиагрегантов, ангиопротекторов и антигипоксантов. В качестве вспомогательных препаратов применяются биоактивные добавки, витамины группы С, В.
- Хирургическое вмешательство. Оперативное лечение периферической формы заболевания сводится к проведению лазерной коагуляции сосудов в зонах наибольшего истончения. Цель вмешательства – профилактика возможных разрывов. Операция проводится в амбулаторных условиях. В послеоперационном периоде необходима консервативная терапия, включающая метаболические средства, антигипоксанты и ангиопротекторы.
Прогноз и профилактика
Прогноз для жизни и в отношении зрительных функций благоприятный. Пациентам из группы риска необходимо 1-2 раза в год, а также при появлении новых симптомов патологии проходить обследование у офтальмолога. Неспецифические превентивные меры сводятся к контролю уровня глюкозы крови, артериального и внутриглазного давления. При миопической рефракции необходима коррекция остроты зрения при помощи очков или контактных линз. Выявление у больного объективных признаков дистрофии требует исключения экстремальных видов спорта, тяжелых физических нагрузок.
Источник