Периферическая дистрофия сетчатки у детей

Дистрофия сетчатки глаза считается серьезным заболеванием, которое может привести тяжелым последствиям. Ребенок может даже вообще лишиться зрения. Что такое «дистрофия сетчатки»?
Сетчатка детского глаза представлена в виде тонкого слоя нервных волокон, который покрывает внутреннюю часть глазного яблока. Сетчатка — это орган, благодаря которому, человек может видеть.
Если нарушена ее структура, то это может привести к потере зрения. Но если вовремя начать лечение, то недуг можно побороть. Следует отметить, что на ранних стадиях болезнь протекает без всяких симптомов, поэтому его можно не заметить.
Основными причинами возникновения заболевания является:
- Травмы глазных яблок.
- Заболевания почек, поджелудочной железы или почек.
- Любые респираторные инфекции, включая всем привычный грипп.
- Сахарный диабет.
- Наследственный фактор.
- Недостаток в детском организме витаминов С, Е, цинка, каротина.
- Высокое кровяное давление.
Данная патология встречается не только у взрослых, но и зачастую у маленьких деток.
Виды заболевания
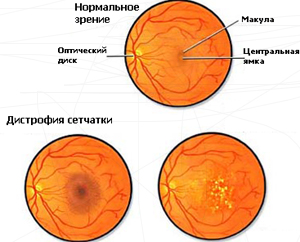 Офтальмологи выделяют два типа заболевания: периферическая и центральная. В последнем случае происходит повреждение центрального пятна макулы. Симптомы центральной дистрофии следующие: стремительная потеря зрения, человек может видеть только силуэты и очертания предметов.
Офтальмологи выделяют два типа заболевания: периферическая и центральная. В последнем случае происходит повреждение центрального пятна макулы. Симптомы центральной дистрофии следующие: стремительная потеря зрения, человек может видеть только силуэты и очертания предметов.
Данная патология у детей встречается в очень редких случаях. Как правило, ей подвержены люди пожилого возраста. Периферическая дистрофия – нарушение сетчатки глаза на периферии. Возникает она при наличии у ребенка дальнозоркости или близорукости. В некоторых случаях дистрофия сетчатки может развиться у ребенка, у которого нет никаких проблем со зрением. Одной из тяжелых форм периферической дистрофии является пигментная дегенерация сетчатки. В большинстве случаев она передается по наследству и приводит к полной утрате зрения. Первые тревожные «звоночки» данного заболевания –плохое зрение в темное время дня (в народе называют «куриная слепота»), потеря чувствительности к яркому свету.
С пигментной дегенерацией сетчатки возникают такие осложнения, как глаукома и отслоения сетчатки. В детском возрасте такие патологии наблюдаются в очень редких случаях. Чего не скажешь о точечной белой дегенерации. Данное нарушение сетчатки может возникнуть в раннем возрасте и на протяжении жизни прогрессировать.
Основной симптом — плохое зрение в темноте и сумерках. У детей данное заболевание приводит к таким осложнениям, как косоглазие и нистагм. Если родители вовремя не начнут лечение ребенка, то дистрофия приводит к разрывам сетчатки или ее отслоению. В результате этого ребенок может полностью утратить зрение. При этом шансов на его восстановление практически нет. Очень важно не пропустить первые симптомы: блики и «мушки» в глазах, круги и пятна. Если вы заметили, что ребенок стал хуже начал видеть в сумерках, то обязательно обследуйте его в офтальмологической клинике.
Диагностика заболевания
В первую очередь проводится исследование глазного дна, определяется острота зрения и оценивается цветовосприятие. Что определить жизнеспособность клеток сетчатки и состояние нервных окончаний проводят электрофизиологическое исследование. В некоторых случаях делают УЗИ.
Методы лечения дистрофии сетчатки
Одной из причин возникновения заболевания является недостаток в организме ребенка питательных веществ.
Поэтому в рацион больного необходимо включить следующие продукты:
- Продукты, содержащие каротин в большом количестве, например, красный болгарский перец и морковь.
- Овощи зеленого цвета, богатые лютеином.
- Продукты, с большим количеством витамина С (смородина, цитрусовые и шиповник).
- Молоко, мяса, яйца, печень. Данные продукты – источник витамина Е.
Также необходимо принимать и витаминные комплексы. Детям от семи лет назначают «Лютеин Комплекс Десткий». Прием этого препарата защищает сетчатку глаза от чрезмерного излучения, снимает усталость, вызванную высокими зрительными нагрузками и препятствует развитию дистрофии.
При начальной стадии дистрофии сетчатки пациенту назначают лекарственные препараты, которые задерживают прогрессирование процесса: сосудорасширяющие, ангиопротекторы, антиоксиданты, биогенные стимуляторы, средства для расширения и укрепления кровеносных сосудов сетчатки. С помощью медикаментозного лечения можно улучшить и нормализовать обменные процессы в сетчатке. Из физических методов используют: микроволновую терапию, ультразвук, фонофорез и электрофорез. Чтобы улучшить кровообращение и метаболизм делают вазореконструктивные операции, в частности на варикозных венах.
 Самым эффективным методом лечения дистрофии глаза является лазеркоагуляция. С помощью лазера прижигают поврежденную сетчатку к тканям глазного яблока. Лазер действует очень четко и в нужном месте. При проведении данной операции не повреждаются здоровые ткани.
Самым эффективным методом лечения дистрофии глаза является лазеркоагуляция. С помощью лазера прижигают поврежденную сетчатку к тканям глазного яблока. Лазер действует очень четко и в нужном месте. При проведении данной операции не повреждаются здоровые ткани.
Лазер является уникальным хирургическим инструментом, который позволяет офтальмологам успешно проводить самые сложные операции. Принцип его работы заключается в резком воздействии высокой температурой. Это приводит к свертыванию ткани. Данная манипуляция проводится бескровно. Во время проведения операции на глаз больного ребенка одевается специальная линза, которая имеет противоотражающее основу. Благодаря этому излучение луча полностью проникает в глазное яблоко. Лазер подается через специальные световоды. С помощью стереомикроскопа хирург контролирует ход операции и может корректировать направление луча.
Здоровье детей – это забота родителей. Своевременно проходите профилактические осмотры у офтальмолога, следите за питанием ребенка, создайте ему комфортные условия для отдыха. Если вы заметили первые симптомы ухудшения зрения, сразу же обратитесь у окулисту. Важно не пропустить развитие заболевания, так как это значительно усложнит его лечение.
Источник
Александрова Ж.Л., Лещик О.П., Шефер К.К.
Актуальность
В последние годы отмечают устойчивую тенденцию к увеличению распространенности периферических дегенераций сетчатки (ПДС) у детей школьного возраста. Под этим термином объединяют все изменения дегенеративного и дистрофического характера тканей глазного дна, расположенные в экваториальной и постэкваториальной зонах (2). По данным разных авторов (4, 5, 7, 9, 10, 11), в 92-98% случаев периферические дистрофии сетчатки диагностируются при миопической рефракции, причем наиболее часто при миопии высокой и средней степени, имеющей прогрессирующее течение. Частота регматогенной отслойки у пациентов с миопией высокой степени 4-6,8% (1).
Причины возникновения ПДС до конца не изучены. Предполагается полиэтиологическая природа заболевания: наследственный фактор, дисплазия соединительной ткани, увеличение переднезаднего размера глазного яблока при прогрессирующей миопии, метаболические изменения на периферии сетчатки, а также снижение кровообращения глаза и гипоксия периферических отделов хориоретинального комплекса (7, 9).
В публикациях последних 10 лет описано множество проявлений ПДС и несколько видов классификаций. В своей работе мы руководствовались классификацией William L. Jones (2007 г.) (согласно которой выделяют регматогенные виды дегенерации, нерегматогенные и группу разрывов сетчатки) (2).
Медико-социальное значение ПДС определяется тем, что они являются основным фактором риска в развитии отслойки сетчатки (ОС), оставаясь при этом бессимптомными и часто являясь случайной офтальмологической находкой. В этой связи проблема выявления периферических дистрофий сетчатки и их своевременное лечение актуальны и в настоящее время.
Общепризнанным методом лечения регматогенных форм ПДС является проведение ограничительной лазеркоагуляции (3, 4, 13). Однако показания для проведения этой операции при некоторых проявлениях дистрофий остаются неоднозначными.
Цель
Оценка состояния, динамики и тактики лечения периферических дегенераций сетчатки у детей.
Материал и методы
Под нашим наблюдением с 2014 г. по 2019 г. находилось 259 пациентов (358 глаз) с различными формами ПДС. Возраст пациентов от 9 до 17 лет. Из них 125 мальчиков (175 глаз) и 134 девочки (183 глаза). У 99 пациентов (38%) дистрофические изменения были обнаружены на обоих глазах.
Все пациенты были разделены на 2 группы. Первая группа (59 глаз) – пациенты с разрывами сетчатки: клапанные разрывы (7), разрывы с крышечкой (43) и атрофические разрывы, осложненные перифокальной отслойкой нейроэпителия (9). В этой группе всем пациентам обязательно проводилось оперативное лечение: профилактическая лазеркоагуляция сетчатки (ПЛК). Вторая группа (299 глаз) – пациенты с регматогенными видами ПДС (по типу «решетчатой» дегенерации (151), «след улитки» (119) и витреоретинальные контакты (пучки) – 29). В этой группе в ходе динамического наблюдения было выделено две подгруппы. В первую подгруппу были включены пациенты (200 глаз), у которых была выявлена тенденция к прогрессированию дистрофических изменений по площади (более одного квадранта окружности сетчатки, 65 глаз) и структуре (появление атрофических разрывов, 135 глаз) с изменениями стекловидного тела и его адгезией к краям повреждения (150). Пациентам этой группы также было рекомендовано проведение профилактической лазеркоагуляции сетчатки. Вторая подгруппа пациентов (99 глаз) со стационарным течением ПДС, в этой группе оперативное лечение не проводили.
При сборе анамнеза пациенты жалоб не предъявляли.
Всем пациентам проводилось стандартное офтальмологическое обследование, включавшее визометрию, рефрактометрию, биомикроскопию, непрямую офтальмоскопию с бинокулярной насадкой и с помощью высокодиоптрийной выпуклой линзы 60,0 дптр, орабиомикроскопию с линзой Гольдмана и панфундус линзой «Mainster», позволяющими увидеть самые крайние участки сетчатки и оценить структуру (глубину) повреждений.
Профилактическая лазеркоагуляция сетчатки проводилась с использованием отечественного полупроводникового диодного лазера с инфракрасным излучением фирмы «Милон», длиной волны 810 нм.
Подготовка к операции: достичь максимально возможного мидриаза (инстилляции раствора циклопентолата 1% (разрешен с 3 лет) или тропикамида 0,5% (разрешен с 6 лет) 2-кратно с интервалом в 10 минут), эпибульбарная анестезия (раствор оксибупрокаина 0,4% (разрешен с 2 лет) – 2-кратная инстилляция по 1 капле с интервалом в 2-3 минуты).
Методика операции: при лечении пациентов первой группы лазеркоагуляты наносились в 5-6 рядов центральнее зоны поражения с охватом участка локальной отслойки. Мощность подбиралась индивидуально до получения коагулята 2-й степени по L’Esperence, с интервалом 1-1,5 диаметра самого коагулята, экспозицией 0,15-0,2 сек. (методика 1).
При лечении пациентов второй группы лазеркоагуляты (ЛК) наносили в шахматном порядке в 3 ряда центральнее зоны поражения. Мощность подбиралась также индивидуально до получения коагулята 1-2-й степени по L’Esperence, с тем же временным интервалом и диаметром коагулята (методика 2).
Целью лечения являлось создание хориоретинальной адгезии вокруг измененного участка сетчатки. Активность лечения в первой группе обуславливалась необходимостью предотвращения попадания жидкости в субретинальное пространство.
После операции пациенты осматривались через 2 недели, месяц, 3 месяца и далее 1 раз в 6 месяцев.
Результаты исследования
Под наблюдением находилось 259 пациентов (358 глаз). Средний возраст – 12,8±2,6 лет (M±sd). Статистически значимой разницы по выявлению ПДС между мальчиками (175 глаз, 49%) и девочками (183 глаза, 51%), соотношение 0,95:1,0 не получено.
Доминировали пациенты с миопией (92,3%), и только в 7,7% с другими видами рефракции. В таблице 1 приведены данные по процентному распределению ПДС в зависимости от вида клинической рефракции.
Преимущественной локализацией ПДС являлись наружные сегменты сетчатки: несколько чаще верхне-височный (95, 26,5%) и верхний (94, 26,2%), далее нижне-височный (83, 23,1%) и нижний (73, 20,4%) (см. рис. 1). В 3,8% случаях (13 глаз) имело место поражение сетчатки по всей протяженности. Статистически значимой разницы в соотношении локализации дистрофий в верхнем и нижнем отделах нет (1,3:1,0).
В таблице 2 приведены данные по видам выявленной ПДС в зависимости от вида клинической рефракции.
Первая группа (59 глаз) – пациенты с клапанными разрывами (7), разрывы с крышечкой (43) и атрофические разрывы с перифокальной отслойкой нейроэпителия (9). В данной группе ограничительная лазеркоагуляция проводилась по 1-й методике. За указанный период наблюдения у одного пациента с разрывом и локальной отслойкой сетчатки (локализация – наружный меридиан, проекция 2-3 часов) спустя 3 месяца, несмотря на проведенную ограничительную лазеркоагуляцию сетчатки, отмечалось прогрессирование отслойки сетчатки. Пациенту было проведено хирургическое лечение: экстрасклеральное круговое пломбирование, что привело к полному прилеганию отслойки. У остальных пациентов за наблюдаемый период времени осложнений ПДС не наблюдалось.
Вторая группа (299 глаз). На 99 глазах (с «решетчатой» дегенерацией (53) и «следом улитки» (46) в ходе динамического наблюдения мы не обнаружили признаков прогрессирования дистрофических изменений. Офтальмоскопически дистрофические очаги располагались параллельно зубчатой линии, имели овальную или линейную форму, размерами от 1/12 до ¼ окружности периферии сетчатки и в ширину не более 1 диаметра диска зрительного нерва (ДЗН) и отличительные признаки «решетчатой» дегенерации – белесоватые, переплетающиеся полосы с участками истончения и отложением пигмента. Учитывая отсутствие признаков прогрессирования дистрофии, пациентам этой подгруппы ПЛК не проводилась, и за период наблюдения осложнений ПДС в этой подгруппе не выявлено. У 66% пациентов первой группы (200 глаз) была выявлена тенденция к прогрессированию дистрофических изменений по площади (более одного квадранта окружности сетчатки, 65) и структуре (появление атрофических разрывов, 135), изменения стекловидного тела с его адгезией к краям повреждения (150). В этой группе была рекомендована профилактическая лазеркоагуляция. Операция осуществлялась по второй методике. За указанный период наблюдения в этой группе дополнительная лазеркоагуляция потребовалась на 29 глазах (14,5%) в связи с появлением новых участков дистрофий в зонах, не подвергавшихся ранее лазерному воздействию. Других осложнений ПДС в этой группе мы не наблюдали. В течение 2-х лет после дополнительной ПЛК новых дистрофических изменений на сетчатке в наблюдаемой группе не появилось.
Обсуждение
Все наблюдавшиеся нами пациенты имели «регматогенную» форму ПДС. В первой группе с разрывами сетчатки ПЛК проводилась всем пациентам по медицинским показаниям. В одном случае (1,6%) имело место прогрессирование дистрофического процесса с развитием отслойки сетчатки и потребовалось дополнительное хирургическое лечение.
Во второй группе показаниями для рекомендации к проведению профилактической ЛК были прогрессирующие структурные изменения сетчатки по глубине (появление разрывов) и площади. После проведенной ПЛК в этой группе пациентов осложнений ПДС мы не наблюдали, в 14,5% была проведена дополнительная ЛК в зонах, ранее не подвергавшихся лечению.
Выводы
1. ПДС доминируют у пациентов с миопической рефракцией (92,3%) и не проявляют себя жалобами со стороны пациентов. Выявляются с одинаковой частотой, независимо от гендерной принадлежности.
2. Распределение ПДС у наблюдаемых нами пациентов по видам: 42% – «решетчатую» дистрофию, 33% – дистрофию по типу «след улитки», 16,5% – периферические разрывы, 8,5% – витреоретинальные контакты (пучки).
3. Пациенты с так называемыми «регматогенными» формами дистрофий сетчатки требуют динамического наблюдения и при отсутствии прогрессирования изменений на сетчатке по площади и глубине не нуждаются в проведения ПЛК.
4. При появлении признаков структурного прогрессирования изменений сетчатки по глубине (появление разрывов) пациентам может быть предложена профилактическая лазеркоагуляция сетчатки.
5. При таких периферических разрывах, как клапанные, разрывы с «крышечкой» и осложненных локальной отслойкой нейроэпителия сетчатки, рекомендуется проводить лазерное лечение по медицинским показаниям.
Источник