Патогенез глаукомы при открытоугольной форме
Первичная открытоугольная глаукома — это хроническое прогрессирующее заболевание, которое поражает зрительный нерв с развитием специфической оптической нейропатии, характерных изменений поля зрения и сопровождается периодическим или стойким повышением ВГД. Ежегодно первичной открытоугольной глаукомой вновь заболевает 1 из 1500 человек старше 35 лет. Заболеваемость в этой возрастной группе составляет около 2 %, среди лиц старше 60 лет она достигает 3—4 %. В настоящее время в мире насчитывается до 70 млн больных открытоугольной глаукомой.
Этиология
Первичная открыто угольная глаукома — это мультифакторное заболевание с пороговым эффектом. Его первопричина до сих пор не определена, однако выделяют большое количество факторов риска и патогенные факторы, непосредственное взаимодействие которых формирует этапы патогенеза заболевания. Открытоугольная глаукома относится к генетически детерминированным заболеваниям с рецессивным и доминантным типом наследования, однако в большинстве случаев отмечается полигенная передача заболевания.
Патогенез
Центральным звеном в патогенезе открытоугольной глаукомы считают функциональную блокаду склерального синуса, которая возникает в результате снижения проницаемости трабекулы, ее смещения в просвет шлеммова канала. Выделяют три основные теории патогенеза — механическую, сосудистую и механико-васкулярную. Согласно механической теории, глаукомная атрофия является следствием прямого повреждающего действия ВГД на структуры диска зрительного нерва.
Исходя из сосудистой концепции, механизм атрофии диска зрительного нерва развивается на фоне нарушения в нем кровообращения (факторы риска: возраст, наличие сердечно-сосудистых заболеваний, ночная артериальная гипотензия). Главную роль играют дисциркуляторные повреждения или нарушения ауторегуляции кровотока в диске зрительного нерва, хориоидее и других тканях глаза.
В настоящее время большинство исследователей отдают предпочтение смешанной механико-васкулярной теории, которая объединяет основные положения двух описанных выше теорий.
Патогенез открытоугольной глаукомы включает три основных патофизиологических механизма: гидродинамический, гемоциркуляторный и метаболический. Первый из них начинается с нарушения функции дренажной системы глаза. Первичные дистрофические изменения предшествует возникновению глаукомы и не связаны с действием на глаз повышенного ВГД. К ним относятся возрастные и патологические изменения в трабекулярной диафрагме, приводящие к снижению ее проницаемости и упругости. Местные функциональные нарушения включают изменения гемодинамики, колебания скорости образования водянистой влаги, ослабление тонуса цилиарной мышцы. Местные функциональные и трофические расстройства создают предпосылки для развития трабекулярного и каналикулярного блока, что нарушает циркуляцию водянистой влаги в глазу.
Механическое звено патогенеза проявляется прогрессирующим нарушением гидростатического равновесия, в результате чего ВГД повышается. Это обусловливает снижение перфузионного кровяного давления и интенсивности внутриглазного кровообращения, а также деформацию двух соединительнотканных структур — трабекулярной диафрагмы и решетчатой пластинки склеры. Смещение трабекулы приводит к сужению и блокаде шлеммова канала, что усугубляет затруднение оттока водянистой влаги. В свою очередь, прогиб и деформация решетчатой пластинки вызывают ущемление волокон зрительного нерва и их атрофию. Перечисленные факторы служат причиной вторичных циркуляторных и трофических расстройств. На первичный процесс, вызванный функциональным блоком дренажной системы, наслаивается вторичный, деструктивный.
Развитие глаукомной атрофии зрительного нерва связано с увеличением ВГД, которое превышает уровни толерантного. При этом атрофия развивается не сразу, а спустя латентный период, исчисляемый месяцами и годами.
Таким образом, в настоящее время выделены основные патогенетические этапы повреждения зрительного нерва при глаукоме (А.П. Нестеров, 2000—2005):
- нарушение оттока водянистой влаги из глаза;
- повышение уровня ВГД (выше толерантного уровня);
- ишемия и нарушение кровообращения диска зрительного нерва;
- атрофия ганглиозных клеток сетчатки и диска зрительного нерва;
- развитие глаукомной оптической нейропатии.
Классификация
Выделяют следующие нозологические формы первичной открытоугольной глаукомы:
1. Простая первичная открытоугольная глаукома (ПОУГ).
2. Псевдоэксфолиативная открытоугольная глаукома.
3. Пигментная глаукома (ПГ).
4. Глаукома нормального давления.
Жабоедов Г.Д., Скрипник Р.Л., Баран Т.В.
Офтальмология
Опубликовал Константин Моканов
Источник
Открытоугольная глаукома – это хроническая патология глаз со склонностью к прогрессированию, характеризующаяся повышением внутриглазного давления и поражением зрительного нерва. Клиническая симптоматика представлена снижением остроты зрения и аккомодации, болезненными ощущениями. Основными диагностическими мероприятиями служат тонометрия, гониоскопия, оптическая когерентная томография, периметрия и офтальмоскопия. Составляющими комплексного лечения открытоугольной глаукомы являются методы лазерной хирургии, оперативные вмешательства (синусотрабекулоэктомия, склерэктомия) и консервативная терапия.
Общие сведения
Первичную открытоугольную глаукому (ПОУГ) рассматривают как инвалидизирующее заболевание, включающее в себя периодическое или регулярное повышение внутриглазного давления (ВГД) выше индивидуально переносимых значений, нарушение целостности диска зрительного нерва и ганглионарных клеток сетчатки, а также снижение зрения. При открытоугольной глаукоме, в отличие от закрытоугольной, ВГД повышается при открытом угле передней камеры глаза. Согласно данным Всемирной организации здравоохранения (ВОЗ), в мире зарегистрировано более 70 млн. пациентов с открытоугольной глаукомой. На сегодняшний день заболевание стоит на втором месте среди причин потери зрения. Патология наиболее распространена у людей после 60 лет (3-4%). В возрасте после 45 лет ПОУГ диагностируют у 2% населения. Известны редкие случаи развития данной патологии у лиц до 18 лет.
Открытоугольная глаукома
Причины открытоугольной глаукомы
Открытоугольная глаукома относится ряду заболеваний, имеющих генетическую предрасположенность с полигенными механизмами передачи. Данная патология имеет множество предпосылок, но пусковой этиологический фактор ПОУГ не установлен. Ключевое значение в развитии открытоугольной глаукомы играет функциональная блокада склеральной пазухи. К ПОУГ приводят такие особенности анатомии глазного яблока, как низкая степень дифференциации или патология крепления склеральной шпоры и цилиарной мышцы, уменьшение угла наклона Шлеммова канала. Данные изменения прогрессируют с возрастом пациента.
Было установлено, что длительный прием глюкокортикоидов, снижая проницаемость трабекулярной сети, угнетает отток водянистой влаги. Следствием является повреждение диска зрительного нерва под воздействием высокого ВГД. Важным звеном в патогенезе ПОУГ является нарушение механизмов регуляции кровообращения в области диска зрительного нерва. Склонность к развитию ПОУГ возрастает у пациентов с атеросклерозом, гипертонической болезнью, сахарным диабетом, миопией, а также патологическими состояниями, сопровождающимися нарушением метаболизма.
Симптомы открытоугольной глаукомы
С клинической точки зрения выделяют такие формы открытоугольной глаукомы, как простая первичная открытоугольная глаукома, псевдоэксфолиативная открытоугольная глаукома, пигментная глаукома и глаукома нормального давления.
Простая первичная открытоугольня глаукома приводит к поражению обоих глаз. На ранних этапах развития патология характеризуется бессимптомным течением. Далее присоединяются такие субъективные симптомы, как круги радуги при фиксации взгляда на прямые лучи света, снижение аккомодации, туман и мерцание перед глазами. При превышении толерантных значений ВГД пациенты предъявляют жалобы на головную боль с иррадиацией в глаза и надбровные дуги.
Псевдоэксфолиативная форма открытоугольной глаукомы характерна для пациентов, у которых в анамнезе наблюдается эксфолиативный синдром. При данной патологии происходит отложение тонкого слоя амилоидоподобного вещества в области структур переднего полюса глазного яблока. Псевдоэксфолиативная глаукома является причиной поражения глаз в разной степени. Патогномоничными симптомами болезни являются изменение контура зрачка, депигментация центральной части радужки, факодонез (дрожь хрусталика при движениях глаз). Характерны более высокие значения ВГД, чем при других формах заболевания, и прогредиентность течения.
Пигментная глаукома развивается в результате занесения током жидкости пигмента радужки в зону роговично-склеральной перегородки. Нарушение циркуляции водянистой влаги является предпосылкой к повышению давления.
Глаукома нормального давления наблюдается после 35 лет. Поражение обоих глаз происходит в разной степени. Классическая клиника глаукомы развивается при нормальных значениях ВГД и открытом угле передней камеры. Триггером выступает артериальная гипертензия на фоне спазма крупных сосудов.
Диагностика открытоугольной глаукомы
Ключевое значение в диагностике заболевания играет измерение внутриглазного давления при помощи таких методик, как тонометрия, эластотонометрия и суточная тонометрия, которая позволяет фиксировать изменения ВГД на протяжении дня. Также необходимо обследовать структуры глазного дна, поле зрения и угол передней камеры глаза.
Метод гониоскопии позволяет визуализировать открытый угол передней камеры глаза, средней ширины, усиленную пигментацию, повышение плотности и развитие склерозивных изменений в области роговично-склеральной трабекулы. Методом периметрии определяется сужение полей зрения. Причиной выступает появление парацентральных скотом, скотомы Бьерума и увеличение диаметра слепого пятна. Сужение развивается с носовой половины и на терминальных этапах заболевания возникает полная слепота.
При проведении офтальмоскопии наблюдается бледность и расширение границ сосудистой воронки диска зрительного нерва. Прогрессирование патологии приводит к атрофии второй пары черепных нервов и сосудистых сплетений глазного яблока с последующим развитием кольца препапилярной атрофии. Более детально оценить степень патологического процесса в области данных структур можно при помощи оптической когерентной томографии и лазерной сканирующей офтальмоскопии. Дифференциальный диагноз ПОУГ следует проводить с сенильной катарактой.
Лечение открытоугольной глаукомы
Первым этапом в этиотропном лечении открытоугольной глаукомы является гипотензивная терапия. Для этого назначают препараты для улучшения оттока внутриглазной жидкости группы простагландинов (латанопрост, травопрост) и М-холиномиметиков (пилокарпина гидрохлорид). С целью уменьшения продукции внутриглазной жидкости эффективно назначение адреноблокаторов (тимолол, проксодолол), ингибиторов карбоангидразы (диакарб), альфа-2-агонистов (бримонидин). Способствуют снижению ВГД осмотические диуретики (маннитол). В качестве нейропротекторной терапии используют витаминные препараты и флавоноиды (альфа-токоферол, гамма-аминомаслянная кислота), блокаторы каналов кальция (нифедипин) и неферментные антиоксиданты (этилметилгидроксипиридина сукцинат).
Лазерные методы лечение имеют ограниченные показания при открытоугольной глаукоме. Лазерная иридэктомия показана при наличии узкого роговично-склерального угла. Лазерная трабекулопластика применяется только при низкой эффективности консервативной терапии. Оперативное вмешательство при открытоугольной глаукоме заключается в проведении синустрабекулоэктомии, которая относится к числу непроникающих фильтрующих операций.
На протяжении первых 10 дней после оперативного вмешательства следует отказаться от употребления соленой и маринованной пищи, а также алкогольных напитков. Пациентам необходимо избегать попадания воды в область оперативного вмешательства, нельзя тереть глаз. В данный период рекомендовано спать на противоположном по отношению к операционной ране боку и ограничить физическую активность. По окончании реабилитационного периода необходимо 2 раза в год проходить осмотр у врача-офтальмолога.
Прогноз и профилактика открытоугольной глаукомы
Современные методы офтальмологии не могут обеспечить полного выздоровления пациентов с глаукомой, но лечение является необходимым, т. к. данная патология характеризуется прогрессирующим течением и на терминальных стадиях заболевания приводит к необратимой потере зрения. Прогноз при глаукоме на ранних стадиях благоприятен для жизни и работоспособности. Основанием для установления группы инвалидности является резкое снижение остроты зрения.
Профилактика ПОУГ сводится к регулярному осмотру у офтальмолога пациентов после 40 лет, а также всех лиц, входящих в зону риска. Все пациенты с установленным диагнозом «глаукома» должны находиться на диспансерном учете и посещать офтальмолога 1 раз в 2-3 месяца.
Источник
Глаукома тяжелое заболевание зрительных органов, которое получило своё название от зеленоватого оттенка, характерного для неподвижного и расширенного зрачка пациента, подверженного острому приступу глаукомы (терминальная стадия развития патологического процесса). В настоящее время термин «глаукома» относится к хроническому заболеванию глаз, которое характеризуется периодическим или постоянным повышением внутриглазного давления с сопутствующим развитием трофических расстройств в зрительном нерве, сетчатке и путях оттока внутриглазной жидкости. Результатом становится возникновение в поле зрения типичных дефектов, а также развитие краевой экскавации (продавливания, углубления) диска зрительного нерва. [1, с.389]
Этиология глаукомы
Глаукома является одной из самых грозных глазных болезней. Она не щадит ни новорожденных, ни пожилых, но чаще поражает перешагнувших 40-летний рубеж. Особую тревогу вызывает тот факт, что число заболевших глаукомой, которая во всех странах мира занимает одно из первых мест среди причин слепоты и инвалидности по зрению, несмотря на все усилия специалистов, на внедрение новых препаратов и технологий не снижается, а даже имеет тенденцию к росту. [7, с.132]
При глаукоме страдают самые нежные структуры глаза — нервные волокна сетчатки и зрительный нерв. При первичной глаукоме местом нарушения оттока является радужно-роговичный угол (угол передней камеры глаза), где находится так называемая фильтрующая зона глаза. Нарушение оттока внутриглазной жидкости может возникать в результате блокады путей оттока, например корнем радужки и развивающимися здесь спайками. Причиной нарушения оттока может быть врожденное нарушение (неправильное формирование угла передней камеры глаза), а также изменения в самих путях оттока. В некоторых случаях повышение внутриглазного давления может быть связано с чрезмерной выработкой внутриглазной жидкости. При вторичной глаукоме причиной нарушения оттока внутриглазной жидкости может, например, стать скопление влаги, разного рода воспаления, и как следствие спайки и рубцы в глазу. [9, с.238]
Развитию и прогрессированию глаукомы способствует ряд факторов с разной степенью значимости, которые можно разделить на системные и локальные.
Системные факторы риска:
· Наследственность. Распространенность глаукомы среди кровных родственников больных первичной открытоугольной глаукомой (ПОУГ) в 5-6 раз выше, чем в общей популяции.
· Возраст. ПОУГ редко возникает в возрасте младше 40 лет, а уровень заболеваемости возрастает в более старших возрастных группах.
· Огранические (атеросклероз) и функциональные (периферические сосудистые спазмы, мигрень, болезнь Рейно, ночная гипотония, «немая» ишемия) нарушения кровообращения в сосудах головного мозга и в глазничной артерии.
· Изменение вязкости и нарушение свертываемости крови.
· Пониженное перфузионное давление (разница ≤50 мм рт.ст. между диастолическим уровнем АД, измеренным на плечевой артерии, и тонометрическим уровнем ВГД).
· Артериальная гипертензии
· Сахарный диабет
Локальные факторы риска:
· Миопия средней и высокой степени. Для близорукости характерны снижение ригидности фиброзных оболочек глаза и внутриглазных структур (трабекулярной и решетчатой диафрагм), а также увеличенный размер склерального канала зрительного нерва.
· Раннее развитие пресбиопии, ослабление цилиарной мышцы.
· Толщина роговицы в оптической зоне менее 520 мкм как показатель изменений вязкоэластических свойств фиброзной оболочки глаза.
· Выраженная пигментация трабекулярного аппарата.
· Псевдоэксфолиативный синдром.
· Перипапиллярная хориоретинальная атрофия.
· Геморрагии на диске зрительного нерва (ДЗН) (нарушение ауторегуляции гемодинамики в ДЗН).
· Воспалительные заболевания глаз в анамнезе.
· Длительное применение стероидных инсталляционных препаратов.
· Возникновение асимметрии в показателях, характерных для глаукоматозного процесса между парными глазами (уровень ВГД, разные размеры отношения максимального размеры экскавации к диаметру ДЗН и др.). [8, с. 243]
Патогенез глаукомы
Основные этапы развития патологического процесса при глаукоме можно представить следующим образом:
1. нарушение и ухудшение оттока водянистой влаги из полости глазного яблока, что может быть обусловлено массой всевозможных причин;
2. повышение внутриглазного давления (ВГД) выше уровня, толерантного (переносимого, терпимого) для данного глаза;
3. ухудшение кровообращения в тканях глаза;
4. гипоксия (нехватка кислорода) и ишемия (нарушение кровоснабжения) тканей в области выхода зрительного нерва;
5. компрессия (сдавление) нервных волокон в зоне их выхода из глазного яблока, что приводит к нарушению их функции и гибели;
6. дистрофия (нарушение питания), деструкция (разрушение) и атрофия зрительных волокон, распад их материнских ганглиозных клеток сетчатки;
7. развитие так называемой глаукомной оптической нейропатии и последующей атрофии (гибели) зрительного нерва.
В зависимости от развитости глаукоматозного процесса часть нервных волокон зрительного нерва атрофируется, а часть находится в состоянии парабиоза (своего рода «сна»), что позволяет считать возможным восстановление их функции под влиянием лечения (медикаментозного или хирургического).
При закрытоугольной глаукоме (ЗУГ) радужка смещается к роговице, закрывает структуры угла передней камеры глаза и препятствует нормальному току внутриглазной жидкости.
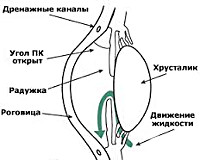
При открытоугольной глаукоме (ОУГ) ток внутриглазной жидкости нарушается на уровне трабекулярной сети. При этом угол, образуемый радужкой и роговицей, широкий.
Глаукома характеризуется прогрессирующими дегенеративными изменениями зрительного нерва, нарушениями полей зрения и повышением внутриглазного давления. Однако изолированно повышенное внутриглазное давление не свидетельствует о возникновении глаукомы, если отсутствуют остальные признаки. На глазном дне у пациентов с глаукомой наблюдаются изменения зрительного нерва. Определяются экскавация диска зрительного нерва наряду с истончением нейроретинального пояска, обусловленным снижением количества нервных волокон и вертикальным перегибом кровеносных сосудов.
Слой нервных волокон наибольший у краев экскавации диска зрительного нерва. Уменьшение количества аксонов в этой области приводит к его истончению, что измеряется отношением площади экскавации к площади диска зрительного нерва. Анализ этого отношения позволяет идентифицировать расширение экскавации диска зрительного нерва, встречающееся при глаукоме.
При глаукоме процесс начинается с сужения поля зрения и при прогрессировании приводит к слепоте. [10, с.256]
Классификация глаукомы по МКБ-10
Наиболее востребованные с практической точки зрения классификационные признаки глаукомы
По происхождению:
· первичная глаукома
· вторичная глаукома [23]
При первичной глаукоме патологические процессы имеют строго интраокулярную локализацию — возникают в углу передней камеры (УПК), дренажной системе глаза или в диске зрительного нерва; предшествуют проявлению клинических симптомов и представляют собой начальный этап патогенетического механизма глаукомы.
При вторичной глаукоме причиной заболевания могут быть как интра-, так и экстраокулярные нарушения. Вторичная глаукома является побочным и необязательным последствием других болезней. [9, с.85]
По механизму повышения уровня ВГД:
· открытоугольная глаукома;
· закрытоугольная глаукома;[23]
Открытоугольная глаукома характеризуется прогрессированием патологической триады при наличии открытого УПК.
При закрытоугольной глаукоме основным патогенетическим звеном является внутренний блок дренажной системы глаза, т.е. блокада УПК корнем радужки. [9, с.87]
По уровню ВГД:
· нормальное: Pt — до 25 мм рт.ст. (Po — до 21 мм рт.ст.);
· умеренно повышенное: Pt — от 26 до 32 мм рт.ст. (Po — от 22 до 28 мм рт.ст.);
· высокое: Pt — от 33 мм рт.ст. (Po — от 29 мм рт.ст.). [23]
По течению болезни:
· стабилизированная глаукома
· нестабилизированная глаукома [23]
Характер течения глаукома считается стабилизированным, когда при продолжительном наблюдении за больным (не менее 6 мес) не обнаруживают ухудшения в диске зрительного нерва и в состоянии поля зрения.
При нестабилизированной глаукоме ухудшения в состоянии диска зрительного нерва и поля зрения регистрируют при повторных исследованиях.
При оценке динамики глаукоматозного процесса принимают во внимание также уровень ВГД и его соответствие «целевому давлению».
По морфофункциональному состоянию зрительного нерва:
· начальная стадия глаукомы
· развитая стадия глаукомы
· далеко зашедшая стадия глаукомы
· терминальная стадия глаукомы
Разделение непрерывного глаукоматозного процесса на 4 стадии носит условный характер. В диагнозе стадии обозначаются римскими цифрами от I — начальной, до IV — терминальной. при этом принимаются во внимание состояния поля зрения и головки зрительного нерва. [9, с.92]
По времени возникновения заболевания:
· врожденная (до 3 лет) глаукома
· инфантильная (от 3 до 10 лет) глаукома
· ювенильная (от 11 до 35 лет) глаукома
· глаукома взрослых (старше 35 лет). [23]
Врожденная глаукома обусловлена дефектами развития угла передней камеры или дренажной системы глаза. Заболевание проявляется в первые 3 года жизни ребенка, наследственность рецессивная. В основе патогенеза заболевания лежат дисгенез угла передней камеры и повышение уровня ВГД. Клинические симптомы многообразны: светобоязнь, слезотечение, блефароспазм, увеличение размеров глаза, отек роговицы и увеличение ее размеров, атрофия диска зрительного нерва с экскавацией.
Инфантильная глаукома возникает у детей в возрасте 3-10 лет, наследственность и патогенез такие же, как и при врожденной глаукоме, внутриглазное давление повышено, размеры роговицы и глаза не изменены, экскавация диска зрительного нерва увеличивается по мере прогрессирования глаукомы.
Ювенильная глаукома возникает в возрасте 11-35 лет, наследственность связана с нарушением в хромосоме 1 и TIGR. В патогенезе заболевания ведущая роль принадлежит трабекулопатии и/или гониодисгенезу. Уровень ВГД повышен, изменения диска зрительного нерва и зрительных функций протекают по глаукоматозному типу.
Глаукома взрослых развивается у лиц старше 35 лет и представляет собой хронический прогредиентно текущий патологический процесс, характеризуемый описанной выше патологической триадой, при отсутствии других глазных заболеваний или врожденных аномалий.
В настоящее время широко используется классификация глаукомы, в которой учитываются форма и стадия заболевания, состояние уровня ВГД и динамика зрительных функций. [8, с.64]
Таблица 2. Классификация первичной глаукомы.
| Форма | Стадия | Состояние ВГД | Динамика зрительных функций |
| Закрытоугольная | Начальная (I) | Нормальное (А) 18-24 мм рт. ст. | Стабилизированная |
| Открытоугольная | Развитая (II) | Умерено повышенное (В) 25-32 мм рт. ст. | Нестабилизированная |
| Смешанная | Далеко зашедшая (III) | Высокое (С) 33 мм рт. ст. | |
| Терминальная (IY) | |||
| Острый приступ закрытоугольной глаукомы |
* нормальное ВГД не превышает 26 мм рт. ст., умеренно повышенное — от 27 до 32 мм рт. ст., высокое — 33 мм рт. ст. и более (данные измерений стандартным тонометром Маклакова весом 10 грамм ).
* динамику зрительных функций оценивают по состоянию поля зрения. [19, с.341]
Читайте также:
Рекомендуемые страницы:
©2015-2020 poisk-ru.ru
Все права принадлежать их авторам. Данный сайт не претендует на авторства, а предоставляет бесплатное использование.
Дата создания страницы: 2016-08-08
Нарушение авторских прав и Нарушение персональных данных
Источник

