Отек роговицы при врожденной глаукоме
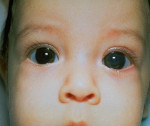
Врожденная глаукома – чаще наследственное заболевание, сопровождающееся постепенным увеличением внутриглазного давления и обусловленными этим сопутствующими зрительными нарушениями. К основным симптомам данной патологии относят увеличение размеров глаз (у грудных детей), болезненность, которая приводит к беспокойству и плаксивости ребенка, светобоязнь, миопию или астигматизм. Диагностика врожденной глаукомы производится на основании данных офтальмологического осмотра, изучения наследственного анамнеза пациента и течения беременности, генетических исследований. Лечение только хирургическое, причем оно должно быть выполнено как можно ранее до развития необратимых вторичных нарушений в органе зрения.
Общие сведения
Врожденная глаукома – генетическое, реже — приобретенное внутриутробно заболевание, которое характеризуется недоразвитием угла передней камеры глаза и трабекулярной сети, что в конечном итоге приводит к повышению внутриглазного давления. Это состояние считается в офтальмологии относительно редким и встречается примерно в одном случае на 10000 родов. Некоторые исследователи полагают, что данная статистика не совсем корректно отражает действительность, ведь некоторые формы врожденной глаукомы могут не проявлять себя вплоть до подросткового возраста. Несмотря на то, что патология наследуется по аутосомно-рецессивному механизму, среди больных несколько превалируют мальчики – половое распределение составляет примерно 3:2. По возрасту развития основных симптомов, а также наличию или отсутствию генетических дефектов выделяют несколько клинических форм этого заболевания. Важность своевременного обнаружения врожденной глаукомы обусловлена тем, что без проведенного лечения ребенок может ослепнуть через 4-5 лет после развития первых проявлений патологии.
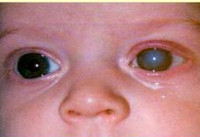
Врожденная глаукома
Причины врожденной глаукомы
Подавляющее большинство случаев врожденной глаукомы (не менее 80%) сопровождаются мутацией гена CYP1B1, который локализован на 2-й хромосоме. Он кодирует белок цитохром Р4501В1, функции которого на сегодняшний момент изучены недостаточно. Предполагается, что данный протеин каким-то образом участвует в синтезе и разрушении сигнальных молекул, которые принимают участие в формирование трабекулярной сети передней камеры глаза. Дефекты структуры цитохрома Р4501В1 приводят к тому, что метаболизм вышеуказанных соединений становится аномальным, что и способствует нарушению формирования глаза и развитию врожденной глаукомы. Сейчас известно более полусотни разновидностей мутаций гена CYP1B1, достоверно связанных с развитием этого заболевания, однако выявить взаимосвязь между конкретными дефектами гена и определенными клиническими формами пока не удалось.
Помимо этого, имеются указания на роль в развитии врожденной глаукомы другого гена – MYOC, расположенного на 1-й хромосоме. Продукт его экспрессии, протеин под названием миоциллин, широко представлен в глазных тканях и тоже участвует в формировании и функционировании трабекулярной сети глаза. Ранее было известно, что мутации этого гена являются причиной открытоугольной ювенильной глаукомы, однако при одновременном повреждении MYOC и CYP1B1 развивается врожденная разновидность этой патологии. Некоторые исследователи в области генетики полагают, что обнаружение мутации гена миоциллина на фоне дефекта CYP1B1 не играет особой клинической роли в развитии врожденной глаукомы и является просто совпадением. Мутации этих обоих генов наследуются по аутосомно-рецессивному механизму.
Кроме наследственных форм данной патологии примерно в 20% случаев диагностируется врожденная глаукома при отсутствии, как случаев заболевания, так и патологических генов у родителей. В таком случае причиной развития глазных нарушений могут выступать либо спонтанные мутации, либо же повреждение тканей глаза во внутриутробном периоде. Последнее может быть обусловлено заражением матери во время беременности некоторыми инфекциями (например, токсоплазмозом, краснухой), внутриутробными травмами плода, ретинобластомой, воздействием тератогенных факторов. Так как в такой ситуации не имеется генетического дефекта, такая патология носит название вторичной врожденной глаукомы. Кроме того, подобные нарушения органа зрения могут иметь место при некоторых других врожденных заболеваниях (синдром Марфана, ангидроз и другие).
Какой бы ни была причина врожденной глаукомы, механизм развития нарушений при этом состоянии практически одинаков. Из-за недоразвития угла передней камеры глаза и трабекулярной сети водянистая влага не может нормально покидать полость, происходит ее накопление, что сопровождается постепенным повышением внутриглазного давления. Особенностью врожденной глаукомы является тот факт, что ткани склеры и роговицы у детей обладают большей эластичностью, нежели у взрослых, поэтому при накоплении влаги происходит увеличение размеров глазного яблока (чаще всего двух сразу, очень редко только одного). Это несколько снижает внутриглазное давление, однако со временем и этот механизм становится недостаточным. Происходит уплощение хрусталика и роговицы, на последней могут появиться микроразрывы, ведущие к помутнению; повреждается диск зрительного нерва, истончается сетчатка. В конечном итоге может произойти ее отслоение – помутнение роговицы и отслойка сетчатой оболочки глаза являются ведущими причинами слепоты при врожденной глаукоме.
Классификация врожденной глаукомы
В клинической практике врожденную глаукому в первую очередь разделяют на три разновидности – первичную, вторичную и сочетанную. Первичная обусловлена генетическими нарушениями, наследуется по аутосомно-рецессивному механизму и составляет около 80% от всех случаев заболевания. Причина вторичной врожденной глаукомы заключается во внутриутробном нарушении формирования органов зрения различной негенетической природы. Сочетанная разновидность, как следует из названия, сопровождается наличием врожденной глаукомы на фоне иных наследственных заболеваний и состояний. Первичная форма, обусловленная генетическими дефектами, в свою очередь подразделяется на три клинические формы:
- Ранняя врожденная глаукома – при этой форме признаки заболевания выявляются при рождении, или они проявляются в первые три года жизни ребенка.
- Инфантильная врожденная глаукома – развивается в возрасте 3-10 лет, ее клиническое течение уже мало похоже на ранний тип и приближается к таковому у взрослых людей при других формах глаукомы.
- Ювенильная врожденная глаукома – первые проявления этой формы заболевания регистрируются чаще всего в подростковом возрасте, симптоматика очень схожа с инфантильным типом патологии.
Такой значительный разлет в возрасте развития врожденной глаукомы напрямую связан со степенью недоразвития трабекулярной сети глаза. Чем более выражены нарушения в этих структурах, тем ранее начинается накопление водянистой влаги с повышением внутриглазного давления. Если же недоразвитие угла передней камеры глаза не достигает значительных величин, то в первые годы жизни ребенка отток происходит вполне нормально, и нарушения развиваются намного позже. Попытки связать определенные клинические формы врожденной глаукомы с конкретными типами мутаций гена CYP1B1 на сегодняшний день не увенчались успехом, и механизмы развития того или иного типа заболевания до сих пор неизвестны.
Симптомы врожденной глаукомы
Наиболее своеобразными проявлениями характеризуется ранняя форма первичной врожденной глаукомы, что обусловлено анатомическими особенностями строения глаза у ребенка в возрасте до 3-х лет. В очень редких случаях глаукомные изменения можно заметить уже при рождении, чаще всего в первые 2-3 месяца жизни заболевание ничем себя не проявляет. Затем ребенок становится беспокойным, плохо спит, очень часто капризничает – это обусловлено неприятными и болезненными ощущениями, с которых дебютирует врожденная глаукома. Через несколько недель или месяцев начинается медленное увеличение размеров глазных яблок (реже — одного). Повышение внутриглазного давления и эластичность тканей склеры могут привести к значительному увеличению глаз, что внешне создает ложное впечатление красивого «большеглазого» ребенка. Затем к этим симптомам присоединяется отек, светобоязнь, слезотечение, иногда возникает помутнение роговицы.
Инфантильная и ювенильная формы врожденной глаукомы во многом очень схожи, различается только возраст развития первых проявлений заболевания. Увеличения размеров глазных яблок при этом, как правило, не происходит, патология начинается с ощущения дискомфорта и болезненности в глазах, головных болей. Ребенок может жаловаться на ухудшение зрения (появление ярких ореолов вокруг источников света, «мошки» перед глазами). Эти типы врожденной глаукомы часто сопровождаются другими нарушениями зрительного аппарата – косоглазием, астигматизмом, миопией. Со временем происходит сужение поля зрения (теряется возможность видеть предметы боковым зрением), нарушение темновой адаптации. Светобоязнь, отек и инъецирование сосудов склеры, характерные для ранней формы заболевания, при этих формах чаще всего не наблюдаются. При отсутствии лечения любая разновидность врожденной глаукомы со временем приводит к слепоте по причине отслойки сетчатки или атрофии зрительного нерва.
Диагностика врожденной глаукомы
Выявление врожденной глаукомы производится врачом-офтальмологом на основании данных осмотра, офтальмологических исследований (тонометрии, гониоскопии, кератометрии, биомикроскопии, офтальмоскопии, УЗ-биометрии). Также немаловажную роль в диагностике этого состояния играют генетические исследования, изучение наследственного анамнеза и течения беременности. При осмотре обнаруживаются увеличенные (при ранней форме) или нормальные размеры глаз, может также наблюдаться отек окружающих глазное яблоко тканей. Горизонтальный диаметр роговицы увеличен, на ней возможны микроразрывы и помутнение, склера истончена и имеет голубоватый оттенок, поражается при врожденной глаукоме и радужная оболочка – в ней возникают атрофические процессы, зрачок вяло реагирует на световые раздражители. Передняя камера глаза углублена (в 1,5-2 раза больше возрастной нормы).
На глазном дне длительное время не возникает никаких патологических изменений, так как за счет увеличения размеров глазного яблока внутриглазное давление поначалу не достигает значительных величин. Но затем довольно быстро развивается экскавация диска зрительного нерва, однако при снижении давления выраженность этого явления также уменьшается. По причине увеличения размеров глаз при врожденной глаукоме происходит истончение сетчатки, что при отсутствии лечения может привести к ее разрыву и регматогенной отслойке. Часто на фоне таких изменений обнаруживается миопия. Тонометрия показывает некоторое увеличение внутриглазного давления, однако этот показатель следует сопоставлять с передне-задним размером глаза, так как растяжение склеры сглаживает показатели ВГД.
Изучение наследственного анамнеза может выявить аналогичные изменения у родственников больного, при этом нередко удается определить аутосомно-рецессивный тип наследования – это свидетельствует в пользу первичной врожденной глаукомы. Наличие в ходе беременности инфекционных заболеваний матери, травм, воздействия тератогенных факторов указывает на возможность развития вторичной формы заболевания. Генетическая диагностика осуществляется посредством прямого секвенирования последовательности гена CYP1B1, что позволяет выявить его мутации. Таким образом, однозначно доказать наличие первичной врожденной глаукомы может только врач-генетик. Кроме того, при наличии такого состояния у одного из родителей или их родственников можно производить поиск патологической формы гена до зачатия или пренатальную диагностику путем амниоцентеза или других методик.
Лечение и прогноз врожденной глаукомы
Лечение врожденной глаукомы только хирургическое, возможно применение современных лазерных технологий. Консервативная терапия с использованием традиционных средств (капли пилокарпин, клонидин, эпинефрин, дорзоламид) является вспомогательной и может использоваться некоторое время в ходе ожидания операции. Хирургическое вмешательство сводится к формированию пути оттока водянистой влаги, что снижает внутриглазное давление и устраняет врожденную глаукому. Метод и схема проведения операции избирается в каждом конкретном случае строго индивидуально. В зависимости от клинической картины и особенностей строения глазного яблока могут выполняться гониотомия, синустрабекулэктомия, дренажные операции, лазерная циклофотокоагуляция или циклокриокоагуляция.
Прогноз врожденной глаукомы при своевременной диагностике и проведении операции чаще всего благоприятный, если же лечение произведено с опозданием, возможны различные по выраженности нарушения зрения. После устранения глаукомы необходимо не менее трех месяцев диспансерного наблюдения у офтальмолога.
Источник
Дифференцировать врожденную глаукому (табл. 18) приходится прежде всего от такой врожденной аномалии размеров роговицы, как мегалокорнеа (макрокорнеа, гигантская роговица), конъюнктивита, паренхиматозного кератита и ретинобластомы. Сходство с мегалокорнеа только в больших размерах роговицы, однако при этой аномалии сагиттальный размер глаза находится в пределах возрастной нормы и нет нарушения прозрачности роговицы. При многократной повторной тонометрии внутриглазное давление оказывается неповышенным, диск зрительного нерва не изменен.
Таблица 18. Дифференциально-диагностические признаки врожденной глаукомы и некоторых других заболеваний глаза


Врожденная глаукома, как и конъюнктивит, характеризуется наличием у больных детей светобоязни, блефароспазма и слезотечения. Однако при конъюнктивите нет застойной инъекции; роговица, как правило, гладкая, прозрачная и блестящая, всегда имеет нормальные, присущие данном возрасту размеры, а при глаукоме она чаще матовая и увеличенная. Конъюнктивит не сопровождается повышением внутриглазного давления.
Диффузные паренхиматозные кератиты также могут стимулировать врожденную глаукому. При кератитах имеются помутнение роговицы и корнеальный синдром, как при декомпенсированной глаукоме. Однако при объективном исследовании выясняется, что у больных с кератитами роговица и передняя камера нормальных размеров, зрачок сужен, а не расширен, имеется перикорнеальная, а не застойная инъекция сосудов, внутриглазное давление нормальное или даже несколько понижено. Необходимо отметить также отсутствие просветления при кератите после закапывания глицерина или глюкозы, в то время как при глаукоме резко уменьшается отек и просветляется роговица.
В выраженной стадии врожденной глаукомы, характеризующейся значительным увеличением глаза, имеется наибольшее сходство с врожденной злокачественной опухолью сетчатки — ретинобластомой в ее развитой стадии. Гидрофтальм при ретинобластоме в отличие от гидрофтальма врожденного развивается, как правило, через несколько месяцев (или через 1—2 года) после рождения. При этом передняя камера глаза мелкая, а на глазном дне и в стекловидном теле чаще всего видна опухоль. Отличить у маленьких детей эти процессы и правильно поставить диагноз можно только при тщательном офтальмологическом обследовании ребенка под общей анастезией. Установлению диагноза ретинобластомы или исключению ее помогают данные эхобиометрии и лабораторных исследований.
На основе данных обследования ребенка с подозрением на врожденную глаукому и ответов на все пункты классификации можно поставить развернутый клинический диагноз, например: глаукома врожденная, семейно-наследственная, двусторонняя, осложненная ангиоматозом лица, с сопутствующим микрофтальмом, выраженная, декомпенсированная, прогрессирующая; или другой диагноз: глаукома правого глаза врожденная, простая, далеко зашедшая, некомпенсированная, прогрессирующая. Но для семейного врача и в первую очередь для неонатолога достаточна такая формулировка: врожденная глаукома правого (обоих) глаза.
Чем раньше и точнее поставлен диагноз, тем менее травматичны и более эффективны антиглаукоматозные операции, тем больше возможностей сохранить зрение у детей.
Первая врачебная помощь при врожденной глаукоме состоит в ежечасном закапывании раствора глюкозы, глицерина, витаминных капель и миотических средств (пилокарпин) .
Лечение врожденной глаукомы только хирургическое, немедленное. Лишь в течение недели до операции применяют медикаментозное лечение, заключающееся в назначении местных гипотензивных средств (пилокарпин, фосфакол, тимолол, оптимол и др.), а также общей гипогидратационной [глицерол, мочевина, диакарб (диамокс, фонурит) ] и отвлекающей (пиявки на виски, солевое слабительное) терапии. Оперативное вмешательство выбирают в зависимости от формы заболевания, а также стадии глаукомы (гониотомия, синусотомия, синусотрабекулотомия, наружная иридэктомия и др.).
В тех случаях, когда гидрофтальм достигает почти абсолютной стадии, при полостных вмешательствах вероятны тяжелые осложнения. Во избежание осложнений производят операции, направленные на уменьшение продукции внутриглазной жидкости — цикло-, ангио-, диатермо- или криокоагуляцию, т.е. транссклеральное прижигание или замораживание сектора ресничного тела или задних длинных ресничных артерий.
При врожденной глаукоме, осложненной фагоматозами, чаще всего производят широкую полную или базальную иридэктомию. Эти операции направлены на освобождение радужно-роговичного угла от ангиоматозных и нейрофиброматозных разрастаний. В тех случаях, когда в основе врожденной глаукомы с сопутствующими изменениями лежат подвывихи хрусталиков (синдромы Маркезани, Марфана), показано прежде всего удаление хрусталиков. Нередко эти операции приводят к полной нормализации внутриглазного давления, стабилизации глаукоматозного процесса.
Все антиглаукоматозные операции у детей осуществляют под общей анестезией с использованием микрохирургической техники. Средняя продолжительность пребывания детей в стационаре по поводу обследования и хирургического лечения врожденной глаукомы составляет около 2 нед. Операцию необходимо произвести в первые недели жизни и в начальной стадии процесса. С помощью хирургического вмешательства процесс удается стабилизировать и острота зрения в отдаленные сроки бывает сравнительно высокой (более 0,3).
Среди своевременно оперированных детей зрение сохраняется на всю жизнь более чем у 75 %, а среди поздно оперированных — менее чем у 25 %. Все дети с врожденной глаукомой после проведенных операций подлежат строгой диспансеризации с обязательной проверкой внутриглазного давления не менее 2 раз в год до 15 лет и старше.
Ковалевский Е.И.
Опубликовал Константин Моканов
Источник


