Оптическая когерентная томография отслойка сетчатки
Для полноценной диагностики большинства офтальмологических заболеваний недостаточно простых методов. Оптическая когерентная томография позволяет визуализировать структуру органов зрения и выявить мельчайшие патологии.

Преимущества ОКТ
Оптическая когерентная томография (ОКТ) – инновационный метод офтальмологической диагностики, который заключается в визуализации структур глаза в высоком разрешении. Можно оценить состояние глазного дна и элементов передней камеры глаза на микроскопическом уровне. Оптическая томография позволяет изучить ткани без их изъятия, поэтому считается щадящим аналогом биопсии.
ОКТ можно сравнить с УЗИ и компьютерной томографией. Разрешающие способности когерентной томографии намного выше, чем способности других высокоточных диагностических приборов. ОКТ позволяет определить мельчайшие повреждения до 4 микрон.
Оптическая томография является предпочтительным методом диагностики во многих случаях, поскольку она неинвазивна и не использует контрастные вещества. Метод не требует радиационного облучения, а изображения получаются более информативными и четкими.
Специфика диагностики методом ОКТ
Разные ткани организма по-разному отражают световые волны. Во время томографии замеряют время задержки и интенсивность отраженного света при его прохождении через ткани глазного яблока. Метод бесконтактен, безопасен и высоко информативен.
Поскольку световая волна двигается с очень высокой скоростью, прямое измерение показателей не представляется возможным. Для расшифровки результатов используют интерферометр Майкельсона: луч разделяют на два пучка, один из которых направляют на обследуемую область, а второй – к специальному зеркалу. Для обследования сетчатки используют низкокогерентный луч инфракрасного света длиной волны в 830 нм, а для обследования переднего отрезка глаза – волну длиной 1310 нм.
Читайте также: Ретинобластома – рак, возникающий из незрелой сетчатки.
При отражении оба пучка попадают в фотодетектор, образуется интерференционная картина. Компьютер анализирует эту картину и преобразует информацию в псевдоизображение. На псевдоизображении участки с высокой степенью отражения выглядят более «теплыми», а те места, где отражение ниже, могут быть почти черными. В норме «теплыми» видятся нервные волокна и пигментный эпителий. Средняя степень отражения у плексиформного и ядерного слоев сетчатки, а стекловидное тело отображается черным, поскольку оно оптически прозрачно.
Возможности ОКТ:
- оценка морфологических изменений в сетчатке и слоях нервных волокон;
- определение толщины структур глаза;
- измерение параметров диска зрительного нерва;
- оценка состояния структур передней камеры глаза;
- определение пространственного взаимоотношения элементов глазного яблока в переднем отрезке.
Чтобы получить трехмерное изображение, глазные яблоки сканируют продольно и поперечно. Оптическая томография может быть затруднена при отеке роговицы, помутнении и кровоизлиянии в оптических средах.

Что можно исследовать в процессе оптической томографии
Оптическая томография дает возможность изучить все части глаза, но наиболее точно можно оценить состояние сетчатки, роговицы, зрительного нерва, а также элементов передней камеры. Нередко проводят отдельно томографию сетчатки, чтобы выявить структурные нарушения. Более точных методов исследования макулярной зоны на данный момент не существует.
При каких симптомах назначают ОКТ:
- внезапное снижение остроты зрения;
- слепота;
- затуманивание зрения;
- мушки перед глазами;
- повышение внутриглазного давления;
- острая боль;
- экзофтальм (выпучивание глазного яблока).
В процессе оптической когерентной томографии можно оценить угол передней камеры и степень функционирования дренажной системы глаза при глаукоме. Подобные исследования проводят до и после лазерной коррекции зрения, кератопластики, установки интрастромальных колец и факичных интраокулярных линз.
Оптическую томографию проводят при подозрении на такие заболевания:
- дегенеративные изменения сетчатки (врожденные и приобретенные);
- опухоли органов зрения;
- повышенное внутриглазное давление;
- диабетическая ретинопатия;
- пролиферативная витреоретинопатия;
- атрофия, отечность и другие аномалии диска зрительного нерва;
- эпиретинальная мембрана;
- тромбоз центральной вены сетчатки и другие сосудистые заболевания;
- отслойка сетчатки;
- макулярные разрывы;
- кистозный макулярный отек;
- глубокий кератит;
- язвы роговицы;
- прогрессирующая близорукость.
Когерентная томография абсолютно безопасна. ОКТ позволяет выявить мелкие дефекты в структуре сетчатки и вовремя начать лечение.
В целях профилактики ОКТ проводят при:
- сахарном диабете;
- хирургическом вмешательстве;
- гипертонической болезни;
- тяжелых сосудистых патологиях.
Противопоказания к оптической когерентной томографии
Наличие кардиостимулятора и других устройств не является противопоказанием. Процедуру не проводят при состояниях, когда человек не может фиксировать взгляд, а также при психических отклонениях и спутанности сознания.
Помехой может стать и контактная среда в органе зрения. Под контактной средой подразумевается та, которую используют при других офтальмологических исследованиях. Как правило, несколько диагностических процедур в один день не проводят.
Получить качественные изображения можно только при наличии прозрачных оптических сред и нормальной слезной пленке. Провести ОКТ пациентам с высокой степенью близорукости и помутнениями оптических средств бывает затруднительно.

Как проводится оптическая когерентная томография
Оптическую когерентную томографию проводят в специальных медицинских учреждениях. Даже в больших городах не всегда можно найти офтальмологический кабинет с ОКТ-сканером. Сканирование сетчатки одного глаза обойдется примерно в 800 рублей.
Никакая специальная подготовка к томографии не требуется, исследование можно провести в любое время. Для этой процедуры нужен ОКТ-томограф – оптический сканер, который направляет в глаз пучки инфракрасного света. Пациента садят и просят зафиксировать взгляд на метке. Если нет возможности сделать это обследуемым глазом, взгляд фиксируют вторым, который лучше видит. Для полноценного сканирования достаточно двух минут в неподвижном положении.
В процессе делают несколько сканирований, а после оператор выбирает самые качественные и информативные снимки. Результатом исследования становятся протоколы, карты и таблицы, по которым врач может определить наличие изменений в зрительной системе. В памяти томографа есть нормативная база, которая содержит информацию о том, у скольких здоровых людей имеются аналогичные показатели. Чем меньшим окажется совпадение, тем больше вероятность наличия патологии у конкретного пациента.
Морфологические изменения глазного дна, различимые на снимках ОКТ:
- высокая степень близорукости;
- доброкачественные образования;
- стафилома склеры;
- диффузный и фокальный отек;
- диабетический макулярный отек;
- отек при субретинальной неоваскулярной мембране;
- ретинальные складки;
- витреоретинальная тракция;
- ламеллярный и макулярный разрыв;
- сквозной макулярный разрыв;
- макулярный псевдоразрыв;
- отслойка пигментного эпителия;
- серозная отслойка нейроэпителия;
- друзы;
- разрывы пигментного эпителия;
- диабетический макулярный отек;
- макулярный кистовидный отек;
- миопический ретиношизис.
Как видно, диагностические возможности ОКТ крайне разнообразны. Результаты отображаются на мониторе в виде послойного изображения. Аппарат самостоятельно преобразует сигналы, по которым можно оценить функциональность сетчатки. Поставить диагноз по результатам ОКТ удается в течение получаса.
Расшифровка снимков ОКТ
Чтобы правильно трактовать результаты оптической когерентной томографии, офтальмолог должен располагать глубокими знаниями по гистологии сетчатки и хориоидеи. Даже опытные специалисты не всегда могут сопоставить томографические и гистологические структуры, поэтому желательно, чтобы изображения ОКТ изучили несколько врачей.

Скопление жидкости
Оптическая томография дает возможность выявить и оценить скопление жидкости в глазном яблоке, а также определить его характер. Интраретинальное скопление жидкости может указывать на ретинальный отек. Он бывает диффузным и кистовидным. Интраретинальные скопления жидкости называют кистами, микрокистами и псевдокистами.
Субретинальное скопление свидетельствует об серозной отслойке нейроэпителия. На снимках видно элевацию нейроэпителия, а угол отслоения от пигментного эпителия составляет меньше 30°. Серозная отслойка, в свою очередь, указывает на ЦСХ или хориоидальную неоваскуляризацию. В редких случаях отслойка является признаком хориоидита, хориоидальных образований, ангиоидных полос.
Наличие субпигментного скопления жидкости говорит об отслойке пигментного эпителия. На снимках видно элевацию эпителия над мембраной Бруха.
Новообразования в глазу
На оптической томографии можно увидеть эпиретинальные мембраны (складки на сетчатке), а также оценить их плотность и толщину. При близорукости и хориоидальной неоваскуляризации мембраны представляются веретенообразными утолщениями. Нередко они сочетаются со скоплением жидкости.
Скрытые неоваскулярные мембраны на снимках выглядя как неравномерные утолщения пигментного эпителия. Неоваскулярные мембраны диагностируют при возрастной макулярной дегенерации, хронической ЦСХ, осложненной близорукости, увеите, иридоциклите, хориоидите, остеоме, невусе, псевдовителлиформной дегенерации.
Метод ОКТ позволяет определить наличие интраретинальных образований (ватообразные фокусы, геморрагии, твердый экссудат). Наличие ватообразных фокусов на сетчатке связано с ишемическими повреждениями нервов при диабетической или гипертонической ретинопатии, токсикозе, анемии, лейкемии, болезни Ходжкина.
Твердые экссудаты могут быть звездчатыми или изолированными. Обычно они локализуются на границе отека сетчатки. Такие образования обнаруживаются при диабетической, радиационной и гипертонической ретинопатии, а также при болезни Коатса и влажной макулярной дегенерации.
Глубокие образования отмечаются при макулярной дегенерации. Возникают фиброзные рубцы, которые деформируют сетчатку и разрушают нейроэпителий. На ОКТ такие рубцы дают эффект тени.

Патологические структуры с высокой рефлективностью на ОКТ:
- невус;
- гипертрофия пигментного эпителия;
- рубцы;
- геморрагии;
- твердый экссудат;
- ватообразные фокусы;
- неоваскулярные мембраны;
- воспалительные инфильтраты;
Патологические структуры с низкой рефлективностью:
- кисты;
- отек;
- отслойка нейроэпителия и пигментного эпителия;
- затенение;
- гипопигментация.
Эффект тени
Ткани с высокой оптической плотностью могут затенять другие структуры. По эффекту тени на снимках ОКТ удается определить расположение и структуру патологических образований в глазу.
Эффект тени дают:
- плотные преретинальные кровоизлияния;
- ватообразные фокусы;
- геморрагии;
- твердые экссудаты;
- меланома;
- гиперплазия, гипертрофия пигментного эпителия;
- пигментные образования;
- неоваскулярные мембраны;
- рубцы.

Характеристики сетчатки на ОКТ
Отечность является самой частой причиной утолщения сетчатки. Одним из преимуществ оптической томографии является возможность оценить и контролировать динамику разных видов отека сетчатки. Снижение толщины отмечается при возрастной макулярной дегенерации с образованием зон атрофии.
ОКТ позволяет оценить толщину определенного слоя сетчатки. Толщина отдельных слоев может меняться при глаукоме и ряде других офтальмологических патологий. Параметр объема сетчатки очень важен при выявлении отека и серозной отслойки, а также для определения динамики лечения.
Путем оптической томографии можно выявить:
- Возрастная макулярная дистрофия. Одна из основных причин ухудшения зрения у людей старше 60 лет. Хотя в диагностике дистрофии используют разные методы, оптическая когерентная томография остается ведущим. ОКТ позволяет определить толщину сосудистой оболочки при макулярной дистрофии, с ее помощью можно провести дифференциальную диагностику с центральной серозной хориоретинопатией.
- Центральная серозная хориоретинопатия. Заболевание характеризуется отслойкой нейросенсорного слоя от пигментного эпителия. В большинстве случаев хориоретинопатия самопроизвольно исчезает в течение 3-6 месяцев, хотя у некоторых жидкость накапливается, что провоцирует стойкое ухудшение зрения. Хроническая ЦСХ требует специального лечения. Как правило, это интравитреальные инъекции и лазерная коагуляция.
- Диабетическая ретинопатия. Патогенез заболевания обусловлен повреждением сосудов. Диагностика позволяет выявить отек сетчатки и проверить состояние стекловидного тела (в том числе выявить заднюю отслойку).
- Макулярный разрыв, эпиретинальный фиброз. С помощью ОКТ можно определить степень повреждения сетчатки, спланировать тактику хирургического лечения и оценить результаты.
- Глаукома. При повышенном внутриглазном давлении томография является дополнительным методом обследования. Метод очень полезен при нормотензивной глаукоме, когда повреждение зрительного нерва отмечается при нормальных показателях внутриглазного давления. В ходе ОКТ можно подтвердить болезнь и определить ее стадию.
Оптическая когерентная томография – безопасный и наиболее информативный метод обследования зрительной системы. ОКТ разрешается проводить даже тем пациентам, у которых имеются противопоказания к другим высокоточным методам диагностики.
Контактные линзы каких брендов вам знакомы?
Источник
Отслойка сетчатки является грозным глазным заболеванием, которое без хирургического лечения чаще всего приводит к полной потере зрения.
Глаз человека упрощенно можно сравнить с устройством фотоаппарата, объектив которого – роговица с хрусталиком, а фотопленка – сетчатка, чрезвычайно сложно устроенная многослойная структура, которая с помощью нервных волокон соединена со зрительными отделами головного мозга. Поэтому можно считать, что сетчатка – это часть мозга.
Отслойка сетчатки чаще всего застает пациента врасплох – до ее появления у человека может быть отличное зрение и никаких жалоб он может не предъявлять. Скорость распространения процесса довольно стремительна, лечение в преимущественном большинстве случаев хирургическое.
Своевременность операции дает шанс на сохранение зрения, в Германии по стандарту операция должна быть выполнена в течение 24 часов после постановки диагноза. В России таких стандартов нет. Но каждому пациенту я говорю, что отслойка сетчатки «как свежезамороженная рыба» – через пару дней уже «не первой свежести».
Методов лечения отслойки сетчатки много, они различаются по механизму воздействия, могут сочетаться друг с другом, среди них нет лучших или худших – все очень индивидуально.
Профилактика (но не иммунитет) для отслойки сетчатки существует – это лазеркоагуляция зон на сетчатке, которые могут стать ее причиной. Это определенные типы дистрофий, тракций, разрывов – но, к сожалению, не каждый пациент верит в необходимость этих процедур, особенно если ничего не беспокоит.
ПРИЧИНЫ ОТСЛОЙКИ СЕТЧАТКИ
Отслойка представляет собой отделение палочек и колбочек, мы называем их нейроэпителием, от подлежащего пигментного эпителия накоплением жидкости между ними. При этом нарушается питание наружных слоев сетчатки, что приводит к быстрой потере зрения.
Возможность отслоения обусловлена особенностями строения сетчатки, об этом я писала в предыдущих постах.
Отслойка сетчатки по своему типу может быть дистрофической (регматогенной), травматической и вторичной. Вторичная не рассматривается как самостоятельная клиническая форма, а лишь является осложнением основного заболевания глаз – воспаления, опухоли, сосудистых или врожденных заболеваний.
Причина регматогенной (regma — разрыв) отслойки сетчатки, или, еще говорят, первичной отслойки, как уже ясно, заключается в разрыве или разрывах сетчатки. Как правило, разрыв происходит где-то на периферии, близко к экватору глаза, в области истончений и дистрофий.
Типы дистрофий, опасные в плане отслоения, уже упоминались в постах ранее:
- «Летающие мошки» и «стеклистые червяки» в глазах, или откуда берутся «битые пиксели» в стекловидном теле?
- Как «зашить» сетчатку и нужно ли это делать?
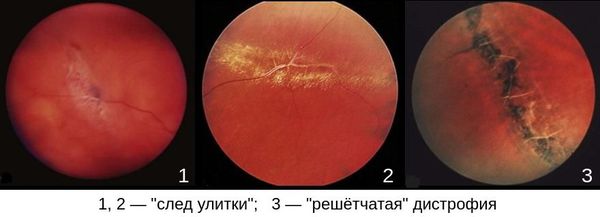
Названия у дистрофий нестандартные: «Решетчатая дистрофия», «дистрофия по типу следа улитки», «тракция», «инеевидная», «белое без вдавления», «дырчатые разрывы с крышечкой и без», «клапанные разрывы» и прочие.
Так выглядят дистрофические очаги, требующие лазеркоагуляции (до и после процедуры).
ПРОФИЛАКТИКА ОТСЛОЙКИ СЕТЧАТКИ
С профилактики начала преднамеренно, потому что вовремя проведенная профилактическая процедура позволяет на порядок снизить риск отслоения.
Поскольку в предыдущих постах детально описывалось, как это происходит, хочу обратить внимание на некоторые моменты.
1. Мы говорим, что, как правило, лазеркоагуляция не болезненная процедура, но всегда есть поправка на индивидуальную чувствительность. В некоторых случаях она может быть болезненной, а у особо впечатлительных даже очень болезненной. Играет роль следующие факторы:
— объем коагуляции и локализация зон,
— тип и модель лазера,
— посадка и поведение пациента во время нее,
— анатомия глазной щели («глубоко посаженный» глаз, большой нос и пр.)
— опыт лазерного хирурга и правильный выбор контактной линзы.
Вывод: если у вас высокий болевой порог, вы боитесь или вам неудобно во время процедуры – обязательно предупредите врача заранее или в течение нее, с помощью препаратов мы можем значительно облегчить процесс лазеркоагуляции.
ДИАГНОСТИКА ОТСЛОЕНИЯ СЕТЧАТКИ
Процесс оптической когерентной томографии сетчатки (ОКТ) в нашей клинике
Диагностика отслойки сетчатки включает прежде всего полное офтальмологическое обследование с проверкой зрения, внутриглазного давления, осмотров глазного дна различными способами – контактными и бесконтактными. Также может понадобиться осмотр как в вертикальном, так и в горизонтальном положении.
Специальные дополнительные методы диагностики это:
1. Периметрия. Частым симптомом отслойки бывает «пелена» или «шторка» перед глазом, выглядит это вот так:
2. Ультразвуковое сканирование в 2-х или 3-х мерном режиме. Позволяет определить отслойку через непрозрачные оптические среды глаза или недоступные осмотру зоны…Можно определить ее высоту, содержимое под ней, рельеф, толщину оболочек – это важно.
3. Электрофизиология – как кардиограмма глаза – фиксирует электрические потенциалы с функционирующих зон сетчатки, свидетельствует о степени ее повреждения.
4. Оптическая когерентная томография – получаем линейные срезы сетчатки для определения анатомических параметров самых мелких срезов в центральной и близких к ней зонах. Результатом может быть двух- или трехмерный снимок.
5. Рентгеновская КТ сетчатки глаза – обеспечивает визуализацию структур глаза, вплоть до мельчайших деталей.
6. МРТ – показывает степень нарушений и дает возможность создать трехмерное изображение глаза.
СИМПТОМЫ ОТСЛОЕНИЯ СЕТЧАТКИ
Сравнивая глаз с фотоаппаратом, в котором есть фотопленка, можно сказать, что где-то на краю кадра появилась царапина эмульсионного слоя. Ну и что из этого, скажете вы, ведь практически весь кадр и самое главное — центр “композиции” — виден по-прежнему хорошо. Оказывается, это не совсем так. Через разрыв начинает проникать жидкость, затекая под сетчатку и тем самым отслаивая ее от подлежащей сосудистой оболочки. На фотопленке это выглядит, как будто вокруг царапины эмульсионный слой начинает вздуваться пузырями и отслаиваться от подложки. Человек в этот момент видит достаточно характерную картину “серой занавески” на краю поля зрения. В зависимости от расположения разрыва, “занавеска” может или быстро (за несколько десятков часов) распространяться, закрывая все поле зрения, или же наползать более плавно (неделями, а в некоторых случаях и месяцами) на центральную часть поля зрения.
Зрение при развитии отслойки сетчатки
Достаточно характерным для свежей отслойки сетчатки является симптом “утреннего улучшения”, когда человек утром (после длительного малоподвижного лежачего положения) обнаруживает значительное улучшение (уменьшение занавески, ее побледнение и возможность сквозь неё видеть). К обеду вновь становится хуже, а к вечеру — еще хуже.
Понятно, что если разрыв расположен в верхних отделах глаза, то жидкость быстро опускается вниз и отслаивание проходит стремительно. Если разрыв находится снизу, то отслойка медленно «ползет» вверх, и прогрессирование будет медленнее. Однако при этом спайки между зонами сетчатки и рубцы будут выражены в большей степени – времени для их образования будет больше.
ЛЕЧЕНИЕ ОТСЛОЕНИЯ СЕТЧАТКИ
Лечение необходимо, и только хирургическое, другого выхода не существует. Никакие капли, мази, таблетки, уколы, рассасывающие средства не помогают, а лишь отнимают время, что позволяет отслойке развиваться дальше и дальше. Чем раньше проведено грамотное хирургическое лечение, тем лучшие результаты оно дает и тем в большей степени удается восстановить зрение. Цель хирургического лечения сформулирована более 100 лет назад и заключается в закрытии (блокировании) разрыва сетчатки.
При начальной стадии заболевания обычно нет необходимости входить внутрь глаза, и хирургия заключается в локальном наружном вдавлении в проекции разрыва. Для этого используются специальные пломбы из мягкого силикона, которые прижимают область разрыва, таким образом блокируя его.
Схема эписклерального пломбированя
Как только отверстие в сетчатке закрывается, все чудесным образом налаживается, “занавеска” исчезает, зрение начинает восстанавливаться. Первым восстанавливается периферическое зрение, человек обнаруживает, что “обзор” почти нормальный, в дальнейшем он действительно становится нормальным. Периферия сетчатки достаточно устойчива, и как только становится на своё анатомическое место, сразу начинает “работать” и хорошо восстанавливается даже при длительных сроках отслойки сетчатки. С центральным зрением все не так просто. Наиболее благоприятны случаи, когда отслойка не успела “доползти” до центра. К примеру, если зрение в центре оставалось 1,0, а половину поля зрения уже закрывала “занавеска”, после удачной операции зрение может восстановиться до 1,0, а занавеска исчезнет.
Если же отслойка успела закрыть центральную зону, после удачной операции центральное зрение, к сожалению, полностью восстановиться уже не может. Какая будет острота зрения после операции в этом случае, зависит от целого ряда факторов. Наиболее важные из них — это время, в течение которого отслоилась центральная зона сетчатки, и состояние кровоснабжения сетчатки, напрямую зависящее от возраста и степени близорукости (если она есть).
Восстановление центрального зрения происходит медленно и обычно почти заканчивается к 3 месяцам. В дальнейшем улучшение может продолжаться, но еще более медленными темпами, и мы наблюдаем, что и через год, и через 3 года острота зрения еще немного улучшается.
Изменения в структуре сетчатки после отслойки, ухудшающие «картинку»
Если человек с отслойкой сетчатки вовремя не оперирован или неудачно оперирован, то отслойка сохраняется и продолжает развиваться, кроме того, в стекловидном теле начинается так называемый «пролиферативный процесс».
Глаз, как известно, имеет форму шара, а мы уже знаем, что у него есть объектив, фотопленка-сетчатка, кроме этого, внутри глаз заполнен жидкостями. Эти жидкости почти на 98-99% состоят из воды, но с весьма существенными добавками. Передний отдел глаза ограничен роговицей с одной стороны и блоком радужка-хрусталик — с другой. Эта часть глаза больше отвечает за оптику и заполнена переднекамерной внутриглазной жидкостью. По своим свойствам и виду она почти не отличается от простой воды с добавлением сложного набора минералов и солей.
Другое дело -жидкость в заднем отделе, ограниченном хрусталиком, цилиарным телом и сетчаткой. Эта жидкость называется стекловидным телом, имеет консистенцию и вид геля или застывшего желе. Кроме того, в основе стекловидного тела лежит каркас в виде объемной решетки из коллагеновых волокон.
При отслойке сетчатки стекловидное тело никогда не остается безучастным. В начальном периоде наблюдаются лишь небольшие нарушения его структуры, проявляющиеся в виде различных плавающих в поле зрения включений. При длительно существующей отслойке в каркасе стекловидного тела развиваются тяжи, которые, как канаты, прикрепляются к поверхности сетчатки и, медленно сокращаясь, стягивают сетчатку к центру глазного яблока. Этот процесс называется витреоретинальной пролиферацией, которая в конечном итоге приводит к образованию, так называемой, “воронкообразной” отслойки сетчатки. В такой ситуации требуется восстановительная хирургия, по качеству значительно более высокого уровня. Закрыть такой разрыв пломбами практически невозможно, да и недостаточно. Основной задачей становится очищение поверхности сетчатки от тяжей стекловидного тела, расправление ее, а затем уже блокирование разрыва.
Картина тяжелой формы пролиферативной ретинопатии
Для этого применяются специальные методы, так называемой витреоретинальной хирургии. Суть ее заключается в том, что через точечные проколы длинными и тонкими инструментами хирург входит внутрь глаза и удаляет тяжи, освобождая сетчатку и расправляя ее. Сам процесс очень напоминает кропотливую работу мастера, который через горлышко бутылки длинными пинцетами и ножницами собирает модель парусника XVIII века внутри бутылки.
Схематически так выглядит операция витрэктомии
Операция эта очень тонкая и сложная, если помнить, что сетчатка чрезвычайно нежная и хрупкая нервная ткань, и почти каждая ее часть отвечает за какой-либо участок зрения. Во время операции врач смотрит внутрь глаза через его передний отрезок, заглядывает «через зрачок». Для этого необходима высокая прозрачность оптических сред, то есть, объектив-роговица и хрусталик должны быть максимально прозрачными. Если хрусталик с помутнениями, то есть у пациента есть катаракта, то, как правило, на начальном этапе, проводится замена хрусталика на искусственный, а уже затем приступают к «ремонту» сетчатки.
Как это делается мы обсуждали в этих постах:
- Катаракта: это ждёт лично вас (если доживёте, конечно)
- Имплантируем искусственный хрусталик (вам это понадобится лет после 60)
Кроме того, естественный хрусталик, в силу своего анатомического расположения, часто мешает работать на периферических отделах сетчатки. В этих случаях также необходимо менять хрусталик на искусственный, иначе неочищенные участки периферической сетчатки могут не позволить достичь ее анатомического прилегания.
Операция выполняется в «темной комнате», то есть только световод в руке хирурга или дополнительный источник-света «шандельер» как люстра освещают рабочее поле, свет микроскопа выключен.
Внешне это происходит вот так (фото из операционной)
После полного очищения поверхности сетчатки от тяжей стекловидного тела, ее необходимо расправить и положить на сосудистую оболочку, то есть получить её анатомически правильное положение внутри глаза. В этих целях часто применяется так называемая “тяжелая вода” — жидкое перфторорганическое соединение (ПФОС). Это вещество по своим свойствам почти не отличается от обычной воды, но за счет большего молекулярного веса действует как пресс на поверхность сетчатки, разглаживая и прижимая ее. “Тяжелая вода” очень хорошо справляется с отслойкой, кроме того, она абсолютно прозрачна, и глаз, наполненный этой жидкостью, практически сразу начинает видеть. Основной недостаток в том, что глаз ее долго не переносит. Максимум пару недель, но на практике более 7-10 дней эту жидкость оставлять в глазу нежелательно. Значит сразу после расправления сетчатки необходимо закрывать, “заклеивать” все разрывы в сетчатке, чтобы снова не получить отслойку, после удаления “тяжелой воды”.
ВИДЕО ОПЕРАЦИИ ВИТРЭКТОМИИ
К сожалению, клея для сетчатки пока не придумали, но очень эффективным оказался лазер. Лазером «приваривают» сетчатку к подлежащим тканям по краям всех разрывов. После нанесения лазерных коагулятов возникает локальное воспаление, а затем постепенно (5-7 дней) формируется микрорубец на сосудистой оболочке. Поэтому имеет смысл оставлять “тяжелую воду” в глазу в течение недели. В некоторых случаях этого достаточно, чтобы сетчатка оставалась на своем месте, но бывает необходимо продолжить удержание сетчатки для образования более прочных спаек. В таких случаях применяется силиконовое масло, которым заполняют глазную полость.
Варианты силиконового масла различной степени вязкости
Силикон — это прозрачная вязкая жидкость, ткани на него почти не реагируют, поэтому его можно оставлять в глазу значительно дольше. Силикон не так хорошо расправляет и прижимает сетчатку, но для удержания достигнутого расправления сетчатки подходит, как нельзя лучше.
Глаз, наполненный силиконом, почти сразу начинает видеть, сетчатка сохраняет свое анатомическое положение, функции ее восстанавливаются, а спайки в местах лазерных коагулятов становятся со временем очень прочными. Одна из особенностей силикона — изменение оптических характеристик глаза в плюсовую сторону на 4-5 диоптрий. Обычно силикон находится в глазу около 2-3 месяцев, после чего сетчатка уже не нуждается ни в каких “подпорках” и его можно безопасно удалить. Это тоже операция, но не такая сложная и объемная, как предыдущие.
В ряде случаев изменения внутренних глазных структур настолько выраженные, что единственный на сегодня вариант иметь хотя бы остаточное зрение, или сохранить глаз как орган — это постоянное нахождение силикона в полости глаза. В этих случаях силикон может оставаться в глазу многие годы, и даже десятилетия.
Кроме «тяжелой воды» или силиконового масла, в тех же целях, иногда используются различные газы или воздух. Принцип один, изнутри, воздушным пузырем прижать на какое-то время сетчатку, пока не окрепнут рубцы. Любой газ, а тем более воздух, со временем растворяется в глазной жидкости и исчезает. Воздух растворяется в течение 1-2 недель, газ может находиться в глазу до 2-х месяцев. В отличие от силикона, человек с введенным газом практически ничего не видит, кроме света и ярких объектов. Постепенно появляется граница между пузырем газа и глазной жидкостью. Пациент отмечает колебания пузыря при движении головы. По мере рассасывания газа сверху начинает открываться изображение и, в конце концов, все поле зрение становится чистым. Таким образом хирургическое лечение проходит в один этап – удалять воздух или газ, в отличие от силикона, не нужно, они сами постепенно рассасываются, заменяясь на собственную внутриглазную жидкость.
Так схематически выглядит газ, в стадии рассасывания в полости стекловидного тела
Все методы и вещества применяемы на сегодняшний день в витреальной хирургии, это лишь инструменты для одной большой задачи — восстановления зрения после отслойки сетчатки. Каждый случай отслойки индивидуален и только хирург может решить, что и как лучше для конкретного глаза и для конкретного пациента. Можно сказать с уверенностью, что, используя и комбинируя современные методы, нам удается справиться практически с любой отслойкой. Другой вопрос — насколько повреждены, как долго не работали нервные клетки сетчатки и в какой степени они смогут восстановиться после получения ее полного анатомического прилегания.
Подводя итог, можно сказать следующее: все отслойки, неудачно оперированные или по каким-либо причинам не оперированные, можно и нужно пытаться лечить, если с момента отслойки прошло не более 1 года и глаз уверенно видит свет. В этих случаях есть шанс добиться зрения. Если глаз свет не видит, то, как правило, помочь невозможно. Если срок отслойки больше года, ситуацию надо рассматривать индивидуально, иногда удается помочь и в таких случаях.
Как работают машины, на которых мы оперируем задний отрезок глаза, и в каких еще случаях нужна операция витрэктомии – удаления стекловидного тела – в следующем посте.
Источник