Незрелость сетчатки код мкб
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Ретинопатия недоношенных.
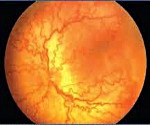
Ретинопатия недоношенных
Описание
Ретинопатия недоношенных. Вазопролиферативное поражение сетчатки, обусловленное незрелостью структур глаза у детей, рожденных раньше срока. Ретинопатия недоношенных характеризуется нарушением нормального васкулогенеза и нередко самопроизвольно регрессирует. В остальных случаях сопровождается помутнением стекловидного тела, миопией, астигматизмом, косоглазием, катарактой, глаукомой, тракционной отслойкой сетчатки. Ретинопатия диагностируется в ходе осмотра недоношенного ребенка детским офтальмологом с помощью офтальмоскопии, УЗИ глаза, электроретинографии, зрительных ВП. Лечение ретинопатии недоношенных может включать крио- или лазеркоагуляцию сетчатки, витрэктомию, склеропломбирование.
Дополнительные факты
Ретинопатия недоношенных — нарушение процессов васкуляризации сетчатки у детей, имеющих низкий гестационный возраст. Частота ретинопатии недоношенных в неонатологии и детской офтальмологии тесно коррелирует со степенью зрелости организма ребенка: так, у детей с массой тела менее 1500 г патология сетчатки развивается в 40-50% случаев; менее 1000 г – в 52-73%; а у глубоко недоношенных детей с массой тела менее 750 г – в 81-95% случаев. Парадоксальность ситуации заключается в том, что совершенствование условий выхаживания детей с экстремально низкой массой тела приводит к увеличению случаев ретинопатии недоношенных, которая в развитых странах становится ведущей причиной слепоты у детей.
Ретинопатия недоношенных
Причины
Нормальный васкулогенез (рост сосудов) сетчатки у плода начинается с 16 недели внутриутробного развития и завершается к 40 неделям гестации. Т. О. , чем меньше гестационный возраст ребенка, тем больше в его сетчатке содержится аваскулярных зон. Наиболее подвержены возникновению ретинопатии недоношенных дети, рожденные от преждевременных родов ранее 34-ой недели гестации с массой тела менее 2000 г.
Развитие сосудов сетчатки регулируется различными медиаторами — факторами роста, из которых наиболее значимы и изучены фактор роста сосудистого эндотелия, фактор роста фибробластов и инсулиноподобный фактор. Нарушению регуляции нормального ангиогенеза и развитию ретинопатии у недоношенных способствуют условия, вызывающие изменение парциального давления кислорода и углекислого газа в крови. Дело в том, что метаболические процессы в сетчатке осуществляются посредством гликолиза, т. Е. Расщепления глюкозы, протекающего без участия кислорода. Поэтому длительное пребывание ребенка на ИВЛ, кислородотерапия, колебания в режиме назначения сурфактантов способствуют развитию ретинопатии недоношенных.
Дополнительными факторами риска, влияющими на возникновение ретинопатии недоношенных, служат гипоксия плода, внутриутробные инфекции, синдром дыхательных расстройств, внутричерепные родовые травмы, сепсис, анемия новорожденных и тд Одним из вероятных триггеров развития ретинопатии является воздействие на незрелую сетчатку недоношенного избыточной освещенности, тогда как в норме ангиогенез сетчатки протекает внутриутробно в отсутствии светового воздействия.
Патогенез ретинопатии недоношенных связан как с нарушением образования новых сосудов сетчатки, так и с изменением уже сформировавшихся сосудистых трактов. При ретинопатии недоношенных образование сосудов в аваскулярных зонах периферии сетчатки прекращается, а новообразованные сосуды начинают прорастать в стекловидное тело, что в дальнейшем приводит к кровоизлияниям, новообразованию глиальной ткани, натяжению и тракционной отслойке сетчатки.
Классификация
Принятая в мировой практике классификация ретинопатии недоношенных выделяет в течении заболевания активную и рубцовую (регрессивную) фазы. Активная фаза ретинопатии недоношенных, в зависимости от локализации и выраженности сосудистых изменений, подразделяется на 5 стадий:
• I стадия. Образование демаркационной линии — узкой границы, отделяющей васкулярную (сосудистую) часть сетчатки от аваскулярной (бессосудистой).
• II стадия. Формирование на месте демаркационной линии возвышения — демаркационного вала (гребня). Сосуды врастают в вал и могут образовывать небольшие участки неоваскуляризации.
• III стадия. В области вала появляется экстраретинальная фиброваскулярная пролиферация. Соединительная ткань и сосуды разрастаются по поверхности сетчатки и проникают в стекловидное тело.
• IV стадия. Соответствует частичной отслойке сетчатки, обусловленной экссудативно — тракционным механизмом. Данная стадия ретинопатии недоношенных подразделяется на подстадии: IVa — без отслойки макулы и IVб — с вовлечением в отслойку макулярной зоны.
• V стадия. Тотальное отслоение сетчатки воронкообразной формы (с узким, широким или закрытым профилем воронки).
В 70-80% случаев I и II стадии ретинопатии недоношенных самопроизвольно регрессируют, оставляя минимальные остаточные изменения на глазном дне. III стадия является «пороговой» и служит основанием для проведения профилактической коагуляции сетчатки. IV и V стадии ретинопатии недоношенных расцениваются как терминальные из-за неблагоприятного прогноза в отношении зрительных функций.
В большинстве случаев при ретинопатии недоношенных наблюдается последовательное, постадийное развитие изменений, однако возможен молниеносный вариант («плюс»-болезнь), характеризующийся злокачественным, быстрым течением.
Продолжительность активной стадии ретинопатии недоношенных составляет 3-6 месяцев. Если в течение этого времени не произошло спонтанного регресса изменений, наступает фаза рубцевания с развитием остаточных явлений. В этой стадии у ребенка могут развиваться микрофтальм, близорукость, косоглазие и амблиопия, поздняя отслойка сетчатки, фиброз стекловидного тела, осложненная катаракта, вторичная глаукома, субатрофия глазного яблока.
Объективные офтальмологические данные являются единственными проявлениями ретинопатии недоношенных, особенно в ее активной фазе, поэтому одновременно могут расцениваться как симптомы заболевания.
Диагностика
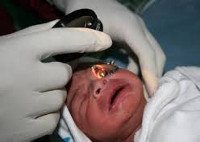
Для выявления ретинопатии обследованию детского офтальмолога подлежат все недоношенные через 3-4 недели после рождения. В более раннем возрасте признаки ретинопатии недоношенных еще не проявляются, однако при офтальмологическом осмотре может быть выявлена другая врожденная патология глаза: глаукома, катаракта, увеит, ретинобластома.
Дальнейшая тактика предполагает динамическое наблюдение недоношенного ребенка офтальмологом каждые 2 недели (при незавершенной васкуляризации сетчатки) либо еженедельно (при первых признаках ретинопатии), либо 1 раз в 2-3 дня (при «плюс»-болезни). Осмотры недоношенных детей проводятся в присутствии неонатолога и анестезиолога-реаниматолога.
Основным методом выявления ретинопатии недоношенных служит непрямая офтальмоскопия, осуществляемая после предварительного расширения зрачка (мидриаза). С помощью УЗИ глаза дополнительно выявляются экстраретинальные признаки ретинопатии недоношенных в III-IV стадиях. С целью дифференциальной диагностики ретинопатии недоношенных и патологии ЗН (аномалий развития или атрофии зрительного нерва) выполняется исследование зрительных ВП, электроретинография ребенку. Для исключения ретинобластомы информативны УЗИ и диафаноскопия.
Для оценки степени отслойки сетчатки предлагается использовать оптическую когерентную томографию.
Лечение
В I–II стадии ретинопатии недоношенных лечение не показано. В III стадии с целью предупреждения прогрессирования ретинопатии недоношенных до терминальных стадий проводится профилактическая лазеркоагуляция либо криокоагуляция аваскулярной зоны сетчатки (не позднее 72 часов от момента выявления экстраретинальной пролиферации).
Эффективность профилактического коагуляционного лечения при ретинопатии недоношенных составляет 60-98%. Среди местных осложнений хирургических процедур встречаются ожоги глаз, гифема, преретинальные мембраны, иридоциклиты, окклюзия центральной артерии сетчатки. Общесоматические осложнения могут включать апноэ, цианоз, брадикардию или тахикардию.
Оценка результативности коагуляционного лечения ретинопатии недоношенных проводится спустя 10-14 дней. При стабилизации или регрессе процесса лечение расценивается как эффективное. В случае продолжающейся эктраретинальной пролиферации возможно повторение крио- или лазеркоагуляции.
В регрессивном и послеоперационном периоде назначаются инстилляции лекарственных препаратов (дизинфицирующих, антиоксидантных, противовоспалительных), физиотерапевтическое воздействие (электрофорез, магнитостимуляция, электроокулостимуляция).
В случае дальнейшего прогрессирования ретинопатии недоношенных до IV-V стадий возникает необходимость проведения витрэктомии (ленсвитрэктомии) или циркулярного пломбирования склеры (экстрасклерального пломбирования).
Прогноз
У большинства детей ретинопатия недоношенных не прогрессирует дальше I-II стадии, изменения сетчатки подвергаются обратному развитию; при этом сохраняется достаточно высокая острота зрения. Тем не менее, у половины из них к 6-10 годам выявляются аномалии рефракции (близорукость, дальнозоркость, астигматизм), глазодвигательные нарушения (косоглазие, нистагм). При прогрессировании ретинопатии недоношенных до IV-V стадии или молниеносной форме заболевания прогноз на сохранение зрительной функции неблагоприятный.
Профилактика
Профилактика ретинопатии недоношенных – это, прежде всего, профилактика преждевременных родов; проведение терапии, направленной на пролонгирование беременности; правильное выхаживание недоношенных, их динамическое наблюдение детским офтальмологом. Дети, перенесшие ретинопатию недоношенных, в старшем возрасте должны проходить регулярное офтальмологическое обследование, включающее визометрию, рефрактометрию, электрофизиологические исследования, компьютерную периметрию и тд.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Что это такое?
Ангиопатия — это состояние сосудов сетчатки, при котором за счет нарушений их нервной иннервации изменяется капиллярное кровообращение. Это происходит из-за низкой наполняемости сосудов кровью или их продолжительного спазма.

Медицина не выделяет ангиопатию в самостоятельное заболевание, современные научные подходы относят ее к одному из проявлений основного заболевания. Подобный симптомокомплекс может быть следствием обменных или гормональных нарушений, травм и интоксикаций, а также последствием таких вредных привычек как табакокурение или наркомания.

Чаще всего ангиопатия диагностируется у взрослого населения (старше 30 лет), небольшой процент приходится на детские и юношеские формы патологии.
Данное состояние при своевременном его обнаружении и лечении является обратимым. Лишь в запушенных случаях недуг приводит к серьезным осложнениям:
- развитию дистрофии и атрофии сетчатки и зрительного нерва;
- снижению остроты и сужению полей зрения.

Стадии ангиопатии сетчатки
Лечение ангиопатии назначает врач-офтальмолог после тщательного обследования. Успех терапии напрямую зависит от процедур, направленных на избавление от фонового заболевания.
Код по МКБ-10
Согласно международной типологии болезней ангиопатия своего кода не имеет, так как ей не присвоен статус самостоятельного заболевания. Поэтому кодирование идет по той патологии, которая вызвала сосудистый дисбаланс в тканях сетчатки.
Это могут быть различные болезни:
- травматические повреждения глаз, лица, шеи, головы;
- высокое внутричерепное или артериальное давление;
- остеохондроз, спондилез шейного отдела;
- сахарный диабет;
- гипо- или авитаминозы;
- заболевания крови;
- атеросклероз, васкулиты;
- интоксикации микробными токсинами или отравления химическими веществами (радиацией);
- сильные физические и психоэмоциональные нагрузки, вызывающие продолжительное спазмирование капилляров;
- пресбиопия или дистрофия тканей в глазном аппарате.

Виды
Ангиопатии имеют свою классификацию:
1. Юношеская (болезнь Илза), относится к редким патологиям с невыясненной этиологией. Недуг поражает молодых людей и проявляется:
- воспалением капилляров и вен и разрастанием соединительных волокон в сетчатке;
- кровоизлияниями в ткани глаза;
Прогноз болезни серьезен, так как может спровоцировать отслоение сетчатки и частичную или полную потерю зрения, а также развитие катаракты или глаукомы.
2. Ангиопатия сетчатки по гипертоническому типу обусловлена высоким артериальным давлением у пациентов, из-за этого сосуды глаз часто находятся в суженом состоянии, что препятствует нормальному кровоснабжению сетчатки, часто протекает с выраженными изменениями на глазном дне.

3. Травматическая ангиопатия развивается при травмах головы, шеи или груди. Здесь возможно механическое сдавление вен и капилляров или повышение внутричерепного давления. Патология вызывает временную или длительную потерю остроты зрения, повреждение нервных сплетений, иннервирующих глаз, дистрофические изменения в клетках сетчатки и стекловидного тела.
4. Гипотонический тип недуга характеризуется переполнением сосудов кровью и их патологическим расширением, поэтому возникает риск повышенного тромбообразования, кровоизлияний в ткани глаза.
5. Диабетическая ангиопатия является следствием прогрессирования этой болезни. Неправильный клеточный метаболизм вызывает изменения в структуре сосудов (их истончение или ожирение), поэтому нормальная циркуляция крови по ним нарушается.
6. Возрастная форма недуга, возникает по причине старения организма, изношенные сосуды уже не справляются с нагрузками, снижается их тонус, появляются дистрофические изменения.
Бывают случаи, когда ангиопатии протекают по смешанному типу, т.е. их развитие вызывает целый «букет» внутренних болезней, например, сахарный диабет вкупе с атеросклерозом или артериальная гипертензия, протекающая на фоне ожирения. В таких случаях течение патологии усугубляется и требует более интенсивной медикаментозной терапии.
Ангиопатия сетчатки глаза у ребенка
Изменения тонуса сосудов глаз у детей в младенческом возрасте может наблюдаться при перемене положения тела или надрывном плаче. Это происходит из-за незрелости кровеносной и нервной системы малышей и не является патологией. О болезненном состоянии сосудов глаз у детей говорит длительный спазм вен и капилляров, диагностированный при обследовании в стационаре (роддоме, детской больнице) или в поликлинических условиях.
Наиболее распространенной причиной ангиопатии сетчатки обоих глаз у новорожденных выступает повышение внутричерепного давления. У более старших детей – это травмы, обменные нарушения, системные аутоиммунные заболевания и наследственные патологии.
Вызвать ангиоспазм глаз у детей могут:
- тяжелые вирусные заболевания и бактериальные инфекции (туберкулез, менингит, бруцеллез, осложненный грипп и др.);
- паразитарные заболевания (токсоплазмоз и запущенные глистные инвазии);
- отравления парами ртути, хлора и другими химическими веществами;
- воспалительные заболевания глаз и чрезмерные зрительные нагрузки в школе или дома (увлечение компьютерными играми, просмотром телепрограмм);
- почечные патологии;
- ревматизм;
- недостаток белковой пищи, витаминов или минеральных веществ;
- сильное физическое утомление, переаклиматизация, длительное нервное возбуждение.
Видео:
Симптомы
 Клинические признаки недуга проявляются:
Клинические признаки недуга проявляются:
- в снижении остроты зрения;
- в появлении мельканий, белых или темных пятен перед глазами, «огненных всполохов, молний, вспышек»;
- в повышенной утомляемости глаз при чтении, просмотре телевизора или работе на ПК;
- в образовании на слизистой глаз сеточки из капилляров, в покраснении конъюнктив, в обнаружении точечных кровоизлияний;
- в уменьшении полей бокового зрения;
- в ощущении пульсации внутри глаз;
- в патологических изменениях на глазном дне (при объективном осмотре врачом).
Лечение
Терапия ангиопатии проводится согласно фоновому заболеванию:
- Диабетическая форма патологии требует строгого соблюдения диеты и (или) систематического введения инсулина.
- Гипертоническая ангиопатия сетчатки обоих глаз лечится прежде всего препаратами, снижающими давление и сосудоукрепляющими средствами.
- Травматическая ангиопатия предполагает лечение в хирургическом стационаре, применение специальных манипуляций (шин, гипсования) или операций.

Для улучшения циркуляции крови в глазных сосудах при всех формах ангиопатии могут назначаться:
- Арбифлекс;
- Пентоксифиллин;
- Трентал;
- Вазонит.
К медикаментозным методам обычно добавляют физиопроцедуры:
- лазерную терапию;

- лечение магнитными импульсами;
- иглоукалывание.
К общеукрепляющим процедурам при этом состоянии относятся:
- соблюдение безуглеводной диеты;
- прогулки на свежем воздухе;
- легкие физические нагрузки (плавание, гимнастика);
- уменьшение зрительных нагрузок;
- применение витаминов.

Источник
Дистрофия сетчатки включает в себя ряд заболеваний, при которых нарушается работа данной части зрительных органов. Для них характерны отмирания тканей и дефекты сосудов. Сетчатка – это подобие радиоприёмника. Только она ловит не звук, а импульсы света, позволяющие проецировать изображение. Если эта часть глаз подвержена болезни, то её функциональность утрачивается, и зрение начинает ухудшаться. Характеристика заболевания соответствует такому описанию:
Дистрофия сетчатки код по МКБ-10
Кода по МКБ-10 не имеет, однако её можно причислить к списку болезней сетчатки, числящихся под номером H35.
Классификация дистрофии сетчатки
Дистрофия сетчатки делится на два больших вида. Это наследственная и приобретённая формы заболевания. Если говорить о наследственных дистрофиях, то разрушение происходит на уровне рецепторов, позволяющих видеть в сумерках. Выделяются такие виды наследственных поражений:
- Генерализованные – дегенерация пигментного типа, врождённые слепота или отсутствие ночного зрения, нарушение или отсутствие восприятия цвета.
- Периферические – расслоение сетчатки из-за особенностей хромосом, поражение соединительной ткани, нарушение функций палочковой и колбочковой систем.
- Центральные – наследственная дегенерация макул с появлением пятен или жёлтых очагов поражения, дистрофия на фоне возрастных изменений.
Если говорить о вторичной (приобретённой) форме дистрофии сетчатки, то она также делится на периферическую и центральную. Заболевание центрального типа в свою очередь подразделяется на влажное и сухое проявление дистрофии. В первом случае в поражённой области наблюдается образование новых сосудов. Они очень хрупкие, поэтому через них просачиваются элементы, содержащиеся в крови. В результате этого образуется отёк и светочувствительные элементы зрительных органов повреждаются. Такое заболевание протекает тяжело, поэтому его лечению уделяется повышенное внимание.
Сухая центральная дистрофия сетчатки встречается в 90% случаев. Она становится результатом нарушения обмена веществ. При этом между сетчаткой и сосудами образуются скопления продуктов, участвующих в метаболизме.
Периферическая дистрофия
Такое проявление характерно для близоруких людей и очень часто приводит к отслойке сетчатки. Различают два типа периферической дистрофии: хориоретинальный и витреоретинальный. Периферическая хориоретинальная дистрофия (ПХРД) поражает оболочки сосудов. Периферическая витреохориоретинальная дистрофия (ПВХРД) влияет на состояние роговицы. Кроме того, периферическая дистрофия может быть кистозной, инееподобной и решётчатой.
Причины возникновения дистрофии сетчатки
Причинами дистрофических изменений сетчатки могут стать такие факторы:
- Образование рубцов в результате нарушений работы сосудистой системы или снижения местного иммунитета.
- Несоблюдение режима питания и употребление вредной или некачественной пищи.
- Вредные привычки, в частности курение и чрезмерное употребление алкогольных напитков.
- Халатное отношение к лечению инфекционных заболеваний.
- Наличие хронических заболеваний. Это может быть сахарный диабет, скачки давления, болезни сердечно-сосудистой и эндокринной систем.
- Операции на глаза.
- Ожирение в результате нарушения обмена веществ.
Эти проявления ухудшают состояние кровеносной системы и замедляют процессы метаболизма. Из-за этого и поражается сетчатка. Вот что говорят о причинах дистрофии сетчатки в интернете:
Симптомы дистрофии сетчатки
Общими признаками для всех видов дистрофии сетчатки становятся такие проявления:
- Отсутствие или снижение восприятия цвета.
- Появление дефектов изображения (мушки, молнии, вспышки, туман).
- Выпадение центрального зрения.
- Восприятие предметов, находящихся сбоку, как нечёткой картинки.
- Снижение остроты зрения.
- Потеря чувства движения. Предмет, находящийся в состоянии покоя, трудно отличить от того, который перемещается.
- Потребность в чрезмерном освещении во время письменной работы или чтения.
Если говорить об отдельных формах заболевания, то периферическая дистрофия выражается появлением вспышек и точек перед глазами. Поражение макулы сопровождается искривлением видимых линий. Сухая дистрофия сетчатки искажает зрительные образы. Больной не может работать с мелкими предметами и шрифтами. Он плохо видит в темноте и различает лица.
Вот один из примеров развития дистрофии сетчатки и её лечения:
В большинстве случаев проявление симптомов характерно для одного глаза. Кроме того, начальные стадии дистрофии сетчатки протекают незаметно. Обнаружив первые признаки, указывающие на возникновении болезни, нужно незамедлительно обратиться к врачу.
Дистрофия сетчатки при беременности
Во время беременности дистрофия сетчатки возникает из-за уменьшения поступления крови к глазам в результате низкого артериального давления. Если вовремя не остановить развитие заболевания, оно может привести к разрыву или отслойке сетчатки. Чтобы избежать подобных последствий проводится плановое кесарево сечение или процедура лазерной коагуляции. Лазерокоагуляция назначается до 35-ой недели беременности. Процедура представляет собой создание надёжного соединения сосудистой оболочки с сетчаткой. Результат такого вмешательства – сведение риска осложнений на зрительные органы при естественных родах.
Диагностика заболевания
Выявление дистрофии и постановка правильного диагноза подразумевает проведение таких исследований:
- Проверка остроты зрения (визометрия).
- Выявление зрительного поля (периметрия).
- Проверка на искажение видимых линий – тест Амслера.
- Выявление аномальных отклонений при преломлении лучей света (рефрактометрия).
- Биомикроскопия.
- Офтальмоскопия.
- Определение степени цветовосприятия.
- Электроретинография.
- Определение степени адаптации зрительных функций в потёмках (адаптометрия).
- Нахождение поражённых областей.
- Ретино- и когерентотомография.
- Ультразвуковое исследование.
- Сбор анализов.
В зависимости от клинической картины пациенту назначается консультация врачей других специальностей.
Лечение дистрофии сетчатки
Стандартная схема лечения дистрофии медикаментозным методом выглядит так:
- Препараты, укрепляющие и расширяющие сосуды. Дозировка Компламина, Ношпы, Папаверина или Аскорутина подбирается индивидуально для каждого пациента.
- Средства, предотвращающие появление тромбов. Это может быть Аспирин, Тиклодипин или Клопидогрель.
- Витамин В, вводимый внутримышечно, и комплекс других витаминов в виде таблеток.
- Лекарства, которые не позволяют образовываться новым болезненным сосудам (Луцентис).
- Препараты, снижающие показатели холестерина.
- Средства для улучшения обмена веществ внутри глаза. Вводятся внутривенно или непосредственно в структуру зрительных органов.
- Ретиналамин, в течение 10 дней вводимый в область нижнего века или оболочки глаза.
- Глазные капли, ускоряющие процесс заживления и обмен веществ.
Консервативное лечение дополняется физиотерапией. Больному назначаются такие процедуры, как фото- и электростимуляция, электрофорез, магнитная терапия. Если говорить о применении небольших доз лазерного излучения, то их используют в качестве воздействия на сетчатку и на кровь.
Лечение лазером
Лазерный луч распространяет своё действие непосредственно на поражённые участки зрительных органов. Они подвергаются облучению с целью стимуляции и запуска процесса обмена веществ. Лазер способен укрепить сосуды с помощью их коагуляции и отделить поражённые участки от здоровых, тем самым остановив распространение болезни. Этот процесс подразумевает спаивание дефектных тканей.
Оперативное вмешательство
Если консервативный и лазерный методы лечения не помогли справиться с дистрофией сетчатки, врач принимает решение о назначении операции. В зависимости от сложности каждого случая проводятся такие хирургические вмешательства:
- Реваскуляризация – восстановление сосудов.
- Вазоконструкция – сужение просветов между сосудов.
- Витрэтомия – полное или частичное удаление стекловидного тела.
После операции необходимо соблюдать меры, помогающие быстрее восстановить зрительные функции. Нужно следить за тем, чтобы глаза не перенапрягались, носить солнечные очки на улице, пить витамины. Кроме того, необходимо отказаться от курения и чрезмерного употребления алкоголя.
Народные методы лечения дистрофии сетчатки
Рецепты народной медицины при дистрофии нужно применять совместно с основной схемой лечения, назначенной врачом. Неплохой эффект оказывают такие средства:
- Молоко из-под козы, разведённое кипячёной водой в одинаковых пропорциях. В течение недели полученный раствор закапывают в глаза, прикрывая их после этого тёмной тканью. В результате процесс отслоения сетчатки остановится.
- В течение месяца выпивают по поллитра в день отвара. Для его приготовления берут 5 частей хвои, по 2 части ягод шиповника и шелухи от лука. Их заливают кипятком и варят 10 минут.
- В глаза закапывают отвар из тмина и цветков василька 2 раза в день.
- В течение месяца 3 раза в день в глаза закапывают отвар из чистотела.
- Принимают внутрь настойки из берёзы, хвоща, брусники, горчицы.
- Зёрна пшеницы оставляют прорастать в тёплом месте. Зародыши перемалывают и едят полученную смесь.
- В течение 9 дней в глаза капают отвар мумиё и сока алоэ, сваренный в пропорциях 5:1.
Прежде чем использовать народные средства, нужно посоветоваться с врачом и убедиться, что компоненты отваров не вызывают аллергических реакций.
Обратите внимание: Если при обнаружении заболевания отказаться от помощи врача и заняться самолечением, то болезнь может развиться до тяжёлой стадии. Она способна привести к полной потере зрения, которая характеризуется необратимостью процесса.
Профилактика дистрофии сетчатки
Для того, чтобы снизить риск развития дистрофии сетчатки, необходимо соблюдать такие правила:
- Позаботьтесь о том, чтобы рабочее место было правильно освещено.
- Любая нагрузка на зрительные органы должна сопровождаться периодическим отдыхом.
- Необходимо раз в год посещать офтальмолога.
- Рацион питания должен состоять из продуктов, содержащих витамины и микроэлементы, необходимые для нормального обмена веществ.
- Нужно отказаться от вредных привычек (алкоголь, курение).
Массаж и упражнения укрепляют зрительные органы и нормализуют поступление к ним крови. Следите за своим здоровьем. Обращайтесь к врачу при первых признаках возникновения заболевания, чтобы начать лечение вовремя.
( 1 оценка, среднее 5 из 5 )
Источник



