Незрелая катаракта вторичная глаукома
Незрелая катаракта характеризуется полным или частичным помутнением хрусталика. Данный отдел человеческого глаза представляет собой естественную линзу, которая помогает преломлять свет и пропускать его лучи к сетчатке. Если хрусталик помутнел (в норме он прозрачный), то свет не проходит через него и у больного снижается зрение. Далее поговорим подробно о причинах, симптомах, диагностике и лечении катаракты.
Симптомы патологического процесса
Симптомы незрелой катаракты могут варьироваться. Это зависит от того, какая именно часть хрусталика поражена. Выделяют две разновидности заболевания:
- корковая;
- ядерная.
Когда наблюдается ядерный вид катаракты, то хрусталик еще достаточно долго остается прозрачным.
К основным симптомам относят:
- яркий свет раздражает орган зрения;
- перед глазами наблюдаются мушки и пятна;
- чувство инородного тела в глазу.
При наличии катаракты синильного типа у больных отмечается улучшение остроты зрения, но на самом деле это не так. Это связано с тем, что линза хрусталика деформируется, и при этом меняется сила оптического эффекта. Это явление очень быстро исчезает, и можно сказать, что это своеобразный предвестник того, что заболевание не стоит на месте, а прогрессирует. В течении короткого времени пациент может потерять зрение.
Для ядерного типа катаракты характерно быстрое помутнение хрусталика, и в течение месяца очень резкое снижение остроты зрения.
Незрелая катаракта – это этап патологического процесса, на котором больной испытывает видимый дискомфорт и не может нормально видеть. К характерным симптомам относят:
- размытое изображение;
- изображение нечеткое, ощущение, что человек смотрит через воду;
- двоение в глазах.
Причины возникновения
Появлению незрелой катаракты способствует ряд факторов и причин. Чаще всего болезнь развивается из-за:
- изменений в структуре глаза, связанных с возрастом;
- нарушений обменных процессов;
- врожденной патологии или фактора наследственности;
- воздействия окружающей среды;
- специфического строения органа зрения;
- снижение синтеза белковых клеток и АТФ.
К внешним причинам развития катаракты относят:
- чрезмерное влияние ультрафиолетового излучения;
- травматизация;
- отравление организма;
- вредоносные микроорганизмы;
- облучение.
Возрастная незрелая катаракта чаще всего наблюдается у пациентов за 60. К группе риска по развитию болезни следует отнести людей, которые часто сидят за компьютером (офисные работники, копирайтеры, школьники), так как это приводит к перенапряжению мышц.
Выше уже говорилось про наследственность, соответственно если в роду были случаи развития катаракты, то риск формирования ее у ребенка повышается.
Диагностические мероприятия
Незрелую катаракту можно увидеть невооруженным глазом. Но для того чтобы получить схему лечения стоит пройти комплекс диагностических мероприятий. Это позволит определить разновидность патологии, стадию, расположение очага поражения и другие факторы. На основании полученных результатов специалист назначает соответствующее лечение.
При диагностике наблюдаются небольшие трудности – из-за помутнения хрусталика сложно обследовать сетчатку и стекловидное тело. Диагностические методы бывают двух типов: лабораторные и офтальмологические.
К ним относят:
- измерение показателей внутриглазного давления;
- визиометрия позволяет определить остроту зрения;
- проверка глазного дна;
- определение поля зрения;
- клинический анализ мочи и крови;
- микроскопическое обследование заднего и переднего отдела глазного яблока;
- биохимический анализ крови;
- рентген пазух носа и грудной клетки проводится только перед оперативным вмешательством.
Лечебные мероприятия
Лечение незрелой катаракты может осуществляться консервативными методами или с помощью операции. Далее более подробно о данных методах лечения.
Нужна ли операция при незрелой катаракте?
Консервативное лечение возможно при наличии катаракты в стадии созревания. При помощи данной терапии можно притормозить процесс развития помутнения, но не вылечить, так как это невозможно. В первую очередь врач назначает лекарства, которые улучшают обменные процессы в тканевых структурах глаза, антиоксидантные и витаминные препараты. Большинство медикаментов для лечения незрелой катаракты применяются местно, в виде капель (Офтан-Катахром, Тауфон, Квинакс), а внутрь употребляют витаминные комплексы (Лютеин Комплекс, Окувайт).
Существует категория пациентов, которые прибегают к народным методам лечения незрелой катаракты. Такие методы без согласования с врачом могут усугубить ситуацию и привести к развитию реакции аллергического типа.
Хирургическое лечение
Лечение незрелой катаракты с помощью оперативного вмешательства поможет полностью избавиться от заболевания. Факоэмульсификация – это операция, суть которой заключается в удалении пораженного хрусталика, при этом капсула хрусталика сохраняется. Пациенту устанавливают интраокулярную линзу, которая подбирается для каждого индивидуально. Она выполняет все функции удаленного хрусталика, тем самым выравнивается четкость зрения.
Факоэмульсификация катаракты
Устранение незрелой катаракты с помощью операции позволяет побороть болезнь без осложнений. Данная методика позволяет провести хирургическую процедуру с минимальными травмами тканевых структур глаза. Период восстановления после вмешательства проходит достаточно быстро, и больной в кратчайшие сроки возвращается к обычной жизни.
Профилактика
Для того, чтобы предотвратить развитие катаракты, стоит придерживаться профилактических мероприятий. При наличии генетического фактора необходимо систематически посещать окулиста, воздержаться от длительного сидения за компьютером и других явлений, которые приводят к напряжению глаза.
При появлении первых признаков незрелой катаракты стоит немедленно обращаться к доктору, дабы не запустить заболевание. Чем раньше больной обратиться за помощью, тем больше вероятного того, что лечение обойдется без операции.
Видео
Автор статьи: Черных София Алексеевна, специалист для сайта glazalik.ru
Делитесь Вашим опытом и мнением в комментариях.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник

09.12.2019
Содержание статьи:
- Стадии развития патологического процесса
- Симптомы незрелой катаракты глаз
- Диагностика
- Лечение незрелой катаракты
- Профилактика
- Цены
![]()
Незрелая катаракта глаза – условно выделенная стадия помутнения хрусталика. При этой степени качество зрения снижается настолько, что причиняет дискомфорт пациенту. Но офтальмолог при осмотре глазного дна еще может различить детали – структуру зрительного нерва и сетчатки.
Стадии развития патологического процесса
По мере прогрессирования катаракта последовательно проходит строго определенные этапы. Продолжительность каждого из них индивидуальна.
Офтальмологи выделяют следующие стадии развития патологического процесса:
Начальную. При этом хрусталик теряет абсолютную прозрачность, но это пока не влияет на качество зрения;
Стадию незрелой катаракты. Пациенты чувствуют ухудшение зрения, а врач при осмотре может идентифицировать детали глазного дна;
Зрелой. Острота зрения на уровне 1-2 верхних строчек таблицы проверки зрения или ниже, глазное дно «за густым флером» — структура не определяется;
Перезрелой. Больной не видит окружающие предметы, может только определять источник яркого света. Патологические изменения при этом захватывают все слои, ядро хрусталика уплотняется, в ряде случаев приобретает буро-коричневый оттенок. При дальнейшем прогрессировании патологического процесса наружные слои разжижаются и ядро опускается в нижний отдел хрусталиковой сумки. Такая разновидность называется «морганиевой» катарактой.

Продолжительность начальной стадии может составлять 5-10 лет, последующие события развиваются быстрее. Созревание катаракты занимает от 3-х месяцев до 1-3-х лет, в зависимости от особенностей организма больного.
Симптомы незрелой катаракты глаз
Основная жалоба – прогрессирующее ухудшение зрения. Пациенты отмечают следующие особенности:
ухудшение детализации отдаленного изображения – например, трудно различить черты лица человека на расстоянии 3-5-ти метров;
парадоксальное улучшение качества зрения вблизи. Пациенты, которые ранее использовали «плюсовые» очки для чтения, заменяют их на менее сильные или перестают пользоваться совсем. Это связано с набуханием ядра хрусталика и служит диагностическим признаком незрелой, набухающей катаракты. Офтальмологи называют этот процесс «миопизацией» хрусталика;
изменение цветовосприятия – все светлые цветные предметы приобретают грязноватый оттенок;
при односторонней незрелой катаракте появляется зрительный дискомфорт, больной орган хочется прикрыть. Это вызвано конфликтом при слиянии изображений в зрительных центрах головного мозга. Нечеткую картинку мозг стремится подавить – так может развиться приобретенное косоглазие;
повышается утомляемость при зрительных нагрузках.
Для пациентов с близорукостью симптомом незрелой катаракты может служить увеличение степени миопии.
Диагностика
По одним только симптомам диагностировать стадию незрелой катаракты глаз невозможно – подобными признаками могут сопровождаться и другие патологии.
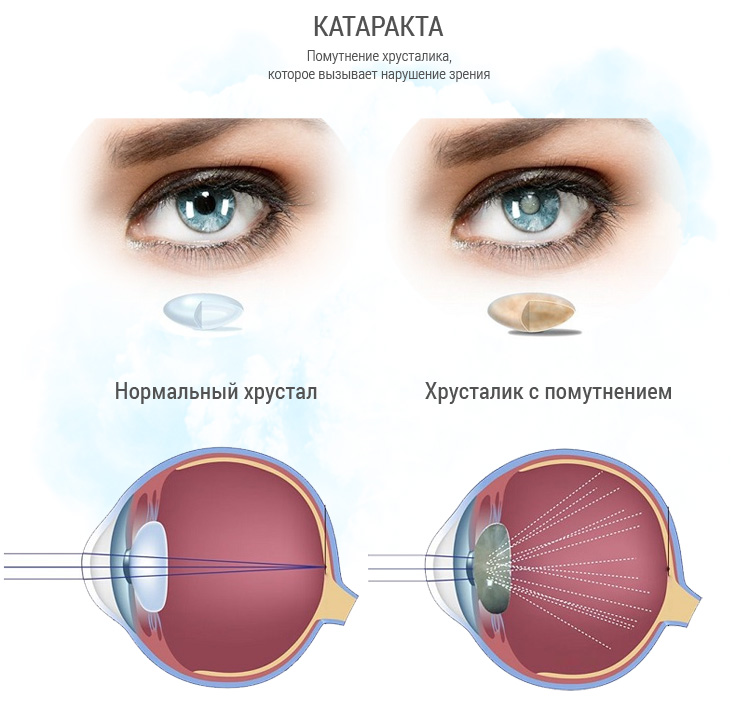
Диагностическое обследование оптимально проходить в клинике микрохирургии, где накоплен максимальный опыт для точного определения стадии развития заболевания.

Необходима консультация офтальмохирурга, которая включает в себя следующие процедуры:
проверку остроты зрения с коррекцией;
авторефрактокератометрию;
тонометрию (контроль внутриглазного давления);
осмотр оптических сред глазного яблока в проходящем свете;
биомикроскопию (осмотр переднего отрезка органа при увеличении — выполняется на щелевой лампе);
осмотр зрительного нерва, сосудов и сетчатки.
При сопутствующих офтальмологических заболеваниях могут понадобиться дополнительные методы исследования. Их необходимость и объем определяется лечащим врачом.
Лечение незрелой катаракты
При прогрессировании заболевания показано хирургическое вмешательство.
Консервативные методы лечения незрелой катаракты – закапывание капель с витаминами, антиоксидантами и т.п. – неэффективны.
Эта стадия болезни оптимальна для проведения современных бесшовных операций – факоэмульсификации (ФЭК). Помутнения в ядре хрусталика, так называемая «ядерная катаракта», еще не уплотнились и могут быть удалены через микропроколы.
При неизбежном дальнейшем прогрессировании появляются осложнения, которые могут затруднить или сделать невозможным лечение незрелой катаркаты бесшовным способом. К ним относятся:
офтальмогипертензия – повышение внутриглазного давления из-за набухания мутнеющего содержимого хрусталиковой сумки. Если не принять меры, развивается вторичная глаукома, вследствие чего атрофируется зрительный нерв и наступает необратимая слепота;
частичный или полный отрыв связок, подвешивающих хрусталик приводят к его подвывиху или вывиху в стекловидное тело. В этом случае хирургия осложняется и может потребовать вмешательства витреоретинального хирурга в условиях стационара;
критическое уплотнение ядра хрусталика – энергии ультразвука при проведении ФЭК недостаточно для его дробления. Операция длится дольше, чем обычно и послеоперационный период протекает сложнее и длительнее. В ряде случаев бесшовное вмешательство невозможно и микрохирургии прибегают к устаревшим методикам больших разрезов, требующих наложения швов.
Факоэмульсификация катаракты на этапе незрелой стадии протекает без осложнений и выполняется за 10-15 минут. Зрение полностью восстанавливается сразу после хирургического лечения незрелой катаракты. Послеоперационный период с ограничениями физической активности занимает один месяц.
Профилактика
Лекарственных средств с доказанной эффективностью для профилактики развития катаракты нет. Важно не упустить время и вовремя обратиться окулисту при появлении симптомов незрелой катаракты.
Пациентам с диагностированной начальной стадией болезни рекомендован ежемесячный самоконтроль качества зрения вдаль.
Он подразумевает следующие действия:
выбрать одно удобное место – стул, кресло, диван и т.п. Важно, чтобы проверка проводилась всегда с одного и того же местоположения;
напротив, на расстоянии от 2-х до 5-ти метров, должен находиться любой предмет с мелкими деталями – настенные часы, картина и т.п.;
поочередно закрывая ладонью правый и левый глаз, отметить, какие детали изображения видны, а какие нет. В идеале вести записи.
Самоконтроль проводить каждый месяц. При снижении качества зрения обратиться к окулисту для уточнения причин.
Стоимость некоторых услуг при незрелой катаракте:
| № | Название услуги | Цена в рублях | Запись на прием |
|---|---|---|---|
| 2008044 | Факоэмульсификация при начальной и незрелой катаракте 3 категория сложности | 71220 | Записаться |
| 2008043 | Факоэмульсификация при начальной и незрелой катаракте 2 категория сложности | 67080 | Записаться |
| 2008005 | Ультразвуковая факоэмульсификация с имплантацией ИОЛ при начальной и незрелой возрастной катаракте | 79650 | Записаться |
| 2003005 | Первичный прием врача-офтальмолога | 2500 | Записаться |
| 2003006 | Повторный прием врача-офтальмолога | 1500 | Записаться |
| 2003005 | Повторный прием ведущего хирурга | 1 400 | Записаться |
С этой статьей читают:
Врожденная катаракта у детей и взрослых
Большую половину всех врожденных патологий органов зрения составляет катаракта. Это заболевание представляет собой помутнение хрусталика, что приводит к резкому ухудшению зрения.
Подробнее >>
Хирургическое лечение катаракты
Достаточно большой процент офтальмологических болезней составляет катаракта, которая по сути своей является прогрессирующим помутнением хрусталика. Хирургическое лечение катаракты на сегодняшний день является единственным эффективным методом лечения данной патологии…
Подробнее >>
Катаракта и сахарный диабет
В группе повышенного риска развития катаракты находятся все пациенты, страдающие сахарным диабетом. При этом помутнение хрусталика связано со способностью глаза (наряду со всеми клетками головного мозга) поглощать из крови глюкозу напрямую, без участия инсулина.
Подробнее >>
Как выглядит катаракта? Учимся определять катаракту
Одним из распространенных заболеваний глаз является катаракта. Чаще всего она возникает у людей преклонного возраста.
Подробнее >>
Источник
Среди всех заболеваний органа зрения катаракта и глаукома занимают лидирующие позиции. Именно эти патологии чаще всего становятся причиной значительного ухудшения остроты зрения, особенно в пожилом возрасте. Эти болезни имеют абсолютно разные механизмы образования и развития, однако бытует ошибочное представление о схожести патологий. Пациенты их часто путают и не знают, насколько серьезными могут быть последствия для функции органа зрения.
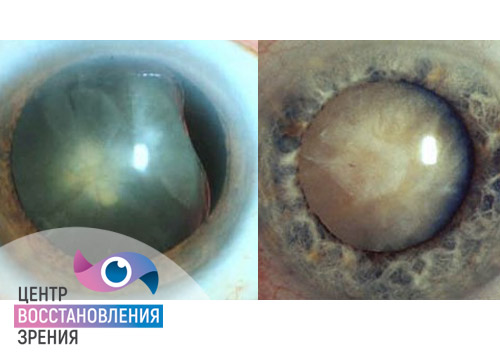 Катаракта всегда связана с помутнением хрусталика, а глаукома развивается под воздействием повышенного внутриглазного давления (ВГД). Общим у этих заболеваний можно считать только постепенное бессимптомное развитие в течение нескольких лет, незаметное прогрессирование ухудшения зрения на ранних стадиях, а также высокий риск полной потери зрения.
Катаракта всегда связана с помутнением хрусталика, а глаукома развивается под воздействием повышенного внутриглазного давления (ВГД). Общим у этих заболеваний можно считать только постепенное бессимптомное развитие в течение нескольких лет, незаметное прогрессирование ухудшения зрения на ранних стадиях, а также высокий риск полной потери зрения.
Особую сложность представляет собой обратимость изменений и прогнозы в лечении катаракты и глаукомы. Если при глаукоме возможна консервативная терапия на ранних стадиях, то катаракту сразу рекомендуется оперировать, при этом в запущенных случаях глаукомы невозможно остановить патологические процессы даже при помощи оперативного вмешательства.
Однако при ответственном отношении к собственному здоровью пациенты могут самостоятельно диагностировать у себя первые признаки нарушений нормальной работы зрительной системы и вовремя обратиться за помощью к врачу и лечить заболевание.
Что такое катаракта и глаукома
Катаракта – это изменение прозрачности ткани хрусталика, при которой возникает нарушение естественного процесса проникновения лучей света и восприятия изображения. Заболевание часто проявляется в пожилом возрасте. Речь идет о сенильной форме катаракты, когда белковые структуры хрусталика меняют свой состав и становятся причиной потери прозрачности главной оптической линзы. Однако у детей часто наблюдаются врожденные изменения прозрачности хрусталика, что приводит к нарушению работы зрительного тракта с самого рождения. Патологические изменения проницаемости хрусталика для лучей света становятся причиной ухудшения остроты зрения, в процессе созревания катаракты возможна полная потеря возможности видеть.
Глаукома – это общее название всех патологических процессов, которые протекают в условиях повышенного внутриглазного давления. Заболевание отличается от катаракты хроническим течением – гиперпродукция естественной внутриглазной жидкости или ее недостаточный отток могут стать причиной изменения естественных механизмов работы внутриглазных структур и даже негативно повлиять на зрительный нерв. Атрофические процессы в тканях глаза необратимы, поэтому особенно важно обратиться за помощью офтальмолога на начальных стадиях заболевания, уменьшая риски полной потери зрения. Особенностью глаукомы считается более высокая вероятность двустороннего поражения, в то время как катаракта обычно начинается на одном глазу и затрагивает только отдельные его структуры.
Принципиальное отличие катаракты и глаукомы – эффективность хирургического лечения. Операция при катаракте включает в себя этап удаления хрусталика и замену его на искусственную интраокулярную линзу, которая выполняет все функции нормальной хрусталиковой ткани. Это полностью решает все проблемы, связанные с ухудшением зрения, а также препятствует дальнейшему распространению процесса. Вторичная катаракта и другие осложнения операций развиваются достаточно редко. Хирургическое вмешательство при глаукоме рекомендуется только в случае неэффективности консервативной терапии и невозможности поддержания нормального внутриглазного давления. Выбор оперативного лечения зависит от причины офтальмогипертонуса, однако часто манипуляции оказываются недостаточно эффективными, и через некоторое время проблема повышенного внутриглазного давления возвращается.
Причины и симптомы заболеваний
Несмотря на различие патогенетических механизмов, у катаракты и глаукомы есть ряд общих причин и факторов риска.
У патологий есть схожие симптомы, связанные с ухудшением остроты зрения, что может стать причиной неправильной оценки собственного состояния здоровья пациентами. Разобраться с истинными причинами ухудшения зрения помогает офтальмолог во время приема.
Известны такие симптомы глаукомы, как:
- «затуманивание» зрения;
- боль в глазах;
- рези и жжение;
- ощущение тяжести;
- изменения зрительных функций в темное время суток;
- дискомфортные ощущения при взгляде на ярко освещенные объекты;
- появление «радужных кругов» перед глазами.
Такие же проявления можно расценить как симптомы катаракты, однако чаще всего заболевание проявляется разнообразными признаками, из которых можно выделить:
- появление «пелены» перед глазами;
- двоение предметов;
- изменения цветовосприятия;
- трудности при работе с мелкими предметами, во время чтения.
Отличие катаракты от глаукомы заключается в четкой стадийности развития заболевания. После перехода от начальной формы в зрелую важно начать лечение вовремя, чтобы не допустить развития перезрелой катаракты. В то время как начальные стадии глаукомы пациент может никак не замечать, в то время как болезнь уже начала свое губительное необратимое воздействие.
Глаукому можно отличить от катаракты также по ощущению давления внутриглазных структур – пациенты часто жалуются на головные боли, ощущения сдавливания висков и дискомфорт при напряжении глаз. Также принципиально важно, какая форма глаукомы развивается у пациента, поскольку для закрытоугольного типа заболевания характерно развитие острых приступов – резкого прекращения оттока внутриглазной жидкости с высоким риском атрофии зрительного нерва и яркой клинической симптоматикой в виде острой боли, стремительного нарушения остроты зрения, покраснения глаза, головной боли и других опасных признаков.
Методы лечения катаракты и глаукомы
После тщательного обследования у офтальмолога и подтверждения катаракты объективными методами диагностики больному в обязательном порядке будет рекомендована операция. Современные протоколы лечения катаракты подразумевают выполнение хирургического вмешательства даже на ранних стадиях патологии. Однако решиться на оперативное лечение сразу бывает достаточно сложно, и пациенты предпочитают начать терапию с консервативных методов – применения глазных капель для улучшения питания внутриглазных структур. Но важно понимать, что ни один из существующих препаратов не в состоянии полностью решить проблему и остановить развитие патологического процесса – денатурация белковых структур хрусталика будет продолжаться, вызывая новые клинические проявления и существенно ухудшая качество жизни.
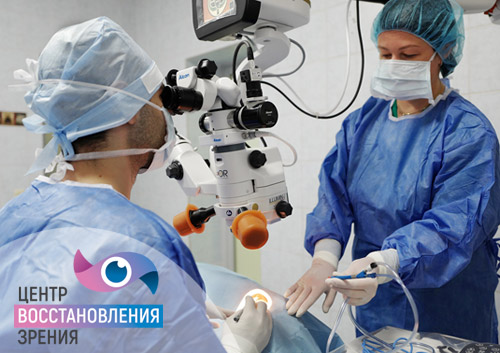 Операция по поводу катаракты проводится в два этапа – сначала производится удаление хрусталика, а затем имплантируется его искусственная замена в виде интраокулярной линзы (ИОЛ). Факоэмульсификация с имплантацией ИОЛ позволяет полностью решить проблему поражения хрусталиковой ткани и остановить процесс патологических изменений, а индивидуально подобранная ИОЛ компенсирует большинство сопутствующих проблем органа зрения и позволяет избавиться от очков. Современное лазерное оборудование позволяет провести операцию без общего наркоза, длительность вмешательства не превышает 20 минут, и пациенты отправляются домой уже непосредственно в день операции.
Операция по поводу катаракты проводится в два этапа – сначала производится удаление хрусталика, а затем имплантируется его искусственная замена в виде интраокулярной линзы (ИОЛ). Факоэмульсификация с имплантацией ИОЛ позволяет полностью решить проблему поражения хрусталиковой ткани и остановить процесс патологических изменений, а индивидуально подобранная ИОЛ компенсирует большинство сопутствующих проблем органа зрения и позволяет избавиться от очков. Современное лазерное оборудование позволяет провести операцию без общего наркоза, длительность вмешательства не превышает 20 минут, и пациенты отправляются домой уже непосредственно в день операции.
Лечение глаукомы направлено на устранение причины повышенного внутриглазного давления, поэтому они подбираются индивидуально. Чаще всего эффективными оказываются инстилляции специальных капель, которые вместе с устранением дополнительных факторов риска сохраняют нормальное внутриглазное давление. Лазерная иридотомия, различные виды пластики и другие операции оказываются малоэффективными, если остается причина повышенной продукции внутриглазной жидкости или нарушения ее оттока.
Может ли быть катаракта и глаукома одновременно?
Катаракта и глаукома нередко дополняют друг друга, вызывая повышенные риски осложнений и трудности в выборе метода лечения. Глаукома может стать причиной изменения прозрачности хрусталика или, наоборот, следствием патологического помутнения и увеличения объемов хрусталика вследствие отека.
Клиники предлагают одновременное лечение катаракты и глаукомы, которое позволяет сохранить остроту зрения и предупредить необратимые изменения зрительного нерва. Имплантация искусственного хрусталика предупреждает дальнейшее повышение ВГД и прогрессирование глаукомы, что особенно важно для лечения обеих патологий.
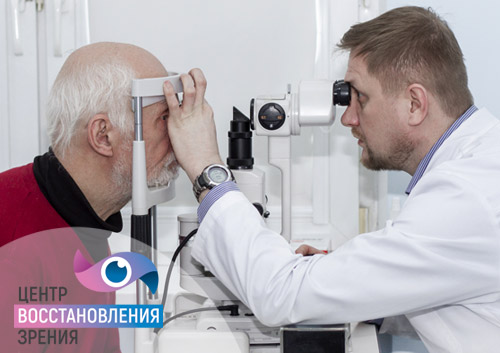 Важно вовремя проходить профилактические осмотры – после достижения 40-летнего возраста по нормативам рекомендуется не менее одного раза в год проводить измерение внутриглазного давления, а в случае повышенного риска развития глаукомы следует увеличить частоту обследования до 2 раз в год. Раннее выявление любых патологических изменений – гарантия успешного лечения и профилактики развития осложнений.
Важно вовремя проходить профилактические осмотры – после достижения 40-летнего возраста по нормативам рекомендуется не менее одного раза в год проводить измерение внутриглазного давления, а в случае повышенного риска развития глаукомы следует увеличить частоту обследования до 2 раз в год. Раннее выявление любых патологических изменений – гарантия успешного лечения и профилактики развития осложнений.
Источник


