Можно ли водить машину с дистрофией сетчатки
Отвечать в конференциях и заводить новые темы может любой участник, независимо от наличия регистрации на сайте 7я.ру.
Ивините, что не в медицину. У мужа обнаружился разрыв и отслоение сетчатки,причем, как я поняла, что там совсем фиговое — все удивлялись, что он еще видит этим глазом :-((Кладут в понедельник на операцию. Сказали только, что нельзя тяжести будет поднимать. А машину водить? А за компьютером работать? Это можно? Я совсем в этом валенок — может есть знающие люди?
30.10.2003 13:35:16, Лулу
11 комментариев
Юль, у моего хорошего приятеля была та же беда. Ну что могу сказать из наблюдений… один глаз у него так почитай ничего и не видел:( Соответственно, объемного изображения человек тоже не воспринимал, какое уж там вождение!:( Тяжести действительно поднимать нельзя, никаких нагрузок физических… Но честно тебе скажу, что приятель этот работал на компьютере 24 часа в сутки, уставали глаза не более, чем у нас, здоровых. И вообще через несколько лет тренировок ТАКИЕ шоу с объемным светом творил, что мэтры диву давались. А элементарно брошенный ему мячик поймать не мог:( Вот такие наблюдения…
30.10.2003 23:45:48, francaise
Всем спасибо. :-)) Будем лечиться.
30.10.2003 15:17:48, Лулу
у знакомой девочки отслойка была два раза.
после второго зрение опустилось ниже -10. рожать запретили, тяжести больше 1 кг не поднимать. комп домой купила — вроде ок. по поводу машины не знаю.
но вообще не драматизируйте. живут же с этим люди
30.10.2003 14:12:02, LightBug
Я — не участник истории, я очевидец. У нас менеджер четвертый месяц лечит это самое отслоение, от операции отказался, но ему ситуация позволяла. Кололи уколы в глаз(? или рядом? — но синяки были огромные), клали в клинику, долечивают до сих пор. Зрение пока не восстановилось. Компьютер и вождение не запрещали, запретили: спорт, физический труд, резкую смену климатических условий.
30.10.2003 13:51:23, Щука
Сразу после операции, видимо, нельзя за комп, а потом можно.
А также нельзя ударяться головой и исключить потужной период:))) Мне лазером сетчатку клеили на восьмом месяце беременности. Машинку вожу, за компом сижу.
30.10.2003 13:48:25, Фунтик
комп можно.
вождение — зависит от того, насколько зрение сохранилось.
30.10.2003 13:38:16, IR
Зрение ТТТЧНС хорошее. Только часть левого глаза не видит -обещали убрать операцией (или не одной)
30.10.2003 13:44:43, Лулу
Вот по результатам и посмотрите. Сразу полсе операци нельза вообще нагружать, но это врачи скажут, сколько.
А водить — если часть глаза не видит, то водить лучше не надо, опасно. Если восстановят — там и посмотрите. Удачи вам!
Где оперируют?
30.10.2003 13:51:18, IR
Про вождение — если он видит одним глазом и частично другим, то скорее всего можно. Надо чтобы было достаточно хорошее зрение двумя глазами вместе (т.е. не закрывая один глаз) + достаточый угол обзора (т.е. без «слепых пятен»). Я правым глазом не вижу почти совсем, но машину водить разрешили. Грузовики и автобусы — нет 🙂
Это, правда, финские правила — думаю, что в России тоже похоже.
30.10.2003 14:13:18, Чебурашка
Правила в России легко обойти, но вот если у него проблемы с обзором и боковым зрением, то водить несколько опасно.
У меня тоже один глаз минус 6, но в линзах это не проблема.
30.10.2003 14:16:10, IR
Ну, я про это же пыталась написать 🙂
У меня правый глаз видит именно частично, боковое зрение есть, а прямо не вижу. Но для вождения важно именно боковое, если другой глаз видит достаточно.
30.10.2003 14:18:21, Чебурашка
Источник
Уважаемые слушатели нашего университета! Сегодня мы продолжаем очень важную тему – тему, которая касается многих из вас. 16 пунктов мы рассмотрели, а сегодня продолжение:
17. Гимнастика для глаз и ВМД
Безусловно, рекомендуемые упражнения для глаз будут способствовать улучшению кровообращения тренировке глазных мышц, снятию мышечного спазма. Эти методики применяются и эффективны для профилактики близорукости, дальнозоркости и косоглазия, но дистрофия сетчатки отличается от этих заболеваний совершенно иной природой, и, к сожалению, гимнастика не способна спасти зрение у пациентов с ВМД. В то же время, зрительная гимнастика может быть полезна таким пациентам, так как многие из описанных практик в целом способствуют повышению умственных способностей, душевной гармонии и продлению жизни.
18. Современные методы лечения ВМД
К сожалению, мировая современная медицина не может предложить действенный метод, позволяющий полностью излечиться от возрастной макулярной дегенерацией и восстановить зрение.
Поэтому так важна ранняя диагностика и контроль этого заболевания.
Для лечения больных с ВМД применяются:
- диета;
- медикаментозное лечение (витамины, минералы, антиоксиданты, пептидные биорегуляторы, препараты для снижения уровня холестерина и препятствующие «сгущению» крови);
- лазерная терапия (лазерная коагуляция, фотодинамическая терапия или транспупиллярная термотерапия);
- хирургическое лечение (интравитреальное введение ингибиторов ангиогенеза, удаление новообразованных мембран или транслокация макулы).
19. Эффективные методы лечения
Самое эффективное лечение для вас сможет подобрать только врач-специалист, определив форму и стадию заболевания, и с учетом индивидуальных противопоказаний и возможных сопутствующих болезней (таких как сахарный диабет, атеросклероз или гипертония). Самолечение категорически противопоказано.
20. Диета при ВМД
Диета — важный и обязательный аспект для профилактики ранних стадий ВМД. Необходимо исключить из рациона продукты с повышенным содержанием холестерина. Наполнить ежедневный рацион витаминами, микроэлементами и антиоксидантами. Для сетчатки необходимы каротиноиды — лютеин и зеaксантин, которые содержатся в яичных желтках, шпинате, брокколи цветном болгарском перце, тыкве, томатах, моркови, бобах, капусте, грейпфруте, киви и т.д. Антиоксиданты для глаз содержат черника, красная смородина, косточки красного винограда.
Витамин А (ретинол) входит в состав зрительного пигмента, он содержится в яйцах, молоке, печени морских рыб.
Витамины группы В поддерживают нервную и иммунную системы, здоровый рост и размножение клеток в организме.
Их источником являются дрожжи, творог, сыр, молоко, пророщенны зерна, бобовые.
Витамин С оказывает общеукрепляющее действие на организм в целом и важен для профилактики ВМД. Им богаты белокочанная капуста, киви, красная смородина, зеленый горошек цитрусовые, шпинат и т.д.
Витамин Е усиливает действие антиоксидантов улучшает кровообращение в области глаз. Его источником являются растительные масла, орехи, шпинат.
Диета рекомендует разнообразное и сбалансированное питание. Питаться нужно часто и дробно 5-6 раз в день.
21. Лютеин и зеаксантин
Каротиноиды (лютеин и зеакcантин) образуют в макуле защитный желтый пигмент. Не случайно макулу называют «желтым пятном». Пигмент, как естественные солнцезащитные очки, оберегает сетчатку от разрушительного действия интенсивного света эти вещества не воспроизводятся организмом, поэтому должны содержаться в рационе пациента.
22. Витаминные комплексы для профилактики ВМД
На нашем рынке представлено большое количество витаминно-минеральных комплексов для глаз. Лютеин содержат «Окувайт Лютеин форте», «Лютеин форте», «Лютеин — комплекс», «Витрум Вижн форте» и другие.
Широко распространены препараты из растительного сырья черники, черной смородины, косточек красного винограда, со держащие биофлавоноиды и антоциaнозиды («Стрикс»,«Антоциaн форте», «Миртилене форте», «Фокус» и некоторые другие). Все добавки различны по составу и, необходимо добавить, что по большинству не проводилось длительных клинических исследований.
Основное предназначение этих добавок увеличение содержания желтого пигмента в макуле. Но, по имеющимся данным в с ной литературе данным, не все лютеин-содержащие ко приводят к желаемому эффекту.
Среди прочих, можно выделить комплекс Окувайт лютеин форте, рекомендованный экспертным советом по Возрастной макулярной дегенерации. Благодаря не имеющей аналогов базе клинических исследований, Окувайт не только признан экспертным советом, но и я является самым назначаемым офтальмологами мультивитаминн комплексом для глаз.
23. Прием витаминно-минеральных комплексов
Так как современные методы не позволяют полностью излечить ВМД и восстановить утраченное зрение, они направлены на профилактику заболевания, под существующей остроты зрения и замедление прогрессирования болезни.
Ввиду того, что возрастная макулярная дегенерация является хроническим заболеванием, лечение должно быть постоянным!
Экспертный Совет по ВМД рекомендует прием «Окувайт лютеин форте» два раза в год курсами по 4 месяца непрерывно.
24. Противопоказания для приема витаминных комплексов в лечении ВМД
Также, как при приеме любых медикаментозных средств, есть вероятность аллергических реакций, желудочных расстройств и т.п. при индивидуальной непереносимости активного или вспомогательных веществ.
У курильщиков, принимающих бета-каротин, существует научно доказанный риск развития рака легких. Бета-каротин не содержится в «Окувайт Лютеин форте».
25. Глазные капли и ВМД
Все существующие глазные капли могут работать только на поверхности глаза и не способны достичь сетчатки, потому что не являются медикаментозными средствами для лечения ВМД.
26. Комплексная терапия на дому и в стационаре
Конечно, наиболее эффективна комплексная лекарственная терапия: последовательный прием пациентом таблетированного комплекса в домашних условиях, и введение препарата местно, «под глаз», а также в виде инъекций.
Медикаментозную терапию рекомендуют в терапевтическим лечением (магнито- или лазеротерапией.
Период и продолжительность лечения определяет лечащий врач индивидуально в зависимости от клинической картины болезни. Курсы лечения могут назначаться каждые 4-8 месяцев
27. Лечение «влажной» формы возрастной макулярной дегенерации
При «влажной» форме дистрофии сетчатки болезнь развивается стремительно и требует совершенно иной терапии. Применяются следующие методы:
- интравитреальное (в полость глаза) введение ингибиторов ангиогенеза;
- фотодинамическая терапия (ФДТ);
- лазерное лечение [лазерная коагуляция и транспyпиллярная термотерапия);
- комбинация вышеуказанных методов
28. Существующие виды лазерной терапии
Для лечения «влажной» формы ВМД применяют современные виды лазерного лечения.
- Фотодинамическая терапия (облучение дистрофического очага с помощью лазера с предварительным внутривенным введением светочувствительного вещества);
- Лазерная коагуляция (лазерное разрушение дистрофического очага). При этом способе «прижигаются» новообразованные сосуды, через стенки которых просачивается кровь. Полное разрушение очага позволяет приостановить ухудшение зрения, но на месте воздействия лазером остается рубец и в зрительном процессе эта область сетчатки больше не участвует;
- Транспyпиллярная термотерапия (тепловое облучение сетчатки и лазером через зрачок). В этом случае используется малая мощность лазера и происходит не «прижигание», а нагревание сетчатки с эффектом усиления кровоснабжения и обменных процессов
29. Оперативное (хирургическое) лечение ВМД
В хирургии глаза применяются несколько методов лечен ВMД. Один из методов – удаление неоваскулярных мембран под сетчаткой. Эта операция позволяет увеличить светочувствительность и уменьшить искажение линий. «Слабое место» этого метода – ое не улучшает остроту зрения (в большинстве случаев она не превышает 0,1, что соответствует верхней строчке таблицы для проверки зрения).
Известен метод транслокации (перенос макулы из центра на неповрежденные участки). Но такая oперация опасна сама по себе, и может привести к серьезным осложнениям и значительному ухудшению зрения.
Экспериментальные научные опыты последних лет в области хирургического лечения ВМД исследуют эффективность пересадки клеток пигментного эпителия сетчатки взамен повреждённого при ВМД. Но широкого применения на практике этот метод пока не получил.
30. Общие рекомендации при ВМД
При ВМД нет показаний к снижению обычной зрительной нагрузки, можно продолжать читать книги, писать, смотреть телевизор, как прежде.
Если же в результате болезни зрение пациента ухудшилось, обычная зрительная работа может вызывать переутомление глаз. В результате могут возникать некомфортные ощущения в области глаз, головные боли. В этом случае пациенту потребуется отдых и менее продолжительная зрительная нагрузка.
Если пациент курит, в первую очередь ему необходимо отказаться от вредной привычки (курение является доказанным фактором риска развития ВМД).
Важный аспект – соблюдение сбалансированной диеты.
Пациентам показано не переутомляться, больше времен проводить на свежем воздухе, заниматься гимнастикой, плаванием, йогой. Все, что будет полезно для организма в целом, благоприятно повлияет на орган зрения в частности.
31. Компьютер и ВМД
В настоящее время не существует научных данных, доказывающих влияние работы за компьютером на возникновение и развитие макулярной дегенерации.
32. Вождение автомобиля и ВМД
Может ли пациент с ВМД водить автомобиль? По этому вопросу пациенту необходимо проконсультироваться с лечащим врачом-офтальмологом. Насколько повреждена сетчатка и снижены зрительные функции, как это повлияет на адекватное восприятие дорожной ситуации – все это возможно оценить после проведения офтальмологического исследования.
33. Вероятность одновременного развития глаукомы и ВМД
Да, к несчастью, возможно развитие у пациента обоих заболеваний сразу и даже на одном глазу. Эта особенно тяжелая ситуация, так как одновременно страдает и центральное, и периферическое зрение. Скорее всего, преобладать будет та болезнь, которая быстрее прогрессирует или развилась первой.
34. Лечение ВМД при глаукоме.
Для лечения этих заболеваний применяются различные методы, и курсы терапии могут проходить параллельно, независимо друг от друга. Но прием витаминно-минеральных комплексов для глаз входит в комплекс лечения и ВМД, и глаукомы.
35. ВМД и катаракта.
Оперировать катаракту стоит, даже если сопутствующим заболеванием является ВМД. Нельзя допускать развитие катаракты, которое ведет к серьезному ухудшению зрительных функций. Удаление катаракты приведет к восстановлению зрения до той степени, которая была до ее развития.
Важно также то, что при катаракте хрусталик становится непрозрачным, а некоторые виды лечения ВМД возможны лишь при прозрачных средах глаза.
36. Особенности ведения пациентов с ВМД после удаления катаракты.
Пациентам с ВМД рекомендуется во время операции по удалению катаракты имплантировать искусственный хрусталик со специальным светофильтром для защиты от УФ-излучения, что максимально соответствует параметрам естественного хрусталика.
В дооперационные период в течении 3-4 месяцев, а также в столько же продолжительный период после проведения операции по удалению катаракты, пациентам показан прием комплексов с содержанием лютеина и зеаксантина. Например, «Окувайн Лютеин форте».
37. Сахарный диабет и ВМД.
Сахарный диабет является одним из факторов риска возникновения и развития ВМД.
Это заболевание способно вызвать серьезные поражения сетчатки, приводящие к значительному ухудшению зрения, и усугубить развитие ВМД.
Пациентам с сахарным диабетом необходимо выполнять предписания эндокринолога, следить за уровнем сахара крови, а также посещать офтальмолога не реже двух раз в год.
38. Профилактика по снижению риска развития ВМД.
Существует ряд основных мер профилактики дистрофии сетчатки.
Прежде всего – это здоровый образ жизни. Соблюдение диеты и употребление в пищу достаточного количества витаминов и микроэлементов, отказ от курения, избегание стрессовых ситуация, прогулки на свежем воздухе, умеренные физические нагрузки.
Кроме того, необходимо регулярно наблюдаться у офтальмолога. Пациентами в возрасте от 40 до 64 лет каждые 2-4 года необходимо проходить полное офтальмологическое обследование. В возрасте 65 лет и старше – каждые 1-2 года. При наличии нескольких факторов риска ВМД – не реже 2х раз в год. Помните, любую болезнь легче предотвратить, чем лечить»!
Уважаемые слушатели! Мы закончили рассмотрение тем дегенерации или дистрофии сетчатки. А вот комплексное лечение – в нашем центре реабилитации зрения!
Желаю хорошо и далеко видеть!
Доктор Дембский!
До следующих встреч!
Источник
Факторы риска
Учёные отмечают наследственную предрасположенность к дистрофии сетчатки, поэтому тем, у кого в семейном анамнезе есть упоминания о дистрофии сетчатки (в том числе о макулярной и хориоретинальной дистрофии сетчатки глаза) следует как можно чаще проходить обследование у офтальмолога. Кроме того, в группу риска входят люди со светлой кожей и голубой окраской радужки, с сосудистыми заболеваниями, сахарным диабетом, гипертонической болезнью. Пациенты с миопией также больше подвержены дистрофии сетчатки, чем люди с нормальным зрением. Согласно статистическим данным, мужчины страдают этой патологией гораздо чаще, чем женщины.
Причины дистрофии сетчатки
Дистрофические изменения в сетчатке глаза чаще всего обусловлены различными поражениями сосудов. Обычно к сосудистым изменениям приводят гипертоническая и ишемическая болезнь сердца, сахарный диабет, травмы, интоксикации, патология почек и надпочечников, атеросклероз, излишний вес, курение, старческий возраст, миопия, увеиты. Пациенты с миопией наиболее подвержены развитию дистрофии сетчатки, так как на фоне этого заболевания происходит её истончение на определённых участках. Также дистрофия сетчатки может развиваться у женщин во время беременности. Достаточно часто встречаются наследственные формы заболевания.
Виды дистрофии сетчатки
Все дистрофии сетчатки разделяются на наследственные и приобретенные, последние делятся в свою очередь на периферические и центральные.
Наследственные дистрофии — это пигментная дистрофия сетчатки (при этой патологии страдают рецепторы глаза, отвечающие за зрение в сумерках), колбочковая прогрессирующая дистрофия точечно-белая (впервые появляется в детском возрасте), дистрофии Беста и Штаргардта и мн. др. К приобретённым формам чаще всего относят те, которые связаны со старением, например хориоретинальная дистрофия сетчатки глаза – она развивается у пожилых людей старше 60 лет, часто выявляется вместе с катарактой.
Периферические дистрофии сопровождаются дегенеративными изменениями периферии сетчатки, которые не затрагивают макулярную область, и обычно является осложнением воспаления глаза, травмы глаза либо миопии. При перечисленных состояниях (а особенно при миопии) развивается нарушение кровоснабжения периферических отделов глаза, из-за чего они недополучают кислород и питательные вещества, что приводит к развитию дистрофических процессов в сетчатке. Данный вид дистрофии сетчатки очень сложно диагностировать, протекает он длительное время бессимптомно.
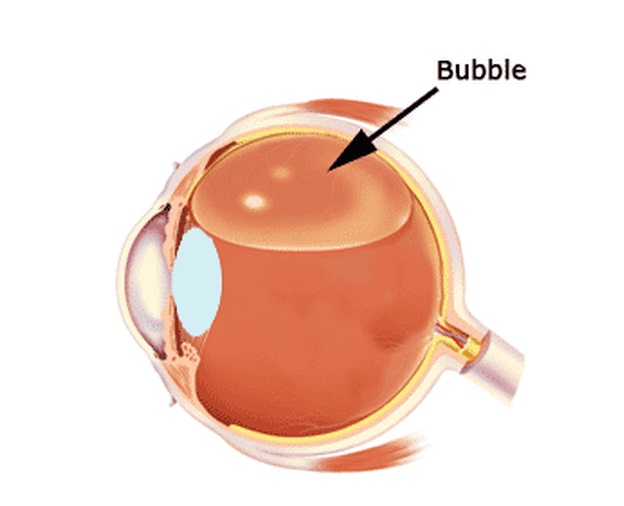
Центральная дистрофия сетчатки — дегенеративные изменения, которые возникают в макулярной области (месте самого четкого видения). Наиболее частые заболевания — макулярная возрастная дистрофия и серозная центральная ретинопатия. При центральной форме заболевания поражается макула, дистрофия сетчатки приводит к значительному ухудшению центрального зрения при полной сохранности периферического. Пациенты с этой формой заболевания теряю возможность нормального чтения, письма, вождения автомобиля.
Центральная дистрофия сетчатки бывает в 2-х формах:
сухая форма – накопление продуктов метаболизма между сетчаткой и сосудистой оболочкой в форме глыбок, возникающее на фоне возрастных сосудистых расстройств, нарушения обменных процессов. Встречается у девяти пациентов из десяти;
влажная форма – при ней имеет место формирование тонких новообразованных сосудов, через стенки которых происходит пропотевание жидкости либо крови с образованием выраженного отёка сетчатки и поражением светочувствительных элементов; этот вид дистрофии более тяжёлый, при нём зачастую происходит быстрое понижение остроты зрения (за несколько дней или недель), поэтому он требует пристального внимания и тщательного соблюдения всех рекомендаций офтальмолога.
Периферическая дистрофия имеет чаще всего незаметное течение и лишь иногда больные видят «мушки» либо вспышки перед глазами. Дистрофия периферическая способна вести к серьезным осложнениям — к разрыву и к отслойке сетчатки, что проявляется сильным ухудшением зрения.
Симптомы
Клиническая картина дистрофии сетчатки очень сильно меняется в зависимости от формы заболевания. Например, периферическая форма очень долго протекает бессимптомно и не беспокоит пациента. Первые симптомы периферической дистрофии сетчатки могут появиться при её отслойке – чёрные точки перед глазами, вспышки света. Хориоретинальная и макулярная дистрофии сетчатки проявляются искажениями прямых линий и выпадениями центрального поля зрения.
Для сухой формы макулярной дистрофии характерно постепенное начало: возникают затруднения при работе с мелкими предметами, при чтении мелкого текста, ухудшается зрение в темноте, искажается окружающая обстановка, возникают проблемы с распознанием лиц. Часто данная симптоматика развивается только в одном глазу, поэтому пациент может долго не обращаться за медицинской помощью. Для влажной макулярной дистрофии характерно острое начало заболевания с быстрым увеличением слепого пятна, возникающего из центральной зоны, искажением изображения.
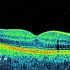
Приборы
Диагностика дистрофии сетчатки
Диагностика дистрофии сетчатки включает в себя исследование полей зрения и цветовосприятия, остроты зрения, осмотр глазного дна. На сегодняшний день наиболее информативным методом визуализации сетчатки является когерентная оптическая томография. Основные методики, используемые для подтверждения диагноза:
1. Периметрия и визометрия.
2. Осмотр глазного дна – при дистрофии сетчатки затруднён, требует хорошего расширения зрачка и осмотра с помощью трёхзеркальной линзы Гольдмана.
3. Флюоресцентная ангиография.
4. УЗИ глаза.
5.Электрофизиологическое исследование глаза (исследование функционального состояния нервных клеток сетчатки, а также зрительного нерва).
6. Лабораторные анализы (говорящие о состоянии метаболизма в организме в целом).
Лечение дистрофии сетчатки
Как лечить дистрофию сетчатки? Для достижения наилучшего эффекта осуществляется индивидуальный подбор терапевтической методики, исходя из стадии и распространённости процесса. К сожалению, восстановить остроту зрения при начавшейся дистрофии сетчатки невозможно.
На начальных стадиях дистрофии для задержки прогресса процесса проводят медикаментозное лечение: сосудорасширяющие препараты, ангиопротекторы, кортикостероиды ретробульбарно, диуретики, биогенные стимуляторы, антиоксиданты, средства для расширения и укрепления кровеносных сосудов глаза, улучшения обменных процессов в сетчатке (к этим препаратам можно отнести «Тауфон», «Эмоксипин» и др.).
Кроме того, для замедления процессов дистрофии можно использовать фотодинамическую терапию, инъекции специальных препаратов, направленных на угнетение дистрофии сетчатки (анти-VEGF).
Особую роль занимают витамины для зрения с лютеином, которые предохраняют сетчатку от избыточного излучения, предотвращая развитие дистрофий, снимают усталость глаз, связанную со зрительными нагрузками.
Нарушения зрительной функции часто объясняются нехваткой таких веществ, как лютеин и зеаксантин. Притом, с возрастом этот дефицит ощущается острее. Данные вещества не вырабатываются в кишечнике, поэтому их содержание необходимо регулярно восполнять. При жалобах на прогрессирующее снижение зрения людям после 45 лет необходимо соблюдать диету. Кроме зеаксантина и лютеина, рацион должен включать витамин С, токоферол, селен и цинк, которые питают, восстанавливают и защищают ткани глаз. Помимо соблюдения диеты, для предупреждения развития возрастных изменений сетчатки, необходимо принимать мультивитамины. Например, витаминно-минеральный комплекс европейского качества «Окувайт Лютеин Форте» с лютеином и зеаксантином, которые защищают глаза от негативного влияния солнечного света, витаминами С, Е, цинком и селеном. Доказано, что такой состав предупреждает развитие возрастных изменений сетчатки глаза, позволяет наслаждаться острым зрением даже пожилым людям.
Эффективных методов лечения сухой формы макулодистрофии сетчатки на сегодняшний день не существует, поэтому таким важным аспектом является её профилактика. Для лечения влажной формы применяют внутриглазное введение препаратов Айлия и Луцентис, которые угнетают рост новых сосудов, устраняют отёк сетчатки. Курс лечения может занимать около двух лет, за это время производится 3-8 уколов.
Применяются и физиотерапевтические методы лечения, хотя они и не имеют значительного эффекта для остановки процесса дистрофии и восстановления зрения — фоно- и электрофорез, ультразвук, микроволновая терапия и лазерное внутривенное облучение крови. Примером прибора, который можно использовать в домашних условиях явяется «Очки Сидоренко» — сочетающий в себе сразу 4 метода воздействия, включая пневмомассаж. Все это делает его наиболее эффективным из имеющихся на сегодняшний день аппаратов для глаз. Достоинствами так же являются невысокая цена, комплексное воздействие и отсутствие побочных эффектов.
Для улучшения кровообращения и метаболизма применяются вазореконструктивные операции: перевязка ветви поверхностей височной артерии, а также операции на вартикозных венах по реваскуляризации заднего полюса глаза (применяются редко).
Для лечения влажных форм центральной дистрофии сетчатки проводятся операции, направленные на предотвращение скопления жидкости в сетчатке.
Самым эффективным методом лечения является лазеркоагуляция — она предотвращает развитие серьезного осложнения дистрофий — отслоения сетчатки. Такой способ лечения всех видов дистрофии, в том числе и лечение макулы дистрофии сетчатки глаза, как лазерная коагуляция, используется во всех крупных офтальмологических клиниках и центрах зрения. Во время этой процедуры происходит прижигание сетчатки в наиболее критичных участках, что приводит к её укреплению и является отличной мерой предупреждения отслойки сетчатки. Операция абсолютно бескровна, хорошо переносится даже ослабленными и пожилыми пациентами, детьми вплоть с периода новорождённости.
К сожалению, все виды терапевтических воздействий при дистрофии сетчатки направлены не на излечение, а на предотвращение прогрессирования процесса. Восстановить остроту зрения до нормальной при дистрофии сетчатки уже не удастся, поэтому задачей офтальмолога является выявление заболевания на ранних стадиях и своевременное назначение лечение, которое остановит процесс дистрофии. Поэтому неважно, какая именно форма заболевания имеется у пациента – наследственная или приобретённая, хориоретинальная или макулярная дистрофия сетчатки, лечение направлено только на блокировку дальнейшего прогрессирования патологии.
Выбирая клинику для лечения дистрофии сетчатки глаза, выбирайте заведение, в котором можно пройти полную диагностику и все виды лечения на современном оборудовании. При выборе лечебного учреждения важно учитывать не только стоимость лечения, но и уровень специалистов и репутацию клиники.
Профилактика дистрофии сетчатки
Учитывая большие сложности в лечении дистрофии сетчатки и отсутствие перспектив восстановления зрения при ней, заболевание это проще предупредить. Для этого следует вести здоровый образ жизни, своевременно выявлять и лечить общую патологию, которая приводит к сосудистым нарушениям в сетчатке глаза, отказаться от вредных привычек, нормализовать вес. Для своевременного выявления и начала лечения дистрофии сетчатки наобходимо ежегодно посещать офтальмолога, особенно по достижению 50 лет.
Операции
Источник