Методы диагностики при остром приступе глаукомы
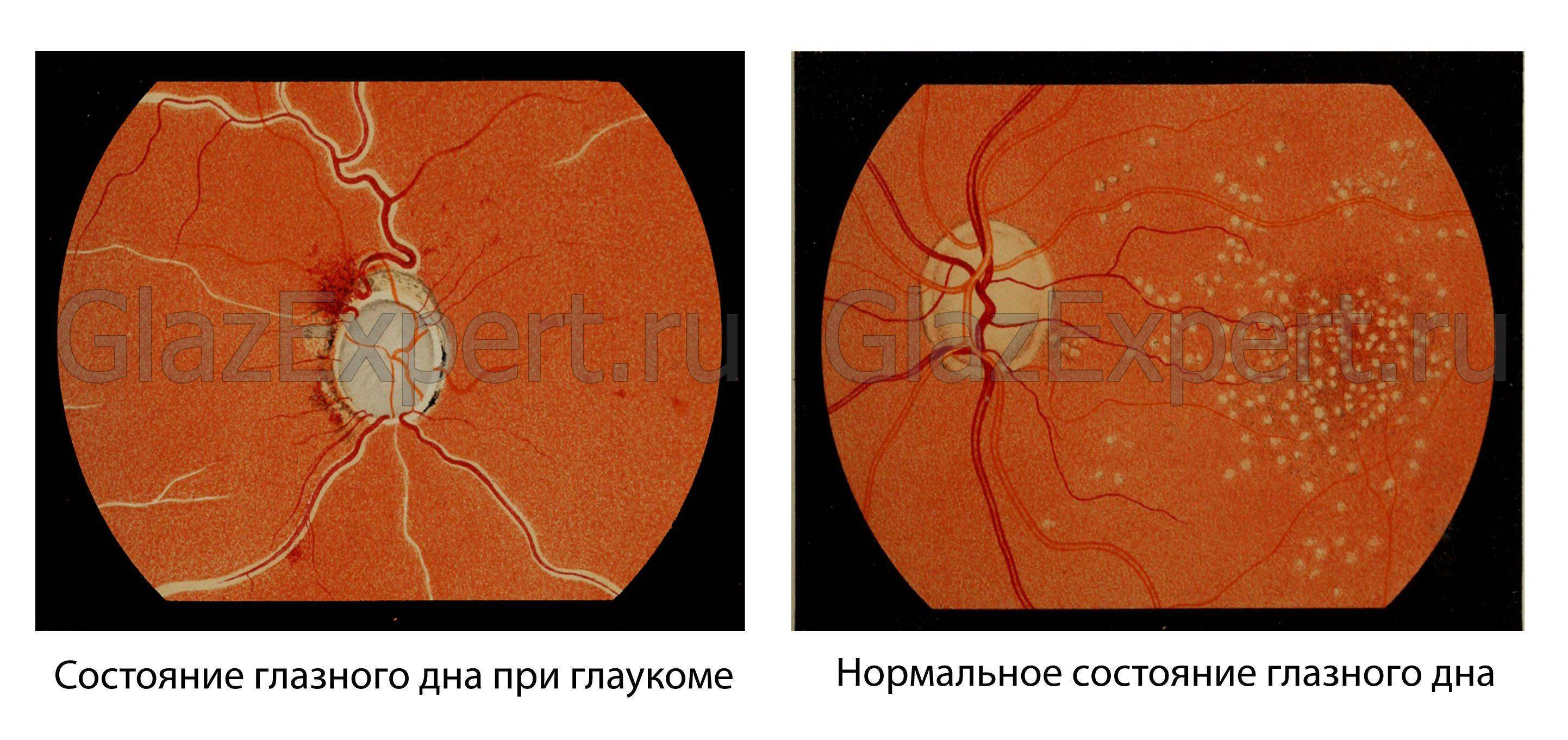
Оглавление темы «Ожоги лучистой энергией. Нарушения кровоснабжения сетчатки. Глаукома.»: Глаукома. Острый приступ глаукомы. Клиника ( признаки ) приступа глаукомы. Дифференциальная диагностика приступа глаукомы. Неотложная ( первая ) помощь при приступе глаукомы.Глаукома — большая группа заболеваний глаз, характеризующаяся постоянным или периодическим повышением внутриглазного давления с последующим развитием типичных дефектов поля зрения, снижением центрального зрения и атрофией зрительного нерва. Приступ глаукомы развивается в результате быстрого нарастания внутриглазного давления, что сопровождается выраженной клинической симптоматикой. Встречается чаше у пожилых людей, на одной стороне. Провоцирующими факторами обычно являются нервные перегрузки, стрессы. Клиника ( признаки ) приступа глаукомыПредвестником острого приступа глаукомы может быть затуманивание зрения и появление радужных кругов вокруг источников света. Эти явления обусловлены внезапным и быстрым повышением внутриглазного давления, которое нарушает обменные процессы в роговой оболочке. Вследствие этого роговица мутнеет, что проявляется затуманиванием зрения. При взгляде на источник света больной видит вокруг него такой же радужный круг, какой видит здоровый человек вокруг источника света на улице в туманную погоду. Больные, у которых никогда не было острого приступа, могут и не знать, что это предвестники острого приступа глаукомы. Иногда на протяжении многих лет глуакома проявляется только предвестниками. Однако далеко не всегда острому приступу глаукомы предшествуют его предвестники, и он может начаться совершенно неожиданно как для самого больного, так и для окружающих (П. И. Лебехов, 1982). Возникновение приступа характеризуется внезапным появлением резкой боли в глазу, иррадиирующей в соответствующую половину головы. Резко снижается острота зрения вплоть до сохранения только светоощущения. Боль может сопровождаться тошнотой, рвотой, головокружением, выраженным ознобом, общим недомоганием. Иногда может быть повышение температуры. Эти симптомы затрудняют диагностику и приводят к неправильному лечению, поэтому при наличии вышеуказанных признаков, необходимо тщательное выяснение анамнеза (наличие глаукомы), а также следует узнать, какие препараты принимал больной до развития приступа (мидриатики, например, атропин, способствуют развитию приступа). Большую информацию при данной патологии выявляет осмотр глаз. Даже при поверхностном осмотре можно увидеть покраснение глаза, широкий, расширенный зрачок овальной формы и отсутствие его реакции на свет, а также изменение его цвета. Вместо черного цвета при остром приступе глаукомы зрачок кажется зеленоватым, однако самым главным признаком глаукомы является резкое уплотнение глаза. При пальпации глазного яблока определяется значительное повышение его тонуса и болезненность, глаз производит впечатление «каменного». Внутриглазное давление резко повышено (до 70—100 мм рт. ст.). Глазное дно обычно или нельзя осмотреть, или виден гиперемированный диск зрительного нерва, расширенные вены, бледная сетчатка.
Дифференциальная диагностика приступа глаукомыДифференциальная диагностика проводится между острым приступом глаукомы и иридоциклитом. При иридоциклите инъекция глаз перикорнеальная, начинается сразу от лимба, роговица прозрачная, передняя камера средней глубины, зрачок узкий, рисунок радужки смазан, а главное — внутриглазное давление нормальное или даже пониженное (16—17 мм рт. ст.), и глаз не производит впечатления «каменного». Боли ограничиваются глазом и орбитой. Дифференцировать эти состояния необходимо, так как неотложная помощь и лечение при них различны. Ошибка может быть роковой для больного, если при остром приступе глаукомы будут применены мидриатики вместо миотиков (Н. А. Юшко и соав., 1980). Примечание. Иридоциклит — воспалительное заболевание радужной оболочки (ирит) в сочетании с воспалением цилиарного тела (циклит). Неотложная ( первая ) помощь при приступе глаукомыГлавная цель — снизить внутриглазное давление и нормализовать кровообращение в глазу для восстановления питания сетчатки и зрительного нерва. Для этого назначают 1% р-р пилокарпина через каждые 15, затем 30 мин. по 2 капли, подкожно вводят промедол. Внутрь дают 40—60 мг фуросе-мида. Рекомендуется введение седативных средств. Если при лечении в течение 3—4 часов нет эффекта, то рекомендуется в/м ввести «литическую смесь» (1 мл 2,5% р-ра аминазина, 1 мл 2,5% пипольфена, 1 мл 2% р-ра промедола). Показана дача солевого слабительного, горячие ножные ванны. Госпитализация в специализированный стационар. Учебное видео измерения внутриглазного давления — офтальмотонометрии
— Вернуться в оглавление раздела «Скорая помощь. Неотложные состояния.» |
Источник
Среди неотложных состояний в офтальмологии важное место занимает острый приступ глаукомы, который требует немедленной квалифицированной помощи специалиста.
Глаукома возникает при развитии полного блока сообщения между передней камерой и другими структурами глаза. Нарушение циркуляции внутриглазной жидкости становится причиной изменений в передней камере и заднем отрезке глаза.
Острый приступ глаукомы: причины возникновения
Провоцировать его могут следующие факторы:
- волнение, отрицательные эмоции;
- повышение артериального давления;
- прием некоторых лекарственных препаратов (антидепрессантов, сосудосуживающих капель для носа, инстилляция глазных капель для расширения зрачка и т. д.);
- употребление алкоголя, соленой или маринованной пищи;
- травмы глазного яблока и т. д.
Типично возникновение приступа глаукомы по следующему механизму:
- плотное прилегание хрусталика к радужке с нарушением циркуляции внутриглазной жидкости;
- пролабирование (выпячивание) радужки в переднюю камеру глаза;
- перекрытие угла передней камеры периферической частью радужки;
- повышение показателей внутриглазного давления (ВГД).
Закрытоугольная глаукома
Термин «остроугольная глаукома» в настоящее время употребляется часто. Меньшее распространение получил синоним «закрытоугольная глаукома». Острый приступ обычно развивается на фоне данной формы заболевания. Эта патология называется закрытоугольной глаукомой в связи с тем, что ключевым моментом в ее патогенезе является изменение угла передней камеры: он заостряется, что нарушает циркуляцию внутриглазной жидкости.
Симптомы закрытоугольной глаукомы вне острых приступов:
- нарушения периферического зрения;
- головные боли или боли в области надбровных дуг, глазного яблока.
Симптомы приступа глаукомы могут быть следующими:
- резкая головная боль, похожая на мигрень или «дергающую» боль при тригеминальной невралгии;
- нарушение зрения, появление «кругов» перед глазами;
- тошнота и рвота (не приносящая пациенту облегчения);
- боли в животе, за грудиной, в челюсти и т. д.
Разнообразие болевых синдромов часто становится причиной для ошибочного обращения к кардиологу, терапевту или другим специалистам. Заподозрить неотложное офтальмологическое состояние помогают местные изменения:
- корнеальный синдром (слезотечение, светобоязнь, частое моргание);
- появление сетки красных сосудов на склере;
- ощущение твердости пораженного глазного яблока по сравнению с другим.
Диагностика
Осмотр врача-офтальмолога позволит выяснить причины плохого самочувствия. Подозрение на приступ глаукомы – это повод для вызова скорой помощи. При подтверждении диагноза требуется дальнейшее лечение пациента в условиях специализированного офтальмологического стационара.
Проводятся следующие методы обследования:
- общий осмотр глазного яблока;
- осмотр передней камеры;
- осмотр глазного дна;
- измерение ВГД.
Лечение в Центре глазной хирургии
Своевременная диагностика заболевания и медикаментозный контроль ВГД позволяют снизить риск возникновения неотложных состояний. При прогрессировании патологических изменений на глазном дне и отсутствии эффекта от лекарственной терапии после купирования неотложной симптоматики решается вопрос о микрохирургическом вмешательстве.
Цены:
| Диагностика при глаукоме | 5500 |
| Хирургическое лечение глаукомы | Стоимость |
| Антиглаукоматозная операция с гидрогелиевым или коллагеновым дренажом | от 40000 |
Все цены
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Запись на прием
Источник
Диагностика приступа глаукомы
Диагностические признаки острого приступа глаукомы:
- Инъекция застойного характера, расширены все видимые сосуды глазного яблока.
- Роговица диффузно мутная, поверхность ее матовая, истыканная.
- Чувствительность роговицы резко снижена или отсутствует.
- Передняя камера мелкая.
- Радужка отечная.
- Зрачок широкий.
- Ирадиирующие боли (в области лба, челюсти, затылка).
- Нарушения общего состояния (тошнота, рвота).
- Внутриглазное давление резко повышено.
Дифференциальная диагностика острого приступа закрытоугольной глаукомы
Гипертонический криз, динамическое нарушение мозгового кровообращения, пищевая интоксикация.
Для оказания правильной неотложной помощи очень важно дифференцировать острый приступ глаукомы с иридоциклитом. При иридоциклите инъекция глаза перикорнеальная, начинается сразу от лимба, роговица прозрачная, передняя камера средней глубины, зрачок узкий, рисунок радужки смазан, а главное, внутриглазное давление нормальное, хотя иногда бывает повышенным. Боли локализуются в глазу и глазнице. Если при остром приступе глаукомы по ошибке применить мидриатики вместо миотиков, последствия могут быть роковыми для больного.
Ведение пациента
Больного с острым приступом глаукомы срочно госпитализируют. Если сделать это быстро невозможно, необходимо закапывать 1% р-р пилокарпина по 2 капли через 10-15 мин до начала сужения зрачка, далее в течение 1 ч каждые 30 мин, а затем каждый час. Сделать горячие ножные ванны, дать солевое слабительное.
Острый приступ глаукомы.(Острая застойная закрытоугольная глаукома)
Острый приступ глаукомы — это критическое состояние, характеризующееся потерей зрения при болевом синдроме из-за внезапного и полного закрытия угла передней камеры .
Клинические особенности
1. Классические симптомы острого приступа глаукомы:
а) быстро прогрессирующие односторонние нарушения зрения,
б) боль вокруг глаза и застойная гиперемия,
в) иногда приступ сопровождается тошнотой и рвотой.
г) веки слегка отечны и сжаты,
д) отек роговицы,кровоизлияния,
е) зрачок расширен,неправильной формы,вяло реагирует на свет,
ж) головная боль на стороне поражения,особенно в висках,
з) отечная конъюнктива.
Важно помнить о вариабельности клинического проявления острого приступа глаукомы. У некоторых пациентов, особенно с черным цветом кожи, клиника нетипична: незначительно выраженный болевой синдром и не очень высокое внутриглазное давление. Единственный характерный признак — ухудшение зрения. В анамнезе могут быть эпизоды преходящего нарушения зрения.
2. Биомикроскопия при остром приступе глаукомы
• Цилиарная болезненность с лимбальной и конъюнктивальной инъекцией.
• Отек эпителия роговицы, буллезная кератопатия, уплотнение стромы.
• Мелкая передняя камера с периферическим иридо-корнеальным контактом.
• Помутнение и клеточные включения во влаге, видимые после купирования отека роговицы.
• Изменение формы зрачка в виде расширенного овала с отсутствием зрачковых и аккомодационных реакций.
• Расширение собственных сосудов радужки.
• Внутриглазное давление повышается до 50-100 мм рт. ст.
3. Гониоскопию проводят после купирования отека роговицы или на фоне местной гипотензивной терапии, применении глицерола или гипертонической солевой мази для восстановления прозрачности роговицы. Однако информативным может стать гониоскопическое обследование парного глаза, помогающее выявить скрытую блокаду УПК. При гониоскопии пораженного глаза есть риск развития иридо-корнеального контакта (градация по Shaffer 0).
Диагноз острый приступ глаукомы подвергают сомнению, если при гониоскопии в парном глазу не выявляют узкий угол.
4. Офтальмоскопия при остром приступе глаукомы, если она возможна, выявляет отек и гиперемию ДЗН.
Дифференциальная диагностика острого приступа глаукомы
1. Вторичное закрытие угла набухшим или дислоцированным хрусталиком.
2. Неоваскулярная глаукома с острым началом, болями и застойной гиперемией.
3. Глаукомоциклитический криз с выраженным повышением ВГД(внутриглазного давления), болью и радужным ореолом.
4. Другие причины головной боли вокруг глаз типа мигрени или мигренеподобной невралгии (локальная головная боль).
Неотложная помощь при остром приступе глаукомы
1. Ацетазоламид(диакарб) 500 МГ внутривенно и 500 мг перорально сразу, если нет никаких противопоказаний.
Важно исключить аллергию на сульфонамиды!
2. Местная терапия
• Пилокарпин 2% по 2 капли в оба глаза.
• Дексаметазон (или его аналог) 4 раза в день.
• Бета-блокаторы при отсутствии системных противопоказаний.
3. Обезболивающие и противорвотные препараты — по необходимости.
4. Пациент остается в положении лежа и течение 1 ч.
Лазерная иридэктомия может быть эффективна при умеренно выраженных изменениях.
Через 1 ч
Инсталляцию пилокарпина 2% повторяют через полчаса после начала лечения с целью уменьшения ишемии, снижения ВГД и для стимуляции сфинктера зрачка. Интенсивная миотическая терапия на этом этапе не показана. В парный глаз профилактически также закапывают пилокарпин 1% 4 раза в день до момента проведения лазерной иридотомии.
В следующие 30 мин
Если ВГД не снижается ниже 35 мм рт. ст. дополнительно перорально рекомендуют глицерол 50% из расчета 1 г/кг (с осторожностью при сахарном диабете!) и ограничение приема жидкости. Если пациент не способен принять глицерол, его можно заменить маннитолом 20% (1-2 г/кг) внутривенно медленно в течение 45 мин.
Высокое ВГД, резистентное к местной гипотензивной терапии, может иногда изменяться при осевом надавливании на роговицу крючком для косоглазия или гониоскопом Zeiss. При закрытом УПК(угле передней камеры) это позволяет водянистой влаге эвакуироваться через возникающий путь между радужкой и роговицей, открывая УПК и получая доступ к трабекулярной зоне. Эта мера может иногда нарушать цикл подъема ВГД и вызывать его снижение.
Nd:YAG-лазерная иридотомия
1. Цель периферической лазерной иридотомии — восстановление сообщения между передней и задней камерами. Эта процедура эффективна, если зона периферической синехиальной блокады УПК занимает менее 180*.
2. Выбор времени определяется выраженностью изменений прозрачности роговицы и скоростью ее восстановления. Иридотомия в остром периоде для купирования зрачкового блока не рекомендуется, но ее можно выполнить уже через 48 ч после начала приступа, когда отек роговицы и застойная инъекция радужки уменьшатся. Целесообразна в то же время профилактическая лазерная иридотомия на парном глазу. Лазерная иридотомия купирует острый приступ глаукомы приблизительно в 75% случаев. При отсутствии эффекта показана трабекулэктомия.
УПК после периферической лазерной иридэктомии открывается даже в том случае, если исходное ВГД было в пределах нормы.
Источники:
www.myglaz.ru, www.glazmed.ru, zrenue.com
Следующие статьи:
- Ранняя диагностика глаукомы доклад
- Методы диагностики глаукомы
14 мая 2020 года
Комментариев пока нет!
Источник
Диагноз глаукома всегда пугает пациентов. Особенно страшно слышать, что случай запущенный. Поэтому, важно регулярно наблюдаться у специалистов. При выявлении заболевания на ранних этапах гораздо проще назначить лечение и не допустить развитие осложнений.
загрузка…
Ранняя диагностика глаукомы
Глаукома – это болезнь, при которой значительно повышается внутриглазное давление (ВГД), вследствие чего нарушаются зрительные функции. Что нужно исследовать при диагностике глаукомы:
- ВГД, для его определения используют тонометрию и эластонометрию.
- Отток внутриглазной жидкости (ВГЖ) используя метод тонографии.
- Поля зрения, с помощью разных методик периметрии.
- Переднюю камеру глаза используя метод гониоскопии.
- Структуру и состояние глазного дна, с помощью ОКТ.
Также, при диагностике глаукомы, необходим осмотр специалиста, сбор анамнеза и жалоб.
загрузка…
На ранних стадиях заболевания жалоб у пациентов практически нет, но со временем пациенты жалуются на:
- чрезмерную утомляемость глаз;
- мушки пред глазами;
- слезоточивость;
- ощущение затуманивания глаз;
- тяжесть в области век.
При сборе анамнеза специалист задаст вопросы о:
- травмах головы;
- близких родственниках, страдающих глаукомой (при наличии);
- хронических заболеваниях (при наличии).
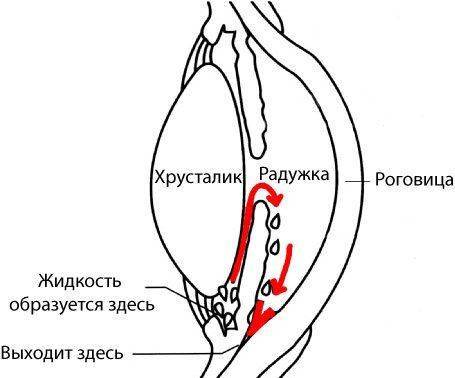
Застой внутриглазной жидкости при глаукоме
Особенно часто подвержены заболеванию глаукомой люди с сахарным диабетом, атеросклерозом, гипертонической болезнью.
Важно отметить, что диагностика должна быть комплексной и содержать несколько методов исследования. Это необходимо для постановки диагноза точно и своевременно.
Давайте поговорим о каждом методе подробно.
Способы измерения ВГД
Как мы уже говорили, существует два способа измерения ВГД: тонометрия и эластонометрия.
Тонометрия
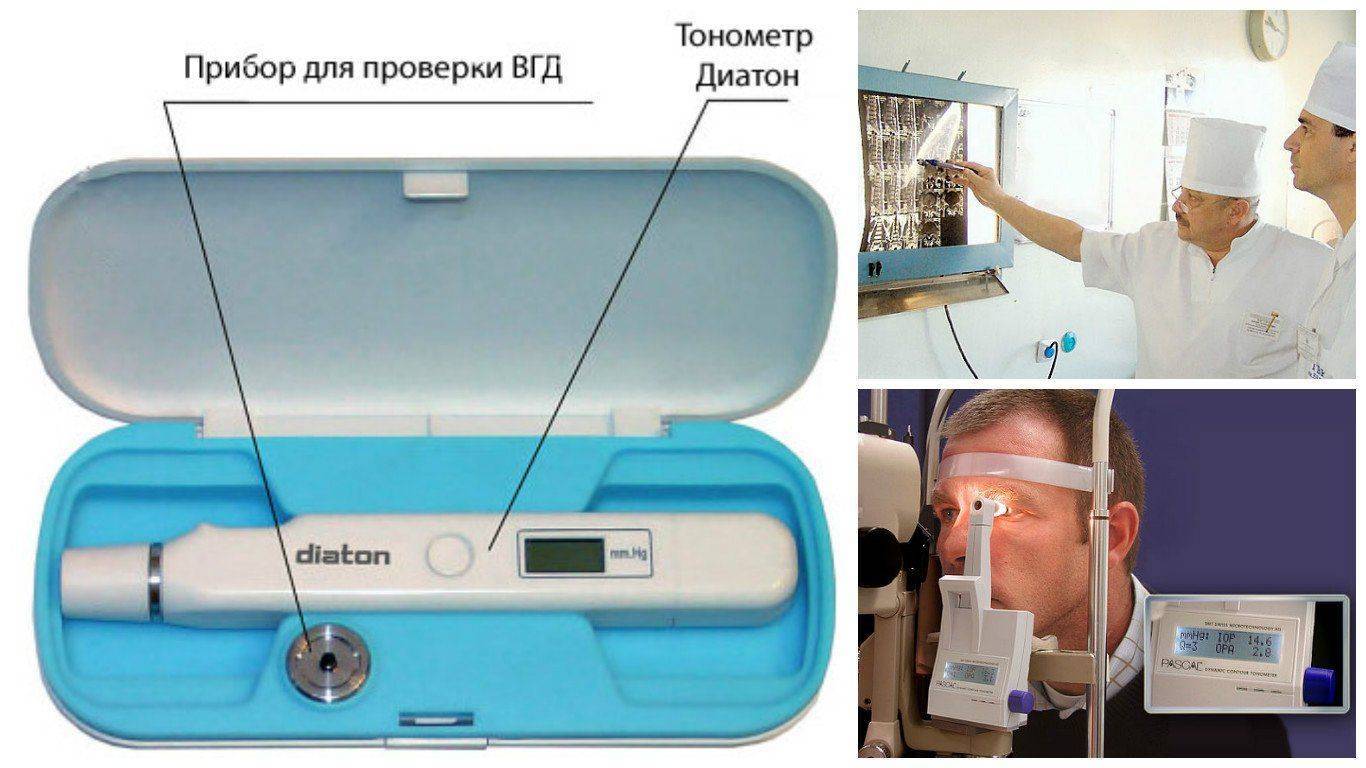
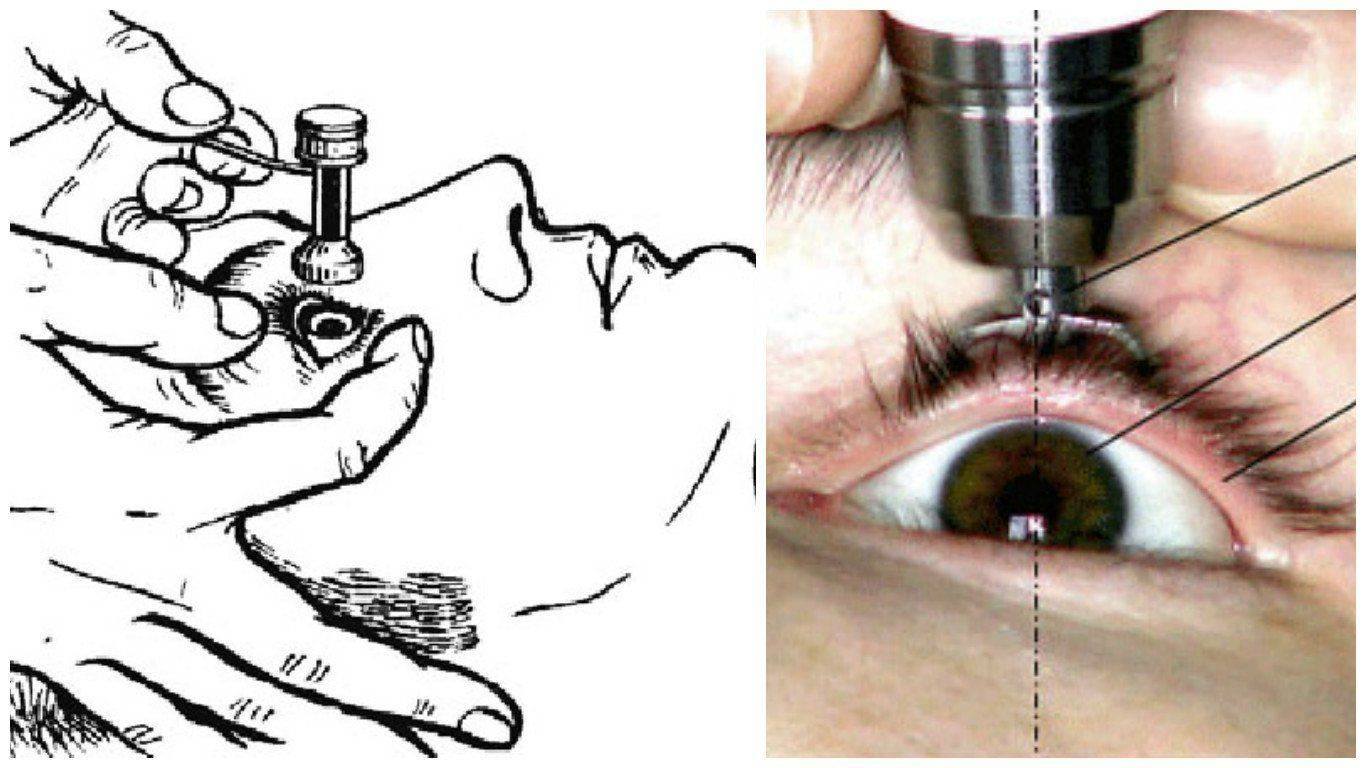
Наиболее распространенная методика, с помощью которой определяется внутриглазное давление , это тонометрия. Чаще всего, врач производит измерения используя тонометр Маклакова, вес которого составляет десять грамм. Исследование проводится исключительно лежа. При измерении таким способом величина внутриглазного давления колеблется от 16 до 26 мм рт. ст. При этом разница между глазами не должна превышать 4 мм рт. ст.
Сейчас есть большое количество приборов, позволяющих определить внутриглазное давление. Но для каждого прибора устанавливается своя норма, которую необходимо знать пациенту. Одним из самых популярных тонометров на Западе является Диатон.
Тонометр Маклакова и Диатон
При подозрении на глаукому измерение офтальмотонуса производят в динамике: в течении 4-5 суток два раза в день (как правило утром и вечером). Для максимальной достоверности тонометрию проводят в одно и тоже время.
Динамическое измерение ВГД важно, так как в течении дня происходит физиологическое колебание данного показателя. В норме бывает наличие суточных колебаний, но они не должны превышать 5 мм рт. ст. При таком измерение выстраивается суточная кривая. И по виду кривой, и по характеру пиков можно судить есть ли патология или нет.
Эластотонометрия
Эластонометрия – это один из широко используемых методов для определения ВГД. Для его проведения используются тонометры разных весов. Наиболее распространенным набором грузов для определения ВГД является набор тонометров Маклакова: набор из четырех тонометров вес которых составляет 5, 7.5, 10 и 15 грамм.
- При проведении эластометрии внутриглазное давление измеряют поочередно всеми тонометрами.
- При этом вес грузиков увеличивается.
- В норме существует закономерность: при увеличении веса груза внутриглазное давление повышается. При нарушении эластичности глаза давление не повышается.
После измерения глазного давления со всеми грузами строят график, отмечая на оси абсцисс вес тонометров, а на оси ординат – соответствующие значения ВГД. Если пациент здоров, то график представляет собой прямую. При глаукоме график представляет собой кривую, иногда укороченную.
Периметрия: определение полей зрения
Для выявления дефектов в полях зрения используется инструментальный метод периметрии.
Картинка, видимая глазом человека, имеет свои границы. При этом поле зрения можно условно разделит на две группы:
- Центральное зрение – то, что мы видим в центре, когда голова находится в статическом положении.
- Периферическое зрение – то, что мы видим по бокам.
Существуют различные разновидности периметрии, основными являются:
- изоптопериметрия заключается в исследовании границ поля зрения с помощью различного объёма предметов.
- кампиметрия, с помощью которой определяют нарушения центрального поля зрения.
- кинетическая периметрия – применяется для исследования периферического поля зрения. Метод основан на светочувствительности.
- статическая периметрия – основана на восприятии световых потоков в различных полях зрения.
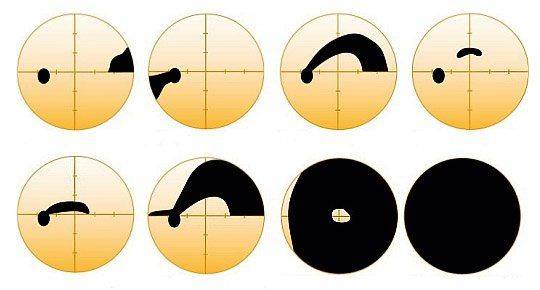
Дефекты в полях зрения при глаукоме, в зависимости от стадии (вплоть до полной потери зрения)
Гониоскопия
Данный способ диагностики применяется для оценки состояния угла передней камеры глаза. Для исследования офтальмолог ставит на глаз оборудование под названием гониоскоп или гониолинзы.
Используя данную методику специалист может легко установить в каком состоянии находится передняя камера глаза, узнать есть ли у пациента анатомическая предрасположенность к развитию глаукомы, а кроме того, оценить состояние дренажной системы глаза.
Оптическая когерентная томография (ОКТ)
Также важным показателем при диагностике глаукомы является исследование состояния глазного дна.
Данный метод представляет собой современный неинвазивный метод исследования мягких тканей глазного дна, их структуры и состояния. Имеет сходство с ультразвуковым методом исследования (УЗИ), но при оптической когерентной томографии (ОКТ) используется инфракрасное излучение. Оценка тканей производится исходя из времени, на которое задерживается излучение. Исследование проводят с помощью специального оборудования – ОКТ томографа.
Кликните, чтобы увеличить
Дифференциальная диагностика глаукомы
Определить, есть ли у человека глаукома, можно с помощью инструментальных офтальмологических методов диагностики. Дифференциальная диагностика проводится при двух заболеваниях: приступе острой глаукомы и иридоциклите.
Важно понимать, что при иридоциклите симптомы сходны с симптомами при остром приступе глаукомы, но лечение применяется абсолютно разное. Поэтому главное в этом случае правильно поставить диагноз, чтобы не произошло развитие осложнений.
Итак, что показывает дифференциальная диагностика этих двух заболеваний. Давайте посмотрим на сравнительную таблицу:
| Симптом заболевания | Острый приступ глаукомы | Иридоциклит |
| Инъекция глаза (расширенные сосуды) | Застойный характер, все глазные сосуды значительно расширены. | Перикорнеальная (воспаление роговицы, покраснение глаза), в тяжелых случаях возникает фиолетовый окрас. К ней может присоединиться раздражение конъюнктивальных сосудов, в этом случае инъекция смешанная. |
| Роговица | Мутная, поверхность не прозрачная, как правило матовая | Роговица имеет гладкий вид, поверхность блестящая |
| Чувствительность роговицы | Ниже нормы | В норме |
| Размер передней камеры | Уменьшенный | В норме |
| Радужка | отечная | Отек отсутствует, имеется изменение цвета и сглаженный рельеф |
| Изменения зрачка | Зрачок расширен | Зрачок сужен |
| Наличие головных болей | Имеются, отдают в область лба и затылка | Не имеются |
| Внутриглазное давление | Сильно повышается | Остаётся в пределах нормы, в некоторых случаях снижается |
| Общие жалобы | Тошнота, рвота | Боль в области глаз |
Источник