Лечение псевдотумора орбиты глаза
Псевдотумор орбиты – гетерогенная группа заболеваний глазницы, включающая первичный идиопатический миозит, дакриоаденит, локальный и диффузный васкулит. Общими клиническими проявлениями всех форм являются экзофтальм, боль в области глазницы, отек и гиперемия век. Диагностика псевдотумора орбиты включает проведение наружного осмотра и пальпации, офтальмоскопии, визиометрии, компьютерной томографии, гистоморфологического и цитологического исследования. Тактика консервативной терапии заключается в назначении курса кортикостероидов в виде ретробульбарных инъекций. При отсутствии эффекта от медикаментозного лечения псевдотумора орбиты проводится орбитотомия.
Общие сведения
Псевдотумор орбиты рассматривают как полиэтиологическую группу патологий органа зрения неспецифической воспалительной природы. Понятие «псевдотумор» ввел в 1970 году немецкий ученый Ф. Бирх-Хиршфельд. В то время данным термином обозначали все объемные новообразования глазницы неонкологической природы, приводящие к клиническим проявлениям экзофтальма. Значительный вклад в изучение таких процессов внесли офтальмологи Дж. Кеннердель и С. Дрезнер, которые предложили первую морфологическую классификацию данной патологии. Согласно статистическим данным, распространенность псевдотумора орбиты среди всех заболеваний глазницы составляет 5-12%. Болезнь наиболее часто встречается в возрасте 30-50 лет, описаны случаи развития в более молодом возрасте (11,5%). Данные патологические образования чаще диагностируют у лиц женского пола (54%).
Псевдотумор орбиты
Причины псевдотумора орбиты
Псевдотумор орбиты является полиэтиологическим заболеванием. Причиной его развития могут выступать аутоиммунные нарушения в организме больного. В ряде случаев патология возникает у пациентов с красной волчанкой, гранулематозом Вегенера, узелковым периартериитом, болезнью Грейвса, Хашимото или Шегрена. Псевдоопухоль воспалительной природы часто является проявлением болезни Бенье-Бека-Шаумана. При поражении органоспецифического аллеля DRB10401 саркоидоз клинически проявляется образованием гранулем в глазнице. Псевдотумор орбиты может развиваться у пациентов с системным мультифокальным фибросклерозом и быть одним из первых симптомов данной патологии.
Поражение артериол и венул при псевдотуморе орбиты не всегда связано с системными воспалительными процессами. Гистологическое исследование сосудов новообразования позволило сделать вывод о развитии местного васкулита. Причиной является очаговая гипоксия тканей. При этом вокруг сосудов артериального русла могут формироваться небольшие инфильтраты воспалительной природы, что подтверждает данную теорию развития. В ряде случаев псевдотумор орбиты протекает в форме диффузного неспецифического воспаления глазницы.
Симптомы псевдотумора орбиты
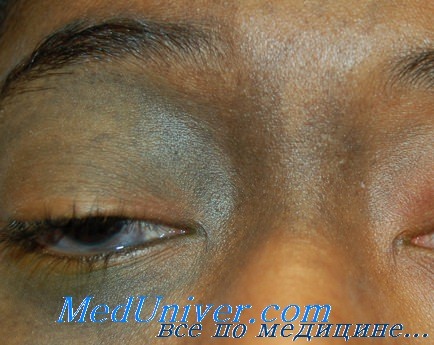
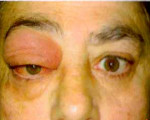
Клинически псевдотумор орбиты подразделяют на первичный идиопатический миозит орбиты, дакриоаденит, локальный и диффузный васкулит. Особенности течения зависят от формы патологии, в большинстве случаев для заболевания характерно острое начало. Общими клиническими проявлениями для всех форм псевдотумора орбиты являются отечность и гиперемия век, болевые ощущения в области проекции глазницы с иррадиацией в лобную долю. Позже присоединяется экзофтальм, который свидетельствует о резком увеличении псевдотумора орбиты в объеме. Для патологии характерен хемоз бульбарной конъюнктивы.
При первичном идиопатическом миозите на фоне полного благополучия возникает отечность век. Пациенты предъявляют жалобы на выраженную болезненность при движениях глаз. Одним из первых симптомов заболевания является диплопия, после которой появляется экзофтальм. В течение нескольких недель развиваются такие осложнения экзофтальма, как страбизм, лагофтальм, кератопатии. Вследствие компрессии зрительного нерва возможно тотальное снижение остроты зрения. Болевой синдром с локализацией в орбите и голове самостоятельно не проходит, тяжело поддается купированию анальгетиками. При данной форме псевдотумора орбиты репозиция глаза на фоне его полной неподвижности затруднена.
Дакриоаденит характеризуется воспалением слезной железы. Эта форма псевдотумора орбиты имеет менее тяжелое течение. Пациенты предъявляют жалобы на отек и птоз век. Экзофтальм выражен слабо. Боль определяется при нажатии в месте проекции слезной железы. Местный васкулит глазницы ранее рассматривали как гранулему или лимфогранулематоз. Заболевание имеет локальную и диффузную формы, характеризуется быстрым прогрессированием. Клинически проявляется гиперемией век, покраснением бульбарной конъюнктивы. На фоне относительно слабо выраженного экзофтальма наблюдается ограничение подвижности глазного яблока. Снижение остроты зрения возможно при развитии псевдотумора орбиты в области вершины глазницы.
Как следствие псевдотумора орбиты у большинства пациентов развиваются склеротические изменения глазницы. У больных на стадии склероза также возникает экзофтальм разной степени выраженности. Возможно снижение остроты зрения вплоть до полной слепоты в результате атрофии зрительного нерва. В редких случаях стадия склероза сопровождается обострениями, которые проявляются отеком век, ощущением инородного тела в глазнице, болевым синдромом.
Диагностика псевдотумора орбиты
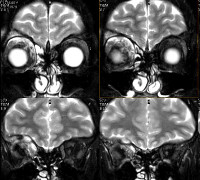
Диагностика псевдотумора орбиты основывается на анамнестических данных, результатах наружного осмотра и пальпации, офтальмоскопии, визиометрии, компьютерной томографии (КТ), гистоморфологического и цитологического исследования. При помощи компьютерной томографии удается провести дифференциальную диагностику онкологического процесса с псевдотумором орбиты. На КТ орбит визуализируются расширенные экстраокулярные мышцы, определяются неровность контура по всей длине. Мышечная ткань, как правило, повышенной плотности и прилегает к клетчатке, расположенной в ретробульбарном пространстве. При первичном идиопатическом миозите визометрия позволяет оценить степень снижения остроты зрения. В ходе офтальмоскопии обнаруживается застойный диск зрительного нерва с признаками атрофии.
Методом пальпаторного исследования при дакриоадените определяется плотная подвижная ткань с гладкой поверхностью в зоне проекции слезной железы. Для дифференциации данного вида псевдотумора орбиты с эпителиальной опухолью необходимо проведение тонкоигольчатой аспирационной биопсии с последующим цитологическим исследованием пунктата. При микроскопическом исследовании мазка в случае дакриоаденита визуализируются лимфоциты, плеоморфные клетки и фрагменты волокнистой ткани. Методом КТ определяется повышение плотности тканей, окружающих псевдотумор орбиты, совместно с увеличением размера слезной железы.
В случае васкулита как одного из проявлений псевдотумора орбиты при офтальмоскопии можно выявить застойный диск зрительного нерва. При этом данные визиометрии указывают на снижение остроты зрения. На КТ визуализируются участки повышенной плотности с четким ровным контуром, которые не прилежат к мышечной ткани и зрительному нерву. В случае склеротических изменений ретробульбарная клетчатка имеет вид неоднородной ткани высокой плотности с нечеткими границами и вовлечением в патологический процесс оптического нерва.
Лечение псевдотумора орбиты
Тактика лечения псевдотумора орбиты зависит от формы патологии и тяжести течения процесса. Консервативная терапия сводится к назначению неспецифической противовоспалительной терапии с применением кортикостероидных средств. При этом кортикостероиды вводят в виде ретробульбарных инъекций. Системное или местное введение глюкокортикостероидов может спровоцировать развитие зависимости от стероидов, резистентности к препаратам данного ряда, отек периорбитальной клетчатки. Специалистами в сфере офтальмологии рекомендовано систематически повторять курс лечения с целью профилактики рецидивов псевдотумора орбиты. Вспомогательными методами являются импульсная электромагнитная терапия, физиотерапевтические и лучевые (телегамматерапия) методы воздействия. Импульсная электромагнитотерапия показана пациентам, принимающим глюкокортикоиды. Телегамматерапия применяется с целью купирования болевого синдрома в области глазницы.
Хирургическое лечение псевдотумора орбиты необходимо в случае отсутствия эффекта от консервативной терапии, прогрессирования склеротических процессов с выраженным болевым синдромом. Оперативное вмешательство может осуществляться с использованием трансконъюнктивального, транскутанного или костного доступа. Часто требуется проведение костнопластической орбитотомии. Тактика оперативного вмешательства зависит от данных, полученных в ходе компьютерной томографии.
Прогноз и профилактика псевдотумора орбиты
Специфических мер по профилактике развития псевдотумора орбиты не разработано. Пациентам с данной патологией в анамнезе необходимо через каждые 6-8 месяцев повторять курс кортикостероидного лечения с целью предотвращения развития рецидивов. Также раз в полгода рекомендовано проходить осмотр у офтальмолога. Обязательно проведение визиометрии, офтальмоскопии и биомикроскопии. Прогноз для жизни и трудоспособности при псевдотуморе орбиты в случае своевременной диагностики и лечения благоприятный. В тоже время патология склонна к прогрессированию и развитию рецидивов, что при отсутствии адекватной терапии может привести к потере зрения и инвалидизации пациента.
Источник
Псевдотумор орбиты: причины, диагностика, лечениеЭпидемиология и этиология псевдотумора орбиты: Анамнез. Острые боли в глазу, часто сопровождающиеся экзофтальмом, покраснением, отёком и ограничением подвижности глазного яблока. Клиническая картина зависит от локализации процесса, но боль характерна для всех случаев. У взрослых чаще наблюдают одностороннее поражение, а у детей процесс может быть двусторонним. Внешний вид псевдотумора орбиты. Острый воспалительный процесс обычно начинается в передней части орбиты, возникает острая эритема и отёк век. Клиническая картина может напоминать таковую при миозите (с ограничением подвижности и болями при движениях глазного яблока), склерите, дакриоадените или при поражении вершины орбиты. В последнем случае отмечают выраженный болевой синдром, ограничение подвижности глазного яблока и снижение остроты зрения. Кроме вышеперечисленного, у пациентов с псевдотумором орбиты отмечают повышение температуры, при исследовании крови обнаруживают лейкоцитоз. Визуализация псевдотумора орбиты. При КТ отмечают увеличение объёма поражённых тканей (например, увеличение мышц, слёзной железы, утолщение склеры, инфильтрацию орбитальной жировой клетчатки).
Особые случаи. Реже наблюдают форму заболевания, характеризующуюся признаками незначительного воспаления, хроническим рубцовым процессом и называемую склерозирующим воспалительным псевдотумором орбиты. Лечение этого состояния затруднено, так как его цель — купирование воспалительного процесса, который при этой форме заболевания выражен слабо. Схожую картину можно наблюдать при некоторых системных заболеваниях (например, при саркоидозе). Дифференциальная диагностика: Лабораторные исследования псевдотумора орбиты. При исследовании крови: лейкоцитоз, эозинофилия, увеличение СОЭ, антиядерные антитела (ANA). Изменения неспецифичны. Патофизиология. Развивается плеоморфная клеточная воспалительная реакция, которая при отсутствии или неэффективности лечения трансформируется в фиброзное воспаление и далее в хронический рубцовый процесс. Лечение псевдотумора орбиты. Основной метод лечения — системное наначение глюкокортикоидов. Улучшение наступает в течение 24-48 ч. Чем продолжительнее заболевание, тем больше времени необходимо для достижения эффекта от проводимого лечения. Если при назначении глюкокортикоидов наступило существенное улучшение, то их прием продолжают в течение 4-6 нед. При отсутствии положительной динамики или при возникновении множественных рецидивов воспалительного процесса для подтверждения диагноза проводят биопсию орбиты. При подтверждении диагноза рекомендовано проведение лучевой терапии. Прогноз. В большинстве острых случаев заболевания прогноз очень хороший, но возможен рецидив. При хроническом течении и слабовыраженном воспалительном процессе эффективность лечения низкая и возможно прогрессирование заболевания. — Также рекомендуем «Саркоидоз орбиты глаза: причины, диагностика, лечение» Оглавление темы «Заболевания орбиты»:
|
Источник
Псевдотумор глаза (орбиты)Термин «псевдотумор» предложил Л. Birch-Hirschfield в 1930 г., объединив заболевания неопухолевой природы и сопровождающиеся синдромом одностороннего (реже двустороннего) экзофтальма. В эту группу были включены инфекционные специфические заболевания (сифилис, туберкулез), неспецифические воспалительные процессы, экзофтальм при болезни Грейвса, отеке Квинке. Иными словами, под термином «псевдотумор» длительное время понимали целый ряд заболеваний неопухолевой природы, сопровождающихся увеличением в объеме содержимого орбиты. По мере накопления наблюдений, в которых клиническая картина напоминала прогрессирующий опухолевый рост, а морфологи обнаруживали элементы хронического неспецифического воспаления, менялось представление о сущности псевдотумора. Уже тогда мы указывали на сложность, а порой и невозможность определения первичности поражения той или иной ткани орбиты. Напротив, J. Kennerdel и S. Dresner подразделяли псевдотумор на диффузный и локализованный, среди которых, в свою очередь, выделяли миозит, дакриоаденит, перисклерит и периневрит. A. Schonder выделил еще и форму фибросклероза орбиты. Подобные схемы базировались на морфологических изменениях, обнаруживаемых при исследовании биоптатов орбитальных тканей, забор которых осуществляли во время диагностических операций. Наш многолетний опыт изучения особенностей клинико-морфологической картины более чем у 250 больных псевдотумором, их ответа на проводимое лечение и исход заболевания подтвердил правильность выделения трех самостоятельных клинических форм песпецифического воспаления: первичный идиоматический миозит, васкулит и дакриоаденит. Фиброз (или склероз) орбиты следует расценивать как завершающую стадию всех трех форм заболевания.
Причина псевдотумора до настоящего времени полностью не распознана. Его возникновение J. Purell, W. Taulbee и J. Eshaghian, R. Andersen связывали с респираторными заболеваниями околоносовых пазух. Опыт собственных наблюдений и последующие публикации в литературе свидетельствуют о спекулятивности подобного положения. Позднее G. Weinstein, I. Ludwig и I. Hopfner высказали мнение об аутоиммунной природе заболевания. Подтверждением предложенной концепции явились описанные В. Crimson и К. Simons случаи псевдотумора орбиты, развившиеся па фоне красной волчанки. Вероятно, отсутствие четких знаний о причине псевдотумора орбиты и побудило A. Schonder включить в эту группу заболеваний орбитальные проявления саркоидоза, гранулематоза Вегенера, узелкового периартериита. Изучение гистоморфологической структуры биоптатов, а нередко и всего содержимого орбиты после ее экзентерации побудило исследователей к поискам других этиопатогенетических факторов, играющих определяющую роль в развитии псевдотумора. Впервые множественные поражения мельчайших артериальных и венозных сосудов при псевдотуморе орбиты были описаны G. Offret, Е. Walton и S. Wien. Гистологически доказанный васкулит мелких сосудов в тканях орбиты при тщательном общем обследовании больных, позволивший исключить системное заболевание, наблюдали J. Garrity и соавт.. Формирование воспалительных инфильтратов вокруг мелких артерий и артериол описали J. Kennerdell и S. Dresner. Длительные, на протяжении многих десятилетий наблюдения за больными послужили основанием для многих авторов, в т. ч. и для нас, расценить такие васкулиты как строго локальное поражение со всеми симптомами и исходом псевдотумора. Частота псевдотумора среди заболеваний орбиты, по разным данным, колеблется в пределах 4,75-11,8%. Среди опухолей орбиты это заболевание занимает 2-3-е место. Псевдотумор развивается обычно на 3-5-м десятилетии жизни. Однако могут заболеть и более молодые лица. 1 (оказано, что псевдотумор орбиты встречается у 11,5% лиц до 20 лет, характеризуется ранним появлением птоза и более агрессивным нарушением зрительных функций. Средний возраст наших больных, у которых диагноз псевдотумора был подтвержден при патогистологическом исследовании, составил 39 лет (от 10 до 80 лет). Таким образом, чаще псевдоопухоль в орбите развивается на четвертом десятилетии жизни. По в последние годы мы все чаще наблюдаем псевдотумор (идиопатический миозит или дакриоаденит) у детей в возрасте 8-14 лет. Мужчины страдают несколько реже женщин (46%). Согласно результатам патогистологических исследований целесообразно выделять следующие виды псевдотумора: первичный идиопатический миозит, дакриоаденит, диффузное поражение тканей орбиты, в основе которого лежит васкулит мельчайших сосудов. Склероз орбиты являлся завершающей стадией всех форм псевдотумора. — Также рекомендуем «Первичный идиопатический миозит глаза (орбиты)» Оглавление темы «Заболевания глаз и орбиты»:
|
Источник