Лечение новообразований орбиты глаза
На долю новообразований орбиты приходится около 14 всех опухолей органа зрения. Среди них встречаются как доброкачественные (80%), так и злокачественные (20%) процессы.
В орбите могут развиваться метастатические опухоли!
Симптомы опухоли орбиты: боли в области орбиты, снижение остроты зрения и двоение, смещение и ограничение подвижности глаза, отек слизистой оболочки глаза и век, пальпируемое под кожей образование, нарушение функции век (опущение, деформация)
 Следует помнить, что опухоли орбиты могут иметь бессимптомное течение
Следует помнить, что опухоли орбиты могут иметь бессимптомное течение
Методы диагностики патологии орбиты:
1. Офтальмологический осмотр
2. Визо-, пери-, кампи-, офтальмометрия
3. Экзофтальмометрия – неинвазивное определение степени смещения глазного яблока относительно костных стенок орбиты
4. УЗИ (в т.ч. с допплерографическим исследованием)
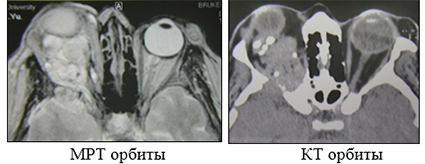
5. Рентгеновская компьютерная томография и магнито-резонансная томография – ведущие неинвазивные методы диагностики
6. Позитронно-эмиссионная томография
7. Биопсия – ведущий метод инвазивной диагностики опухолей орбиты. Морфологические методы диагностики новообразований орбиты: эксцизионная биопсия, инцизионная биопсия, тонкоигольная аспирационная биопсия.
Наиболее рациональный вид вмешательства определяется врачом на этапе подготовки к операции.
 Только в нашем учреждении проводится современный метод диагностики – трепанобиопсия.
Только в нашем учреждении проводится современный метод диагностики – трепанобиопсия.
 Хирургические методы лечение опухолей орбиты, имеющиеся в арсенале врачей-офтальмоонкологов, проводятся только в случаях отсутствия разрушений костных стенок и распространения опухоли на смежные зоны. В ином случае пациент должен быть направлен в специализированный онкологический стационар.
Хирургические методы лечение опухолей орбиты, имеющиеся в арсенале врачей-офтальмоонкологов, проводятся только в случаях отсутствия разрушений костных стенок и распространения опухоли на смежные зоны. В ином случае пациент должен быть направлен в специализированный онкологический стационар.
Виды лечения опухолей орбиты:
 Зависит от клинической симптоматики, особенностей патологического процесса (предполагаемого характера новообразования, типа роста, размеров, локализации) и определяется врачом
Зависит от клинической симптоматики, особенностей патологического процесса (предполагаемого характера новообразования, типа роста, размеров, локализации) и определяется врачом
1. Хирургическое лечение – наиболее часто применяемый вид лечения. Полное удаление образования проводится в случаях отграниченных единичных очагов в орбите
Удаление ad maximum с последующей лучевой или химиотерапией проводится в случаях диффузного роста опухоли, множественных очагов, подозрении на конкретный вид опухоли (например, лимфомы, метастазы), потребующий проведения дальнейшего химио-лучевого лечения.
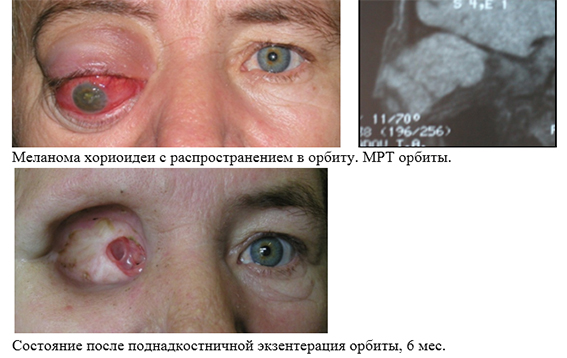
Экзентерация орбиты (полное удаление мягкотканного содержимого орбиты до костных стенок) – калечащий вид операций, выполняется в случаях подтвержденного злокачественного процесса в орбите, занимающий большую часть орбиты, когда ни один другой способ лечения не показан. Возможно проведение наружного протезирования в сроки около 9-12 мес после операции.
2. Лучевая терапия — некоторые виды опухолей и воспалительных заболеваний
3. Химиотерапия – необходимость данного лечения определяется врачом-онкологом на консультации в специализированном учреждении. Необходимо, как правило, при лечении метастатических опухолей, лимфом и пр.
4. Комбинированное лечение.
5. Консервативное лечение – лечение с помощью медикаментозных средств, физиотерапии. Показано при псевдотуморозных (воспалительных) процессах, сосудистой патологии орбиты.
Состояние после курса консервативного лечения (противоотечные, сосудоукрепляющие, противовоспалительные, десенсибилизирующие ЛС).
 Наблюдательная тактика возможна в случаях малого размера опухоли, предположительно доброкачественного характера, с очень медленным ростом (годами), которая не влияет на остроту зрения и косметический вид пациента.
Наблюдательная тактика возможна в случаях малого размера опухоли, предположительно доброкачественного характера, с очень медленным ростом (годами), которая не влияет на остроту зрения и косметический вид пациента.
Источник

Описание
Опухоли, развивающиеся в орбите, могут быть различного происхождения. Во-первых, новообразования могут распространяться с соседних частей, как то: злокачественные опухоли верхней челюсти, остеомы лобной пазухи, саркомы сосудистой оболочки, глиомы сетчатки и т. д. Во-вторых, опухоли в орбите могут развиваться метастатически при злокачественных новообразованиях других органов. В-третьих, опухоли могут развиваться первично из клетчатки или стенки орбиты или из частей органа зрения, лежащих в орбите, зрительного нерва, слезной железы, мышц.
Признаком опухоли орбиты является прежде всего прогрессирующий экзофтальм. Глаз в большинстве случае бывает не только выпячен, но и смещен в ту или другую сторону, смотря по тому, откуда на него давит опухоль. Только опухоли, исходящие из зрительного нерва, дают экзофтальм прямо вперед без смещения в сторону.
Важным признаком является ограничение подвижности глаза в сторону опухоли. Подвижность не страдает лишь в случаях расположения опухоли внутри воронки, образуемой мышцами, т. е. почти исключительно при опухолях зрительного нерва. Субъективные явления могут быть выражены в различной степени. Иногда опухоль развивается, не причиняя никаких неприятных ощущений, но нередко развитие ее сопровождается более или менее сильными болями, зависящими от давления опухоли на чувствительные нервы глазницы. Боли особенно наблюдаются при быстро растущих опухолях, т. е. главным образом при злокачественных. Вследствие бокового смещения глаза часто развивается диплопия.
Острота зрения страдает в тех случаях, когда опухоль развивается в задней части глазницы. Офтальмоскопически в таких случаях нередко находят застойный сосок или неврит зрительного нерва.
Дермоидные кисты встречаются главным образом у наружного края и наружной стенки глазницы. Они могут распространяться в височную ямку. Киста состоит из плотной соединительнотканной капсулы, покрытой изнутри многослойным плоским эпителием с волосяными мешочками, сальными и потовыми железами. Содержимое кисты состоит из отторгнувшихся эпителиальных клеток и продуктов деятельности желез. Как правило, киста растет медленно.
Мозговая грыжа — врожденное выпячивание части мозга или только мозговой оболочки через несросшиеся швы костей черепа, чаще всего между лобной и решетчатыми костями. Если грыжа сохраняет сообщение с полостью черепа, то при надавливании на нее возникают мозговые явления (тошнота, рвота, замедление пульса).
Диагноз легко поставить при типичных симптомах, но трудно при неясно выраженной картине. Мозговую грыжу можно смешать с дакриоциститом, ангиомой, дермоидом и т. д. Ошибка приводит к развитию менингита. Необходимо рентгенологическое обследование. При правильно поставленном диагнозе необходимо удалить грыжу с остеопластическим закрытием отверстия в кости.
Слизистая киста придаточных пазух носа возникает в том случае, если в силу тех или иных причин закрывается проход из лобной пазухи или решетчатого лабиринта в нос, а чрезмерная продукция слизи растягивает стенки пазух. Орбитальные стенки растягиваются и выпячиваются в полость глазницы. Развиваются экзофтальм и смещение глазного яблока книзу и кнаружи. Киста лобной пазухи выпячивает обыкновенно верхневнутреннюю стенку орбиты, лабиринт решетчатых костей — внутреннюю стенку. При длительном существовании кость разрушается, киста выпячивается в глазницу и может прорваться наружу. Для постановки диагноза применяются ринологические и рентгенологические исследования.
Лечение — радикальная ринологическая операция.
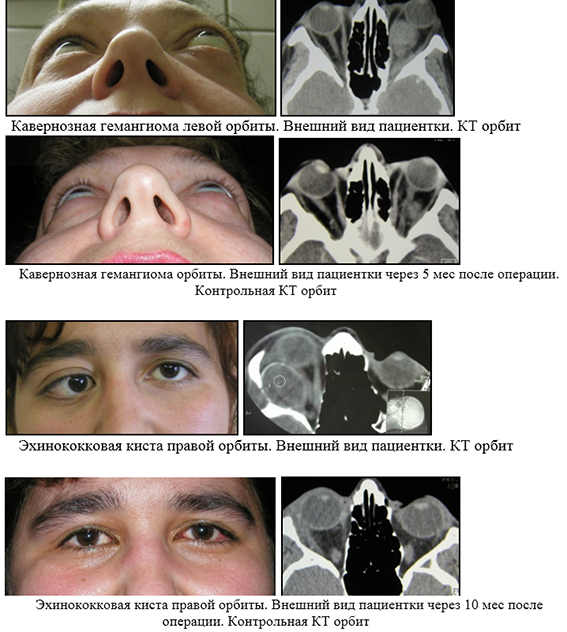
Эхинококк глазницы. Заражение кистой паразита происходит через кровь, яйца которого попадают сначала в желудок и оттуда в кровь. Наличие паразита в орбите нередко проявляется болью, затем развивается экзофтальм. Чаще пузырь развивается и задних отделах глазницы. Кисту можно прощупать, если она сидит близко от входа в орбиту. В противном случае диагноз поставить очень трудно, так как картина не имеет ничего специфического. Нередко при эхинококке глазницы возникают изменения глаза (неврит зрительного нерва, застойный сосок).
Цистерк встречается в орбите редко, дает точно такую же картину, как и эхинококк.
Лечение — оперативное.
Ангиома — одна из наиболее часто встречающихся опухолей глазницы. Эта опухоль врожденная, растет очень медленно, а иногда тенденция к росту появляется только у взрослых людей. Встречается в двух видах: первый представляет собой сплетение расширенных вен, заключенных в жировую клетчатку, а второй — заключенную в сумку опухоль, состоящую из сети полостей, свищей или свернувшейся тромбами крови.
Опухоль расположена большей частью в мышечной воронке. Диагноз опухоли облегчается, если удается отмстить изменчивость степени экзофтальма, например увеличение его при наклоне, кашле и т. п. Иногда удастся отметить пульсацию. Диагноз нетруден, если опухоль просвечивает через конъюнктиву в виде фиолетового образования.
Лечение — оперативное удаление опухоли — удается большей частью легко при кавернозных ангиомах и труднее — при простых, сопровождающихся большим кровотечением.
Остеома орбиты возникает обычно в придаточных полостях, чаще всего в лобной, иногда — в решетчатом лабиринте, и оттуда, разрушая кость, прорастает в глазницу. Остеома прощупывается как очень плотная опухоль, оттесняя глаз в сторону. Опухоль построена из очень плотной пластинчатой кости, одета надкостницей и сверху слизистой такого же строении, как и в придаточных полостях. Сидит опухоль на узкой или широкой ножке, связанной со стопкой пазухи. Диагноз подтверждается с помощью рентгенологического обследования.
Лечение только оперативное.
Из других доброкачественных опухолей в орбите встречаются
- лимфангиомы,
- липомы,
- фибромы,
- хандромы
- и неврофибромы.
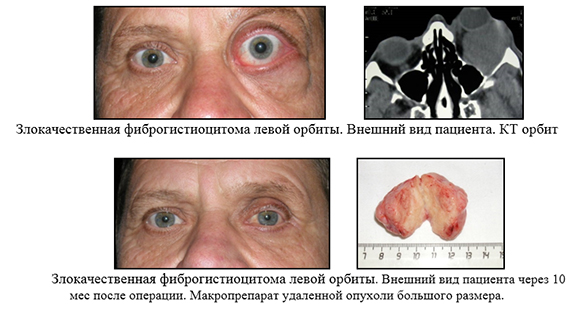
Саркома — чаще всего встречаются круглоклеточные саркомы, фибросаркомы, эндотелиомы.
Круглоклеточная саркома поражает главным образом боковые части орбиты. Через щель костной стенки непосредственно или через придаточную полость саркома переходит в мозг; она часто вызывает расстройство подвижности глаза, быстро растет, имеет большую склонность к местным рецидивам.
Излюбленное местоположение фибросаркомы — верхняя часть орбиты. Эти опухоли исходят из надкостницы орбиты, иногда из влагалища зрительного нерва, теноновой капсулы или ретробульбарной клетчатки. Прогноз более благоприятный, чем при круглоклеточной саркоме, но опухоль также нередко переходит на мозг.
Эндотелиома встречается во всех частях орбиты, растет относительно медленно.
Лечение саркомы оперативное. Очень часто удаляют не только опухоль, но и все содержимое орбиты.
Карцинома орбиты. Первичные эпителиальные опухоли глазницы встречаются редко. Обычно карциномы переходят в орбиту век, слезного мешка, конъюнктивы или придаточных полостей. В запущенных случаях вся глазница может быть наполнена карцикоматозными массами, которые обмуровывают глазное яблоко и превращают его в сморщенную культю. Опухоль может захватывать надкостницу, кости, склеру и зрительный нерв.
Лечение — радикальное оперативное вмешательство.
—-
Статья из книги: Глазные болезни. Полный справочник | Передерий В.А.
Источник
Опухоли орбиты среди всех новообразований органа зрения составляют 23-25 %, характеризуются значительным полиморфизмом, что можно объяснить присутствием в орбите большого количества различных тканевых структур.
В ней встречаются практически все опухоли, наблюдающиеся у человека.
Это относится к первичным новообразованиям, частота которых достигает 94,5 %, вторичным и метастатическим, которые составляют 5,5 % от всех новообразований орбиты.
Опираясь на большой многолетний опыт работы нашей клиники, мы еще раз можем подтвердить превалирование среди новообразований орбиты доброкачественных опухолей (80,3 %), которые и составляют основную группу среди первичных опухолей. Частота злокачественных опухолей едва достигает 20 %
Доброкачественные опухоли (первичные) — здесь доминируют сосудистые опухоли (25 %), преобладают среди них кавернозные гемангиомы (69 %). Нейрогенные опухоли составляют около 16 %, они представлены невриномой, нейрофибромой, первичной менингиомой орбиты и опухолями зрительного нерва.
Доброкачественные опухоли эпителиального происхождения развиваются в слезной железе (плеоморфная аденома), частота их не превышает 5 %. Редкие мягкотканные опухоли (тератома, фиброма, липома, мезенхимома, миксома, хондрома, лейомиома) в целом не превышают 7 % от всех доброкачественных опухолей орбиты.
Врожденные новообразования (дермоидные и эпидермоидные кисты) встречаются в 9,5 % случаев, по особенностям клинического течения, осложнениям и способностью к малигнизации они также должны быть отнесены в группу опухолей орбиты.
Тератома
Врожденная, крайне редкая опухоль, описанная в 1863 г. T.Holmes. Наиболее часто тератома локализуется в области орбит, полости черепа, гонад и средостения. Обычно обнаруживается при рождении ребенка или в первые дни его жизни. Характерен быстрый рост опухоли, что бывает причиной ошибочного диагноза саркомы.
Следует учитывать и возможность крайне медленного роста тератомы. В своей практике мы наблюдали женщину 24 лет, у которой морфологический диагноз тератомы орбиты оказался для нас совершенно неожиданным, а M.Lеvin В 1986 г, описал случай тератомы орбиты у 15-летнего подростка.
Клиника
Клиническая картина характеризуется односторонним большим экзофтальмом со смещением глаза в сторону. Быстрый рост опухоли приводит к растяжению верхнего века, истончаются кости орбиты и лица (рис. 8.9). Обычно тератома кистозного характера хорошо просвечивается.

Рис. 8.9. Тератома правой орбиты у трехлетнего ребенка
Морфогенез
Предполагают, что тератома развивается из выживших и пролиферировавших полипотентных зародышевых клеток, осевших в орбите во время эмбриогенеза. Большинство авторов придерживаются мнения, что истинная тератома должна состоять из элементов всех трех зародышевых слоев.
Морфологически опухоль представлена широким спектром не свойственных орбите тканей. При гистологическом исследовании обнаруживают волосы, периферические нервы (производные эктодермы), ткани зубов, элементы гладкой мускулатуры (производные мезодермы), элементы стенок кишечника, респираторный эпителий (производные эндодермы).
Диагноз
В связи с особенностями клинической картины диагноз не представляет трудности у маленьких детей. Ультразвуковое сканирование доказывает наличие капсулы и кистозного содержимого. Использование ультразвукового исследования (УЗИ) в акушерской практике сделало возможным диагностировать тератому и в пренатальном периоде.
Компьютерная томография (КТ) констатирует резкое расширение полости орбиты, участки кальцификации, типичные для тератомы. КТ необходима и для оценки состояния костей орбиты, дифференциации первичной и вторичной тератомы, которая может распространяться в орбиту из полости черепа или околоносовых пазух.
Дифференциальный диагноз проводят с саркомами орбиты.
Лечение
Долгие годы методом выбора при лечении тератомы оставалась экзентерация орбиты, что связано в первую очередь с поздней диагностикой. При больших опухолях резко деформируется глаз, развивается дисплазия зрительного нерва.
Оперируя 3-недельного ребенка, мы наблюдали истончение зрительного нерва до 1 мм в диаметре. В последние годы успешно используют орбитотомию, целью которой является сохранение глаза. Операцию следует проводить как можно раньше (на 2-3-й день жизни ребенка).
Прогноз для жизни благоприятный. Однако быстрый рост опухоли вызывает деструкцию костной орбиты и прилежащих тканей. Следует учитывать и возможность озлокачесталения опухоли в процессе роста и особенно при рецидивировании. Прогноз для зрения обычно неблагоприятный.
Миксома
Опухоль встречается в орбите чуть более 0,2 % на 3-й декаде жизни. Соотношение заболевших мужчин и женщин 1:3.
Клиника
В орбите опухоль растет в виде одиночного, как правило, окруженного капсулой узла. Клинические признаки определяются локализацией опухоли. Есть основание полагать, что миксома обычно располагается в наружном хирургическом пространстве. За счет инфильтрации окружающих тканей может появляться не воспалительный отек век. ограничение подвижности глаза в сторону расположения опухоли.
Морфогенез
Опухоль представлена примитивными мезенхимными клетками обильно ослизненными, инкапсулирована.
На разрезе цвет опухоли желтовато-белый слизистого характера. Миксоматозные клетки имеют признаки фибробластов, что позволяет ряду исследователей относить эти опухоли к фиброзным новообразованиям.
Диагноз
Ультразвуковое сканирование и компьютерная томография доказывают присутствие в орбите опухоли, капсулы, уточняют ее размеры и локализацию.
Дифференциальный диагноз проводят с псевдотумором орбиты, опухолью слезной железы, холестеатомой.
Лечение хирургическое. Важно тщательное удаление всей опухоли с целью профилактики рецидивов.
Прогноз для жизни и зрения благоприятный, несмотря на склонность опухоли к рецидивированию. Случаи ее метастазирования не описаны.
Гистиоцитома
Опухоль имеет синонимы: фиброзная гистиоцитома, ксантофиброма, ксантогранулема, дерматофиброма, склерозирующая ангиома. Встречается в любом отделе тела. В последние годы диагностируется в орбите достаточно часто. Наблюдения кашей клиники показывают, что ежегодно морфологически диагностируют 2-3 % от всех опухолей орбиты. Гистиоцитома чаще возникает у женщин на 4-5-й декаде жизни.
Клиника
Опухоль односторонняя, развивается, как правило, бессимптомно. Исключение составляет гистиоцитома, локализующаяся в верхневнутреннем отделе орбиты (рис. 8.10). Вероятно, близкое расположение надблокового или надглазничного нерва является причиной появления болезненности в зоне локализации новообразования. Опухоль мягкой консистенции, вначале может даже флюктуировать.

Рис. 8.10. Фиброзная гистиоцитома правой орбиты. а — общий вид больного; б — гистопрепарат. Окраска гематокселином и эозином. х 100
В поздней стадии роста становится плотной. По мере увеличения размеров гистиоцитомы возникает экзофтальм. Опухоль может расти в капсуле и инфильтративно. В последнем случае рано появляется диплопия. Изменения на глазном дне возможны при локализации опухоли во внутреннем хирургическом пространстве.
Морфогенез
Опухоль мезенхимального происхождения, морфологически обнаруживают гистиоциты, фибробласты и большое количество сосудов. Цвет опухоли на разрезе за счет присутствия сосудов розовато-серый. Четких морфологических признаков, характеризующих именно эту опухоль, практически не существует. В клетках возможны митозы, что определяет местный агрессивный рост.
Диагноз фиброзной гистиоцитомы возможен только при гистологическом исследовании. Используемые инструментальные методы исследования (ультразвуковое сканирование, КТ) свидетельствуют о присутствии в орбите опухолевого процесса с капсулой или без нее. Существует мнение о высокой информативности радиологических и цитологических методов исследования.
Дифференциальный диагноз проводят с гемангиоперицитомой, невриномой, нейрофибромой, плеоморфной аденомой. При инфильтративном росте необходимо исключить злокачественную опухоль типа фибросаркомы.
Лечение хирургическое. Показана орбитотомия. При больших опухолях, разрушающих глаз и окружающие ткани, показана экзентерация орбиты. Лучевая терапия неэффективна.
Прогноз
Опухоль рецидивирует у 1/3 больных. Характерны множественные рецидивы. С каждым новым рецидивом увеличиваются признаки атипичного роста. При инфильтративном росте возможно распространение опухоли в полость черепа. Тем не менее прогноз для жизни при доброкачественной гистиоцитоме благоприятный, прогноз для зрения зависит от размеров опухоли.
Мезенхимома
Синонимы опухоли: ангиофибролипома, ангиолипома, остеофиброма. Термин «мезенхимома» предложил в 1949 г. A.Stoui, позднее (1967) он описал мезенхимому орбиты. В орбите, по нашим данным, наблюдается в 0,37% случаев. Опухоль диагностируется у взрослых, но может встречаться и у детей до 10 лет.
Клиника
Клинические особенности зависят от расположения опухоли, а локализоваться в орбите она может в любом отделе. Растет инфильтративно, поэтому наряду с экзофтальмом рано появляются признаки нарушения функций экстраокулярных мышц. Сдавление верхней глазной вены — главного венозного коллектора орбиты — приводит к возникновению хемоза (рис. 8.11).

Рис. 8.11. Мезенхимома левой орбиты
Морфогенез
Опухоль многокомпонентная, состоит из нескольких видов тканевых структур. Характеризуется пестрой картиной с беспорядочным расположением элементов жировой, фиброзной, сосудистой коллагенизированной тканей.
Встречаются элементы поперечнополосатой и гладкой мускулатуры. что может быть причиной ошибочной трактовки этой опухоли как рабдомиосаркомы, лейомиосаркомы, гемангиоперицитомы. Описаны случаи озлокачествления одного или нескольких компонентов опухоли.
Диагноз
Клинически возможно только констатировать наличие в орбите опухолевого поражения.
Дифференциальный диагноз необходимо проводить с саркоматозными опухолями, гемангиоперицитомой.
Лечение хирургическое. Учитывая инфильтративный характер роста, важно тщательно удалить всю опухолевую ткань.
Прогноз для жизни благоприятный. Не полностью удаленная мезенхимома может рецидивировать. Быстрый рост рецидивной опухоли свидетельствует о возникновении в одном или нескольких компонентах зон опухоли озлокачествления. Случаев метастазирования не описано.
Лейомиома
Опухоль появляется в возрасте 5-20 лет. Описаны случаи появления лейомиомы и после 50 лет.
Клиника
Продромой появления экзофтальма могут быть интермиттирующие боли в орбите, в одноименной половине головы, периодически возникает гиперемия бульбарной конъюнктивы. В зависимости от локализации опухоли ранним симптомом может быть или смещение глаза в сторону, противоположную локализации опухоли, либо осевой экзофтальм (рис. 8.12).

Рис. 8.12. Лейомиома орбиты. а — общий вид больного; б — макропрепарат опухоли. Окраска гематокселином и эозином. х 100
Опухоль инкапсулирована, поэтому клинические признаки при локализации лейомиомы во внутреннем хирургическом пространстве те же, что при любой инкапсулированной опухоли, в том числе и изменения на глазном дне.
Морфогенез
Опухоль развивается из элементов гладкой мускулатуры сосудов орбиты, серовато-белого цвета, имеет хорошо отграниченную капсулу. Около 1 % лейомиом склонно к озлокачествлению.
Диагноз. Устанавливают только на основании гистологического исследования.
Дифференциальный диагноз проводят с любой инкапсулированной опухолью орбиты.
Леченые хирургическое.
Прогноз для жизни и зрения благоприятный.
Липома
Опухоль диагностируется у взрослых. Чаще растет в подкожной жировой клетчатке плеча и задней поверхности шеи. В орбите локализуется в переднем отделе, но описаны случаи расположения опухоли в мышечной воронке и даже интраканаликулярно. В 3 раза чаще страдают женщины.
Клиника
Характерен невоспалительный отек век, умеренный экзофтальм со смещением. Слегка затруднена репозиция глаза. Подвижность глаза, как правило, сохранена в полном объеме.
Морфогенез
Опухоль развивается из липобластов и липоцитов, присутствуют капилляры, пролиферирующие веретенообразные клетки, придающие опухоли серовато-белый цвет. Гистологически опухоль трудно дифференцировать от липосаркомы, ангиолипомы, гемангиоперицитомы.
Состоящую из липоцитов и липобластов опухоль трудно отличить от нормальной жировой клетчатки. Только присутствие нежной соединительнотканной капсулы в большинстве случаев помогает дифференцировать опухоль от окружающей орбитальной клетчатки.
Диагноз
Предположить наличие липомы возможно только поданным компьютерной томографии, когда на томограммах дифференцируется незначительной плотности опухоль.
Дифференциальный диагноз необходимо проводить со злокачественной опухолью орбиты.
Леченые хирургическое.
Прогноз
Опухоль склонна к рецидивированию, но прогноз для жизни и зрения хороший.
Фиброма
Опухоль встречается у детей и взрослых. Характеризуется медленным ростом.
Клиника
Опухоль безболезненная, всегда располагается пристеночно, плотная, неподвижная за счет интимного спаяния капсулы опухоли с надкостницей. Пальпируемая поверхность опухоли гладкая. Большие фибромы приводят к экзофтальму н смещению глаза в контралатеральную сторону. Репозиция резко затруднена.
Морфогенез
Фиброма гистологически характеризуется присутствием фибробластов, заключенных в фиброзной строме.
Описаны псаммозные оссифицирующие изменения в ней, что придает опухоли костную плотность.
Диагноз
Клинически установить диагноз крайне трудно. Из инструментальных методов исследования наиболее информативна КТ. Уточнение диагноза возможно только при морфологическом исследовании.
Дифференциальный диагноз
Проводят с псевдогуморозным периоститом, склерозом орбиты, раком слезной железы.
Лечение
Хирургическое лечение — безальтернативный метод. Показана транскутанная поднадкостничная орбитотомия.
Прогноз дня жизни благоприятный. Но опухоль в 25-30 % случаев склонна к рецидивированию. Описаны случаи рецидива фибромы через 26 лет. Прогноз для зрения хороший.
Хондрома
Опухоль встречается очень редко, преимущественно у взрослых. Излюбленная локализация — передние отделы орбиты. Растет очень медленно и может достигать гигантских размеров.
Клиника
Стационарный экзофтальм нарастает постепенно, со смещением. По краю орбиты удается пальпировать неподвижную, плотную, безболезненную опухоль с гладкой поверхностью. Подвижность глаза, как правило, сохранена в полном объеме. Изменения на глазном дне появляются при гигантских опухолях.
Морфогенез
Опухоль развивается из элементов хрящевой ткани, чаще из хряща в области блока верхней косой мышцы.
Диагноз
УЗИ и компьютерная томография показаны при больших опухолях, приводящих к возникновению экзофтальма.
Дифференциальный диагноз следует проводить со склерозом орбиты, дакриоаденитом, дермоидной кистой.
Лечение хирургическое. За счет высокой плотности опухоли во время операции ее удается дифференцировать от окружающих здоровых тканей.
Прогноз для жизни хороший, прогноз для зрения определяется длительностью заболевания и размерами опухоли.
Зернисто-клеточная миобластома
Опухоль описана в 1925 г. А.И.Абрикосовым. В орбите встречается не чаше 0,2 % от всех ее новообразований
Клиника
Опухоль растет медленно, локализуется в мягких тканях любого отдела орбиты. Может иметь инфильтративный характер роста или быть инкапсулированной. Стационарный экзофтальм, как правило, замечают случайно. Наличие клинических симптомов обусловлено локализацией опухоли и характером ее роста.
Морфогенез
Развивается из элементов гладкой мускулатуры сосудов орбиты. Гистогенез опухоли до настоящего времени остается неясным. Морфологически — это зрелая опухоль с выраженным местно-деструирующим ростом.
Диагноз
Ультразвуковое исследование и КТ иллюстрируют наличие опухолевых масс в орбите. Окончательный диагноз устанавливают после гистологического исследования.
Дифференциальный диагноз при инфильтративном росте следует проводить со злокачественной опухолью орбиты.
Лечение хирургическое.
Прогноз для жизни благоприятный. Прогноз для зрения зависит от рецидива опухоли и необходимости повторной орбитотомии.
А.Ф.Бровкина, В.В.Вальский, Г.А.Гусев
Опубликовал Константин Моканов
Источник


