Лечение макулодистрофии сетчатки минск
Благодаря зрению человек получает основную часть информации. Однако постепенно острота зрения снижается, и у приблизительно 20% людей старше 50 лет возникает возрастная макулярная дегенерация (ВМД). Причиной этого заболевания является дистрофия макулы, центральной и наиболее важной части сетчатки глаза. А именно центральное зрение требуется для работы, чтения, вождения машины, от него зависит трудоспособность в зрелом и пожилом возрасте. Цена его потери очень велика.
Формы ВМД
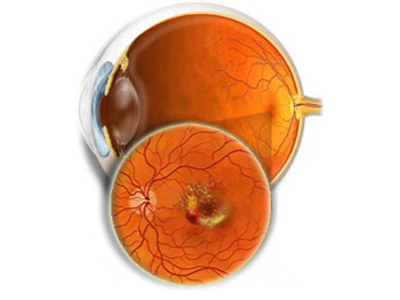 В офтальмологии выделяют две формы возрастной макулярной дегенерации – сухую и влажную. Более распространенной (85–90 % случаев) является сухая форма ВМД, при которой в области макулы появляются желтоватые пятна – друзы. Разрастаясь, друзы провоцируют воспалительный процесс с увеличением количества патологических сосудов. Далее происходит рубцевание ткани, приводящее к ухудшению центрального зрения вплоть до его полной потери. Поэтому так важны своевременная диагностика и лечение.
В офтальмологии выделяют две формы возрастной макулярной дегенерации – сухую и влажную. Более распространенной (85–90 % случаев) является сухая форма ВМД, при которой в области макулы появляются желтоватые пятна – друзы. Разрастаясь, друзы провоцируют воспалительный процесс с увеличением количества патологических сосудов. Далее происходит рубцевание ткани, приводящее к ухудшению центрального зрения вплоть до его полной потери. Поэтому так важны своевременная диагностика и лечение.
Однако эта форма является менее тяжелой, чем влажная, при которой болезнь развивается стремительно. Вновь образующиеся сосуды неполноценные и хрупкие. Вытекая из них, лимфа и клетки крови скапливаются под сетчаткой, повреждают фоторецепторы. Без лечения влажной формы ВМД происходит потеря центрального зрения.
Факторы риска возрастной макулярной дегенерации
Среди основных факторов риска развития ВМД выделяют такие, как
- возраст старше 50 лет;
- генная и наследственная предрасположенность;
- принадлежность к европеоидной расе;
- наличие в анамнезе сердечнососудистых заболеваний;
- светлая радужка глаз;
- катаракта;
- женский пол;
- курение;
- неправильное питание и большая масса тела;
- воздействие на сетчатку глаза ультрафиолетового излучения.
Симптомы ВМД
Поначалу симптомы ВДМ малозаметны, особенно если поражается только один глаз. Со временем в центре появляется расплывчатое пятно, которое в дальнейшем темнеет. Цвета становятся трудноразличимыми, предметы кажутся находящимися в тумане и расплывчатыми. Уменьшается контрастность, сложно становится смотреть при ярком свете и выполнять работу, требующую хорошо видеть на близком расстоянии.
Современные методы диагностики больных ВМД
Проверить качество зрения можно даже в домашних условиях с помощью теста Амслера. В норме человек видит черную точку, находящуюся в центре решетки. При наличии проблем линии сетки искажаются, точка расплывается и превращается в пятно. Это – серьезный повод для обращения к офтальмологу.
Для максимально точной диагностики изменений в макуле используют оптическую когерентную томографию, позволяющую выявить самые ранние проявления возрастной макулярной дегенерации. Также специалисты применяют флуоресцентную ангиографию глазного дна. Оба этих метода позволяют подтвердить диагноз, уточнить стадию заболевания и определить оптимальную тактику лечения.
Лечение разных форм ВМД
На сегодняшний день самым эффективным методом лечения является вве-дение препаратов, которые ингибируют фактор роста новообразованных сосудов глаза.
Препараты для лечения возрастной макулярной дегенерации
ВМД в Белоруссии лечится препаратами «Эйлеа», «Авастин», «Луцентис». Они вводятся в стекловидное тело глаза и предназначены для стабилизации зрительной функции и предотвращения дальнейшего повреждения макулы.
Где и почему следует лечить ВМД в Беларуси
Где делают такого рода процедуры в Беларуси? В 3-й городской клинической больнице имени Е.В. Клумова (г. Минск) созданы оптимальные условия для лечения ВМД. Осмотр и все необходимые диагностические исследования, а также подбор схемы лечения проводятся опытными специалистами в день обращения. При соблюдении рекомендаций врача зрение стабилизируется примерно у 90% пациентов. Это очень высокий показатель.
Стоимость лечения ВМД в 3-й городской клинической больнице имени Е.В. Клумова доступна не только для жителей Беларуси, но и для граждан Украины, России, стран СНГ.
Дата обновления: 26.01.2020
Источник

Макулярная патология — общее название для группы заболеваний, при которых поражается сетчатка глаза и нарушается центральное зрение. В основе этих заболеваний лежит патология сосудов и ишемия (нарушение питания) центральной зоны сетчатки (макулы), которая отвечает за центральное зрение.
Ориентиры: макула – округлая зона на заднем
полюсе глазного дна диаметром около 5,5мм (синий круг); фовеа – углубление в
центре макулы диаметром около 1,5 мм (желтый круг) .


Причинами изменений в макулярной зоне могут быть:
- возрастные изменения;
- патология сосудов и ишемия макулы;
- воспалительные явления в глазном яблоке;
- травмы, контузии, острые проникающие ранения;
- заболевания всего организма в целом (сахарный диабет, артериальная гипертензия, тромбозы и т.д.).
Симптомы поражения макулярной области:
- Снижение центрального зрения – основной симптом.
- Метаморфопсия – искажение воспринимаемого объекта – еще один характерный признак поражения центральной зоны.
- Микропсия – уменьшение размера воспринимаемого объекта в сравнении с действительным.
- Макропсия – увеличение размера воспринимаемого объекта в сравнении с действительным.
Диагностика данной группы заболеваний основана на следующих измерениях:
- определение остроты зрения – часто снижено у пациентов с макулярной патологией, особенно при использовании диафрагмального отверстия;
- биомикроскопия глазного дна — метод, позволяющий врачу визуально определить характер и объем поражения центральной зоны;
- исследование при помощи сетки Amsler – тест, оценивающий состояние центральных 10° поля зрения.
Тестирование проходит следующим образом: пациент при необходимости надевает очки для чтения и закрывает один глаз; поочередно смотрит открытым глазом на центральную точку с расстояния 30см и определяет все искажения, расплывчатые линии и сплошные пятна в любой части сетчатки; пациенты с макулярной патологией часто отмечают, что линии – волнистые, прерывистые или сливаются в единое целое.

Основные заболевания центральной зоны сетчатки:
Сенильный («старческий») макулярный разрыв обусловлен нарастающей тянущей силой стекловидного тела глаза макулярной зоны (а именно, фовеа). Часто наблюдается у женщин пожилого возраста. Проявляется резким снижением центрального зрения, что обнаруживают случайно при закрытии другого глаза. Риск возникновения разрыва в другом глазу в течение последующих 5 лет составляет 15%.



Единственным успешным лечением данной патологии является микрохирургическая операция, которая заключается в удалении мембраны стекловидного тела и части внутреннего слоя сетчатки (внутренней пограничной мембраны), изменения которых и являются причиной появления тянущей силы и приводят к разрыву.

Макулярная эпиретинальная мембрана. Развивается в области контакта стекловидного тела и сетчатки и состоит из размножающихся клеток сетчатки, которые получают доступ к поверхности сетчатки за счет разрушения ее внутреннего слоя (внутренней пограничной мембраны). Проявления эпиретинальной мембраны зависят от ее плотности и обуславливают ее классификацию:
- «целлофановая» макулопатия — представлена тонким слоем размножившихся клеток; встречается часто, возникает спонтанно; проявляется или бессимптомно, или умеренными метаморфопсиями; острота зрения может быть нормальной или чуть сниженной;
- макулярная складчатость — обусловлена утолщением и сморщиванием мембраны; встречается не так часто и может быть как спонтанной, так и возникать на фоне других заболеваний глаза; проявляется метаморфопсиями и затуманенностью зрения; острота зрения снижена в зависимости от тяжести процесса; единственное результативное лечение – хирургическое – удаление (пилинг) мембраны с поверхности сетчатки.

Возрастная
макулодистрофия (макулярная дегенерация), или ВМД – хроническое
прогрессирующее заболевание центральной зоны глазного дна, ведущее к потере
зрения вплоть до слепоты. Средний возраст больных ВМД колеблется от 55 до 80
лет; чаще встречается у женщин в возрасте 75 лет и старше .

Слова текста на странице размыты, в центре изображения появляются линии, выглядят неровно, перекручены.
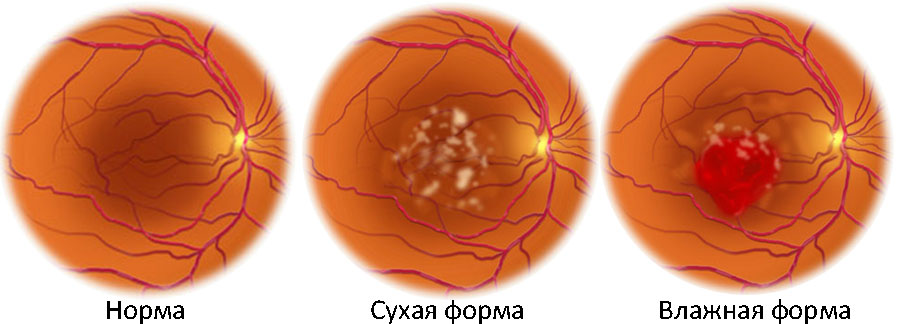
Выделяют две формы ВМД:
- Атрофическая («сухая»), которая встречается чаще, медленно прогрессирует, проявляется снижением зрения в течение нескольких месяцев или лет. Как правило, в процесс вовлечены оба глаза. Специального лечения не существует, однако специальные устройства для слабовидящих могут быть полезны многим пациентам.
- Экссудативная («влажная»), которая встречается реже, протекает тяжелее, проявляется метаморфопсиями и затуманиванием центрального зрения.


Последние разработки в области лечения «влажной»
макулодистрофии
привели к созданию препарата ранибизумаба («Луцентис»), который вводится в
полость глаза и подавляет активность и рост новообразованных сосудов, приводя
не только к стабилизации, но и к улучшению зрения. Обычно требуется около 3-5
инъекций в год, курс лечения составляет около 2 лет. Улучшение зрения у
большинства пациентов наступает уже после первой инъекции. Его применение
возможно как при «влажной»макулодистрофии, так и при диабетической ретинопатии .

Длительное бессимптомное течение ВМД, позднее обращение за медицинской помощью приводят к потере профессиональных функций и работоспособности. Для того, чтобы снизить риск развития и прогрессирования Возрастной Макулярной Дегенерации необходимо:
- придерживаться диеты, содержащей здоровую пищу, богатую витаминами, антиоксидантами и микроэлементами;
- отказаться от курения и употребления алкоголя;
- контролировать свое артериальное давление;
- регулярно проверять свое зрение, вовремя обращаться к врачу офтальмологу и своевременно получать лечение.
Важно помнить, что, если Вам больше 50 лет или у Ваших родственников есть заболевания сетчатки, вы должны проходить регулярное обследование у врача офтальмолога при любых признаках ухудшения зрения. Ранняя диагностика и своевременное лечение поможет Вам сохранить зрение на долгие годы!
Наш Центр укомплектован новейшим офтальмологическим оборудованием, что дает возможность проводить все процедуры совершенно безопасно. В клинике практикуют высококвалифицированные врачи с многолетним опытом работы. Каждому клиенту гарантирован индивидуальный подход и план лечения.
Оставить заявку для записи на диагностику можно в любом городе Беларуси: в Бресте, Минске, Витебске, Гомеле, Гродно, Могилеве.
Источник
Возрастная макулярная дегенерация – что это такое?
Николай БАРКОВ
С нами мир становится ярче
Изменить размер текста:
Макулодистрофия — понятие, объединяющее группу заболеваний, при которой поражается сетчатка глаза и нарушается центральное зрение. В основе макулодистрофии -патология сосудов и ишемия (нарушение питания) центральной зоны сетчатки, ответственной за центральное зрение. Возрастная макулодистрофия (ВМД) — одна из самых частых причин слепоты у людей старше 55 лет. Согласно имеющимся данным парный глаз поражается не позднее чем через 5 лет после заболевания первого.
В клинической практике выделяют две формы ВМД — сухую и влажную. Сухая форма (9 из 10 пациентов с ВМД) прогрессирует в течение многих лет, вызывает глубокую потерю центрального зрения только у 10 — 15% больных макулодистрофией. Влажная форма прогрессирует быстро (недели, месяцы), встречается примерно одного –двух из 10 пациентов с возрастной макулодистрофией. Именно эта форма заболевания является главной причиной инвалидности по зрению (85 — 90% пациентов с ВМД).
Факторы развития возрастной макулярной дегенерации:
Симптомы неоваскулярной формы макулярной дегенерации:
При лечении возрастной макулярной дегенерации целью является предотвращение роста аномальных кровеносных сосудов путем блокирования стимуляторов роста новых сосудов, а также разрушающее воздействие на существующую неоваскулярную сеть с целью прекращения кровотечения. Добиваться этого при существовавших ранее методах не представлялось возможным!
Настоящим спасением для пациентов с возрастной макулярной дегенерацией стал препарат ЛУЦЕНТИС. Лечение при помощи ЛУЦЕНТИСа позволяет не только замедлять прогрессирующее падение зрения, но и восстановить остроту зрения у многих пациентов.
Почему Луцентис эффективен?
Луцентис был специально разработан для применения в офтальмологии, что обеспечивает его высокую эффективность и безопасность. ЛУЦЕНТИС снижает избыточную стимуляцию ангиогенеза при возрастной макулярной дегенерации, нормализует толщину сетчатки, действует на связь только с активными изоформами фактора роста новых сосудов, обеспечивая патогенетический подход к терапии. Луцентис быстро и полностью проникает во все слои сетчатки, уменьшая таким образом макулярный отек и предотвращаяувеличение размера поражения, прогрессию ХНВ и новые кровоизлияния.
Когда и сколько?
Препарат ЛУЦЕНТИС вводится в стекловидное тело в дозе 0,5 г (0,05 л). Сначала проводятся триледовательные ежемесячные инъекции Луцентиса (фаза стабилизации), затем количество инъекций рекомендует врач в зависимости от состояния зрительных функций и степени заболевания (фаза поддержания). Интервал между введениями доз составляет как минимум один месяц.
Что показывают научные исследования?
Результаты применения препарата ЛУЦЕНТИС впечатляют: по статистике 90% пациентов, получавших инъекции препарата ЛУЦЕНТИС, сохранили зрение, а 70% пациентов улучшили зрение. Однако добиваться таких замечательных результатов лечения возможно только при строгом соблюдении всего технологического процесса — проведении тщательного диагностического обследования зрительной системы, квалифицированного выполнения самой инъекции препарата, последующего динамического наблюдения с использованием высокотехнологичной аппаратуры — оптического когерентного томографа.
Лечение при помощи ЛУЦЕНТИСА в Приморском центре лазерной коррекции зрения и микрохирургии глаза – это гарантия качества, эффективности и надежности!
В нашем центре лечение при помощи препарата ЛУЦЕНТИС проводится с соблюдением всех необходимых стандартов. Перед началом лечения пациент проходит обязательное компьютеризированное диагностическое обследование зрения, по результатам которого врач может составить полное представление о состоянии зрительной системы конкретного пациента, удостовериться в необходимости лечения при помощи препарата ЛУЦЕНТИС, разработать индивидуальный график введения инъекций и сделать прогноз того, каким будет состояние зрения после курса процедур.
Лечение при помощи ЛУЦЕНТИСа проводится сертифицированными офтальмологами, имеющими опыт выполнения интравитреальных инъекций. Внутриглазная инъекция препарата ЛУЦЕНТИС в нашем центре проводится амбулаторно, что не требует пребывания в стационаре.
Обследование при помощи наиболее современного оборудования
В ходе лечения в клинике контроль за состоянием макулы осуществляется с помощью новейшего оптического когерентного томографа Cirrus HD-OCT (Carl Zeiss, Германия). Когерентный томограф разработан с максимальным учетом клинических потребностей и позволяет получать двух- и трехмерное изображение строения сетчатки и структур диска зрительного нерва. Благодаря ультравысокой скорости исследования и повышенной разрешающей способности он позволяет значительно расширить протоколы исследования и повысить точность оценки состояния структур глазного дна.
ЛУЦЕНТИТС — единственный препарат, гарантированно сохраняющий и улучшающий зрение при возрастной макулярной дегенерации. Он позволяет значительно повысить качество зрительной жизни пациента!
Приморский Центр Лазерной Коррекции Зрения и Микрохирургии Глаза:
г. Владивосток, ул. Авроровская, 17. Телефоны: (423) 276-33-55, 246-61-46, 246-61-47
Полная информация на сайте www.eyelazer.ru
Мы работаем с понедельника по субботу.
Прием ведется по предварительной записи.
Имеются противопоказания. Необходима консультация специалиста.
Лицензия № ЛО-25-01-001304 от 03.02.2012 г.
Реклама
Источник
Возрастная макулярная дегенерация (ВМД) — хроническое прогрессирующее заболевание, характеризующееся поражением центральной зоны глазного дна (макулы), при котором страдают сетчатка, пигментный эпителий и хориокапилляры.
В разные годы офтальмологи обозначали ВМД следующими терминами: центральная инволюционная дистрофия сетчатки, центральная сенильная дегенерация, сенильная макулодистрофия, возрастная макулопатия, возрастная макулярная дегенерация, атеросклеротическая макулярная дистрофия, семейные друзы, дистрофия по типу Кунта.Юниуса, центральная хориоретинальная дистрофия. К настоящему времени сформировалась единая точка зрения, что все эти виды патологии — проявление одного заболевания.
ВМД — ведущая причина слабовидения и слепоты у людей старше 50 лет как в развитых европейских странах и США, так и в странах Юго-Восточной Азии. При этом число утративших зрение увеличивается с возрастом. Так, в США 10% лиц в возрасте 65-75 лет имеют подобную потерю центрального зрения, а около 75,3% — те или иные проявления ВМД. Конечная стадия ВМД (отсутствие центрального зрения) наблюдается у 1,7% всех лиц старше 50 лет и у 18% — старше 85 лет.
В нашей стране заболеваемость ВМД составляет в среднем около 15 случаев на 1000 населения. Средний возраст больных ВМД колеблется от 55 до 80 лет.
ВМД характеризуется центральной локализацией процесса, двусторонним характером поражения, медленным, многолетним течением с тенденцией к неуклонному прогрессированию.
Длительное, бессимптомное течение ВМД, позднее обращение за медицинской помощью, а порой, и несвоевременная диагностика заболевания приводит к потере профессиональных функций и работоспособности, вплоть до полной слепоты . В структуре первичной инвалидности по ВМД больные в трудоспособном возрасте составляют 21%.
Факторы риска возрастной макулярной дегенерации:
- возраст (50 лет и старше);
- расовая и этническая принадлежность;
- белый цвет кожи, голубые глаза, светлая окраска радужки
- наследственность;
- курение;
- артериальная гипертензия;
- окислительный стресс;
- низкое содержание каротиноидов в желтом пятне, недостаток минеральных веществ антиоксидантов, витаминов, минералов;
- повышенный уровень солнечной радиации.
Также четкую взаимосвязь с развитием ВМД имеют:
- атеросклеротическое поражение сонных артерий;
- сахарный диабет;
- неправильное питание, избыточная масса тела;
- нарушение липидного и углеводного обмена;
- Женщины в возрасте 60 лет и старше подвержены возрастному поражению макулы в 2 раза чаще мужчин.
Классификация возрастной макулярной дегенерации:
В зависимости от стадий заболевания (ранняя, поздняя) выделяют «сухую» и «влажную» формы ВМД.
«Сухая» или неэкссудативная, макулярнаядегенерация встречается в 90% случаев и медленно прогрессирует. Лишь в 10% развивается «влажная» или экссудативная, ВМД, которая характеризуется развитием патологической хориоидальной неоваскуляризации и сопровождается значительным падением остроты зрения.
В возникновении сухой формы ВМД основное значение имеет ишемический фактор (нарушение питания). Заболевание может протекать по двум вариантам развития:
Первый вариант связан с друзообразованием. Друзы выявляются, как правило, симметрично в обоих глазах в виде желтоватых утолщений под пигментным эпителием сетчатки (ПЭС). Количество, форма, размеры друз, степень проминенции и выраженность сочетанных изменений ПЭС варьирует. При увеличении количества и размеров друз и их слиянии нередко возникает хориоидальная неоваскуляризация. Т.е. на фоне заболевания происходит более активная выработка эндотелиального фактора роста сосудов (Vascular Endothelial Grows Factor — VEGF), являющегося мощным стимулятором ангиогенеза. Рост новообразованных сосудов может распространяться вначале под ПЭС и вызывать его отслойку. В дальнейшем происходит перфорация ПЭС и отслойка уже нейроэпителия. По мере прогрессирования процесса формируется хориоидальная неоваскулярная мембрана, увеличивается количество соединительной ткани и, как правило, формируется фиброзный рубец (исход ВМД).
Второй вариант протекает по атрофическому типу и может привести к обширной, так называемой географической атрофии пигментного эпителия в макулярной области сетчатки. Хориоидальная неоваскуляризация возникает редко, на поздних стадиях заболевания.
Современные методы диагностики больных ВМД.
Некоторые признаки макулодистрофии могут проявляться до момента непосредственного ухудшения зрения, но только исследование глаза поможет выявить их своевременно. Среди многочисленных методов диагностики ВМД используются как традиционные — визометрия, офтальмоскопия, так и современные автоматизированные и компьютеризированные методы исследования зрительных функций и глазного дна – визоконтрастометрия, компьютерная периметрия, флюоресцентная ангиография, оптическая когерентная томография, цветное стереофотографирование, позволяющие проводить своевременную и качественную диагностику макулярной патологии сетчатки глаза.
Для людей с установленным диагнозом ВМД высокоинформативным тестом является самоконтроль зрительных функций каждого глаза по сетке Амслера. Этот тест позволяет выявить начальные признаки макулярного отека вследствие развития хориоидальной неоваскуляризации.
Больным с ранней ВМД и/или отягощенным семейным анамнезом по ВМД следует:
Каждые 2-4 года всестороннее обследование глаз больных ВМД в возрасте от 40 до 64 лет и каждые 1 или 2 года для больных 65 лет и старше представляется разумным подходом к выявлению пациентов с высоким риском потери зрения.
Раннее выявление и лечение ВМД для прекращения ухудшения зрения может сохранить пациентам качество жизни и независимость!
Записаться на прием можно по телефонам:
(017) 224-16-74
(029)857-37-83
(044) 560-10-07.
Записаться .
Источник материала gb40.ru
Источник