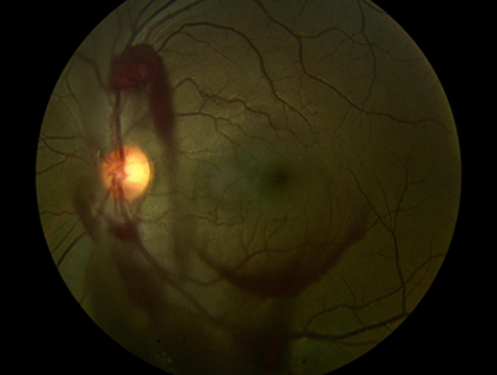
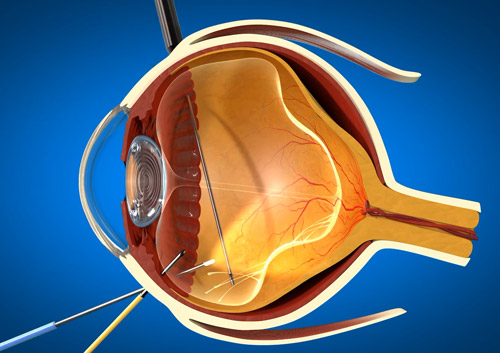
Лазерная коагуляция сетчатки глаза новорожденным
Лазерное лечение ретинопатии недоношенных (РН) детей. Техника
Как упоминалось ранее, показаниями для лазерной коагуляции при ретинопатии недоношенных новорожденных являются поражение зоны II при наличии «плюс-болезни» (независимо от обширности области неоваскуляризации) и неоваскуляризация в зоне I, независимо от наличия «плюс-болезни».
Проведение анестезии при лазерном лечении ретинопатии недоношенных новорожденных. Авторы статьи предпочитают проводить лазерное лечение в неонатальном блоке интенсивной терапии (НБИТ) на фоне легкой внутривенной седации при мониторировании состояния пациента и обезболивания опиатами, без использования эндотрахеального наркоза во всех случаях, когда это возможно.
Техника выполнения лазерной коагуляции имеет большое значение для уменьшения продолжительности процедуры и вероятности осложнений со стороны других органов и систем. К сожалению, часто требуется проведение эндотрахеальной анестезии в связи с тяжестью сопутствующей сердечно-сосудистой патологии и интраоперационной десатурацией кислородом и брадикардией.
Тем не менее интубации у многих детей можно избежать, если на начальных этапах выполнения лазерной коагуляции пациент хорошо переносит лечение. Авторы статьи считают необходимым всегда проводить лечение в условиях операционной под контролем опытного детского анестезиолога или в неонатальном блоке интенсивной терапии (НБИТ) при доступности немедленного перехода на ИВЛ и при постоянном наблюдении пациента командой неонатологов.
Техника выполнения лазерной коагуляции при лечении ретинопатии недоношенных новорожденных
Авторы статьи выполняют лазерную коагуляцию с помощью лазера, излучающего в БИК-диапазоне (длина волны 810 нм). Преимуществом использования данного типа лазера является меньшее поглощение энергии сосудистой оболочкой хрусталика, которое может привести к развитию катаракты. Целью лечения является нанесение сливных лазерных коагулятов по всей ава-скулярной области сетчатки.
Крайне важно в конце процедуры произвести осмотр всего глазного дна методом непрямой офтальмоскопии, чтобы быть уверенным, что все участки аваскулярной сетчатки были коагулированы и что отсутствуют зазоры между коагулятами. Для ротации глазного яблока в целях обеспечения визуального контроля при проведении лазерной коагуляции наиболее периферических участков сетчатки используют депрессор склеры.
Депрессию склеры следует осуществлять осторожно, чтобы уменьшить проявления глазосердечного рефлекса и минимизировать вероятность прогрессивного помутнения оптических сред во время лазерной коагуляции. Авторы книги редко считают необходимым повторное выполнение коагуляции, в большинстве случаев достаточно однократной процедуры сливной лазерной коагуляции. Исключением является агрессивная задняя уменьшения продолжительности процедуры и вероятности осложнений со стороны других органов и систем.
К сожалению, часто требуется проведение эндотрахеальной анестезии в связи с тяжестью сопутствующей сердечно-сосудистой патологии и интраоперационной десатурацией кислородом и брадикардией.
Тем не менее интубации у многих детей можно избежать, если на начальных этапах выполнения лазерной коагуляции пациент хорошо переносит лечение. Авторы книги считают необходимым всегда проводить лечение в условиях операционной под контролем опытного детского анестезиолога или в неонатальном блоке интенсивной терапии (НБИТ) при доступности немедленного перехода на ИВЛ и при постоянном наблюдении пациента командой неонатологов.
— Также рекомендуем «Лечение IVa стадии ретинопатии недоношенных новорожденных. Тракционная отслойка сетчатки (ТОС)»
Оглавление темы «Лечение заболеваний глаз»:
- Лазерное лечение ретинопатии недоношенных (РН) детей. Техника
- Лечение IV стадии ретинопатии недоношенных новорожденных. Тракционная отслойка сетчатки (ТОС)
- Лечение V стадии ретинопатии недоношенных новорожденных. Рекомендации
- Неудачное лазерное лечение ретинопатии недоношенных новорожденных. Организация медицинской помощи
- Терапия ретинопатии недоношенных новорожденных антагонистами СЭФР. Рекомендации
- Техника 25G витрэктомии при ретинопатии недоношенных детей. Рекомендации
- Поражение глаз Toxocara canis. Техника операции
- Осложнения кератопротезирования. Группы заболеваний
- Техника витрэктомии у пациентов с кератопротезами. Рекомендации
- Пенетрация глазного яблока: диагностика, лечение
Источник
Коленко О.В., Егоров В.В., Сорокин Е.Л., Пшеничнов М.В., Кашура О.И.
Актуальность
Ретинопатия недоношенных (РН) занимает лидирующие позиции среди причин детской слепоты и слабовидения. В России РН встречается с частотой от 17 до 37,4% случаев. Столь большой разброс в частоте РН объясняется, региональными особенностями выхаживания недоношенных детей.
В Хабаровском крае, начиная с 2008 года, ежегодно рождается более 17 000 детей, что на 8-10 % больше, чем в предыдущие годы. В структуре недоношенных детей 3,5-4,0% составляют дети, родившиеся с экстремально низкой массой тела (ЭНМТ) [1].
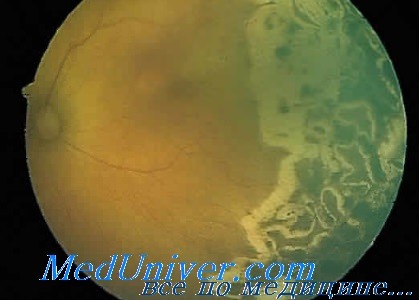
В своём клиническом течении РН имеет две фазы: активную и рубцовую. Активная фаза заболевания характеризуется прогрессирующим течением и стадийностью процесса, длится в среднем 3-5 месяцев и завершается спонтанным или индуцированным (в результате крио- или лазеркоагуляции сетчатки) регрессом или фазой рубцевания с разной степенью остаточных изменений на глазном дне, вплоть до отслойки сетчатки [6]. Необходимо отметить, что выделение второго периода РН термином «рубцовый» практикуется только в России и странах ближнего зарубежья. В европейских странах и США в подобных случаях предпочитают использовать термин «регрессивная РН» или описывают эту картину как поздние осложнения РН [15].
Разработанная клиническая классификация рубцового периода [15], основанная на рекомендациях Международного Комитета по классификации (1987), позволяет точно определять степень патологического процесса в рубцовой фазе и планировать на этой основе меры по оказанию пациентам необходимой помощи. Выделяют 5 степеней остаточных изменений при РН (от минимальных изменений глазного дна до стадии тотальной отслойки сетчатки).
Рубцовый период РН характеризуется медленным, но часто неуклонно прогрессирующим течением пролиферативного процесса. Если в течение года ранее выявленные у ребёнка витреоретинальные изменения в заинтересованном глазу не претерпевают каких-либо изменений, то это свидетельствует о стабилизации патологического процесса. Развитие поздних осложнений выявляют у 31,2% пациентов в возрасте от 10 мес. до 17 лет. При благоприятных исходах заболевания основным видом осложнений, по данным литературы, являются прогрессирующие дистрофические изменения, витреоретинальные сращения, истончения сетчатки и разрывы на периферии глазного дна. Среди поздних осложнений, по данным литературы, у 20,1-46,7% недоношенных детей рубцовый период РН осложняется развитием поздней отслойки сетчатки [6, 14].
Зрительные функции у детей, перенесших РН, могут быть значительно снижены даже при благоприятных исходах заболевания и отсутствии грубых изменений в макулярной области [7, 8]. В связи с этим в Хабаровском крае разработана четкая организационная система раннего выявления, лечения и мониторинга за течением болезни с применением новейших технологий.
Оснащение Краевого перинатального центра Хабаровского края современным оборудованием (RET-САМ II, США) для проведения офтальмологического активного скрининга РН в группе риска и для динамического наблюдения за ее клиническим течением улучшило выявляемость РН в ранних стадиях.
Итогом проведенной работы явился внедренный в клиническую практику в 2008 году единый протокол оказания медицинской помощи недоношенным детям группы риска развития РН, утвержденный министерством здравоохранения Хабаровского края [2].
Первичное офтальмологическое обследование и динамическое наблюдение за картиной глазного дна осуществляется офтальмологами Перинатального центра. Первое офтальмологическое обследование проводится при достижении ребенком постконцептуального возраста 31-32 недель. При отсутствии признаков РН дальнейшие осмотры выполняются с интервалом в 2 недели до 44 недель постконцептуального возраста, при выявлении классической РН – еженедельно, при наличии «+»-болезни и задней агрессивной РН (AP-ROP) – 1 раз в 3 дня.
При выявлении предпороговой и пороговой стадий РН дети направляются для углубленного диагностического обследования и лечения в Хабаровский филиал ФГАУ МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова» Минздрава России. Офтальмологическое обследование на этом этапе включает в себя биомикроскопию бинокулярной ручной щелевой лампой, цифровую ретиноскопию с помощью RET-САМ II (США), при необходимости – эхографию (835 Hamphery Instruments, США), другие необходимые исследования.
Наша клиника является одним из немногих офтальмологических учреждений в РФ, выполняющих весь спектр лазерного и витреоретинального хирургического лечения РН. Врачами филиала накоплен большой опыт по диспансерному наблюдению детей в активном и рубцовом периодах РН [3-5, 9-13].
Цель
Анализ отдаленных результатов лазерного лечения пороговых стадий РН.
Материал и методы
Методом сплошной выборки было отобрано 135 детей (245 глаз), которым была выполнена ЛК при пороговых стадиях РН (2008-2012гг.) и проанализированы отдалённые результаты проведённой ЛК сетчатки.
Структура детей по гестационному возрасту при рождении: менее 26 нед. – 5,9%, 27-28 нед. – 25,2%, 29-30 нед. – 33,3%, 31 нед. и более – 35,5%. Структура массы тела при рождении: ЭНМТ (IV ст. недоношенности, менее 1000г.) – 26 детей (19,3%), III ст. (1001-1500г.) – 62 ребёнка (45,9%), II ст. (1501-2000г.) – 45 детей (33,3%), I ст. (2001-2500г.) – 2 ребёнка (1,5%). Структура оперированных глаз (245 глаз) по стадии РН: III ст. «+» болезнь – 145 глаз (59,1%), задняя агрессивная форма (AP-ROP) – 96 глаз (39,9%), прочее – 4 глаза (1,6%).
Жителей г. Хабаровска было 51,8%, из Хабаровского края – 34,8%, из Сахалинской области – 7,4%, из Амурской области – 2,9%, из других регионов – 3,1%.
Всем детям выполнялась лазерная коагуляция аваскулярных зон сетчатки (офтальмологический лазер «Coherent Radiation» модель «Novus-2000», США). Лазерные операции выполнялись в специально приспособленной операционной, расположенной в анестезиологическом блоке.
Операции осуществлялись под масочным наркозом с использованием раствора фторотана. В зависимости от состояния ребенка, срока гестации, наличия сопутствующей патологии содержание фторотана в газовоздушной смеси колебалось от 0,9 до 2,9 объемных процентов. Во всех случаях в состав операционной бригады входили: лазерный хирург и медицинская сестра отделения лазерной хирургии, а также врач-анестезиолог и медицинская сестра-анестезист.
Достижение адекватного мидриаза является важным условием выполнения ЛК сетчатки. Нами применяется собственный способ расширения зрачка. В нижний конъюнктивальный свод помещается гемостатическая губка, пропитанная 1% раствором мидриацила и 2,5% раствором ирифрина. Через 30 минут практически во всех случаях достигался необходимый для проведения оперативного лечения мидриаз – не менее 5 мм. Длительность мидриаза составляет не менее 60-90 минут, что достаточно для проведения лазерной операции.
Лазерному воздействию подвергалась вся аваскулярная сетчатка II и III зон глазного дна. При наличии в I зоне участков ишемии и экссудации также проводилась их коагуляция. Одномоментно наносились от 960 до 2500 коагулятов. Диаметр пятна составлял от 400 до 600 мкм, плотность нанесения от 1/2 до 1 диаметра коагулята. Мощность: от 0,10 до 0,25 мВт; экспозиция: от 0,08 до 0,15 сек. Критерием эффективности ЛК являлось получение коагулята II порядка по L’Esperance.
Подавляющее большинство ЛК сетчатки выполнялось с помощью контактных линз: Quad Pediatric Laser Lens фирма «Volk» (США) и усовершенствованная линза «Mainster Wide Field» фирма «Ocular Instruments» (США), диаметр контактной поверхности которой был уменьшен со стандартных 15 до 11,5 мм.
В единичных случаях для нанесения лазерных коагулятов в области крайней периферии мы применяли трехзеркальную педиатрическую линзу производства фирмы «Ocular Instruments» (США). У одного ребенка мы столкнулись с выраженной депрессией дыхания и развитием апноэ во время лазерной коагуляции сетчатки при использовании контактных линз. В связи с чем этому ребенку на обоих глазах для коагуляции нами был использован лазерный налобный офтальмоскоп и бесконтактная линза 30 Дптр.
Во всех случаях при выполнении ЛК ребенок располагался на специально приспособленном моторизованном столике. При проведении стандартной лазерной операции ребенок располагался на боку перед щелевой лампой с интегрированным лазерным световодом. При выполнении ЛК сетчатки правого глаза ребенок лежал на левом боку, при лечении левого глаза ребенок переворачивался на правый бок. Медицинская сестра отделения лазерной хирургии фиксировала ребенка и при необходимости перемещала его во время лечения. При использовании налобного лазерного офтальмоскопа ребенок лежал на спине. Длительность операции на одном глазу варьировала от 20 до 40 минут. После выполнения ЛК все дети находились под наблюдением врача-анестезиолога филиала, затем на специализированной машине скорой помощи дети перевозились обратно в отделение выхаживания недоношенных перинатального центра.
Критерием эффективности выполнения ЛК являлся регресс болезни: отсутствие отслойки сетчатки, снижение экссудативной и геморрагической активности, обратное развитие неоваскуляризации сетчатки, а также нормализация калибра и хода ретинальных сосудов.
Следует отметить, что проведение ЛК сетчатки детям с РН зачастую осложнялось следующими факторами. При требуемом массивном объеме ЛК ее нужно было выполнять в условиях плохой визуализации и в максимально сжатые сроки (учитывая нежелательность длительного масочного наркоза). Существенную сложность создавали участки ретинальной экссудации и наличие ретинальных геморрагий, что принуждало постоянно варьировать параметрами лазерного воздействия, для получения адекватного коагулята. Вышеперечисленные факторы значительно увеличивали длительность лазерной операции, что нежелательно в условиях общего наркоза новорожденного.
Критерием оценки эффективности отдаленных результатов ЛК являлось обратное развитие (индуцированный регресс) РН по окончании активного периода и в отдалённом рубцовом периоде (спустя 1,5-5лет после лазерного лечения).
Результаты и обсуждение
Во всех глазах выполнение ЛК было проведено без осложнений. По окончании активного периода (постконцептуальный возраст 40-42 недели при типичном течении и 55 недель при задней агрессивной форме РН) индуцированный регресс достигнут на 213 глазах (86,9% случаев). Регресс процесса выражался в уменьшении вазопролиферации, завершении васкуляризации сетчатки, запустевании неполноценных новообразованных сосудов, нормализации калибра, а также хода ретинальных сосудов и отсутствии отслойки сетчатки.
На 32 глазах (13,1%) в активном периоде отмечалось прогрессирование заболевания в виде формирования витреоретинальных тяжей, вплоть до стадии отслойки сетчатки, что потребовало проведения ранних хирургических вмешательств.
Первичные хирургические витреоретинальные вмешательства после ЛК были выполнены у 21 ребёнка (32 глаза), при этом у 11 детей – в активном периоде, у 10 детей – в рубцовом периоде (в возрасте 6-12 мес.). В 66% случаев отслойка сетчатки возникла при задней агрессивной форме РН.
Формирование тракционной отслойки сетчатки в отдалённом рубцовом периоде выявлено у 2-х детей с индуцированным регрессом в возрасте 2-х и 3,5 лет при плановых диспансерных осмотрах.
В отдалённом периоде (1,5-5 лет после ЛК) у подавляющего большинства детей картина глазного дна соответствовала 1-2 степени остаточных изменений. Это выражалось наличием участков посткоагуляционной хориоретинальной атрофии с лёгкой гетеротопией сосудистого пучка. В 35 глазах (16,4%) отмечался нистагм, астигматизм, частичная атрофия зрительного нерва, миопия на фоне патологии центральной нервной системы (ДЦП, гидроцефалия).
В 10 глазах (4,6%) сформировались более грубые остаточные изменения глазного дна (3 степень рубцового периода).
В 32 глазах, несмотря на проведенную лазерную коагуляцию, сформировалась отслойка сетчатки, что потребовало выполнения эндовитреального хирургического вмешательства.
За последние 2 года нами не было выявлено ни одного запущенного случая РН при диспансерном наблюдения детей.
Анализ результатов работы МСЭ показал, что за последние 5 лет первичная детская инвалидность по зрению в г. Хабаровске и близлежащих районах края снизилась в 1,9 раза. Так, она составила, в 2012г. 1,2 случая на 10000 детского населения (против 2,3 случаев в 2008г). При этом, РН в ее структуре заняла предпоследнее место (13%) против III места в 2008г.
Выводы
1. Рубцовый период РН у 85-90% детей с ее обратным развитием после ЛК характеризовался минимальными остаточными структурными изменениями сетчатки (1-2 степени), что позволило сохранить зрительные функции у большинства детей.
2. Отслойка сетчатки после ЛК развилась в 13,1% случаев, при этом в 2/3 случаев – в активном периоде болезни, в 1/3 случаев – в первые 6-12 мес. после ЛК. Поздние отслойки сетчатки возникли лишь в 2 случаях через 2 и 3,5 года.
3. Отработанный нами организационный алгоритм своевременного выявления РН и лечения ее пороговых стадий позволили:
— предотвратить переход РН в необратимые терминальные инвалидизирующие стадии в 86,9% случаев;
— значительно уменьшить необходимость эндовитреальных вмешательств как в раннем возрасте (до 1 года), так и более старшем возрасте;
— снизить первичную инвалидность по зрению почти в 2 раза, при этом РН стала занимать предпоследнее место в структуре первичной инвалидности по зрению у детей.
Источник