Лазерная гониопластика при глаукоме
Как правило, данную операцию выполняют в качестве вспомогательной, так как полученный эффект, бывает обычно, временный результат . Но освобожденный таким образом доступ к углу передней камеры, является существенным облегчением в проведении второго этапа лечения глаукомы — лазерной трабекулопластики.
Лазерную гониопластику выполняют с применнием обычного типа «тепловых» лазеров:
- Аргоновый лазер (длина волны 514 нм).
- Неодимовый лазер Nd:YAG (длина волны 532 нм).
- Диодный лазер (длина волны 810 нм).
При этом соблюдаются следующие параметры лазерного вмешательства:
- Применяемая мощность не превышает 200 — 500 мВт.
- Диаметр пятна равен 100 — 300 мкм
- Предусмотренное время экспозиции составляет 0,2 секунды.
- Количество коагулятов — до 20 – 30.
Зоной вмешательства является прикорневая область радужки по всей ее окружности (360 градусов). Манипуляция проводится с оставлением между коагулятами расстояния в два диаметра пятна, избегая видимые радиальные сосуды.
Как самостоятельное вмешательство, процедура лазерной гониопластики назначается крайне редко, из-за временного эффекта ее воздействия. Как правило,эта процедура становится первым этапом к лазерной иридэктомией или лазерной трабекулопластики. Осуществление лазерной гониопунктуры — второго этапа лечения, при открытии доступа в угол передней камеры способствует улучшению . Коагуляция радужки в процессе лазерной гониопластике способствует скорейшему рассасыванию гифем передней камеры глаза.
Показания к выполнению лазерной гониопластики
Процедура лазерной гониопластики, назначается:
- При узкоугольной и закрытоугольной глаукоме, с целью расширения профиля угла в передней камере, посредством ретракции корня радужки от трабекулярной зоны.
- В процессе подготовки к выполнению лазерной трабекулопластики с целью расширения угла передней камеры глаза для улучшения визуализации трабекулярной области.
- В случае синдрома «плоской» радужки.
Преимущества процедуры
Главными преимуществами лазерной гониопластики специалисты считают:
- Безболезненность метода – процедуру выполняют быстро и под местной анестезией;
- Минимально возможную инвазивность – при вмешательстве камера глаза не вскрывается;
- Низкий риск возможного развития осложнений;
- Быструю реабилитацию пациента после операции;
- Простоту вмешательства — процедура проводится в режиме одного дня, при необходимости, одновременно на обоих глазах за один приезд к специалисту;
- Невысокую стоимость метода, которая делает его доступными практически всем нуждающимся в нем пациентам.
Осложнения лазерной гониопластики
Как любое хирургическое вмешательство, лазерная гониопластика может повлечь за собой некоторые осложнения. Наиболее частыми нежелательными последствиями процедуры, становятся: ирит, повышение ВГД, повреждение эндотелия роговицы, стойкий мидриаз (расширение зрачка).
Противопоказания
Процедуру лазерной гониопластики не проводят лицам, не достигшим 18 лет, так как лазерное вмешательство на глазных средах в период активного роста организма может дать непредсказуемый результат.
Не показаны лазерные операции в период беременности и грудного вскармливания, при полной слепоте на один глаз, а также в случае вирусной инфекции глаз или общих заболеваний системного и аутоиммунного характера.

В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Мы открыты семь дней в неделю и работаем ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий. Опытные рефракционные хирурги, детальная диагностика и обследование, а также большой профессиональный опыт наших специалистов позволяют обеспечить максимально благоприятный результат для пациента.
Узнать стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по многоканальному телефону 8 (800) 777-38-81 (ежедневно с 9:00 до 21:00, бесплатно для мобильных и регионов РФ) или используйте форму формой онлайн-записи.
Источник
Многообразие глаукоматозных состояний подразумевает широкий спектр возможных терапевтических ответов. Действительно, к настоящему времени накоплен значительный опыт и арсенал методов, позволяющих решать две стратегические задачи в терапии глаукомы: снижение внутриглазного давления и нормализация условий внутриглазной гидродинамики. Такие подходы включают как консервативное лечение (направленное на достижение устойчивого гипотензивного эффекта, стимуляцию метаболизма, улучшение трофики и васкуляции тканей), так и микрохирургические методы, направленные на реконструкцию естественной дренажной системы. Однако с 70 х годов прошлого века сформировалось (и интенсивно развивается по сей день) принципиально новое направление в терапии офтальмологических заболеваний, а именно лазерная терапия/хирургия.

При сравнении по таким показателям, как травматичность, вовлечение здоровых тканей, продолжительность вмешательства, интра- и постоперационные риски, длительность реабилитации, болезненность процедур, прогнозируемость результата, выраженность и стабильность достигаемого эффекта, – лазерная методология, не будучи панацеей, все же далеко опережает как медикаментозный, так и традиционный офтальмохирургический подходы. Этим объясняется клиническая предпочтительность лазерной операции во всех случаях, где это возможно, а также, как следствие, широкое распространение офтальмолазерных клиник и заслуженная популярность у населения таких методов, как, например, лазерная коррекция зрения при рефракционных аномалиях.
Разумеется, внимание исследователей и разработчиков офтальмолазерных технологий направлено, в первую очередь, на лечение самых тяжелых заболеваний, и в случае с глаукомой также удалось добиться существенных прорывов. Разработаны и успешно применяются различные антиглаукоматозные процедуры; одной из наиболее известных и эффективных является лазерная гониопластика.
Видео о лазерном лечении глаукомы
Суть процедуры
Под гониопластикой в данном случае понимается коагуляция («свертывание») локального участка ткани угла передней камеры глаза (места, где соединяется радужная оболочка и роговица). Под действием мощного нерасходящегося светового потока, сфокусированного в точно рассчитанной точке, ткань практически мгновенно уплотняется и сокращается в объеме, результатом чего становится высвобождение протока в углу передней камеры глаза.
В свою очередь, это восстанавливает возможность дренирования внутриглазной жидкости и выравнивает ВГД, что в некоторых случаях является единственным разумным и эффективным способом предотвратить тяжелый приступ узко- или закрытоугольной глаукомы.
Следует понимать, что лазерная гониопластика не рассчитана на долгосрочный и стабильный гипотензивный эффект. Задача ее в другом: как правило, это необходимый и очень важный этап при подготовке к следующему, более радикальному и результативному шагу в устранении хронической внутриглазной гипертензии, которым чаще всего становится лазерная же трабекулопластика или иридэктомия.
Гониопластика производится лазерным лучом теплового, невидимого спектра; применяются аргоновые или новейшие Nd:YAG-генераторы. По всему периметру радужной оболочки наносятся 2-3 десятка коагуляционных «точек» диаметром до 300 микрон. Стандартная длительность светового импульса не превышает пятой доли секунды. Применяется местная анестезия, более чем достаточная для устранения любых дискомфортных ощущений (если они и возникают, то относятся не к объективной, а к сугубо психологической области).

Показания, противопоказания и возможные осложнения
Лазерная гониопластика показана при узкоугольных и закрытоугольных вариантах глаукомы, при синдроме плоской радужки. Процедура назначается пациентам, достигшим 18-летнего возраста: неполная сформированность тканей и структур глаза является противопоказанием, поскольку снижает предсказуемость результатов вмешательства. Кроме того, гониопластика не производится в периоды беременности и лактации, при односторонней слепоте, при наличии аутоиммунных заболеваний и вирусных инфекционно-воспалительных процессов в зрительной системе.
Лазерные процедуры вообще, и гониопластика в частности, отличаются низким риском осложнений и побочных эффектов. Однако эта вероятность все же выше абсолютного нуля. К возможным осложнениям относятся локальные воспаления радужной оболочки, транзиторный обратный эффект в виде повышения ВГД, патологическое расширение зрачка, повреждение глубоких слоев роговицы при недостаточно точной фокусировке.
Преимущества лазерной гониопластики
В данном случае налицо все неоценимые достоинства лазерной методологии. Процедура не требует госпитализации, выполняется быстро, безболезненно, амбулаторно, при необходимости – на обоих глазах «одним днем». При этом глазное яблоко остается герметичным, а площадь воздействия, вероятность инфицирования, длительность реабилитации – снижены вплоть до теоретически возможного минимума. Что немаловажно, стоимость лазерной гониопластики относительно невысока, т.е. при наличии показаний метод доступен практически всем слоям населения.
Цену на процедуру в нашем офтальмолгическом центре Вы можете узнать у администраторов по указанным телефонам или в разделе СТОИМОСТЬ УСЛУГ.
Общие сведения о глаукоме
Глаукома – тяжелое хроническое офтальмологическое заболевание, которое лидирует (наряду с катарактой) в списке наиболее частых причин утраты зрения в зрелом возрасте. Суть патологии в том, что при избытке внутриглазных жидкостей и/или нарушениях их нормального дренирования уровень давления в глазном яблоке постоянно и значительно превосходит естественные нормативные показатели. В свою очередь, это вызывает нарушения нормального питания и функционирования важнейших светочувствительных и проводящих тканей (сетчатка, зрительный нерв), а при длительном течении приводит к их органической дегенерации и другим тяжелым последствиям, – вплоть до необратимой слепоты.
Глаукома весьма разнообразна в причинах и факторах риска, особенностях течения и вариантах клинической картины. Так, различают первичный и вторичный типы, открытоугольную и закрытоугольную формы (в зависимости от наличия протока в углу передней глазной камеры); в одних случаях преобладает постепенно прогрессирующее течение, в других – периодические острые приступы, подчас с очень тяжелыми последствиями. Фактически, это группа заболеваний, объединенных хроническим характером и общей симптоматикой, причем повышение внутриглазного давления может и не быть центральным симптомом, – при нормотензивном варианте ВГД колеблется на верхних нормативных пределах, – в то время как тканевые дистрофические и дегенеративные процессы делают общим не только клинику, но и неблагоприятный, увы, прогноз при любом варианте глаукомы.
Источник
Н. Hager и независимо от него нами в клиническую практику была введена процедура коагуляции радужки в прикорневой зоне, что вызывает немедленную ретракцию ее ткани и тем самым способствует освобождению угла передней камеры. Н. Hager (1973) назвал указанную процедуру «тангенциальная коагуляция радужки». Термин «лазерная гониопластика» представляется нам [Краснов М. М. и др., 1974] более удачным; кроме того, он подчеркивает целевую направленность процедуры. Лазерную гониопластику производят с помощью «тепловых» лазеров обычного типа. Коагуляция может быть осуществлена по всей окружности концентрично лимбу, предпочтительно в два приема для уменьшения ожоговой травмы. Стандартные параметры: интенсивность 200-400 мВ (в зависимости от цвета радужки), экспозиция 0,2 с, фокальное пятно 200 мкм. Лазерная гониопластика оказалась эффективной при узкоугольной глаукоме, в том числе при предприступных состояниях. Обычно она является вспомогательной мерой, поскольку действие ее, как правило, временное. Освобождение доступа к углу передней камеры может облегчить осуществление лазерной гониопунктуры в качестве второго этапа лечения. Коагуляция радужки при лазерной гониопластике способствует ускоренному рассасыванию гифем.
Лазерный фотомидриаз (лазерная эукория)
При узкоугольной глаукоме нередко встречается такое состояние, когда слишком сильный миоз препятствует назначению более интенсивной миотической терапии: чрезмерное сужение зрачка ведет к еще большему затруднению перехода внутриглазной жидкости из задней камеры в переднюю, а это в свою очередь вызывает усиление явлений относительного зрачкового блока. В этих случаях может быть весьма полезен лазерный мидриаз (возможно, эту процедуру правильнее было бы назвать лазерной эукорией, так как ее цель — восстановление нормального размера зрачка). Лазерные коагуляты (обычно около 15-16) наносят концентрично области зрачка, отступя 1-1,5 мм от края, обычно в два ряда. Это вызывает его немедленное расширение.
Доза излучения примерно такая же, как при лазерной гониопластике. Помимо того что лазерный мидриаз позволяет проводить более интенсивную медикаментозную терапию, он нередко способствует некоторому улучшению остроты зрения и расширению поля зрения, поскольку в хрусталике больных глаукомой часто имеются возрастные изменения и расширение зрачка позволяет использовать для зрения более широкую часть оптической зоны.
Лазерная гониопунктура при «простой» (широкоугольной) глаукоме
Исследования возможностей лазерного лечения широкоугольной глаукомы представляют собой интерес. Первые шаги в этом направлении были сделаны также с помощью обычных «тепловых» лазеров: немодулированного рубинового и аргонового [Краснов М. М., 1973; Hager Н., 1973; Worthen D М., 1974, и др.]. Проблема также изучена в экспериментах на глазах обезьян и других животных [Краснов М. М. и др., 1974]. Даже эти первые попытки показали возможность улучшения оттока внутриглазной жидкости в результате лазерной трабекулопунктуры.
При использовании стандартного аргонового лазера можно наблюдать гониоскопически процесс «выжигания» отверстия в трабекулярной зоне. В то же время ожог фильтрационной области склеры сопровождается развитием воспалительного процесса, который приводит к рубцовым изменениям и в конечном итоге к облитерации созданных каналов [ Spitznas M ., 1977, и др.], поэтому гипотензивный эффект аргоновой лазерной трабекулопунктуры обычно оказывается скоропреходящим. Нами (М. М. Краснов, В. С. Акопян, Г. С. Полунин) проведены исследования с целью определить возможность подавления названных облитерирующих процессов протеолитическими и другими ферментами. Получены обнадеживающие результаты, свидетельствующие о том, что данный метод может быть использован в клинической практике, особенно в тех клиниках, которые располагают только лазерами с термическим эффектом действия.
Основное внимание в наших исследованиях уделялось использованию принципиально новых путей лазерной гониопунктуры с помощью модулированных («холодных») лазеров. Возможности модулированной лазерной гониопунктуры были изучены предварительно в опытах на глазах обезьян. Результаты патологических исследований показали, что можно добиться разрушения трабекулярной зоны и вскрытия венозного синуса склеры лазерным лучом (рис. 147); в зоне действия импульса часто образуется небольшой циклодиализ (на глазах человека этого отмечено не было). Модулированная лазерная гониопунктура представляет собой несложную процедуру, выполняемую амбулаторно.
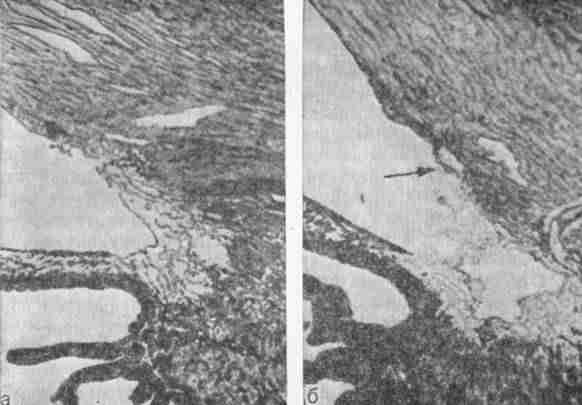
147. Угол передней камеры (глаз обезьяны).
а — в норме; б — после модулированной лазерной гониопунктуры.
Как уже отмечалось, в клинике облучение угла передней камеры производят с помощью контактной линзы «прямого» наблюдения. Необходима только поверхностная анестезия (например, 1-2 капли 0,5% раствора дикаина). Больной смотрит в сторону того сектора угла передней камеры, где планируется сделать гониопунктуру (чаще всего книзу, реже в стороны). Лазерный пучок фокусируют на поверхности трабекулярной зоны. Около 20-25 импульсов распределяют примерно на протяжении 1/4 окружности камерного угла. Энергия каждого импульса составляет около 0,1 Дж, но дозу следует изменять в зависимости от картины, наблюдаемой при облучении. В момент выхода лазерного импульса в точке прицеливания отмечается яркая вспышка («облачко» плазменного поля), после которой оставляется пузырек газа (испаряющаяся жидкость ткани трабекулярной зоны). Иногда в точках облучения образуются щелевидные или кратерообразные дефекты. Как правило, после первых импульсов отмечается некоторое помутнение (тиндализация) камерной влаги. Иногда появляется кровь из вскрытого венозного синуса склеры. В некоторых случаях в ходе процедуры следует постепенно увеличивать интенсивность лазерного импульса, чтобы поддерживать тот же самый видимый эффект действия от каждого импульса. Точка фокусирования лазерного импульса не должна располагаться слишком близко к ресничному телу, так как это может вызвать кровотечение. Если оно все же возникло, то необходимо слегка надавить на глазное яблоко с целью «тампонировать» кровоточащий сосуд повышенным внутриглазным давлением. Голову больного следует повернуть таким образом, чтобы кровь переместилась в сторону от зоны облучения.
После модулированной лазерной гониопунктуры обычно в течение 2-3 дней отмечается легкое раздражение глаза, которое легко поддается местному лечению с помощью инстилляции стероидных препаратов. В течение первых часов после процедуры нередко наблюдается некоторое повышение внутриглазного давления. В течение последующих дней оно снижается, чаще ниже исходного уровня. По нашим данным, средний гипотензивный эффект одной процедуры модулированной лазерной гониопунктуры составляет около 10 мм рт. ст. (в более ранних сообщениях мы приводили цифру 8,3 мм рт. ст., но с того времени метод был усовершенствован). Согласно результатам тонографии, отток внутриглазной жидкости после модулированной лазерной гониопунктуры закономерно улучшается: в среднем С составляет 0,08-0,18 до процедуры и 0,16-0,25 через 2 года после лечения [Литвинова Г. Г., 1978].
Для практики особенно важен вопрос о том, как долго сохраняется нормальное внутриглазное давление. В некоторых из наших наблюдений состояние компенсации держалось до 2 лет и дольше. Мы считаем целесообразным продолжать курсы лазерного лечения, если состояние компенсации сохраняется по крайней мере 4-6 мес; если же эффект менее длительный, то обычно следует рекомендовать хирургическое лечение. В связи с этим необходимо упомянуть важный факт: лазерное лечение мы проводили только больным, которым было назначено хирургическое лечение; таким образом, модулированная лазерная гониопунктура была для них последним шансом избежать операции.
В конце 70-х годов F . Wise был разработан метод так называемой лазерной трабекулопластики (ЛТП). Используют обычный (например, аргоновый) лазер с термическим эффектом действия. Прижигания (около 100) производят непосредственно в трабекулярной зоне; применяют излучение довольно высокой интенсивности (до 1 Вт) при короткой экспозиции (до 0,1 с). Эффективность метода отмечают многие авторы. Его гипотензивный эффект объясняют тем, что сокращение (ретракция) трабекулярной ткани в точке коагуляции приводит к натяжению и распределению соседних участков фильтрующей поверхности; вероятно также, что лазерная трабекулопластика может препятствовать развитию коллапса венозного синуса склеры.
В течение последних 8 лет мы с успехом применяем лазер-коагуляцию в зоне угла передней камеры с той же целью, но при этом удается избежать прямого повреждения трабекулярной зоны. Как известно, передняя часть ресничного тела тесно связана с трабекулярным поясом. Тракция ресничной мышцы оказывает прямое влияние на способность к оттоку внутриглазной жидкости. По всей вероятности, именно этим объясняется гипотензивное действие миотических средств. Данная процедура получила название «лазерный циклотрабекулоспазис» (рис. 148).
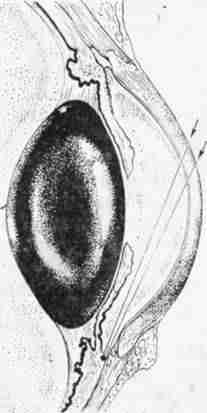
148. Лазерный гониоспазис (схема).
Технически метод очень прост. Применяют стандартный (тепловой) лазер обычного типа. Переднюю поверхность ресничного тела коагулируют в 20-25 точках вплотную к склеральной шпоре. Доза и экспозиция во многом зависят от степени пигментации ресничного тела; эффект можно определить по появлению характерного очага коагуляции на передней поверхности ресничного тела. После процедуры следует принять необходимые меры для подавления воспалительной реакции (кортикостероидные препараты местно, ингибиторы синтеза простагландинов внутрь). Лазерная коагуляция передней части ресничного тела, доступная при достаточно широком угле передней камеры, вызывает немедленное сокращение, а впоследствии и рубцевание его ткани. Образующиеся при этом тракционные силы действуют на трабекулярную зону, улучшая ее проходимость для внутриглазной жидкости. Так же как и при лазерной трабекулопластике, не исключено, что передняя циклокоагуляция и вызываемые ею тракционные силы в известной мере могут противодействовать тенденции к коллапсу венозного синуса склеры.
Гипотензивный эффект иногда отмечается уже в первые дни после процедуры, но на этой стадии он может быть связан с воспалительной реакцией; тракционные силы как следствие рубцевания развиваются через 2-3 нед. В то же время в течение первой недели, так же как и после лазерной трабекулопластики, могут наблюдаться эпизоды временной, преходящей гипертензии. Осложнений после лазерного гониоспазиса не наблюдали. Результаты тонографии, как правило, свидетельствовали, об улучшении оттока внутриглазной жидкости. Тщательная статистическая проверка клинической эффективности лазерной трабекулопластики по Визу и лазерного трабекулоспазиса по М. М. Краснову была проведена Е. Л. Казаковой (1984). Процедуры оказались почти равноценными в отношении как выраженности гипотензивного действия (в среднем 10-12 мм рт. ст.), так и продолжительности сохранения полученных результатов (до нескольких лет и больше).
Очень возможно, однако, что оценка эффективности различных лазерных методов лечения первичной глаукомы пойдет по тому же пути, по которому уже проводили оценку способов хирургического лечения глаукомы. В настоящее время почти нет сомнений в том, что будут выделены формы болезни со специфической симптоматикой, благоприятствующей использованию той или другой методики, а в некоторых случаях — их комбинации. Подобные исследования уже проводятся нами.
Подводя итоги, следует констатировать, что каково бы ни было современное состояние лазерного лечения глаукомы, описанные методы открыли качественно новую область как в научных исследованиях, так и в клинической практике. До настоящего времени были известны два пути лечения глаукомы: медикаментозный и хирургический. С применением лазеров впервые в истории офтальмологии появился третий путь, возможности которого только начинают раскрываться. Насколько можно судить по уже имеющимся в настоящее время данным, своевременное использование лазерных методов позволяет избежать хирургического вмешательства у большинства больных глаукомой, у которых оно представлялось бы неизбежным всего 10-15 лет назад.
Очень важно, что потенциально лазерное лечение имеет известные преимущества и перед медикаментозной терапией, в частности потому, что гипотензивный эффект не зависит от продолжительности промежутка между закапываниями; что, как известно, особенно важно в ночное время.
Настоящее руководство предназначено прежде всего для офтальмохирургов-практиков, поэтому в настоящем разделе главное внимание уделено известным методам, хорошо зарекомендовавшим себя в клинике, и умышленно не упоминаются некоторые поисковые работы, представляющие пока в основном научный интерес. Вместе с тем любой врач должен видеть перспективу развития той области, в которой он работает, в данном случае — хирургии глаукомы. Вряд ли могут быть сомнения в том, что ее развитие пойдет по пути разработки более специфично ориентированных операций с направленностью воздействия на патогенетические звенья процесса гипертензии для каждой формы болезни. Повсеместный отход от традиционной фистулизирующей хирургии глаукомы очевиден. Соответственно этому в первом издании настоящего руководства еще имелся подраздел, посвященный традиционным операциям, в настоящем издании он уже представляется излишним. По мере развития патогенетически ориентированной микрохирургии глаукомы операции будут становиться все более щадящими и микромасштабными. В свое время Э. Фукс говорил, что достаточно «пощекотать» фильтрующую зону, чтобы она ответила улучшением оттока. Пока еще не решена окончательно проблема, как это сделать на практике. Однако задача осознана, и это главная предпосылка того, что она будет решена.
Наши цены
Источник

