Лазерная фотокоагуляция сетчатки по типу решетки
Периферическая лазеркоагуляция сетчатки (ПЛКС) у пациентов с периферической витреохореоретинальной дистрофией (ПВХРД).
Периферическими хориоретинальными дистрофиями (ПВХРД) называют дистрофические процессы, затрагивающие сетчатку, сосудистую оболочку и стекловидное тело в области экватора глазного яблока.
Дистрофии сетчатки миопического (связанные с близорукостью) генеза являются часто встречающейся патологией среди женщин репродуктивного периода, осложненное течение которых может привести к серьезным необратимым изменениям в глазу.
И. А. Завьялов и соавт. (1978) проанализировали данные о 744 больных с отслойкой сетчатки. Из них у 59,5% выявлена миопия (близорукость), в том числе у 31,8% высокой степени.
Th. Leber (1916), суммировав данные литературы по этому вопросу за
1879–1914 гг.,
показал, что около 65% больных с отслойкой сетчатки страдают миопией.
В последующие годы это положение получило полное подтверждение. Было установлено, что
45–75%
больных с отслойкой сетчатки близоруки и что частота отслойки сетчатки среди близоруких составляет
4–8%
[Розенблюм М. Е., 1952; Архипова Л. Т. и др., 1971; Петропавловская Г. А. и др., 1971; Горячев Ю. Е., 1974; Бабанова Ю. Д. и др., 1979; Захаров В. Д., 1979; Bohringer Н. В., 1956; Schepens С. Н., 1957; Sachsen-weger R., 1959; Duke-Elder S., 1967; Kirker G. Е., McDonald D. J., 1971].
Изучая вопрос о связи миопии с отслойкой сетчатки, Н. Amiga (1933) проанализировал в возрастном аспекте 682 случая отслойки сетчатки. У 388 больных (56,9%) рефракция была миопической (близорукость). Частота периферических витреохориоретинальных дистрофий (ПВХРД) при близорукости составляет 42,4 %.
Среди женщин фертильного (детородного) возраста частота ПВХРД равна 14,6%.
При выборе метода профилактического лечения следует исходить из следующих принципов:
— все разрывы сетчатки, не имеющие тенденции к самоограничению,
— зоны решетчатой дистрофии с истончениями сетчатки,
— все зоны дистрофий, сочетающихся с витреоретинальной тракцией, должны быть блокированы.
На современном этапе отграничивающая лазерная коагуляция (рис 5) сетчатки считается наиболее эффективным и наименее травматичным способом профилактики развития отслойки сетчатки. Своевременно проведенная профилактическая лазерная коагуляция сетчатки позволяет свести до минимума опасность возникновения ее отслойки.
Абсолютными показаниями к проведению ПЛКС являются:
— Наличие на периферии сетчатки клапанных разрывов (Рис 4.)
— Участки «решетчатой» дистрофии (рис 1), дистрофии по типу «след улитки» (рис 2,3), так называемых атрофических отверстий.
— Отслойка сетчатки на парном глазу Рис 6,7,8.

Рис.1 ПВХРД «решетчатая» дистрофия. 
Рис 2.Дистрофия по типу «след улитки» с отверстием. 
Рис 3.Дистрофия по типу «след улитки». 
Рис. 4 Клапанные разрывы сетчатки. 
Рис 5. Участок ПВХРД, отграниченный лазеркоагуляцией.
Относительными показаниями являются:
— Множественные сливные атрофические очаги по типу «булыжной мостовой» при высокой степени миопии
— «Инеевидная» дистрофия и др.
— Умеренно выраженная ПВХРД у лиц занимающихся тяжелым физическим трудом
— ПВХРД у беременных для возможности проведения физиологических родов.
Все беременные женщины должны быть осмотрены офтальмологом на
10–14
нед беременности с обязательным осмотром глазного дна в условиях максимального медикаментозного мидриаза (с максимально широкими зрачками). При выявлении патологических изменений глазного дна показано проведение отграничивающей лазерной коагуляции вокруг разрывов или хирургического вмешательства при обнаружении отслойки сетчатки. За месяц до родов больные получают заключение о характере родоразрешения по состоянию глаз.
Абсолютным показанием к кесареву сечению является отслойка сетчатки (Рис. 6,7,8), выявленная и прооперированная во время беременности, и ранее оперированная отслойка сетчатки на единственном зрячем глазу
Исключение потужного периода рекомендовано во всех случаях высокой степени прогрессирования прогностически опасных видов ПВХРД, то есть при формировании истончений и разрывов в сетчатке к моменту родов даже несмотря на ранее проведенную отграничительную лазеркоагуляцию сетчатки [Коленко О.В., Сорокин Е.Л., 2001]. 
Рис 6. Отслойка сетчатки субтотальная, доходящая до макулярной зоны, сопровождающаяся потерей зрения. 
Рис 7. Отслойка сетчатки субтотальная, доходящая до макулярной зоны, сопровождающаяся потерей зрения. 
Рис 8. Отслойка сетчатки субтотальная, не доходящая до центра, может не сопровождаться снижением остроты зрения.
Лазеркоагуляция по типу «решетки» в центральной зоне применяется при экссудативных ретинитах (Коатса, Ильса, микроаневризмах Лебера), тромбозах центральной вены сетчатки, диабетическом макулярном отеке, ямке диска зрительного нерва и других патологических состояниях, сопровождающихся отеком сетчатки.
Панретинальная коагуляция (ПРК) проводится при диабетической ретинопатии (ДРП), диабетическом макулярном отеке (ДМО), обычно в сочетании с интравитреальным введением Луцентиса.
Абсолютным показанием к выполнению ПРК является пролиферативная форма ДРП (наличие новообразованных сосудов на сетчатке).
Относительными показаниями являются препролиферативная форма ДРП, а также наличие петлеобразования и редупликации венул, наличии отека сетчатки, рубеоза радужки и (или) угла передней камеры.
При наличии фиброваскулярных изменений эффективность лазерного лечения заметно снижается, показана витрэктомия, однако, если хирургическое лечение невозможно из-за общего состояния больного, или по другим причинам, и ПРК доступны более
3-ех
квадрантов сетчатки, лазерное лечение проводится вне зависимости от угрозы или состоявшегося ретиношизиса в макуле.
Противопоказания — относительны:
- Грубый глиоз
- Тракционный ретиношизис
- Невозможность проведения ПРК из-за гемофтальма (кровоизлияния в стекловидное тело), катаракты.
Ермакова А.В, К.М.Н., Врач высшей квалификационной категории
Источник
Коагуляция по методике «решетки»
Рекомендуется при диффузном типе диабетической
макулопатии. Облучение охватывает всю площадь макулярного отека. Не следует
опасаться коагуляции в проекции папилломакулярного пучка [27, 53]. Опыт
показал, что снижение зрения при этом не отмечается даже при интенсивных ожогах
сетчатки. Куда более важно неизбежное снижение чувствительности центральных
отделов сетчатки после лазерного лечения по методике «решетки» в результате
появления множественных микроскотом. Вследствие этого необходимо предельно
суживать поле ее применения.
Анестезия – 1-2 кратная инстилляция в
конъюнктивальную полость 0,25% раствора дикаина или других анестетиков с
интервалом 2-3 мин.
Диаметр пятна облучения – 50-100 мкм.
Длительность импульса – 0,1-0,15 с. При
коагуляции в макуле следует избегать применения лазерных импульсов
длительностью короче 0,1 с, особенно при пятне облучения 50 мкм, неравномерной
пигментации тканей глазного дна, неравномерном отеке сетчатки и использовании
длинноволновых лазеров. В таких случаях возрастает вероятность гиперкоагуляции
в фокусе облучения, которая приводит к развитию глубокой атрофии ПЭ и
сосудистой оболочки, ятрогенной хориоидальной неоваскуляризации и другим
осложнениям лазерного лечения. По этой причине получение нежных ожогов сетчатки
принято рассматривать как ключевое условие успешного лечения диабетического
макулярного отека ADDIN ENRfu [26, 54-57].
Мощность излучения. В исследовании ETDRS лазеркоагуляция в макуле проводилась при довольно
высоких уровнях мощности лазерного излучения, приводящих к появлению довольно
ярких ожогов сетчатки (рис. 21).

рис. 21
Между тем, противоотечный эффект
лазерного лечения ДМ не зависит существенным образом от яркости ретинальных
ожогов. По этой причине получение минимального ожога сетчатки рассматривается
как ключевое условие лечения ДМ ADDIN ENRfu[22, 26, 54-57].
Величина мощности лазерного излучения, необходимая для
получения достаточного коагуляционного эффекта, определяется пигментацией
тканей глазного дна и длиной волны источника лазерного излучения. При
коагуляции зеленым лазером мощность излучения подбирается до появления нежного,
но хорошо заметного ожога сетчатки (рис. 25).

рис. 25
При диодной
лазеркоагуляции особенно важно получение минимального коагуляционного ответа
ткани для предотвращения возникновения грубой атрофии ПЭ и сосудистой оболочки.
Длина волны излучения существенного влияния на
результаты лазерного лечения не оказывает [26, 58-60], хотя для коагуляции
ближе 1 диаметра диска зрительного нерва от центра макулы применение
сине-зеленого излучения аргонового лазера нежелательно. По этой причине
современные приборы такого типа оснащены специальными интерференционными
фильтрами, способными отсекать синюю часть излучения аргонового лазера (λ
= 488 нм). В последние годы, однако, газовые лазеры постепенно вытесняются
более портативными, экономичными и долговечными твердотельными, в частности,
YAG-лазером с удвоением частоты и полупроводниковой накачкой
(λ = 532 нм), в составе спектра излучения которых нет синей составляющей.
Диодный лазеркоагулятор имеет два серьезных недостатка при
его клиническом применении. Первый из них – плохая различимость
биомикроскопически околопороговых ожогов сетчатки, особенно при слабой
пигментации глазного дна. Второй недостаток – большая зависимость
коагуляционного эффекта лазерного излучения диодного лазера от степени
пигментации тканей, что проявляется неравномерностью размеров и интенсивности
ожогов сетчатки. Исходя из нашего опыта применения диодного лазеркоагулятора с
1991 года, данные недостатки преодолимы, однако при слабой и неравномерной
пигментации глазного дна проведение лазерного лечения сопряжено с несколько
большими техническими трудностями.
Расстояние между ожогами должно составлять один
диаметр ожога. При более плотном нанесении коагулятов возникает опасность
появления сливной атрофии пигментного эпителия и хориоидеи.
Количество ожогов за сеанс лечения колеблется от
5 до 400 и более, в зависимости от площади макулярного отека. Часть из них
часть уходит на подбор необходимой мощности излучения. В связи с небольшой
общей площадью макулярной области лечение выполняется за один сеанс.
Количество сеансов обычно варьирует от одного до
четырех, но может быть больше. Определяется характером течения макулопатии.
Интервал между сеансами лечения обычно
составляет 4 мес. Если через указанный срок в ходе заболевания отмечается
убедительная положительная динамика, то повторная лазеркоагуляция может быть
отложена еще на 2-4 мес.
Источник

Лазерная коагуляция сетчатки применяется при периферических и центральных дистрофиях сетчатки, сосудистых поражениях, при некоторых видах опухолей. Также лазерная коагуляция сетчатки предотвращает развитие дистрофий и препятствует отслоению сетчатки, эффективна как профилактика прогрессирования изменений на глазном дне.
Данный вид лечения является единственным и безальтернативным при изменениях на сетчатке глаза, «решетчатой» дегенерации сетчатки, дистрофии («след улитки»), при сосудистых заболеваниях глаз, например, диабетические изменения на сетчатке, связанные с сахарным диабетом, тромбозе центральной вены сетчатки, ангиоматозе, возрастной макулодистрофии, сосудистой патологии вен (ДРП, тромбоз).
Лазерная коагуляция сетчатки — амбулаторная процедура. В ходе лечения применяется местная капельная анестезия. Она легко переносится пациентами разного возраста и не оказывает нагрузку на сердце, сосуды и другие органы. Лазерная коагуляция сетчатки занимает около 15-20 минут. После небольшого отдыха и осмотра врача пациент возвращается домой, продолжая вести свой обычный образ жизни.
Принцип лечения при помощи лазерной коагуляции основан на том, что лазерное воздействие ведет к резкому повышению температуры, что вызывает коагуляцию (свертывание) ткани. Благодаря этому операция проходит бескровно. Лазер обладает очень высокой точностью и используется для создания сращений между сетчаткой и сосудистой оболочкой глаза. В ходе проведения лазерной коагуляции на глаз пациента ставится специальная линза. Она позволяет излучению полностью проникнуть внутрь глаза. Хирург имеет возможность контролировать ход операции через микроскоп.
Преимущества лазерной коагуляции
- Укрепление сетчатки при помощи лазера позволяет избежать вскрытия глазного яблока и происходит бесконтактно, что исключает возможность инфицирования.
- Благодаря особенностям лазерного лечения вмешательство проходит бескровно.
- Такое лечение не требует общей анестезии, а значит, организм избегает лишнего стресса.
- Лазерное лечение проходит в режиме «одного дня», восстановительного периода как такового нет.
Периферическая профилактическая лазерная коагуляция сетчатки
Периферическая профилактическая лазерная коагуляция сетчатки – это процедура укрепления периферической зоны сетчатки, направленная на профилактику возникновения отслоения сетчатки. Дистрофия сетчатки часто приводит к микроразрывам в этих зонах и появлению отслоения сетчатки, которая плохо поддается лечению и может привести к необратимой потере зрения. ППЛК позволяет предупредить отслоение сетчатки, таким образом сохранить зрение.
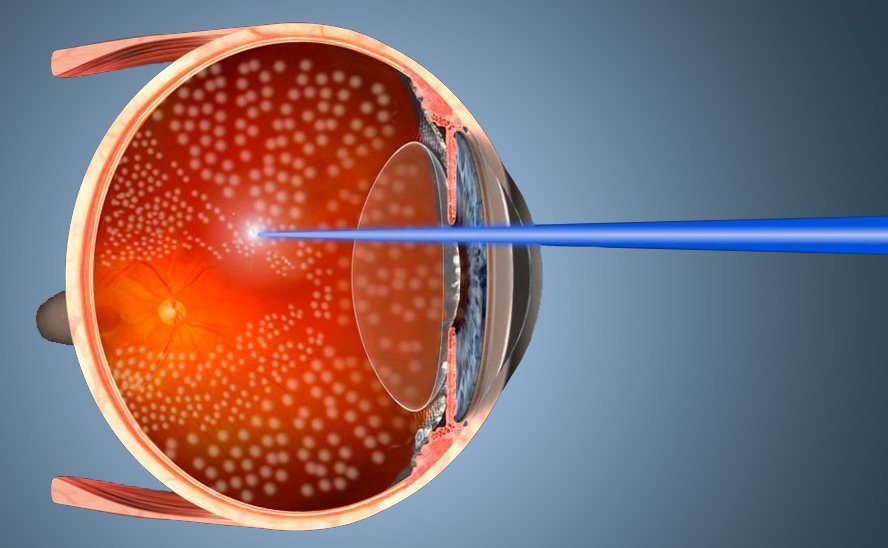
В основе метода периферической профилактической лазерной коагуляции лежит обработка лазером истонченных участков сетчатки. При помощи излучения лазера выполняется так называемое «припаривание» сетчатки в слабых местах, и вокруг разрывов образуются спайки сетчатки с подлежащими тканями.
Основной целью ППЛК является именно профилактика – снижение риска возникновения осложнений, а не улучшение зрения. Каким именно будет зрение после операции, во многом зависит от того, имеются ли сопутствующие заболевания глаз, влияющие на возможность хорошо видеть.
ППЛК улучшает кровоснабжение, увеличивает скорость кровотока, улучшает питание пораженной области сетчатки, препятствует проникновению жидкости под сетчатку и, как следствие, ее отслаиванию.
Данная процедура выполняется за 1 сеанс, без госпитализации и в режиме «одного дня», под местной капельной анестезией. В этот же день пациент возвращается домой, продолжая вести привычный для себя образ жизни.
Показания для проведения ППЛК
Как показывает статистика офтальмохирургов, перед проведением лазерной коррекции зрения около 60% пациентов нуждаются в укреплении сетчатки. Метод ППЛК применяется в медицине уже более 40 лет и в настоящее время офтальмологи не представляют, как можно обойтись без этого уникального способа.
Периферическая дистрофия сетчатки – одна из основных причин отказа беременным женщинам в естественных родах и рекомендации кесарева сечения. При средней и высокой степенях близорукости сетчатка истончается и растягивается. В связи с этим увеличивается риск разрыва и отслоения сетчатки во время родов.
Однако, сейчас эта проблема решается с помощью укрепления сетчатки до родов методом ППЛК. После проведения такой процедуры сетчатка укрепляется, предохраняется ее растяжение и отслоение. Вовремя выполненная процедура ППЛК дает женщинам с проблемной сетчаткой возможность самостоятельного радоразрешения. Врачи рекомендуют проведение периферической профилактической лазерной коагуляции до 35-й недели беременности.
Оценка статьи:
4.6/5 (147 оценок)
Оцените статью
Запись оценки…
Спасибо за оценку
Источник
Лазерная коагуляция сетчатки проводится при разрывах и истончениях сетчатки. Разрывы сетчатки иногда могут проявляться возникновением «вспышек», «молний» перед глазом. Но чаще встречаются так называемые «немые» разрывы, которые пациент никак не ощущает (при этом они могут сопровождаться субклинической отслойкой сетчатки).
Самой опасной формой периферической дистрофии сетчатки являются разрывы сетчатки. Разрывы и истончения сетчатки возникают не только у близоруких людей. Они встречаются у людей среднего и пожилого возраста, у людей с дальнозоркостью, а также у людей с нормальным зрением.
Основной способ профилактики данного заболевания – это своевременная диагностика и лечение разрывов и истончений сетчатой оболочки глаза. Для этого необходимо тщательное обследование глазного дна через широкий зрачок при помощи специальной аппаратуры.
В СМ-клинике при выявлении разрывов и истончений сетчатки проводят лечение — профилактическую лазерную коагуляцию сетчатки или отграничивающую лазерную коагуляцию сетчатки. При помощи специального лазера производится воздействие на сетчатку по краю разрыва, и, таким образом, происходит «склеивание» зоны разрыва (рубцевание) с подлежащими оболочками глаза, что препятствует проникновению жидкости под сетчатку и ее отслаиванию в этом месте.
Лазерная коагуляция проводится амбулаторно, абсолютна безболезненна. Она занимает несколько минут и хорошо переносится даже детьми. Современные лазеры дают возможность лечить не только истончения и разрывы, но и субклинические (т. е. маленькие) и даже плоские ограниченные отслойки сетчатки.
Диабетическая ретинопатия — специфическое осложнение сахарного диабета, лечение которой является одной из приоритетных задач современной мировой медицины. Более чем двадцатипятилетний опыт использования лазеркоагуляции сетчатки показывает, что в настоящее время именно этот метод является наиболее эффективным в лечении диабетической ретинопатии и предупреждении слепоты.
Своевременно и квалифицированно проведенное лечение позволяет сохранить зрение на поздних стадиях диабетической ретинопатии у 60% больных в течение 10-12 лет. Этот показатель может быть и выше, если лечение начать на более ранних стадиях.
В пораженных отделах сетчатой оболочки происходит выработка эндотелиального сосудистого фактора роста, стимулирующего пролиферацию сосудов. Лазеркоагуляция сетчатки глаза направлена на прекращение функционирования и регресс новообразованных сосудов, представляющих основную угрозу развития инвалидизирующих изменений в органе зрения: гемофтальма, тракционной отслойки сетчатки, рубеоза радужки и вторичной глаукомы.
Таким образом, сущность лазерного воздействия сводится к:
- разрушению бессосудистых участков сетчатки, являющихся источником выделения факторов роста новообразованных (неполноценных) сосудов, являющихся источником кровоизлияний в полость глаза и отека сетчатки,
- увеличению прямого поступления в сетчатку кислорода из сосудистой оболочки,
- тепловой коагуляции новообразованных сосудов.
Фокальная лазерная коагуляция сетчатки (ФЛК) заключается в нанесении коагулятов в местах просвечивания флуоресцеина при проведении флуоресцентной ангиографии глазного дна, на участках локализации микроаневризм, мелких кровоизлияний, экссудатов. Фокальная лазерокоагуляция сетчатки глаза применяется для лечения диабетической макулопатии с фокальным или диффузным отеком сетчатки в центральных отделах.
Поражение центральной области сетчатки может наблюдаться при диабетической ретинопатии любой степени тяжести, чаще при пролиферативной, и является частным проявлением диабетической ретинопатии. Несмотря на значительные достижения современной офтальмологии последних лет, диабетический макулярный отек встречается примерно у 25-30% пациентов со стажем сахарного диабета 20 лет и более, являясь главной причиной снижения центрального зрения. Основными признаками, влияющими на состояние зрительных функций и прогноз для зрения, являются отек и ишемия центральных отделов сетчатки. Большое значение также имеет удаление патологических фокусов от центра макулы.
В зависимости от клинической картины выполняется фокальная лазеркоагуляция сетчатки по методу «решетки» при диффузной макулопатии, и фокальная «микрорешетка» в случае фокального или смешанного отека сетчатки макулярной области.
 |  |
| Фокальная «микрорешетка» | Методика «решетки» при диффузной макулопатии (на периферии лазеркоагуляты после ПРЛК) |
Результаты лазерного лечения диабетической макулопатии в большой степени зависят от ее клинических особенностей, стадии макулярного отека и методики лазеркоагуляции сетчатки. Полный регресс макулярного отека сетчатки после лазерного лечения достигается примерно у 63,2% — 86,4% пациентов. Безусловно, лечение ретинопатии с макулярным отеком наиболее эффективно при выполнении лазерокоагуляции сетчатки на ранней стадии, при высоких зрительных функциях и минимальных отложениях твердых экссудатов, сопровождается значительным улучшением и даже полным восстановлением зрительных функций.
Контроль уровня гликемии является краеугольным камнем лечения всех проявлений сахарного диабета, в том числе и диабетического макулярного отека. Компенсация нарушений углеводного, жирового и белкового обменов, нормализация артериального давления необходимы для эффективной борьбы с отечным процессом сетчатки. В этом случае оказывается возможным сохранить высокую остроту зрения в течение многих лет у большинства пациентов.
Панретинальная лазеркоагуляция сетчатки (ПРЛК). Панретинальная лазерокоагуляция сетчатки, как лечение диабетической ретинопатии, была разработана и предложена американскими офтальмологами MeyerSchwickerath и Aiello и заключается в нанесении коагулятов практически по всей площади сетчатки, исключая макулярную область.
Основная цель панретинальной лазеркоагуляции при лечении ретинопатии заключается в разрушении лазером всех зон сетчатки с нарушенным кровоснабжением. Лазерное воздействие на эти участки приводит к тому, что сетчатка прекращает вырабатывать вазопролиферативные вещества, стимулирующие неоваскуляризацию, вызывая регресс уже имеющихся новообразованных сосудов, тем самым приводя к стабилизации пролиферативного процесса. При своевременном выявлении новообразованных сосудов лазерная коагуляция сетчатки позволяет предупредить слепоту в подавляющем большинстве случаев.
Данный метод применяется, в основном, при пролиферативной форме диабетической ретинопатии и при препролиферативной диабетической ретинопатии, характеризующейся наличием обширных участков ишемии сетчатки с тенденцией к дальнейшему прогрессированию.
В зависимости от стадии диабетической ретинопатии, формы макулопатии Ваше лечение может включать в среднем 3-5 этапов по 500 – 800 ожогов за сеанс лечения с интервалом между сеансами 2 – 4 месяца.
Лазерное лечение диабетической ретинопатии в случаях с быстропрогрессирующей формой фиброваскулярной пролиферации при сахарном диабете I типа, при наличии новообразованных сосудов диска зрительного нерва, быстром прогрессировании процесса на другом глазу или при неоваскуляризации переднего отрезка глаза подразумевает более активную, «агрессивную» тактику и максимальные объемы лазерокоагуляции сетчатки. В таких случаях возможно выполнение за первый сеанс не менее 1000 коагулятов, с последующим добавлением еще 1000 коагулятов за второй сеанс, проводимый, как правило, через неделю.
Лечение ретинопатии при сахарном диабете обязательно должно включать последующие осмотры пациентов и при необходимости проведение им дополнительного лазерного лечения. Как правило, первый осмотр после первичного лазерного лечения (панретинальной лазеркоагуляции сетчатки) следует проводить через 1 месяц. В дальнейшем частота осмотров определяется индивидуально, в среднем 1 посещение в 1 — 3 месяца в зависимости от тяжести течения диабетической ретинопатии.
Лазерная коагуляция сетчатки эффективна в 59% — 86% случаев, позволяя добиться стабилизации пролиферативного процесса и сохранить зрение в течение многих лет у большинства пациентов, страдающих сахарным диабетом при условиии адекватной коррекции таких системных факторов, как гипергликемия, гипертония, нефропатия, сердечная недостаточность.
Лазерное лечение направлено на предотвращение дальнейшего снижения остроты зрения! Своевременно проведенная лазеркоагуляция сетчатки глаза позволяет избежать слепоты!
Источник


