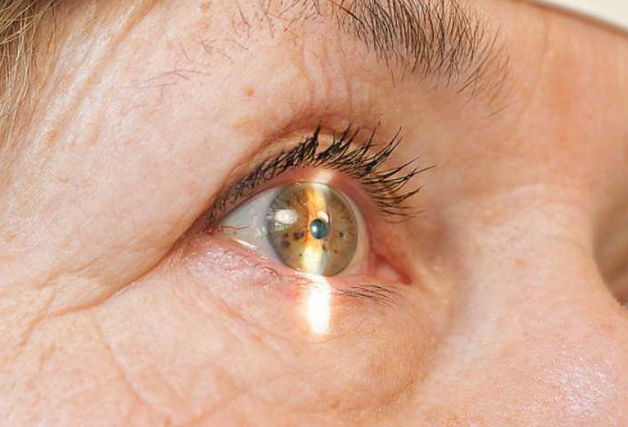
Краевая язва роговицы история болезни
ЗАПОРОЖСКИЙ ГОСУДАРСТВЕННЫЙ
МЕДИЦИНСКИЙ УНИВЕРСИТЕТ.
КАФЕДРА ГЛАЗНЫХ БОЛЕЗНЕЙ.
Зав. кафедрой: д.м.н. проф. А. Ф. Неделька. Преподаватель: к.м.н. асе. Л.Э. Саржевская.
Больной: Кинебас Михаил Михайлович, 1965 г.р.
Клинический диагноз:
Гнойная язва роговицы правого глаза.
Куратор: студент 5 курса, 14 группы мед. факультета Галка М. С.
ЗАПОРОЖЬЕ-2006год.
Паспортная часть.
1.Ф. И. О.- Кинебас Михаил Михайлович.
2.Возраст- 1965 г.р.
З.Пол- мужской
4.Домашний адрес — г. Запорожье. Шевченковский р-н, ул. Овечникова, общ. № 13.
5.Профессия- строитель
б.Дата поступления в клинику- 22.03.2006г 10 час
7-Диагноз при поступлении — Травматический инфицированный кератит правого глаза.
8.Клинический диагноз — Гнойная язва роговицы правого глаза.
Жалобы больного.
При поступлении в стационар и на момент курации больной предъявлял жалобы на значительное снижение зрения, отечность, светобоязнь, слезотечение, покраснение правого, глаза, а также боли жгучего характера в правом глазу.
Анамнез болезни. (Апатпеш тогЫ.)
Считает себя больным в течение месяца, когда на работе на стройке в правый глаз попало инородное тело в виде кусочка кафеля. На следующий день состояние больного ухудшилось, появились слезотечение, светобоязнь, правый глаз покраснел. В связи, с чем больной обратился за медицинской помощью к офтальмологу по месту жительства, по назначению которого амбулаторне капал в правый глаз сульфацил натрия. Однако на фоне проводимого больным лечения состояние с отрицательной динамикой, к выше перечисленным симптомам присоединились боли жгучего характера в правом глазу, а также заметил значительное снижение остроты зрения левого глаза. В связи с выше перечисленными жалобами больной снова обратился за медицинской помощью, госпитализирован в отделение травматологии глаза 3 гор больницы с диагнозом: травматический инфицированный кератит правого глаза.
Анамнез жизни. (Апатпеш гіїае.)
Родился в Запорожской области, первым по счету ребенком в семье. Состояние здоровья родителей на момент рождения ребенка было удовлетворительным. В детские и школьные годы развивался соответственно возрасту, от сверстников не отставал. В школу пошел с семи лет. учился хорошо. После окончания школы приобрел специальность строителя. Трудовую деятельность начал в 21 год по специальности. В настоящее время работает строителем в частной фирме.
Условия быта и питания больного в настоящее время удовлетворительные. Из перенесенных заболеваний в прошлом отмечает детские инфекции — корь, ветряная оспа. Также болел простудными заболеваниями, гриппом, ангиной, бронхитом. Венерические болезни, туберкулез, вирусный гепатит, нервные и душевные болезни отрицает. Травм и операций не было.
Вредные привычки — не курит, алкогольные напитки употребляет редко в небольшом количестве, наркотики не употребляет.
Семейно-половой анамнез: женат, имеет сына, половая способность сохранена.
Аллергические реакции на пищевые, химические, лекарственные вещества отрицает. Семейный анамнез.
Семейные заболевания (сифилис, туберкулез, нервные и душевные болезни, заболевания связанные с конституцией: тучность, подагра, диабет) у родителей и ближайших родственников отрицает. Кроме того, у родителей и ближайших родственников заболеваний глаз не отмечает.
Общее состояние больного.
соттипіз)
Общее состояние больного ближе к удовлетворительному. Положение активное. Сознание ясное. Температура не повышена. Выражение лица спокойное. Телосложение нормостеническое, рост 172см, вес 77 кг. Кожные покровы обычной окраски, умеренной влажности, без патологических изменений. Видимые слизистые обычной окраски. Эластичность кожи и тургор тканей достаточны. Подкожно-жировая клетчатка развита умеренно, распределена равномерно. Отеков нет. Периферические лимфатические узлы не увеличены.
Суставы правильной формы, обычных размеров, безболезненны при пальпации и движениях, кожа над ними не изменена, температура не повышена. Активные и пассивные движения в суставах совершаются в полном объеме.
Система органов дыхания.
При осмотре грудная клетка цилиндрической формы, симметричная, не деформирована. Позвоночник не искривлен. Над- и подключичные ямки сглажены. Лопатки расположены на одном уровне, прилежат к грудной клетке. Дыхательные движения [рудной клетки симметричные. Частота дыхательных движений 17 в минуту. Тип дыхания брюшной.
При пальпации грудная клетка безболезненна, резистентная. Голосовое дрожание в норме. При сравнительной перкуссии легких определяется ясный легочной звук на всем протяжении легочных полей.
Топографическая перкуссия легких.
Высота стояния верхушек- спереди справа на 3,5см выше ключицы, слева на 4,0см выше ключицы; сзади справа и слева на уровне остистого отростка 7 шейного позвонка. Поля Кренига справа~5см, слева-бсм.
Нижние границы легких. | ||
Справа. | Слева. | |
Парастернальная линия | верхний край 6 ребра | верхний край 4 ребра |
Средпеключичная линия | нижний край 6 ребра | нижний край 6 ребра |
Передняя подмышечная линия | нижний край 7 ребра | нижний край 7 ребра |
Средняя подмышечная линия | верхний край 8 ребра | верхний край 8 ребра |
Задняя подмышечная линия | нижний край 8 ребра | нижний край 8 ребра |
Лопаточная линия | верхний край 9 ребра | верхний край 9 ребра |
Околопозвоночная линия | на уровне остистого отростка 1 1 грудного позвонка | |
При аускультации легких выслушивается везикулярное дыхание, хрипов нет. Бронхофония в норме.
Сердечно- сосудистая система.
При осмотре область сердца не изменена, сердечный горб отсутствует. Видимая пульсация сосудов- вен шеи. яремной ямки, набухание яремных вен не определяется. При пальпации верхушечный толчок определяется в 5 межреберье па 2 см кнутри от левой среднеключичной линии, умеренной силы, обычной высоты, не распространенный. Перкуссия сердца.
Границы относительной сердечной тупости. правая- по правому краю грудины в 4 межреберье
левая- на 2,0 см кнутри от левой среднеключичной линии в 5 межреберье верхняя- верхний край 3 ребра по левой окологрудинной линии
Границы абсолютной сердечной тупости. правая- по левому краю грудины в 4 межреберье
левая- на 2.0 см кнутри от левой среднеключичной линии в 5 межреберье верхняя- хрящ 4 ребра
Ширина сосудистого пучка 4 см.
Аускулътация: рнтм сердца правильный, тоны сердца, частота сердечных сокращений 76 ударов в минуту. Пульс частотой 76 ударов в минуту, удовлетворительного наполнения и напряжения, ритмичный. Асимметрия пульса отсутствует. АД на правой плечевой артерии 130/80 мм рт ст. на левой плечевой артерии 125/75 мм. рт. ст.
Органы пищеварения.
Дурной запах изо рта отсутствует. Губы и слизистая оболочка полости рта розовой окраски, умеренной влажности, без патологических изменений. Зубы санированы. Язык влажный, розовый, не обложен, сосочки выражены. Зев и глотка розовой окраски, без налетов. Миндалины не гипертрофированы, не гиперемированы, без налетов. Живот при осмотре округлой формы, выпяченный. Пупок втянут. При поверхностной пальпации живот мягкий, безболезненный, доступен глубокой пальпации. Симптом Щеткина-Блюмберга отрицательный. Расхождений прямых мышц и паховых каналов не наблюдается. Перистальтика желудка и кишечника на глаз не видна. Нижний край печени при пальпации мягко-эластической консистенции, безболезненный, закруглен, у края реберной дуги. Размеры печени по Курлову: 9*8*7 см Селезенка не пальпируется.
Мочевыделителъная система.
При осмотре область поясницы не изменена. Почки при бимануальной пальпации не пальпируются. Симптом доколачивания отрицательный с обеих сторон. Пальпация по ходу мочеточников, надлобковой области безболезненна.
Глазной статус.
ОБ
УІ8ІІ8 ОВ= ]_, ргоесііо Іисіз іпсегіа.
оо
Рефракция субъективно и методом скиаскопии не определялась.
Периметрия, кампиметрия не проводились, в связи со светоощущением с неправильной свстопроекцией.
ОS
к.-еш
Поля зрения на белый цвет.
90м
Объект- белая точка диаметром 3 мм.
500+500+600+900+800+700+550+60°-515° Заключение: поля зрения на белый цвет в пределах нормы.
Цветоощущение:жщс«бїи синий, зеленый цвет офтальмохрдмесТшЬа различает правильно (нормальная трихромаз*ш).
Цветоощущение: красный, синий, зеленый цвет офтальмохромоскайа^Г^различает правильно (нормальная трихромазщ).
Кампиметрия:
Внутриглазное давление пальпаторно:
0В Т(Ы)
по Максакову (при поступлении из истории
болезни).
00=16мм.рт.ст.
Угол передней камеры по Вургафту открыт.
Выстояние гЛазных яблок определяемое с
помощью экзофтальмометра при расстоянии
между краями орешт 102 мм:
на 17 мм
Объем движения глазного яблока в полном объеме: при максимальном отклонении глазных яблок: кнаружи — лимб доходит до наружной спайки век, вверх — роговица заходит на 2 мм под верхнее веко; внутрь — лимб доходит до слезного мясца; вниз — большая часть роговицы доходит до нижнего века.
Наружный осмотр.
Придатки глаза:
Кожа век мягкая, эластичная, легко собирается в складки. отечная. гиперемирована. Параорбитальная клетчатка отечная. Глазная щель сужена (верхнее веко прикрывает область лимба на 3 мм, нижнее веко не доходит до края лимба на 0,5 мм). Рост ресниц по наружному ребру век — правильный. Направление их роста от глазного яблока кнаружи.
Слезные органы: область слезной железы не изменена. Слезостоянис отсутствует. Отмечается слезотечение. Слезные точки четко выражены, зияют и погружены в слезное озеро. Область слезного мешка не изменена. При надавливании на область слезного мешка из слезных точек выделяется прозрачная жидкость.
При фокальном (боковом) освещении конъюнктива век гиперемирована, отечная, сосуды расширены. Конъюнктива переходной складки гиперемирована.
Заключение: слепое пятно в норме.
Внутриглазное давление пальпаторно:
08 Т(Ы)
по Маклакову (при поступлении из истории
болезни).
О8=21мм.рт.ст.
Угол передней камеры по Вургафту открыт. Выстояниеч глазных яблок определяемое с помощью Экзофтальмометра при расстоянии между краямжррбит 102 мм: на 16мм ^
Объем движения глазного яблока в полном объеме: при максимальном отклонении глазных яблок: кнаружи — лимб доходит до наружной спайки век, вверх — роговица заходит на 2 мм иод верхнее веко; внутрь — лимб доходит до слезного мясца; вниз — большая часть роговицы доходит до нижнего века.
Наружный осмотр.
Придатки глаза:
Кожа век мягкая, эластичная, легко собирается в складку, такого же цвета, как и остальные участки кожи лица, глазная щель обычных размеров (верхнее веко прикрывает область лимба на 1.0 мм, нижнее веко не доходит до края лимба на 0.5 мм). Рост ресниц по наружному ребру век — правильный. Направление их роста от глазного яблока кнаружи.
Слезные органы: область слезной железы не изменена. Слезосгояпие и слезотечение отсутствует. Слезные точки четко выражены, зияют и погружены в слезное озеро. Область слезного мешка не изменена. При | надавливании на область слезного мешка і отделяемого из слезных точек нет.
При фокальном (боковом) освещении | слизистая век бледно-розовая, гладкая, блестящая, сквозь нее просвечивают сосуды и выводные протоки мсйбониевых желез, слизистая переходной складки несколько синюшная.
Глазное яблоко:
лазпос яблоко:
положение в орбите правильное. Движение глазного яблока в полном объеме, движения вверх и вниз симметричны. Размеры и форма глазного яблока обычные. Глаз раздражен, резко выраженная смешанная инъекция.
^Роговица: роговая оболочка изъязвлена, полностью инфильтрирована, истончена, «ые-чувывигельна. без блеска. При закапывании 3 % раствором колларгола «докрашивается Чувствительность по Самойлову- Фрею в точках:
6
положение в орбите правильное. Движение глазного яблока в полном объеме, движения вверх и вниз симметричны. Размеры и форма глазного яблока обычные. Глазное | яблоко спокойно.
Роговица: сферичная, зеркальная, прозрачная, гладкая, блестящая.
Чувствительность по Самойлову- Фрею в 13 точках:
Заключение: роговица нечувствительна.
Передняя камера: средней глубины- 3,5 мм, неравномерная, влага мутная. Цилиарное тело при пальпации болезненно. Радужная оболочка глаза: голубого цвета, трабекулы и крипты сглажены, отек стромы. покрыта ~иа — -£ — мм- фибрином. Зрачковая пигментная каемка нечетко выражена на всем протяжении .
Зрачок расположен в центре радужки.
0Л/0.0 подвижный, серого цвета. Диаметр зрачка- 4
мм. Форма зрачка круглая. Прямая и содружественная реакции зрачка на свет вялая. Глубжележащие отделы глазного яблока не афтальмоскогшруются.
Заключение: высоко чувствительная.
! Передняя камера: средней глубины- 3 мм. равномерная, влага прозрачная. Цилиарное тело при пальпации безболезненно. Радужная оболочка глаза: голубого цвета, трабекулы и крипты выражены четко, рисунок кружевной. Зрачковая пигментная каемка четко выражена на всем протяжении. Зрачок расположен в центре радужки, подвижный, серого цвета. Диаметр зрачка- 3 мм. Форма зрачка круглая. Прямая и содружественная реакции зрачка на свет живая. Хрусталик: факосклероз.
Стекловидное тело: прозрачное во всех отделах, расположение фибрилл параллельное. Глазное дно (с преподавателем): С глазного дна определяется розовый рефлекс, оптические среды прозрачны. При офтальмоскопии: диск зрительного нерва бледно-розовый, границы четкие. Сосудистая воронка — физиологическая экскавация расположена в центре диска и составляет 1/3 его диаметра.
Источник
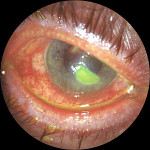
Язва роговицы – это деструктивный процесс в роговой оболочке глаза, сопровождающийся образованием кратерообразного язвенного дефекта. Язва роговицы сопровождается резко выраженным роговичным синдромом, болью и значительным снижением зрения пораженного глаза, помутнением роговой оболочки. Диагностика язвы роговицы основывается на данных осмотра глаза с помощью щелевой лампы, проведения инстилляционной пробы с флюоресцеином, бактериологического и цитологического исследования соскобов с конъюнктивы, ИФА слезной жидкости и сыворотки крови. Принципы лечения язвы роговицы требуют проведения специфической (противовирусной, антибактериальной, противогрибковой, антипаразитарной), метаболической, противовоспалительной, иммуномодулирующей, гипотензивной фармакотерапии. При угрозе перфорации язвы роговицы необходимо проведение кератопластики.
Общие сведения
Роговица глаза имеет пятислойную структуру и включает эпителиальный слой, боуменову оболочку, строму, десцеметову оболочку и нижний слой эндотелия. При повреждении эпителия возникает эрозия роговицы. О язве роговицы говорят в том случае, если разрушение тканей роговицы распространяется глубже боуменовой оболочки. Язвенные поражения роговицы относятся в клинической офтальмологии к числу тяжелых поражений глаза, которые трудно поддаются лечению и часто приводят к значительным нарушениям зрительной функции, вплоть до слепоты.
Исходом язвы роговицы во всех случаях служит формирование рубца роговицы (бельма). Язвенный дефект может локализоваться в любой части роговицы, однако наиболее тяжело протекает поражение центральной зоны: оно сложнее поддается лечению, а рубцевание этой области всегда сопровождается потерей зрения.
Язва роговицы
Причины
Для развития язвы роговицы необходимо сочетание ряда условий: повреждение роговичного эпителия, снижение местной резистентности, колонизация дефекта инфекционными агентами. Язвы роговицы могут иметь инфекционную и неинфекционную этиологию:
- Инфекционные факторы представлены герпесвирусным, бактериальным, грибковым, паразитарным поражением роговицы. С поверхности язвы роговицы в большинстве случаев выделяются стафилококки, диплококки, стрептококки, пневмококки, синегнойная палочка, вирус простого герпеса и ветряной оспы, микобактерии туберкулеза, акантамебы, грибки, хламидии.
- Неинфекционные факторы могут включать аутоиммунный генез, синдром сухого глаза, первичную или вторичную дистрофию роговицы.
Факторы риска
К экзогенным факторам, способствующим развитию язвы роговицы, относятся:
- длительное ношение контактных линз (в т. ч. использование загрязненных растворов и контейнеров для их хранения);
- нерациональная топическая фармакотерапия кортикостероидами, анестетиками, антибиотиками;
- использование загрязненных глазных препаратов и инструментов при проведении лечебных офтальмологических процедур.
- ожоги глаз,
- попадание в глаза инородных тел, фотоофтальмии, механические повреждения глаз,
- ранее проводимые хирургические вмешательства на роговице и др.
Благоприятным фоном для развития язвы роговицы могут являться различные нарушения вспомогательного аппарата глаза: конъюнктивиты, трахома, блефариты, каналикулит и дакриоцистит, трихиаз, выворот или заворот век, поражения глазодвигательного и тройничного черепно-мозговых нервов. Опасность язвы роговицы существует при любых формах кератита (аллергическом, бактериальном, вирусном, мейбомиевом, нейрогенном, нитчатом, хламидийном и др.), а также невоспалительных поражениях роговицы (буллезной кератопатии).
Кроме местных факторов, в патогенезе язвы роговицы важная роль принадлежит общим заболеваниям и нарушениям: сахарному диабету, атопическому дерматиту, аутоиммунным заболеваниям (синдрому Шегрена, ревматоидному артриту, узелковому полиартриту и др.), истощению и авитаминозу, иммуносупрессии.
Классификация
По течению и глубине поражения язвы роговицы классифицируются на острые и хронические, глубокие и поверхностные, непрободные и прободные. По расположению язвенного дефекта различают периферическую (краевую), парацентральную и центральную язву роговицы. В зависимости от тенденции к распространению язвенного дефекта в ширину или в глубину выделяют:
- Ползучую язву роговицы. Распространяется в сторону одного из своих краев, тогда как с другого края дефект эпителизируется; при этом происходит углубление язвы с вовлечением глубоких слоев роговицы и радужки, формированием гипопиона. Обычно развивается на фоне инфицирования микротравм роговицы пневмококком, диплобациллой, синегнойной палочкой.
- Разъедающую язву роговицы. Этиология неизвестна; патология характеризуется образованием нескольких периферических язв, которые затем сливаются в единый полулунный дефект с последующим рубцеванием.
В числе основных, наиболее часто встречающихся клинических форм выделяют язвы роговицы:
- инфекционные (герпесвирусную, бактериальную, грибковую, паразитарную, краевую инфекционно-аллергическую, трахоматозную)
- неинфекционные, ассоциированные с весенним конъюнктивитом, системными иммунными заболеваниями, синдромом сухого глаза, первичной дистрофией роговицы, рецидивирующей эрозией роговицы.
Симптомы язвы роговицы
Язва роговицы, как правило, имеет одностороннюю локализацию. Наиболее ранним признаком, сигнализирующим об опасности развития язвы роговицы, является боль в глазу, которая возникает еще на стадии эрозии и усиливается по мере прогрессирования изъязвления. Одновременно развивается выраженный роговичный синдром, сопровождающийся обильным слезотечением, фотофобией, отеком век и блефароспазмом, смешанной инъекцией сосудов глаза.
При расположении язвы роговицы в центральной зоне отмечается значительное снижение зрения, обусловленное помутнением роговицы и последующим рубцеванием дефекта. Рубец на роговице, как исход язвенного процесса, может быть выражен в различной степени — от нежного рубчика до грубого бельма.
Клиника ползучей язвы роговицы характеризуется сильными болями режущего характера, слезотечением, гноетечением из глаза, блефароспазмом, хемозом, смешанной инъекцией глазного яблока. На роговице определяется инфильтрат желтовато-серого цвета, который, распадаясь, образует кратерообразную язву с регрессирующим и прогрессирующим краями. За счет прогрессирующего края язва быстро «расползается» по роговице в ширину и вглубь. При вовлечении внутриглазных структур возможно присоединение ирита, иридоциклита, панувеита, эндофтальмита, панофтальмита.
При туберкулезной язве роговицы в организме всегда имеется первичный очаг туберкулезной инфекции (легочный туберкулез, генитальный туберкулез, туберкулез почек). В этом случае на роговице обнаруживаются инфильтраты с фликтенозными ободками, которые в дальнейшем прогрессируют в округлые язвы. Течение туберкулезной язвы роговицы длительное, рецидивирующее, сопровождающееся образованием грубых роговичных рубцов.
Герпетические язвы образуются на месте древовидных инфильтратов роговицы и имеют неправильную, разветвленную форму. Изъязвление роговицы, обусловленное недостаточностью витамина А (кератомаляция), развивается на фоне молочно-белого помутнения роговицы и не сопровождается болевыми ощущениями. Характерно образование сухих ксеротических бляшек на конъюнктиве. При гиповитаминозе В2 развиваются дистрофия эпителия, неоваскуляризация роговицы, язвенные дефекты.
Осложнения
При своевременно предпринятых лечебных мерах удается добиться регресса язвы роговицы: очищения ее поверхности, организации краев, заполнения дефекта фибринозной тканью с последующим образованием рубцового помутнения — бельма.
Стремительное прогрессирование язвы роговицы может приводить к углублению дефекта, формированию десцеметоцеле (грыжеподобного выпячивания десцеметовой мембраны), перфорации роговицы с ущемлением радужной оболочки в образовавшемся отверстии. Рубцевание прободной язвы роговицы сопровождается образованием передних синехий и гониосинехий, которые препятствуют оттоку ВГЖ. Со временем это может привести к развитию вторичной глаукомы и атрофии зрительного нерва.
В том случае, если перфорационное отверстие в роговице не тампонируется радужкой, гнойная инфекция беспрепятственно проникает в стекловидное тело, приводя к возникновению эндофтальмита или панофтальмита. В самых неблагоприятных случаях возможно развитие флегмоны глазницы, тромбоза пещеристой пазухи, абсцесса мозга, менингита, сепсиса.
Диагностика
Для обнаружения язвы роговицы прибегают к инструментальной диагностике, проведению специальных офтальмологических проб и лабораторных анализов. Основные методы:
- Осмотр глаза. Первичный осмотр выполняется с помощью щелевой лампы (биомикроскопии). Реакцию глубоких структур глаза и их вовлеченность в воспалительный процесс оценивают с помощью диафаноскопии, гониоскопии, офтальмоскопии, УЗИ глаза.
- Исследование функции слезного аппарата. При проведении флюоресцеиновой инстилляционной признаком наличия язвы роговицы служит окрашивание дефекта ярко-зеленым цветом. В этом случае осмотр позволяет выявить даже незначительные язвы роговицы, оценить количество, обширность и глубину повреждений роговицы.При необходимости производится цветная слезно-носовая проба, проба Норна, тест Ширмера.
- Лабораторные исследования. Для идентификации этиологических факторов, вызвавших язву роговицы, необходимо цитологическое и бактериологическое исследование мазка с конъюнктивы, определение иммуноглобулинов в сыворотке крови и слезной жидкости, микроскопия соскоба с поверхности и краев язвы роговицы.
Лечение язвы роговицы
При язве роговицы необходимо оказание специализированной стационарной помощи под контролем офтальмолога. Лечение включает топическую терапию, системную лекарственную терапию, физиопроцедуры, при необходимости — хирургические методы.
- Офтальмологические манипуляции. С целью недопущения углубления и расширения язвы роговицы производится туширование дефекта спиртовым раствором бриллиантовой зелени или йодной настойкой, диатермо- или лазеркоагуляция язвенной поверхности. При язве роговицы, обусловленной дакриоциститом, необходимо срочное промывание слезно-носового канала или выполнение экстренной дакриоцисториностомии для устранения гнойного очага в непосредственной близости к роговице.
- Медикаментозная терапия. В зависимости от этиологии язвы роговицы назначается специфическая (антибактериальная, противовирусная, антипаразитарная, противогрибковая) терапия. Патогенетическая терапия язвы роговицы включает назначение мидриатиков, метаболических, противовоспалительных, антиаллергических, иммуномодулирующих, гипотензивных препаратов. Лекарственные препараты вводят местно — в виде инстилляций, мазевых аппликаций, субконъюнктивальных, парабульбарных инъекций, а также системно — внутримышечно и внутривенно.
- Физиотерапия. По мере очищения язвы роговицы для стимуляции репаративных процессов и предотвращения формирования грубого рубца назначается рассасывающая физиотерапия: магнитотерапия, электрофорез, ультрафонофорез.
- Хирургическое лечение. При угрозе прободения язвы роговицы показано проведение сквозной или послойной кератопластики. После заживления язвы может потребоваться эксимерлазерное удаление поверхностных рубцов роговицы.
Прогноз и профилактика
Так как в исходе язвы роговицы всегда образуется стойкое помутнение (бельмо), перспектива для зрительной функции неблагоприятна. При отсутствии осложнений, после стихания воспаления, может потребоваться проведение оптической кератопластики с целью восстановления зрения. При панофтальмите и флегмоне глазнице высока опасность потери органа зрения. Грибковые, герпетические и другие язвы роговицы трудно поддаются излечению и имеют рецидивирующее течение.
В целях профилактики язвы роговицы необходимо избегать микротравм глаза, соблюдать необходимые правила при использовании и хранении контактных линз, проводить превентивную антибактериальную терапию при угрозе инфицирования роговицы, проводить лечение общих и глазных заболеваний на ранних стадиях.
Источник