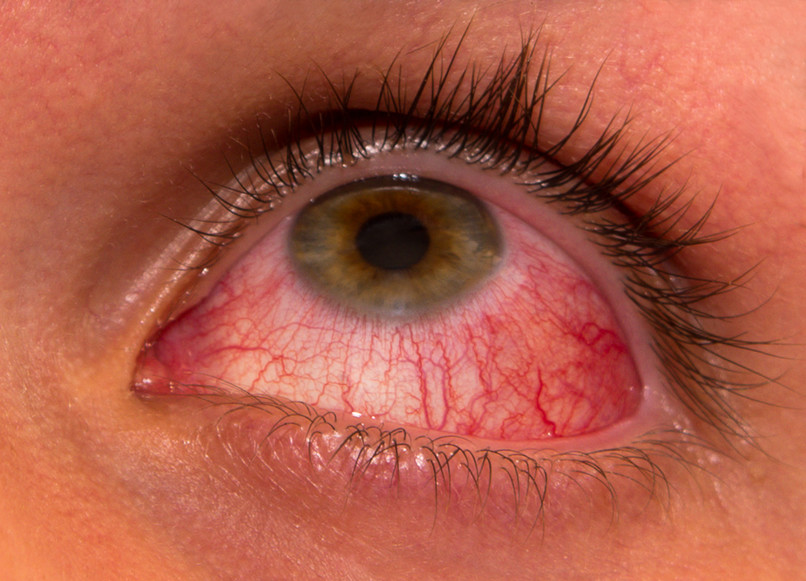
Конъюнктивит у детей глисты
Чилингарян Л.Б., Майчук Д.Ю., Пронкин И.А., Григорян А.Р.
По данным ВОЗ, ежегодно регистрируется около миллиарда случаев диагностики глистной инвазии. В нашей стране наибольшее распространение имеют нематодозы — паразитарные заболевания, вызванные круглыми червями (нематодами). Самыми известными представителями этой группы гельминтов являются аскариды (Ascaris lumbricoides), острицы (Enterobius vermicularis) и власоглавы (Trichocephalus trichiurus) [1, 5].
Гельминты оказывают выраженное негативное влияние не только на состояние отдельных органов и тканей, но и на весь организм в целом. Так, они вызывают механическое повреждение тканей, способствуют проникновению в организм инфекции и развитию воспалительного процесса, а также могут индуцировать канцерогенез, появление общей интоксикации и сенсибилизации организма с последующим формированием аллергических реакций. При этом изменения со стороны иммунной системы организма являются наиболее значимыми, поскольку гельминты активно вмешиваются в ее функционирование [3]. В остром периоде гельминтной инвазии ведущим патогенетическим фактором является сенсибилизация организма и его готовность к аллергическим реакциям при повторном поступлении антигенов гельминта, что характерно для всех гельминтозов, поэтому их относят к заболеваниям с обязательным аллергическим компонентом. В ответ на поступление аллергенов происходит выработка антител (в основном Ig E и в меньшей степени Ig A). Антитела класса Ig E при гельминтозах играют двоякую роль. Во-первых, они фиксируются на тучных клетках и базофилах крови, способствуя их дегрануляции при повторном воздействии антигенов паразита. Во-вторых, антитела этого класса обеспечивают фиксацию эозинофилов и тромбоцитов на гельминтах. Подобная фиксация наблюдается в тех случаях, когда гельминты по различным причинам не способны оказывать выраженное иммунодепрессивное воздействие на хозяина [7, 8]. Глистные инвазии могут быть причиной впервые возникшей аллергии, особенно если она появилась в летне-осенний период. На фоне нематодозов усиливается атопический дерматит и ухудшается течение других аллергических заболеваний (в том числе бронхиальной астмы, поллинозов). Аллергические реакции при гельминтозах протекают торпидно и почти резистентны к традиционной противоаллергической терапии. Также у детей, зараженных глистами, чаще отмечается ложный вираж туберкулиновых проб (реакция Манту) [5, 6].
Поражения глаз при глистной инфекции проявляются в виде конъюнктивитов, блефаритов, кератитов, отека век, иридоциклитов, носящих токсико-аллергический характер [4, 6]. Блефариты при глистной инвазии при отсутствии настойчивости в лечении приводят к постепенному ухудшению состояния глаз, в тяжелых случаях — к поражению роговицы и нарушению зрения [6].
Поражение роговицы при гельминтозах включает несколько стадий. Первая стадия проявляется светобоязнью, зудом, слезотечением. Вторая стадия характеризуется появлением лимбита, при котором конъюнктива в области лимба приподнимается в виде красного вала, что приводит к инфильтрации роговицы. Конъюнктивально-роговичный синдром сопровождается острой глазной болью [2]. Дифференциальную диагностику токсико-аллергических кератитов следует проводить с кератитами бактериальной, грибковой и вирусной этиологии. Выявить глистные инвазии достаточно сложно. Трудности диагностики гельминтов связаны с особенностями их жизненного цикла. У всех нематод имеется личиночная фаза от 1 до 6 мес., когда еще не производится откладка яиц, поэтому в ходе лабораторной диагностики они не обнаруживаются [5, 9]. В остром периоде основу лечения составляют десенсибилизация и дезинтоксикация. Основные противогельминтные препараты — альбендазол, мебендазол, карбендацим, пирантел [1, 5]. Одновременно проводится терапия глазной патологии.
Цель
Оценка эффективности противоглистной терапии в комплексном лечении рецидивирующего токсико-аллергического кератита у детей.
Материал и методы
В клинику МНТК «Микрохирургия глаза» поступил пациент С., 7 лет, с диагнозом: OD — острый герпетический кератит. Острота зрения правого глаза составила 0,08, не корригировалась. Острота зрения левого глаза составила 1,0. В анамнезе — периодические боли в животе, неустойчивый стул. Рецидивы кератита отмечались несколько раз в год в течение 3-х лет. Пациент лечился по месту жительства противобактериальными, противовоспалительными, репаративными, противогерпетическими препаратами, однако без выраженной положительной динамики.
Пациент также в течение 4-х лет состоял на учёте в туберкулёзном диспансере в связи с положительной реакцией Манту, диаметр папулы составлял 11 мм.
Объективно отмечалась гиперемия, отёчность век, округлый инфильтрат роговицы диаметром 2 мм в поверхностных слоях стромы с неоваскуляризацией (рис. 1).
Дифференциальную диагностику проводили между кератитами герпесной, бактериальной, грибковой и токсико-аллергической этиологии.
Пациенту были назначены дополнительные исследования. Бактериальный посев с конъюнктивы не выявил присутствия бактериальной микрофлоры и грибов. Анализ крови на Herpes virus выявил Ig G в количестве 1:800, что свидетельствует о хронизации воспалительного процесса, титры Ig M и Ig А были отрицательные. Также было выявлено высокое содержание Ig Е в крови — 150 МЕ/мл.
Анализируя данные лабораторных исследований (низкий титр Ig G Herpes virus и отрицательные титры Ig A и Ig E, отсутствие бактериальной и грибковой микрофлоры), а также тот факт, что пациент уже получал противогерпетическую и противобактериальную терапию совместно с противовоспалительными и репаративными препаратами без выраженного терапевтического эффекта, мы предположили, что причиной кератита может быть токсико-аллергическая реакция на наличие хронической инфекции в организме.
Учитывая наличие в анамнезе диспепсических расстройств, мы предположили, что, возможно, в данном случае поражения глаз обусловлено наличием хронического очага инфекции в кишечнике.
В связи с этим ребенок был направлен на консультацию гастроэнтеролога, в результате чего было выявлено наличие дисбактериоза и положительный анализ на глистную инвазию.
Таким образом, анализируя полученные данные, можно предположить, что в данном случае глистная инвазия является хроническим очагом инфекции в организме и приводит к сенсибилизации организма, о чем свидетельствуют высокие титры Ig Е в крови. Ig G обеспечивают вторичный иммунный ответ, и их титры повышаются при хронизации воспалительного процесса. Выявленная глистная инвазия также могла быть причиной положительной реакции Манту при условии отсутствия данных за туберкулез.
Наличие у ребенка глистной инфекции привело к поражению глаз, проявившемся в виде упорного блефарита и рецидивирующего токсико-аллергического кератита.
Совместно с гастроэнтерологом нами была разработана схема терапии, включающая в себя противоглистную терапию, лечение блефарита и кератита.
Соответственно, наши терапевтические меры включали противоаллергическую и противовоспалительную терапии, без лечения специфической офтальмоинфекции. Использование антибактериальных препаратов было обусловлено только профилактическими мерами для предупреждения вторичного инфицирования.
Системная терапия включала в себя таблетки Пирантел 500 мг, Линекс — 3 раза в день в течение месяца, капли Фенистил по 10 капель 3 раза в день в течение 14 дней.
Для лечения блефарита нами были назначены массаж век и влажные компрессы — 2 раза в неделю в течение 1 месяца, мазь декса-гентамицин на веки 3 раза в день на 7 дней, затем 2 раза в день на 7 дней.
Лечение кератита включало в себя следующую терапию: антибактериальную — Тобрамицин (Тобрекс) — 4 раза в день на 7 дней, противоаллергическую — Олопатадина гидрохлорид (Опатанол) — 2 раза в день на 1 мес. Противовоспалительная терапия — НПВС Индометацин (Индоколлир) — 3 раза в день на 7 дней.
Результаты
Осмотр ребенка через 2 недели после назначенной терапии выявил положительную динамику. Наблюдалось исчезновение явлений блефарита, уменьшение инфильтрата и неоваскуляризации (рис. 2).
Осмотр через 1 мес. после начала терапии продемонстрировал значительное уменьшение очага инфильтрации, четкость его границ и отсутствие неоваскуляризации (рис. 3). Острота зрения правого глаза повысилась с 0,08 до 0,4.
Через 1 мес. при проведении исследования на гельминты отметилось отсутствие глистной инвазии.
Заключение
Глистная инвазия — одна из главных причин аллергии, что связано с токсическими и аллергическими свойствами продуктов обмена гельминтов, приводящих к сенсибилизации организма.
Глазные проявления при глистной инвазии весьма разнообразны — от конъюнктивитов до иридоциклитов и невритов. Наличие у ребенка поражения глаз, резистентного к традиционной терапии, может свидетельствовать о наличии у него глистной инфекции. В случае подтверждения данного диагноза необходимо проведение комбинированной противоглистной терапии и терапии глазной патологии.
С другой стороны, при наличии у детей блефароконъюнктивита, кератита, язвы роговицы в хронической стадии необходимо обязательное исследование на глистную инвазию и дисбактериоз кишечника.
Источник
Аллергические заболевания занимают одно из ведущих мест среди патологии детского возраста. Проявления их очень разнообразны.
В офтальмологическом исследовании наблюдалось 444 ребенка с диагнозом аллергический конъюнктивит. Среди этих пациентов было выделено 298 детей с папиллярным конъюнктивитом, при котором нет характерных для аллергического конъюнктивита отека век и конъюнктивы, жалоб на зуд, слезотечение.
Дети не отмечают снижения остроты зрения и не связывают данное состояние с нарушением диеты или контактом со знакомым аллергеном. Пациенты жаловались на головные боли, дискомфорт и рези в глазах, нередко наблюдалось учащенное моргание, навязчивые движения головой, плечами. При обследовании выявлены нормальная острота зрения, гиперемия конъюнктивы (иногда нормальная окраска), отсутствие выделений и слезотечения.
Во всех случаях наблюдалась гипертрофия сосочков конъюнктивы, вплоть до круглых фолликулов. Эти изменения, в отличие от «весеннего катара», отмечались в нижнем своде конъюнктивы, не напоминали «булыжную мостовую». Среды и глазное дно при этом оставались без патологических изменений.
Было обращено внимание на то, что пациенты с папиллярным конъюнктивитом предъявляли жалобы на периодические боли в области пупка, диспептические явления и другие признаки дискинезии желчевыводящих путей. Поэтому всем пациентам в данной группе проводилось комплексное обследование, включающее: общий анализ крови, исследование кала на яйца глистов и цисты лямблий (трехкратное), пробу Швахмана, ИФА на выявление антител к антигенам лямблий и редких гельминтов, УЗИ ЖКТ, ФГС с микроскопией содержимого ДПК (по показаниям).
У 179 детей (60,1 %) из 298 в возрасте от 3 до 14 лет диагностированы гельминтоз и инвазия простейшими. Среди данной группы превалировал лямблиоз (107 случая, 59,7%). Токсокароз выявлен в 6 случаях (3,4%), лямблиоз с энтеробиозом в 51 случае (28,5%), токсокароз в 6 случаях (3,4%), у 15 пациентов лямблиоз сочетался с аскаридозом (8.4%),.
Лечение проводилось комплексно при участии офтальмолога, гастроэнтеролога педиатра. Длительность курса лечения колебалась от 2 недель до 1 месяца. В офтальмологическом кабинете назначались инстилляции противоаллергических препаратов в конъюнктивальный мешок, антигистаминные препараты, диета.
Гастроэнтерологом назначалась специфическая противоглистная терапия.
Улучшение состояния конъюнктивы отмечалось уже после 10-14 дней комплексного лечения. Полностью исчезали жалобы на дискомфорт в глазах, улучшались самочувствие и аппетит. Гипертрофия сосочков конъюнктивы нижнего свода сохранялась в течение 1-2 месяцев.
По результатам наблюдения сделан вывод, что глистная инвазия может быть одним из этиологических факторов папиллярного конъюнктивита. При этом лямблиоз занимает первое место среди гельминтозов и может рассматриваться как аллергизирующий фактор при конъюнктивите.
Учитывая вышеизложенное, целесообразно при осмотре кожных покровов и слизистых оболочек у детей на приеме у педиатра и при профосмотре в детских коллективах уделять внимание состоянию конъюнктивы нижнего свода. При обнаружении явлений папиллярного конъюнктивита следует более тщательно обследовать ребенка на лямблиоз. Считаем, что это может способствовать профилактике аллергозов у детей.
Ключевые слова: папиллярный конъюнктивит, глистная инвазия, дети.
Источник
Большинство родителей сталкиваются с развитием конъюнктивита у ребенка, поэтому важно знать первые симптомы заболевания и меры, которые необходимо незамедлительно предпринять. Детский конъюнктивит хорошо поддается лечению в домашней среде, если терапию начать вовремя и получить рекомендации врача. Узнаем, как бороться с заболеванием дома.
Воспаление глаз у детей способно возникнуть в любом возрасте. Страдать конъюнктивитом могут даже только появившиеся на свет малыши. Пик заболевания приходится на возраст от двух до семи лет. Причин патологии множество, от аллергии до вирусов. Правильно установить агент, вызвавший заболевание, крайне важно. От этого зависит выбор схемы лечения ребенка.
Основные причины конъюнктивита у детей
Одной из главных причин конъюнктивита является несоблюдение личной гигиены. У детей это происходит достаточно часто. В конъюнктиву (оболочку, покрывающую глаза снаружи) попадают патогенные микроорганизмы (вирусы, бактерии, грибки), которые вызывают воспаление.
Болезнь может развиться на фоне ОРВИ, общего ослабления организма ввиду снижения иммунитета, травмирования органов зрения или попадания в них инородного тела. К наиболее частым причинам конъюнктивита относятся:
- Бактерии. Заболевание вызывают хламидии, стрептококки, пневмококки, гемофильная палочка, стафилококки. Конъюнктивит, вызванный бактериями, является заразным. Поэтому больше остальных ему подвержены малыши, посещающие детский сад и школу. Бактериальная инфекция протекает тяжело и требует длительного лечения. В ряде случаев назначаются антибиотики. Заболевание может растянуться на две недели.
- Вирусы. Наиболее часто причиной конъюнктивита становятся адено- и энтеровирусы. Иногда вирусный конъюнктивит становится следствием других заболеваний: ветрянка, краснуха, ОРВИ, фарингит, тонзиллит, грипп. Заболевание также является заразным и передается воздушно-капельным и бытовым путями. Длительность болезни составлять 5-7 дней.
- Аллергия. Причиной болезни может стать какой-либо аллерген. Это может быть пыль, химические вещества в составе моющих и чистящих средств, пыльца растений, продукты, лекарства и другие. Может проявляться в определенные сезоны или постоянно.
- Травмы. Малыши и дети младшего возраста, как и школьники, очень подвижны. Во время активных игр они могут травмировать глаза. Результатом повреждения слизистой оболочки иногда становится конъюнктивит. Травмировать тонкую оболочку конъюнктивы может даже маленькая песчинка, попавшая в глаз. Ребенок, чувствуя инородное тело, начинает тереть глаза, вызывая тем самым еще большее раздражение.
Обычно заболевание проявляется сначала на одном глазу, а затем поражает и второй. Исключением является конъюнктивит, вызванный аллергией. В этом случае патология проявляется сразу на обоих глазах.
Симптомы конъюнктивита у детей
У разного типа конъюнктивита иногда совпадают симптомы. Общим признаком заболевания является краснота и воспаление век.
К другим симптомам болезни относятся:
- Обильное слезотечение. Без причины у ребенка все время текут слезы. Слезотечение становится сильнее при ярком свете.
- Густые выделения. Слизь густой консистенции говорит о том, что конъюнктивит имеет бактериальную природу. Как правило, она желтоватого цвета. Бывает, что подобного рода выделения случаются при вирусном конъюнктивите. Если конъюнктивит вызван аллергией, гнойные выделения отсутствуют.
- Зуд и раздражение. Такие признаки характерны для аллергического конъюнктивита.
- Ухудшение общего самочувствия. Болезнь иногда сопровождается повышением температуры, насморком и заложенностью горла и носа, повышенной утомляемостью, сонливостью.
В ряде случаев к основным симптомам добавляются резь в глазах и боязнь света.
Ввиду схожести признаков определить этимологию детского конъюнктивита достаточно сложно. Сделать это может только специалист. Поэтому при первых признаках болезни необходимо записаться к врачу. Как вылечить конъюнктивит, рассмотрим ниже.
Лечение конъюнктивита у детей в домашних условиях
Офтальмологические заболевания редко требует госпитализации. Поместить ребенка в больницу могут, только если болезнь сильно запущена или, когда речь идет о здоровье совсем маленького пациента, за которым нужен постоянный надзор специалиста. В остальных случаях офтальмолог назначает домашнее лечение. Как лечить конъюнктивит у детей в домашних условиях, врач подробно расскажет на приеме.
Промывание глаз при конъюнктивите
Лечить конъюнктивит у детей в домашних условиях надо начинать с промываний. С этой целью используются аптечные препараты, обладающие обеззараживающими свойствами. В их числе «Фурацилин», «Мирамистин», «Альбуцид». Подойдут борная кислота и слабый раствор марганца.
Приготовить настой можно самостоятельно. Для этого понадобятся высушенные травы. Обычно применяют ромашку. Ее цветки отличаются успокаивающим и противовоспалительным свойствами. Для приготовления средства одна столовая ложка цветков аптечной ромашки заливается стаканом кипятка и настаивается 15-20 минут. Таким же способом домашние настои делаются из шалфея, василька, календулы.
Если под рукой нет аптечных трав, используются черный и зеленый чай. Заварка смешивается в равных пропорциях. Настой не должен получиться крепким. Это правило распространяется и на другие отвары, которые готовятся в домашних условиях. Рецепты могут содержать разное количество ингредиентов, поэтому необходимо внимательно контролировать консистенцию настоя.
Приготовленные растворы процеживают, чтобы частички трав не попали в глаза ребенку.
Поможет бороться с конъюнктивитом в домашних условиях алоэ. Используют сок растения, разведенный кипяченой водой в пропорциях один к десяти. Сок алоэ можно использовать и в качестве капель для глаз. Тогда его нужно разбавить водой в соотношении один к одному.
Во время промывания следует придерживаться нескольких простых правил:
- перед промыванием тщательно моются руки с мылом, а ногти коротко подстригаются;
- лучше промывать глаза жидкостью комнатной температуры;
- промываются оба глаза и в тех случаях, когда симптомы болезни проявляются только на одном;

- для каждого глаза используются разные ватные диски;
- движения производятся от внешнего угла глаза по направлению к переносице;
- оставшуюся на глазах жидкость убирают с помощью чистой сухой салфетки.
Во время промывания с глаз удаляются все засохшие корочки, если есть гнойные выделения. Если причиной воспаления глаз стала аллергия, то промывания не назначаются.
Лечение в домашних условиях каплями и мазями
Чтобы лечить конъюнктивит в домашних условиях медикаментами, следует получить назначение врача. Офтальмолог выпишет необходимые препараты, после чего лечение детей проходит дома.
Прежде чем приступить к процедурам, нужно знать, чем лечить детский конъюнктивит. Специальных детских лекарств не существует. Лечение конъюнктивита проводится лекарствами для взрослых. Поэтому крайне важна дозировка препарата, определяет врач. Медикаменты назначаются в соответствии с видом патологии.

При лечении конъюнктивита, вызванного вирусами, применяются препараты, уничтожающие микроорганизмы. Наиболее часто применяются:
«Офтальмоферон». Является мощным противовирусным средством. Лекарство снимает зуд, покраснение и обезболивает.
«Актипол». Глазные капли ускоряют процесс заживления. Парааминобензойная кислота в составе препарата стимулирует синтез собственного интерферона — белков, выделяемых клетками организма в ответ на заражение вирусом. В зависимости от тяжести заболевания закапывается от трех до восьми раз в сутки.
«Офтан Иду». Противовирусный препарат, разрушающий клетки вируса. Схема применения препарата имеет свои особенности. Закапывается каждый час днем и каждые два часа ночью. Через время капли используются через час днем и через три часа ночью.
Вылечить бактериальный конъюнктивит у детей в домашних условиях помогут следующие препараты:
- «Альбуцид». Недорогое и эффективное средство, используется при гнойном конъюнктивите. Капли выпускаются в разной концентрации — 20% и 30%, благодаря этому могут применяться в лечении детей. Можгут вызвать побочные эффекты — зуд и жжение, которые обычно быстро проходят.
- «Тобрекс». Препарат эффективен при лечении заболевания, вызванного стафилококками, кишечной и синегнойной полочками и другими вредными микроорганизмам. Используется в лечении новорожденных и грудничков.
- «Флоксал». Средство имеет широкий спектр противомикробного действия.
- Положительный эффект достигается в скором времени. Применяется для лечения детей разных возрастов.
- «Левомицетин». Обладает активным антибактериальным эффектом. Не применяются в терапии малышей до двух лет.
Если у ребенка аллергический конъюнктивит, терапия включает в себя прием местных лекарственных и антигистаминных препаратов. Приведем примеры таких лекарств:
«Аллергодил». Результативное средство с длительным эффектом — до 12 часов. Закапываются утром и вечером по одной капле в каждый глаз. При обострении количество приемов может быть увеличено до четырех. Используется в лечении детей старше четырех лет.
«Лекролин». Эффективные противоаллергические капли. Быстро уменьшают проявление аллергии, снижают зуд и отечность. Имеют ограничение по возрасту — до четырех лет.
«Опатанол». Имеет длительное противоаллергическое действие, можно ограничиться приемом дважды в день. Препарат выписывают детям старше трех лет.
«Сперсаллерг». Комбинация активных компонентов в этих каплях эффективно устраняет симптомы аллергии, уменьшает отечность и слезотечение. Не назначается в раннем детском возрасте.
Добавим, что у ребенка начинается лечение аллергического конъюнктивита с устранения аллергена, вызвавшего заболевание. Если этого не сделать, терапия будет напрасной. Существуют и другие препараты для лечения конъюнктивита у ребенка. Однако применяются они только по назначению врача. Перечисленные медикаменты также могут использоваться в лечении конъюнктивита у детей в домашних условиях, если их прописал офтальмолог.
При лечении конъюнктивита у детей также эффективно применяются мази. Как и в случаях с другими медикаментами, мази используются в соответствии с видом заболевания.
При вирусном конъюнктивите часто назначаются:
- «Оксолиновая мазь». Одно из самых эффективных средств от вирусных патологий. Препарат часто используется в лечении детей, поскольку не имеет побочных эффектов.
- «Солкосерил». Мазь ускоряет регенерирующие процессы. В ее состав входит диализ крови телят. Показывает высокий результат в борьбе с вирусами.
- «Ацикловир». Эффективная противовирусная мазь. Действующие компоненты препарата влияют непосредственно на ДНК вируса, в результате чего размножение вируса прекращается.
- «Бонафтон». Мазь применяется при конъюнктивите, вызванном вирусом герпеса, а также при острых формах заболевания слизистой.
В лечении бактериального конъюнктивита применяются иные, антибактериальные мази. Наиболее эффективными из них являются:
«Тетрациклин». У мази низкая абсорбция, благодаря чему у нее высокий терапевтический эффект. В ее состав также входит антибиотик широкого спектра действия. Однако ее нельзя использовать в лечении детей до восьми лет.
«Эритромицин». Легкий антибиотик из токсинов. Применяется в лечении даже грудничков. Борется с такими возбудителями, как гонококки, сальмонеллы, микробактерии, грибы.
«Флоксал». Мазь имеет широкий спектр действия и высокую эффективность. Борется с многими инфекционными заболеваниями.
Наносить мази нужно определенным образом. Для нанесения препарата можно использовать специальную палочку, обычно она идет в комплекте с мазью. Чтобы средство действовало эффективно, нужно действовать в следующем порядке:
- вымыть руки с мылом;
- сделать промывание глаз;
- осторожно оттянуть нижнее веко и заложить за него мазь;
- закрытые глаза помассировать кончиками пальцев, чтобы средство хорошо распределилось.

Сразу после попадания мази на слизистую оболочку возможно ощущение дискомфорта, помутнение взгляда и слезотечение.
У детей правильное лечение достаточно быстро дает положительный результат. Как эффективно лечить конъюнктивит у детей в домашних условиях подробно расскажет врач. Поэтому первым шагом на пути к выздоровлению должно стать посещение специалиста.
Профилактика детского конъюнктивита
Широко известно, что конъюнктивит часто возникает из-за несоблюдения личной гигиены. Поэтому основные рекомендации специалистов сводятся к набору простых правил, касающихся гигиены ребенка, что важно для профилактики любого заболевания.
Правила личной гигиены:
- запрещается трогать лицо немытыми руками;
- часто мыть мылом руки, особенно после посещения улицы;
- пользоваться только личными предметами гигиены;
- делать уборку в доме и открывать окна для проветривания;
- укреплять иммунитет ребенка.

В последнем помогут занятия спортом, регулярные прогулки на улице, разнообразный рацион питания с включением в него молочных продуктов, овощей и фруктов. Добавим к общим правилам, что в период активного распространения простуды лучше не посещать места массового скопления людей.
Конъюнктивит требует незамедлительного лечения. Осложнение заболевания дает серьезные последствия, возможно даже ухудшение зрения. Как вылечить конъюнктивит у детей, подробно расскажет офтальмолог на приеме. Заболевание гораздо легче вылечить на ранних стадиях. Несмотря на то, что терапия проводится дома, прием любых средств оговаривается со специалистом. Нельзя начинать лечение до консультации с врачом.
Источник