Конъюнктивит моракса аксенфельда лечение
Загрузка…
Этот вид конъюнктивита занимает одно из первых мест среди инфекций конъюнктивы в Западной Европе. В России им переболел каждый пятый.
Общее описание
Ангулярный конъюнктивит это воспаление, охватывающее слизистую оболочку глаза, конъюнктиву. Главная функция слизистой оболочки это защита аппарата зрения и его увлажнение слезной жидкостью.
Слезы вырабатываются слезными железами, содержат антимикробные, бактериостатические и бактерицидные вещества – лизоцим, бетализин, лактоферин, иммуноглобулин А (IgA). Есть еще мелкие железы, производящие слезы и слизь. Слезная жидкость и слизь не только увлажняют глаз, но очищают его от мелких инородных тел и патогенов.
Нормальная бактериальная флора подавляет большинство вредоносных микроорганизмов, но не всех. Палочка Моракса-Аксенфельда, попадая на конъюнктиву, чувствует там себя очень комфортно, выстраивая свои колонии. Патогенна она только для слизистой оболочки.
Способы заражения
Эта диплобацилла попадая на полотенца, салфетки, косметические средства, косметологические инструменты, в высушенном состоянии способна жить сутки. Она устойчива к повышенным (+55 град.С) температурам, жизнеспособна в воде при 10 град.С в течение 5 суток, что увеличивает опасность заражения при купании в водоемах, бассейнах, банях и саунах.
В группе риска находятся пожилые люди с ослабленным иммунитетом, люди, перенесшие различные инфекционные заболевания (ОРЗ, ОРВИ, корь). Способствуют возникновению заболевания микротравмы глаза, заболевания носоглотки, переохлаждения или перегрев конъюнктивы. Диплобациллы могут находится в носовой полости и при попадании на конъюнктиву (например, при чихании) вызывать воспаление.
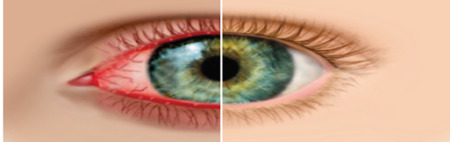
Диплобацилла, вызывающая ангулярный конъюнктивит, может вызвать воспаление при ослабленном иммунитете или наличии микротравм глазного яблока.
То есть эта бактерия может находится в любом здоровом организме, а при благоприятных условиях вызвать заболевание.
Симптоматика
Диплобациллярный конъюнктивит – коварное заболевание. Протекает он обычно в хронической форме, симптомы его очень схожи с другими видами конъюнктивита:
- ощущение песчинки;
- жжение, зуд и резь;
- «синдром красного глаза»;
- отек слизистой оболочки в уголках глазной щели;
- болезненные трещинки и мацерация кожи в углах век;
- небольшие выделение вязкой слизистой субстанции, накапливающейся в уголках глаза;
- образование сухих корочек, иногда уменьшающие остроту и поле зрения;
- частое моргание.
Латентный период продолжается до 4 дней. В редких случаях наблюдается подострое течение болезни, переходящее в хроническую форму. Обычно воспаление начинается в зараженном глазу, затем течение нескольких дней захватывает второй глаз.
Это заболевание также известно, как уголковый конъюнктивит, поскольку воспаление начинается в уголках глаза. Но симптоматика может быть размыта и не явно выражена. Так тягучие слизистые выделения могут быть минимальны и практически не заметны, гиперемия век и слизистой оболочки проявляться к вечеру и отнесены к обычной усталости глаз от напряженной работы.
А жжение, резь в глазах уменьшатся и пропадут на некоторое время от применения Тауфона. Но применение витаминных глазных капель только подкормит бактерии, и усугубит болезнь.
Бактериальный конъюнктивит может пройти сам по себе без специального лечения. При этом возможны рецидивы болезни, так как перенесенный конъюнктивит Моракса-Аксенфельда не дает иммунитета к заболеванию.
Ангулярный конъюнктивит в редких случаях может перейти в хроническую форму.
Диагностика
Для установления предварительного диагноза офтальмолог изучает анамнез болезни и осматривает пациента. Для точной постановки диагноза используются специальные методы исследования:
- Биомикроскопический метод с использованием щелевой лампы предоставляет оптическую информацию о структуре аппарата глаза. Дает оценку степени оптической неоднородности и прозрачности тканей. Этот метод используется на первичном осмотре, и в процессе лечения для оценки его эффективности.
- Микробиологические исследования позволяют определить этиологию болезни. Для этого берут мазки с конъюнктивы, метод очень простой, но не всегда достоверный. Поэтому используют дополнительно бактериологический посев содержимого конъюнктивальной полости. Бактерии выращивают в культурной среде для их точного определения. Результаты посева готовы на шестой день. Обязательно определяют степень чувствительности бактерий к антибиотикам.
- Цитологическое исследование соскобов с конъюнктивы. Достоинства: простота метода, хорошая достоверность (80%), быстрота получения результата (через 2 часа).
- Общий анализ крови, для определения степени воспалительных процессов.
При получении результатов обследования и определения возбудителя заболевания — диплобациллы Моракса-Аксенфельда врач назначает лечение.
Принципы лечения
Лечение обычно заключается в обработке глаза дезинфицирующими растворами, использовании препаратов цинка, к которым эта диплобацилла особенно чувствительна.
Для очищения глаз от слизистых выделений применяют растворы фурацилина, марганцовки, мирамистином.
Несколько раз в день рекомендуют обтирать кожу век салфеткой 5% раствором ZnSO4 и закладывать под веки цинковую мазь (3%). Параллельно закапывают в глаза раствор от 0,5 до 1 % ZnSO4. Эту обработку проводят в течение 3-4 недель после внешнего выздоровления для предупреждения рецидива.,

Необходимо обтирать кожу век салфеткой с 5% раствором ZnSO4
В ряде случаев применяют антибиотики, с учетом чувствительности патогенной микрофлоры и препараты из ряда сульфаниламидов.
В тяжелых случаях назначают стероиды (дексаметазон, преднизалон, гидрокортизон) и цитостатики (циклофосфан).
Как лечить может сказать только врач. Часто пациент пожизненно принимает лекарственные средства от сопутствующих заболеваний, например, при гипертонии, заболеваниях щитовидной железы, заболеваний сердца. Эти препараты могут давать побочный эффект, в частности, вызывать сухость глаз, что снижает защиту глаза от патогенов. В этом случае, офтальмолог выбирает лечение, не усугубляющее синдром сухого глаза, а наоборот, устраняющее его. Например, назначают капли «Окомистина» и «Стиллавита» по определенной схеме.
Сейчас появились лекарственные пленки, тонкие пластинки из растворимого полимера, который содержит лекарственный препарат. Они вводятся под нижнее веко, затем постепенно растворяются. Это позволяет увеличить продолжительность действия лекарства, уменьшить дозировку, снизить токсичность препарата.
Важно вовремя диагностировать заболевание. Оптимально начать лечение в подострой форме. Встречаются случаи, когда лечение длиться по 6 месяцев, но выздоровления не наступает.
Осложнения вследствие конъюнктивита Моракса-Аксенфельда
Осложнения наблюдаются редко, но могут возникнуть при отсутствии должного лечения или при несоблюдении его. Наиболее часто проблемы возникают у пожилых людей с сопутствующими заболеваниями, такими как системная красная волчанка, нодозный полиартрит, гранулематозом Вегенера, сахарный диабет. Возникают краевые язвы (катаральные язвы, поверхностный краевой кератит). Такие язвы обычно образуются на роговице у лимба и могут привести к некрозу роговицы.
Народные методы лечения уголкового конъюнктивита
Лечиться надо у офтальмолога и следовать его рекомендациям. Народная медицина — это не альтернатива официальной медицине, а сопутствующее лечение, часто весьма действенное.
Народная медицина может помочь далеко не при всех видах конъюнктивита. Лучше обратиться к врачу при первой же возможности
- Натертую сырую картошку перемешивают с взбитым белком, накладывают через марлю на глаза, держат 10 минут.
- Настоем лаврового листа промывают глаза.
- Настоем сухой ромашки промывают глаза (1 столовую ложку цветков залить кипятком, дать остыть).
- Половину чайной ложки сухого корня барбариса залить стаканом воды, кипятить 30 минут. Отвар профильтровать, использовать для промываний.
- Смешать 1 часть меда и 2 части теплой воды, полученную смесь использовать для примочек.
Профилактика ангулярного конъюнктивита
Для предотвращения заболевания конъюнктивитом Моракса-Аксенфельда необходимо соблюдать определенные правила:
- не касаться руками глаз, при необходимости использовать бумажные одноразовые салфетки;
- пользоваться личными полотенцами, косметическими средствами и аксессуарами;
- при купании в водоемах или бассейне пользоваться защитными очками, после водных процедур промывать глаза питьевой водой;
- при инфекционных, простудных заболеваниях строго соблюдать правила личной гигиены, прикрываться во время чихания, использовать разовые носовые платки;
- поддерживать иммунитет.
Это заболевание конъюнктивы заразно, причем заразиться можно как от другого человека, так и от себя. Ранее леченное заболевание не дает иммунитета, поэтому конъюнктивит может повториться.
Июн 15, 2017Анастасия Табалина
Источник
Воспаление края век, которое называют блефаритом, может иметь разные причины и клинические формы. В этой статье мы расскажем о такой разновидности заболевания, как ангулярный блефарит Моракса-Аксенфельда. Когда он возникает, в чем его особенности и насколько эффективно поддается лечению.
Описание и характерные признаки ангулярного блефарита

Ангулярный блефарит — это воспалительное заболевание век, при котором патологический процесс сосредоточен преимущественно в уголках глаз.
Поэтому другое название блефарита этого типа — угловой.
Для него характерны следующие симптомы:
- пенистое содержимое в области внешних уголков глазной щели;
- в некоторых случаях наличие гнойного отделяемого жидкой консистенции;
- утолщение и покраснение век;
- образование чешуек возле основания ресниц;
- появление язв и трещин;
- сильный зуд;
- слезоточивость;
- чувство тяжести век;
- истончение и выпадение ресниц;
- быстрая утомляемость глаз.
Часто угловой блефарит развивается как осложнение конъюнктивита Моракса-Аксенфельда — воспалительного заболевания конъюнктивы, вызванного особым видом диплобацилл.
Первым признаком болезни чаще всего является сильный зуд и умеренное покраснение конъюнктивы. По мере того как патология прогрессирует, у пациента могут возникать болевые ощущения при моргании, резь и жжение в глазах. При осмотре можно обнаружить ярко выраженное покраснение конъюнктивы и внешних уголков глаз.
На ранней стадии болезни из глаз выделяется пенистая слизь, которая постепенно становится более тягучей и липкой. Выделения скапливаются в уголках глаз. На этой стадии заболевания нередко возникает ухудшение зрения: возникает туман и пелена перед глазами, снижается острота зрительного восприятия.
В патологический процесс вовлекаются веки, на которых образуются трещины и язвочки, — на фоне конъюнктивита развивается угловой блефарит.
Что вызывает ангулярный блефарит?
Поскольку угловой блефарит провоцируют диплобациллы Моракса-Аксенфельда, такая разновидность воспаления век получила одноименное название. Карл Теодор Аксенфельд и Виктор Моракс — это известные европейские врачи-офтальмологи, которые занимались изучением патологии, при которой воспаляется конъюнктива и уголки век по краю роста ресниц.
Виктор Моракс Теодор Аксенфельд


Ученые выяснили, что причиной заболевания является особый вид бактерий в форме палочки с закругленными концами. Эти бактерии получили название диплобациллы Моракса-Аксенфельда. Они являются высокоагрессивными и чаще всего поражают наружные глазные оболочки. Диплобацилла считается представителем условно патогенной микрофлоры человеческого организма, поэтому зачастую поражает людей с ослабленной иммунной системой. Особенностью бактерии является ее высокая устойчивость к негативным факторам внешней среды. В частности эта диплобацилла сохраняет жизнеспособность даже в условиях очень низких температур до 55 градусов.
Именно эти болезнетворные бактерии, открытые Аксенфельдом и Мораксом, являются причиной одноименного конъюнктивита и блефарита, которые зачастую развиваются параллельно.
Как и любая глазная инфекция, ангулярный блефарит может возникать в том случае, когда бактерии попадают в область глаз. Это может происходить при несоблюдении правил гигиены (например, когда человек трогает глаза грязными руками), при сильном ветре, поднимающем в воздух пыль и частички грязи, при снижении иммунитета.
По оценкам врачей, у детей и подростков блефарит ангулярный Моракса-Аксенфельда развивается гораздо чаще, чем у взрослых. Это обусловлено тем, что дети хуже соблюдают правила гигиены, а их иммунная система довольно уязвима к воздействию различных патогенов.
Чем опасен ангулярный бактериальный блефарит?
Заболевание век, вызванное бациллами Аксенфельда и Моракса, может сопровождаться ухудшением зрения.
Язвы и трещины на краях век зачастую приводят к образованию рубцовой ткани, что может изменять нормальную форму век.
Патология чревата выпадением и нарушением роста ресниц, что ослабляет естественную защиту глаз от внешних факторов, может способствовать повреждению глазного яблока.
Заболевание часто имеет хроническую форму и может иметь многочисленные рецидивы. Поэтому человек, который один раз переболел ангулярным блефаритом, рискует сталкиваться с данной патологией снова и снова.
Существует риск осложнений в виде поражения роговой оболочки, развития дакриоцистита.
Диагностика ангулярного блефарита
Постановка диагноза «блефарит» обычно не представляет трудностей и требует сбора анамнеза, наружного осмотра век и глаз, обследования при помощи щелевой лампы, микроскопического исследования ресниц.

Чтобы установить причину блефарита и, соответственно, подобрать адекватную схему лечения, могут потребоваться дополнительные методы диагностики:
- соскоб чешуек с века, анализ отделяемого, бакпосев и другие лабораторные исследования;
- осмотр глазного дна для исключения других офтальмологических патологий;
- оценка остроты зрения, которая при блефарите может снижаться;
- консультация врачей других специальностей (оториноларинголог, дерматолог, стоматолог, эндокринолог) для выявления точной причины блефарита и санации инфекционного очага.
Установив точную причину патологии, врач может назначить подходящую схему лечения.
Особенности лечения ангулярного блефарита
Угловой блефарит относится к бактериальным инфекционным заболеваниям, поэтому схема лечения предполагает антибиотикотерапию. Какой именно антибактериальный препарат будет эффективен в отношении диплобацилл, точно знает врач-офтальмолог. Поэтому не стоит начинать лечение, не проконсультировавшись со специалистом.
Примерная схема лечения ангулярного блефарита:
- Размягчение и удаление корочек, а также отделяемого из глаз при помощи ватных тампонов, увлажненных фурацилином или физиологическим раствором.
- Нанесение на очищенную кожу век (особенно в области уголков глаз) антибактериальной мази.
- При сопутствующем конъюнктивите врач может дополнительно назначить антибактериальные или противовоспалительные капли для глаз.
- При тяжелых формах ангулярного блефарита специалист может назначить оральный прием антибиотиков.

Также необходимо лечить патологии, которые увеличивают риск развития блефарита. По итогам диагностики врач может назначить санацию ротовой полости, ЛОР-лечение, противоглистную терапию и т.д.)
Рекомендации специалистов по лечению ангулярного блефарита в домашних условиях
Блефарит обычно не требует госпитализации, и пациенты лечат его самостоятельно дома, следуя рекомендациям и назначениям врача. Чтобы повысить эффективность терапевтических процедур, ускорить выздоровление, а также защитить от инфицирования других членов семьи, рекомендуем прислушаться к следующим советам специалистов.
- Очищение, обработку глаз и другие манипуляции нужно выполнять только чисто вымытыми руками.
- После обработки век руки также необходимо вымыть с антибактериальным мылом.
- Используйте для очищения век только стерильные растворы.
- Для удаления корочек и проведения гигиенических процедур желательно применять ватные тампоны. Бинты или марлевые салфетки могут травмировать кожу век.
- До полного выздоровления откажитесь от использования туши, теней, подводок и другой косметики для глаз.

Чтобы повысить эффективность лечения и снизить вероятность рецидива, нужно укреплять иммунитет: принимать поливитамины, сбалансированно питаться, по возможности отказаться от вредных привычек, увеличить физическую активность. В ряде случае необходимо принимать иммуностимулирующие препараты, назначенные врачом.
Заключение
Ангулярный блефарит Моракса-Аксенфельда — это лишь одна из разновидностей воспалительных заболеваний век, которая затрагивает уголки глаз. Патология обусловлена диплобациллами — бактериями особого типа и зачастую сопровождается конъюнктивитом. Угловой блефарит бактериальной природы зачастую имеет хроническое течение и склонен к рецидивам. Без своевременного лечения он может приводить к осложнениям в виде снижения зрения и более глубокого распространения инфекции. При первых признаках углового блефарита нужно обратиться к врачу за назначением грамотной терапии.
Источник
Ангулярный конъюнктивит (от лат. angulus – угол) – это воспалительное заболевание слизистой оболочки глаза, затрагивающее уголки глазных щелей. Составляет 5–7% от всех конъюнктивитов бактериальной природы.

Что это такое?
Развитие ангулярного конъюнктивита провоцирует палочка Моракса-Аксенфельда (Moraxella lacunata). Палочка попадает в глаза контактно-бытовым путем. В норме слезная жидкость содержит противомикробные вещества, которые являются защитным барьером на пути бактерии. Поэтому при хорошем иммунитете этот микроорганизм не вызывает заболевания.
Ангулярный конъюнктивит – обычно это хронический процесс с периодическими обострениями. Поэтому важно поддерживать иммунитет для профилактики рецидивов.
Причины развития ангулярной формы
Заражение патогенной бациллой и развитие ангулярного конъюнктивита происходит при:
- Использовании чужой косметики.
- Использовании чужого полотенца.
- Контакте с болеющим человеком.
- Растирании глаз грязными руками.
- Купании в загрязненных водоемах.
- Через зараженный инструментарий в кабинете косметолога.
Ангулярному конъюнктивиту подвержены люди с ослабленным иммунитетом. Ослабить защитные функции организма может переохлаждение, не так давно перенесенные простудные болезни, пожилой возраст.
Симптомы
Клиническая картина ангулярного конъюнктивита Моракса-Аксенфельда развивается через 4 дня от момента заражения. Поражаются оба глаза. Симптомы:
- Зуд, чувство жжения, рези в глазах.
- Боль при моргании.
- Покраснение, отек конъюнктивы в области углов глаз.
- Слизистые выделения, через 1–3 дня они приобретает гнойный характер. Затем – образование восковидных плотных палочек в уголках глаз.
- Туман, пелена перед глазами, снижение остроты зрения.
- Покраснение век, мацерация (разрыхление) и трещины на коже.

Ангулярный конъюнктивит требует срочного лечения. Если этим пренебречь, то происходит распространение инфекции на роговицу. Возникает кератит. Проявляется появлением болезненных язвочек на роговице. При дальнейшем прогрессировании грозит образованием бельма. Иногда инфекция вызывает воспаление носослезного канала, развивается дакриоцистит.
Диагностика
Для установления диагноза «ангулярный конъюнктивит» необходимо получить лабораторное подтверждение наличия бациллы Моракса-Аксенфельда. Проводят следующие лабораторно-инструментальные исследования:
- Общий анализ крови. Выполняют для оценки общего состояния организма.
- Биомикроскопия. Врач проводит осмотр глаз через щелевую лампу. Позволяет оценить состояние глазного дна.
- Бакпосев выделений из глаз. Показывает наличие патогенных бактерий, чувствительность к антибиотикам. Посев готовится 7–10 дней.
- Цитологическое исследование. Оценивают клеточный и микробный состав соскоба со слизистой оболочки. Результат через 2 часа.
Наиболее точный результат дает бакпосев. Но т. к. он выполняется слишком долго, врач назначает лечение от ангулярного конъюнктивита, не дожидаясь результатов, основываясь на характерной клинической картине и других данных.
Как лечить ангулярный конъюнктивит
Основа лечения ангулярного конъюнктивита – подавить рост и размножение патогенной палочки. Для этого назначают антисептики и антибиотики. С целью снятия воспаления – противовоспалительные средства. Людям с ослабленным иммунитетом, а также при частых рецидивах дополнительно выписывают иммуномодулирующие препараты.
1. Антисептические препараты:
- «Цинка сульфат». Палочка Моракса-Аксенфельда очень чувствительна к действию сульфата цинка, поэтому рекомендуется использовать его в качестве раствора для промывания глаз и закапывать в виде капель 2–3 р/д до излечения.
- Борная кислота. Используется для промывания глаз с целью механического выведения бактерий утром и вечером в течение 1 недели.
- Глазные капли «Окомистин». Препятствуют размножению бактерий. Закапывать 4–6 р/д до выздоровления.
2. Антибактериальные препараты:
- Мазь или капли «Тетрациклин», группа тетрациклинов, антибиотик широкого спектра действия. Закладывать за нижнее веко каждые 2–4 часа. Курс 7–10 дней.
- Антибиотик из группы аминогликозидов «Гентамицин» в виде глазных капель или мази. «Гентамицин» рекомендуется применять 3–4 р/д длительностью 7–10 дней.
- Капли «Тобрекс», группа аминогликозидов. Рекомендуемая дозировка: 1 к. 6 р/д. Курс не более 14 дней.
- Глазные капли «Флоксал», группа фторхинолонов. Является препаратом резерва. Назначают по 1 к. 2–4 р/д – до 2 недель.
3. Противовоспалительные средства:
- «Индоколлир», капли НПВС на основе индометацина. Закапывать по 1 к. 3–4 р/д не более 1 месяца.
- «Диклофенак», капли НПВС на основе диклофенака. Рекомендованная дозировка: 1 к. 3–4 р/д. Длительность терапии 1–2 недели.
4. Дополнительные средства:
- «Стиллавит» – увлажняющие капли. Ускоряют заживление, облегчают дискомфорт в глазах. Рекомендуется по 1 к. 2–3 р/д.
- «Визин» – капли, снимающие покраснение и отечность. Закапывать по 1–2 к. 2–3 р/д.
При одновременном использовании нескольких капель или мазей необходимо выдержать интервал 15–20 минут. С самостоятельным лечением следует быть осторожным.

Подбором препарата, дозировки, длительности терапии занимается врач-офтальмолог. Неправильно подобранное лечение может усугубить состояние, вызвать развитие осложнений: кератит, бельмо, слепота. При проникновении возбудителя в кровь и распространении его по организму может развиться эндокардит – воспаление внутренней оболочки сердца.
Профилактика
Чтобы не заболеть ангулярным конъюнктивитом, нужно соблюдать гигиену и вести здоровый образ жизни. Полезные рекомендации для профилактики заболевания:
- Использование индивидуального полотенца, наволочки.
- Не касаться немытыми руками глаз.
- Не купаться в грязных водоемах.
- Посещать только профессиональные косметические салоны, где строго соблюдаются правила дезинфекции инструментария.
- Использовать только свою косметику для глаз.

Организм после болезни должен окрепнуть и восстановиться, чтобы избежать рецидива. После перенесенного ангулярного конъюнктивита следует избегать переохлаждений, контакта с болеющими людьми, посещения саун и бассейнов.
Делитесь статьей с друзьями и близкими. Рассказывайте о своем опыте в комментариях. Будьте здоровы.
Оценка статьи:
Загрузка…
Источник


