Комплексное лечение близорукости у детей
Близорукость — заболевание, с которым часто сталкиваются подростки и дети младшего возраста. Эта патология требует особого контроля, правильной коррекции и своевременного лечения. Лишь при таких условиях зрение ребенка удастся стабилизировать, а в перспективе, возможно, и вовсе устранить нарушение. Узнаем, как лечить детскую миопию.
Миопия в детском возрасте: статистика

Миопия у детей дошкольного возраста и более старших подростков — распространенная патология в век современных технологий. Чаще всего такое заболевание, как близорукость диагностируют в возрасте 9-12 лет. Первые симптомы болезни ярко проявляются лишь в 25-30%
случаев, что существенно затрудняет диагностику на ранней стадии. Согласно медицинской статистике, от подобного нарушения рефракции страдает фактически треть старшеклассников. Из-за этого врачи-окулисты часто называют такую патологию «школьной близорукостью».
Миопия может возникать по разным причинам, но зачастую, когда речь не идет о наследственном факторе, болезнь поражает органы зрения в молодом возрасте преимущественно из-за повышенных нагрузок на зрительную систему. Переутомление возникает не только на уроках, но и вне классных комнат, во время подготовки домашнего задания и использования гаджетов (ноутбука, ПК, смартфона, планшета, игровой приставки и пр.). Вполне естественно, что, когда у ребенка диагностируют близорукость, его родители начинают беспокоиться, задаваясь вопросом, можно ли стабилизировать зрение или вылечить болезнь полностью.
Как близорукость у детей развивается?
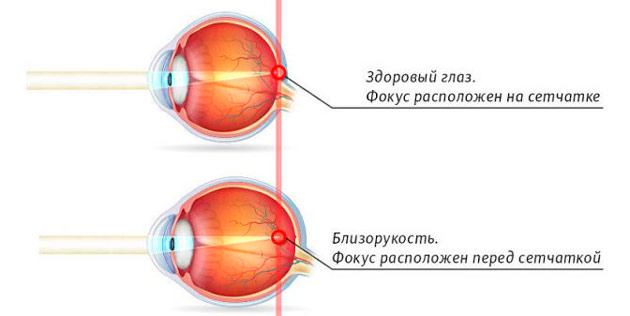
Наука уже давно изучает факторы, провоцирующие появление миопии у детей и взрослых. Механизм развития этой глазной патологии достаточно изучен. Физиологическая причина возникновения болезни кроется в деформациях глазного яблока, которое в большинстве случаев имеет удлиненную форму. Еще одна причина — сбой в работе оптической системы глаза, когда роговица чрезмерно преломляет световые лучи. По этой причине изображение фокусируется не на самой сетчатой оболочке, как положено в норме, а перед ней. Подобные нарушения приводят к тому, что пациенты с миопией не могут достаточно четко разглядеть то, что происходит на удаленном расстоянии.
Чаще всего, если близорукость не наследственная, ее диагностируют в возрасте 9-12-ти лет, когда дети проходят интенсивное обучение в школе, часто используют современную технику. Факт хронического переутомления глаз способствует снижению четкости зрения. Для родителей в этот период важно вовремя показать ребенка окулисту. Своевременное лечение близорукости у детей дошкольного возраста поможет в будущем сохранить зрение.
Стадии развития миопии
Близорукость у ребенка может развиваться стремительно, особенно в условиях отсутствия коррекции зрения и должного лечения. Нагрузки на несформированный детский зрительный центр могут привести к обострению патологии. В зависимости от характера протекания заболевания, офтальмологи выделяют несколько стадий развития близорукости. По силе проявления рефракционных нарушений миопия бывает: слабой (до -3 диоптрий), средней (от -3 и до -6 диоптрий), высокой (более -6 диоптрий). А по скорости развития близорукость делят на:
- Стационарную, когда изменения зрительных функций стабилизируются на определенном уровне, зрение при этом стремительно не ухудшается или его снижение незначительно.
- Прогрессирующую, при которой зрение постоянно падает (может снижаться на несколько диоптрий в год).

Выбор лечения во многом зависит не только от вида патологии, но и от причины ухудшения рефракции. Миопия часто бывает приобретенной вследствие переутомления глаз, серьезных заболеваний, протекающих в организме, а также сбоев в работе оптической системы глаза. Также болезнь может носить наследственный, врожденный характер.
Наследственный фактор
По статистике, близорукость передается по наследству лишь в 10-30% случаев. С рождением у малыша появляется предрасположенность к данной патологии, если она наблюдается у одного из родителей, но риск прогрессирования миопии вследствие наследственного фактора все же незначителен. Однако, когда близорукостью разной степени страдают оба родителя, шансы возникновения проблемы несколько возрастают. Поэтому в таких случаях офтальмологи советуют проявлять повышенное внимание к зрению ребенка.
Преимущественно миопия у детей является приобретенной. Зачастую заболевание вызвано систематическим зрительным переутомлением, несоблюдением режима дня, несбалансированным питанием, длительным времяпровождением у экранов гаджетов и прочими факторами.

Проблемно обнаружить нарушение рефракции при близорукости у детей дошкольного возраста, поскольку ребенок и сам может не подозревать о том, что с его зрением что-то не так. Помочь с диагностикой и способствовать стабилизации процессов в глазном яблоке малыша может только врач-окулист.
Другие причины появления близорукости
Помимо генетики, на процесс появления нарушений зрительных функций, характерных для близорукости, влияют и другие причины:
- Недоношенность. Согласно медицинской статистике, примерно у трети младенцев, которые появились на свет раньше положенного срока, в будущем диагностируют зрительные несовершенства.
- Врожденные дефекты зрительной системы. Дети нередко рождаются с уже имеющимися предрасположенностями к близорукости, вызванными всевозможными патологиями органов зрения, такими как дистрофия аккомодационной глазной мышцы и пр.
- Сопутствующие патологии. Опухоли, травмы головы, заболевания полости рта и носоглотки, инфекционные заболевания и гормональные сбои могут спровоцировать развитие этой глазной патологии.
- Зрительное переутомление. Из-за повышенных нагрузок часто возникает спазм зрительного нерва и напряжение глазодвигательных мышц, что создает благоприятные условия для развития близорукости.
- Очки или линзы с неподходящими диоптриями), это в перспективе приведет к еще более сложным отклонениям.
Кроме того, болезнь развивается и на фоне других патологий, связанных с общим состоянием организма, таких как, например, сахарный диабет или аденоиды. Немаловажную роль играет состояние опорно-двигательного аппарата ребенка (в частности, близорукостью страдают дети со сколиозом и те, у кого наблюдается плоскостопие). На процесс прогрессирования патологии влияет все, начиная от правильного питания, соблюдения трудового дня, заканчивая работой за компьютером или просмотром телевизора.
Какие симптомы укажут на детскую близорукость?
Важным критерием успешного лечения близорукости у детей школьного возраста считается факт ранней диагностики. Ребенок может сам рассказать о том, что стал хуже видеть. Однако в ряде случаев подростки умышленно могут скрывать нарушения в работе органов зрения, поскольку опасаются, что родители обяжут их носить очки для коррекции.
О миопии расскажут такие симптомы:
- повышенная утомляемость глаз, даже при незначительных нагрузках;
- регулярные проявления головной боли;

- маленькие дети часто трут глаза руками, не могут продолжительное время сосредоточиться на конкретном задании, отвлекаются, щурятся;
- при письме, чтении или работе с приближенными предметами в случае близорукости маленький ребенок старается максимально приблизиться к ним.
При появлении хотя бы одного из перечисленных признаков требуется помощь окулиста. Врач проведет диагностику и назначит корректное лечение детской близорукости.
Как диагностируют близорукость у детей?
Своевременно обнаружить близорукость поможет ответственный подход к здоровью глаз и визит к офтальмологу (посещать клинику детям необходимо один раз в год). Как правило, в большинстве российских школ организуется ежегодное плановое обследование, в рамках которого врач дает определенные рекомендации пациентам. Родители и сами могут инициировать поход к врачу, если заметят соответствующие изменения в поведении их ребенка.
Перед тем как определять близорукость у детей, специалист проводит общий опрос на предмет имеющихся жалоб на зрение, хронических или текущих заболеваний, устанавливает конкретные сроки их появления. Чем больше первичной информации будет предоставлено, тем проще и точнее будет исследование.

Как проводится диагностика:
- Визуальный осмотр, позволяющий верно определить положение и форму глазного яблока.
- Диагностика с помощью офтальмоскопа, в ходе которой определяются ключевые параметры роговицы, передней камеры, глазного дна и стекловидного тела.
- В рамках скиаскопии врач определит остроту зрения и степень близорукости ребенка, если таковая присутствует.
В качестве дополнительного метода исследования может быть проведено УЗИ, по результатам которого офтальмолог сможет оценить размеры передне-задних осей обоих глаз маленького пациента.
Частота планового осмотра для выявления близорукости у детей малого возраста
Впервые врачи исследуют глаза ребенка сразу после рождения, а затем в 3-х месячном возрасте. Офтальмолог смотрит, какова величина, форма, а также положение глазных яблок грудничка. Врач определяет, насколько ребенок фокусирует взгляд на ярких игрушках, что, в частности, позволяет выявить, начало ли у младенца формироваться цветовое зрение. В три месяца от рождения может быть проведена скиаскопия, т.е. взята теневая проба для определения показателей рефракции.
Следующий плановый осмотр должен быть проведен не позднее 6-месячного возраста. Именно в этот период дети подвержены развитию косоглазия, при первых признаках которого необходимо обратиться к лечащему врачу. Несинхронная работа глазных яблок может стать верным признаком развития близорукости у детей дошкольного возраста.
В годовалом возрасте родители малыша уже самостоятельно имеют возможность заподозрить неправильную работу зрительной системы их ребенка, который может щуриться, часто моргать, тереть глаза руками, стараться чрезмерно приблизить к себе окружающие предметы. Особенно важно показать грудничка окулисту в годовалом возрасте, если существуют риски наследственной заболеваемости глаз или у ребенка обнаружен сахарный диабет.
В 3-х годовалом возрасте детям, помимо перечисленных методов диагностики, могут назначать ультразвуковое исследование. Также впервые врачи имеют возможность проверить зрение малыша с помощью специальных таблиц.
Гораздо проще происходит диагностирование близорукости у детей школьного возраста, когда ребенок осмысленно идет на контакт с врачом. В этот период особенно важно следить за правильностью развития зрительных функций, поскольку глаза ребенка начинают претерпевать повышенные нагрузки.
Как лечится близорукость у детей школьного возраста?
При определении подходящих методов, которыми будет производиться лечение детской близорукости, важным аспектом является определение степени отклонения показателей рефракции. Перед тем как назначить лечение, врач постарается максимально точно установить, насколько близорукость прогрессирует, есть ли текущие осложнения.
В раннем возрасте полностью вылечить детскую близорукость не представляется возможным, поэтому основной упор медики делают на то, чтобы стабилизировать соответствующие показатели, не дать патологии прогрессировать. Коррекция близорукости у детей очковой оптикой или контактными линзами поможет предупредить развитие осложнений.
Чем раньше начать корректировать заболевание, тем выше шансы, что во взрослом возрасте у человека стабилизируется зрение. В лечении детской миопии применяется, как правило, комплексный подход, помогающий добиться хороших результатов.
Исправление близорукости оптическими средствами
контактными линзами, в зависимости от предпочтений.
Коррекция зрения у детей дошкольного и младшего школьного возраста преимущественно осуществляется с помощью очков. Это связано с тем, что малыши еще не понимают важность соблюдения правил гигиены при ношении линз, как и необходимости ухода за такой оптикой.
Считается, что носить средства контактной коррекции можно с 14 лет. Но офтальмологи утверждают, что дети могут использовать линзы и в более раннем возрасте в том случае, если ребенок может делать это осознанно. Для первого знакомства с такими оптическими изделиями лучше выбрать одноразовые модели, которые не требуют ухода.
Медикаментозное лечение
Для улучшения и поддержания зрения при близорукости офтальмолог может порекомендовать ребенку медикаментозное лечение с помощью, таких средств как:
- капли: «Ирифрин», «Эмоксипин», «Уджала» и пр.;
- группа препаратов (капель) с атропином (0,01%);
- витаминные комплексы.
Если у ребенка диагностировали близорукость, должен использоваться комплексный подход к лечению. То есть применение препаратов назначается параллельно с ношением оптики и проведением аппаратных процедур.
Современные аппаратные методы лечения близорукости у детей
В некоторых современных клиниках имеется целый комплекс современного оборудования, направленного на исправление детской миопии. В последнее время особую популярностью приобрел метод лечения с помощью инфракрасного излучения. Офтальмологи утверждают, что такой прием способствует снятию спазма аккомодации, улучшению питания тканей глаза и в целом положительно влияет на зрительную систему. Воздействие инфракрасным излучением на глаз осуществляется с близкого расстояния. Не менее востребованным является вакуумный массаж. Эта процедура позволяет увеличить кровообращение, улучшить гидродинамику глаза и, как следствие, работу цилиарной мышцы.
Лазерная терапия (не путать с лазерной коррекцией) позволяет улучшить функции аккомодации и пространственное зрение. При проведении такой процедуры на экран, расположенный на расстоянии 8-10 см от глаза, подается лазерное излучение. Затем ребенок наблюдает за появляющимися на экране картинками, а точнее изменениями их объемов и структуры, что оказывает лечебное воздействие.

Еще один популярный метод — электростимуляция дозированным током небольшой интенсивности. Такое воздействие способствует улучшению проводимости импульсов зрительного нерва. Эта процедура достаточно безболезненная для ребенка.
Наиболее современным аппаратным методом лечения детской близорукости является комплекс «Реамед». Это прибор, который оптимизирует работу нейронов зрительной коры за счет специальных датчиков. Устройство фиксирует энцефалограмму мозга и заставляет его сокращать периоды неконтрастного зрения (картинка появляется только во время «правильного» зрения и пропадает, как только оно становится нечетким).
Ночная коррекция детской близорукости
Современные методы лечения близорукости предполагают, в том числе, ночную коррекцию. Уже с 6-летнего возраста маленьким пациентам могут назначаться специальные ортокератологические жесткие линзы, которые надевают перед сном на 6-8 часов. За этот период воздействия на глаз происходит частичное изменение формы роговицы из-за жесткой фиксации оптики. Как результат, изменяются показатели преломляющей силы и на протяжении всего светового дня ребенок гораздо лучше видит окружающий мир. При этом оптические изделия способствуют снятию спазма аккомодации. Эффект от ночных линз может продолжаться до 48 часов. Затем требуется повторное применение.
Хирургическое вмешательство
Оперативное лечение детской близорукости, как правило, не производится. Существуют различные методики рефракционной хирургии, способствующие исправлению глазных аномалий у взрослых, например склеропластика, лазерная коррекция и прочие, однако к детям они неприменимы. В подавляющем большинстве случаев это связано с отсутствием предсказуемого результата и риском возникновения различных осложнений. Несмотря на доказанную эффективность и безопасность хирургических методов лечения, при которых зрение восстанавливается, детям не назначают их до момента, пока они не достигнут совершеннолетнего возраста.
Общеукрепляющие методы профилактики близорукости у детей
Чтобы получить максимальный эффект по мере того, как проводится лечение детской близорукости, следует поддерживать организм ребенка в хорошей форме и здоровом состоянии. В этом поможет соблюдение режима дня, сбалансированное питание, умеренная активность, прогулки на свежем воздухе, которые, по возможности, должны заменить времяпровождение за компьютером или телевизором.
Признаки близорукости у детей разного возраста могут появляться на фоне несоблюдения правил гигиены. Важно научить малыша правильно организовывать рабочее пространство, помочь в настройках освещения, а также уберечь ребенка от потенциальных рисков развития и прогрессирования близорукости (на зрение негативно влияет привычка читать во время движения транспорта, неправильная осанка, злоупотребление вредными продуктами, например, такими как чипсы и газировка).
Источник
Сидоренко Е.И., Суханова Н.В.
Близорукость продолжает оставаться одной из социально-значимых проблем, что обусловлено тяжестью возникающих хориоретинальных осложнений и сохранением высокого процента первичной инвалидности (17%) в общей нозологической структуре инвалидности органа зрения [12, 18, 40]. По данным литературы от 20 до 45% детей до 18 лет имеют сниженное зрение, причиной которому является близорукость [18, 25, 26, 41].
При рождении детей преобладающим видом клинической рефракции является гиперметропия. В постнатальном периоде происходит процесс эмметропизации [7, 32, 42]. Однако за последние годы у новорожденных все чаще отмечается более сильная клиническая рефракция. Раннее обучение детей чтению, письму, использование компьютерных игр и других занятий на близком расстоянии приводит к раннему развитию близорукости [19, 44]. Кроме того, учащимися практически не соблюдаются правила личной гигиены зрительной работы на близком расстоянии. Недостаточно внимательны к организа ции рабочего места ребенка в домашних условиях и их родители. В этой связи нельзя не признать необходимость воспитания у детей ответственности за свое здо ровье и здоровье окружающих, что помо жет найти нужное решение, устранить и разрешить многие проблемы, в том числе со зрением. Поэтому не случайно некоторые исследователи пришли к предложению использовать сказку в качестве систе мы в воспитании культуры зрительной деятельности у детей общеобразовательного учреждения [24].
Побудительным сигналом к напряжению или расслаблению цилиарной мышцы является ретинальный дефокус, который в настоящее время рассматривается как основной механизм регуляции роста глаза [47]. Вышеназванный механизм трансформируется под влиянием часто встречающегося хронического зрительного утомления, т.е. на генетически предопределенный процесс эмметропизации глаза существенное влияние оказывают факторы внешней среды [21]. Однако теория ретинального дефокуса не учитывает роли конвергенции, при напряжении которой рефлекторно повышается тонус цилиарной мышцы [50].
Основными патогенетическими факторами, индуцирующими развитие близорукости, являются: генетическая предрасположенность, характер питания, дисплазии соединительной ткани, физический и умственный стресс, раннее избыточное напряжение аккомодации [27]. У 70% детей (12-14 лет), проводящих более 4 часов в день за экранами мониторов, появляются признаки зрительного утомления к вечеру, резь и чувство сухости в глазах, их покраснение, у 20% пациентов наблюдается нестабильность слезной пленки, практически у всех из них имеется близорукость или спазм аккомодации [1, 20, 29, 43].
Факторам, индуцирующим развитие миопии в детском возрасте, в последние годы уделяется все большее внимание [30, 31, 37-39, 48, 49]. Причиной этого являются, во-первых, низкая эффективность лечения близорукости общепринятыми методиками (воздействие только на аккомодационный аппарат глаз); во-вторых, низкая эффективность склероукрепляющих операций, проведенных без предварительного комплексного лечения; в-третьих, возникновение осложненных форм близорукости при наличии не леченных соматических и неврологических нарушений у детей.
Современными исследованиями установлено, что близорукость у детей, обучающихся в общеобразовательном учреждении, наиболее часто сочетается с заболеваниями опорно-двигательного аппарата, желудочно-кишечного тракта, реже – с заболеваниями полости рта и носоглотки, почек и мочевыводящих путей [35].
Поэтому лечение близорукости у детей и подростков должно быть комплексным с обязательным учетом имеющихся общесоматических заболеваний [16, 22, 23]. Недооценка роли последних является причиной неэффективности проводимой консервативной терапии и использования хирургических методов лечения [1, 3-5, 37]. Комплексное лечение близорукости у детей ряд авторов разделяет на несколько этапов: 1-й этап – выявление и лечение соматического заболевания у детей; 2-й этап – проведение медикаментозного воздействия на периферический отдел зрительного анализатора, на корковые и подкорковые его отделы (параллельно первому этапу); 3-й этап – проведение специального электронейрофизиотерапевтического лечения органов зрения (включая и санаторные методы оздоровления) [8, 14, 30, 36].
Санаторные методы оздоровления включают грязевые аппликации, ингаляции, аэротерапию, гелиотерапию, талассотерапию, морские купания, диетическое питание, а также ванны: родоновые, йодобромные и жемчужные. Подобный подход способствует устранению многих симптомокомплексов неврологических и общесоматических заболеваний, влияющих на развитие и течение близорукости [3, 10].
Диагностическая, прогностическая, патогенетическая роль нарушений аккомодации в прогрессировании миопии в настоящее время признана многими исследователями и клиницистами [30]. Поэтому ряд исследователей проводит лечение миопии, включающее выполнение упражнений на аккомодотренере, с линзами и призмами, тканевую и общую терапию, фото– и магнитостимуляцию [11]. Кроме вышеназванного применяют специальную программу физических упражнений и элементов спорта, состоящую из 4 разделов: 1) специальные упражнения для глаз; 2) корригирующие упражнения; 3) дыхательные упражнения; 4) подвижные игры [4, 9, 11, 15, 16].
Применяемый подход показал хорошие результаты. В 55,96% случаев авторам удалось добиться значительного улучшения общего состояния и повышения остроты зрения. При дополнительном применении специальной программы физических упражнений повышение зрительных функций наблюдались в 78,46% случаев [11, 15, 16].
Егоровой А.В. [9] описаны 15 основных аппаратных схем лечения и профилактики прогрессирования близорукости. По результатам сравнительных исследований автора наиболее эффективными для коррекции нарушений аккомодации являются четыре методики: аккомодотренинг с применением оптического лечебно-тренировочного комплекса, цветоимпульсной стимуляции на аппарате АСО-М, видео-компьютерный аутотренинг на аппарате «АМБЛИОКОР-01», лазерная импульсная стимуляция. Лапочкин В.И. [17] предлагает комплексное лечение близорукости в зависимости от клинико-патогенетических форм приобретенной близорукости.
Системный подход к лечению близорукости базируется на том, что в основе сочетанных заболеваний детей часто лежат генетически обусловленные нарушения структуры и функции коллагена, эластина и других белков соединительной ткани [8].
Поэтому включение некоторыми авторами в технологию лечения близорукости, сочетающейся с экстраокулярной патологией, импульсного низкочастотного электромагнитного поля позволяет через оптикоталамо и гипоталамогипофизарную систему, за счет регуляции подкорково-кортикальных био-электрических процессов, обмена нейромедиаторов эндорфинной и иммунной систем, гормональной деятельности эндокринных желез, улучшения нейро– и общей гемодинамики, нормализовать микроциркуляцию и метаболизм соединительной ткани в различных органах и тканях. Это позволяет сохранить на продолжительный период уровень компенсации у пациентов с близорукостью, ассоциированной с синдромом недифференцированной дисплазии соединительной ткани [36].
Изменение биомеханических свойств склеры также является важным фактором индукции и прогрессирования миопии. По всей видимости, это следствие обменных нарушений. У детей и подростков в период прогрессирования миопии повышается экскреция гликозаминогликанов и коллагена, увеличивается активность гиалуронидазы и уровень свободного оксипролина в крови, нарушается баланс микроэлементов [6, 13, 14], что свидетельствует о сдвиге равновесия между синтезом структур соединительной ткани и их распадом в сторону усиления катаболизма. Однако механизмы, лежащие в основе данного дисбаланса, до сих пор не известны. При прогрессировании миопии выявлено снижение уровня кортизола, а также снижение тестостерона у мальчиков и повышение эстрадиола у девочек [14].
Кроме того, в 2-3 раза снижено содержание фактора роста эндотелия сосудов (VEGF), уровень которого регулируется металлопротеиназами, участвующими в процессах деградации соединительной ткани.
Активизация протеолитических ферментов играет важную роль в прогрессировании миопии и развитии патологии склеры [31, 32].
Изменение гемодинамических показателей в сосудистом русле головы и шеи, а также изменение реологических свойств крови у пациентов с близорукостью многократно описано в специальной литературе [3, 33]. Так, установлено снижение показателей кровотока в задних цилиарных артериях, что способствует развитию патологии сетчатки и приводит к прогрессирующему течению миопии [37].
Сочетание снижения скоростных гемодинамических показателей в задней длинной цилиарной артерии (ЗДЦА) с анатомо-топографическими и гидродинамическими изменениями в переднем сегменте глаза является фактором риска развития глаукомы у лиц с близорукостью высокой степени.
Некоторые физические факторы, такие как инфразвук и световые волны видимого спектра различной длины, влияют на гемодинамические показатели и изменяют реологические свойства крови, а также снижают внутриглазное давление (ВГД) [51].
Инфразвуковые волны также изменяют биомеханические свойства соединительной ткани в организме в целом и в глазу в частности. К настоящему времени описано 3 методики инфразвуковой терапии: локальное озвучивание тканей глаза и его придаточного аппарата, пневмомассаж (использование переменного давления воздушного инфразвука) и инфразвуковой фонофорез [28].
Свет также вызывает в организме целый каскад превращений, воздействуя на органы и системы, активирует физиологические процессы, восстанавливает баланс внутренней среды, регулирует обмены веществ, повышает жизнестойкость клеток и тканей, иммунитет [15].
Эффективной методикой физиотерапевтического лечения прогрессирующей миопии у детей является цветоимпульсная стимуляция. Лечебный эффект достигается воздействием световыми импульсами различного цвета на колбочки-рецепторы в сетчатке, а также непосредственно на роговицу, хрусталик и радужку. В лечении наиболее часто используются красный, оранжевый, зеленый и синий цвета. Первые два цвета улучшают микроциркуляцию в глазном яблоке, повышают остроту зрения и чувствительность рецепторов сетчатки. Зеленый цвет понижает внутриглазное давление, наиболее эффективно восстанавливает биоритм зрительного анализатора, способствует кровотоку и циркуляции внутриглазной жидкости.
Современные методы лечения миопии подразделяются на оптическую коррекцию, а также на применение аппаратов и тренажеров, фармакотерапию, физиопроцедуры и хирургическое лечение [9, 10]. Что касается оптической коррекции, то имеются данные о том, что гипокоррекция близорукости приводит к замедлению прогрессирования миопии [38].
Современная фармакотерапия прогрессирующей миопии включает в себя применение циклоплегических препаратов, витаминов групп A, C, D, E и минералов. Кроме того, применяют как местное, так и общее лечение хлоридом кальция, цистеином, препаратами китайского лимонника, женьшеня, мезатоном, этилморфина гидрохлорилом (дионин), а также субконъюнктивальными инъекциями кислорода.
Часто назначают аскорутин, рибофлавин, витамины группы В, интермедии, аденозинтрифосфорную кислоту (АТФ), тауфон и др. [5].
Таким образом, при лечении близорукости у детей всегда следует учитывать предрасполагающие факторы, а также индивидуальные особенности пациента и наличие системных нарушений. На наш взгляд, комплексная терапия прогрессирующей миопии является перспективным направлением детской офтальмологии.
Сведения об авторах:
Сидоренко Евгений Иванович– член-корр. РАН, профессор, зав. кафедрой офтальмологии педиатрического факультета ГБОУ ВПО «РНИМУ им. Н.И. Пирогова» Минздрава России.
Суханова Нателла Вахтанговна– врач-офтальмолог ФГБУ «Научный центр здоровья детей»
Источник