Кератоконус стадии по толщине роговицы
Классификация заболевания по стадиям (степеням) предлагалась различными зарубежными и отечественными специалистами в области роговицы глаза (Амслер, Абугова, Слонимский и т.д.). При этом учитывается выраженность патологических изменений роговицы (определяемые биомикроскопически, топографически и т.д.) и степень рефракционных нарушений.
I стадия (первая степень)
- Обнаруживается миопия и слабая степень миопического астигматизма (возможно – с плюсовой или нулевой сферой);
- К-индекс <= 48 Д;
- биомикроскопические признаки отсутствуют;
- Выявляется «пятно выпячивания» или характерный паттерн на компьютерной топографии – bow-tie;
- Показания пахиметрии в норме или чуть менее 500-550 мкм.
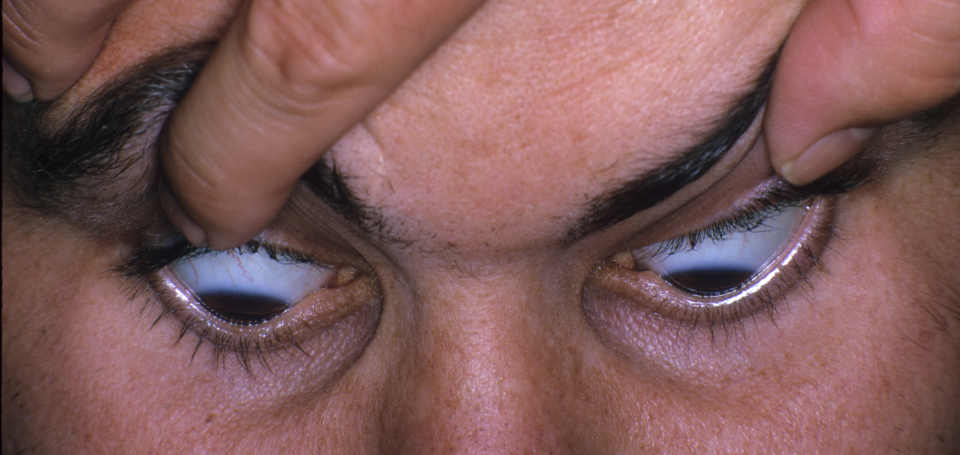
II стадия (2 степень)
- Выявляется миопия и выраженный миопический астигматизм;
- К-индекс <= 53 Д;
- Биомикроскопические признаки отсутствуют;
- Показания пахиметрии от 400 до 500 мкм.
III стадия (3 степень)
- Значительно развитые миопия и астигматизм, плохо поддающиеся коррекции очками или линзами;
- К-индекс > 53 Д;
- Выявляются характерные биомикроскопические признаки кератоконуса: кольцо Флейшнера, стрии Фогта, деформация роговой оболочки;
- Показания пахиметрии 370–400 мкм.
IV стадия (4 степень)
- Очень сильное снижение остроты зрения, порой до счета пальцев у лица;
- Невозможность измерения рефракции и осуществления компьютерной топографии;
- К-индекс > 55 Д;
- Биомикроскопические признаки: значительная деформация роговой оболочки – ясно просматривается конус, истончающийся на верхушке, могут выявляться помутнения, местный отек, обнаруживаются разломы роговицы, рубцы на ней, кольцо Флейшнера, стрии Фогта;
- Показания пахиметрии меньше 370 мкм.
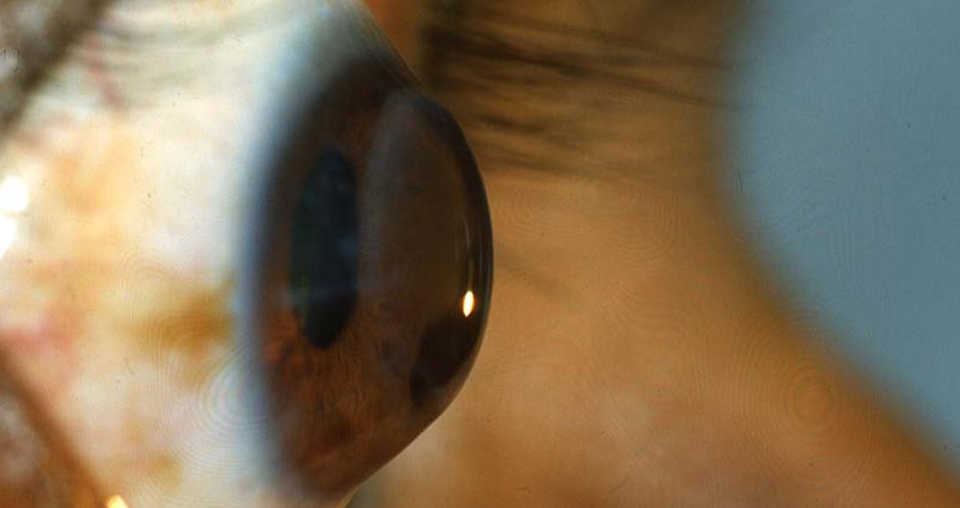
Острый кератоконус
Признаками острого кератоконуса (водянки роговицы) являются:
- Внезапная утрата зрительной функции;
- Покраснение глаза, значительный болевой синдром;
- Выраженный отек роговой оболочки.
Острый кератоконус — неотложное состояние, при котором необходимо срочное медицинское вмешательство, поскольку существует риск разрыва роговой оболочки и последующей гибели глаза.
Оперированный кератоконус
Это состояние после перенесенной операции сквозной кератопластики. Характеризуется значительным послеоперационным смешанным астигматизмом.
Прочие виды кератоконуса
Латентный кератоконус (Keratoconus fruste)
Этот вид заболевания может возникать только после проведенной операции ЛАСИК. Как правило, в таких случаях у пациентов определяют нетипичный случай значительной близорукости и астигматизма. Но, обратив внимание на эту самую «нетипичность», у внимательного специалиста может возникнуть подозрение на латентный кератоконус.
Вторичный кератоконус или ятрогенная кератэктазия – это заболевание также возникает после проведенной операции ЛАСИК.
Пеллюцидная маргинальная дегенерация (ПМ) – по сути, является тем же кератоконусом, но со смещением верхушки вниз. Кератоглобус – деформация роговой оболочки, при которой роговица обретает шаровидную, а не коническую форму. Кератоторус – зональное изменение рефракции роговой оболочки. Эти заболевания диагностируются и лечатся точно так же, как и обычный хронический кератоконус.
Источник
Гадаева Мадина Лечаевна, врач офтальмолог ООО Клиника доктора Куренкова.
Кератоконус представляет собой заболевание роговицы невоспалительного характера, при котором вследствие дегенеративных процессов происходит истончение и деформация роговицы с формированием конической формы. Кератоконус больше встречается среди мужского населения, в основном начинает проявляться в пубертатном периоде. По статистике 1 случай заболевания приходится на 2000 человек, как правило, среди южных народов.
Впервые кератоконус научно описан в 1748 году немецким офтальмологом Burchard Mauchart. Однако более подробное описание кератоконуса в 1854 году сделал британский врач John Nottingham и перечислил основные симптомы: двоение, изменение формы и прочности роговицы, полиопия, трудность подбора очков. В 1859 году британский хирург William Bowman стал проводить операции при кератоконусе с целью улучшения зрения путем стягивания радужки через маленькие проколы в роговице, придавая ей щелевидную форму по типу «кошачьего» зрачка. Позже, немецкий офтальмолог Альберта фон Грэф предложил прижигать роговицу раствором нитрата серебра для стабилизации ее формы, прикладывая после операции плотную повязку с тканью пропитанной лекарственным препаратом вызывающим восстановление клеток роговицы. Долгое время единственным методом попытки замедлить прогрессирование кератоконуса и хоть как — то улучшить зрение пациентам, было применение жестокой контактной линзы изобретенной во Франции в 1888 году врачом Eugene Kalt.
Этиология и патогенез
Причины развития кератоконуса до настоящего времени окончательно не установлены, существует множество теорий предполагающих причины и пусковой механизм его развития.
Одной из первой возникла эндокринная теория. Возникновение кератоконуса связывали с дисфункцией желез внутренней секреции сопровождающейся нарушением гипофизарно – диэнцефальной системы, гипер — или гипотиреодидизме, адипозо-гениальной недостаточностью, снижении 17-кетостероидов. Важно отметить, что пик прогрессирования кератоконуса приходится на пубертантный период, когда происходит активация желез внутренней секреции при росте организма.
Существует также вирусная теория, предложенная вследствие наблюдаемой у пациентов с кератоконусом в 80% случаев инфицированностью вирусом гепатита В.
Обменная теория: при исследованиях у пациентов с кератоконусом, во влаге передней камеры было обнаружено снижение активности глутатион — редуктазы и глюкозо-6-фосфат-дегидрогиназы. Такие ферментные нарушения провоцируют увеличения уровня перекисного окисления липидов, которые в свою очередь активируют выброс лизосомальных гидролитических ферментов приводящих к лизису внутриклеточных структур.
Аллергическая теория: Возникновение на фоне аллергических блефароконъюнктивитов, астмы, при сенной лихорадке, экземе. Здесь предполагается механизм вызванный нарушение иммунного гомеостаза увеличением Ig М, С3, С4 компонентов комплимента. Было выявлено что по мере прогрессирования кератоконуса происходит усиление дефективности Т- супрессоров и увеличение IG приводящее к срыву к аутотолерантности к антигенам роговицы. Причем в биоптатах конъюнктивы пациентов с кератоконусом выявлена высокая инфильтрация лимфоцитами, моноцитами, макрофагами, плазматическими клетками, а так же значительная концентрация тучных клеток. Такие признаки характерны для иммунного воспаления.
Механическая травматизация: При постоянном повреждении эпителия, причиной которого может быть длительном ношение контактных линз или постоянное почесывание век при аллергических реакциях. Длительная травматизация провоцирует запуск следующих процессов: хронический апоптоз кератоцитов — повышение лизосомальных ферментов и ингибиторов протеиназы — разрушение коллагена и как следствие, дегенеративные процессы в эпителии роговицы.
Причиной развития вторичного кератоконуса также могут стать: воспалительные заболевания роговицы, последствия травм и ожогов, послеоперационные осложнения, приводящие к эктазии.
Однако наибольшее распространение получила наследственная или генетическая теория. Кератоконус часто сочетается с наследственными синдромами и аномалиями развития, такими как амавроз Лебера, синдром Крузона, пигментная дегенерация сетчатки, синдром Дауна, синдром Марфана, гранулярная дистрофия роговицы, синдром голубых склер. Следует подчеркнуть, что 68 % пациентов с кератоконусом имеют ту или иную патологию соединительной ткани. Так же кератоконус встречается при заболеваниях, которые сопровождаются нарушением психики, например при шизофрении.
Имеется аутосомно-доминантный тип наследования кератоконуса и он может встречаться у членов одной семьи, передаваясь по мужской линии. В ходе научных исследований, проведенных в США, удалось определить локус генов ответственных за возникновение кератоконуса, считается что это ген COL6A1 c DNA кодирующий продукцию коллагена IV типа. Исследования продолжаются.
Механизм развития заболевания
Вследствие включения апоптоза кератоцитов происходит нарушение структуры коллагеновых волокон. Нарушается порядок и расположение стромальных пластин, снижается плотность эндотелиальных клеток. Это приводит к «разряжению» стромы и роговица начинает терять одну из своих важнейших функций — сферичность. Возникает беспорядочность клеточных структур клеток, изменение их формы. На ранних стадиях могут формироваться помутнения в боуменовой мембране.
На поздних стадиях происходит разъединение роговичных пластин при растяжении стромы – параллельно расположенные линии Фогта. В дальнейшем, в области вершины кератоконуса формируются истончения и линии рубцевания. При тяжелых формах заболевания на десцеметовой оболочке могут образовываться разрывы и трещины. Патогномоничным признаком для кератоконуса является кольцо Фляйшера — субэпителиальное пигментное кольцо коричневого — желтого или зеленого цвета, так же могут формироваться отдельные его дуги вокруг вершины конуса в результате отложения гемосидерина. В 7% случаев наблюдаются различные эпителиопатии. На поздних стадиях появляется симптом Мансона – это выпячивание века при взгляде вниз и Y- образная выемка на конъюнктиве нижнего века, вызванная растяжением тканей конически измененной роговицей.
При повреждении десцеметовой оболочки, роговица начинает пропитываться влагой передней камеры, что приводит к ее оводнению и проявляется в виде пятна молочно — белого цвета, что усиливает рубцевание роговицы. Пациенты при этом ощущают боль и резкое снижение зрения, прозрачность может восстанавливаться в течение 6 — 8 недель.
На терминальной стадии исходом кератоконуса может стать частичный разрыв роговицы. На ее поверхности образуются буллы заполненные жидкостью. В таких случаях повышается угроза полного разрыва роговицы и потери глаза, вследствие чего в экстренном порядке проводится пересадка донорской роговицы.
Классификация кератоконуса
Существует несколько типов классификации кератоконуса. Классификация З. Д. Титаренко (1982) включает 5 стадий заболевания: На I и II стадиях отмечаются небольшие, субклинические изменения роговицы (участки «разжижения», утолщение нервных волокон); На III стадии снижается острота зрения до 0,1, формируется помутнение роговицы на вершине конуса, образовываются линии Фогта. IV стадия характеризуется резким снижением остроты зрения (до 0,02), истончением и помутнением роговицы, возникновением трещин в десцеметовой оболочке. V стадия – формируются тяжелые изменения роговицы с практически тотальным помутнением роговицы.
Классификация Ю. Б. Слонимского (1993), в основном, предназначена для выявления диагностических признаков, определяющих возможность и сроки хирургического лечения. I стадия до хирургическая — характеризуется снижением зрения, плохо корригируемого очковыми стеклами, но успешно корригируемого контактными линзами. II стадия хирургическая — сопровождается наличием эпителиопатии, плохой переносимостью контактных линз. III стадия терминальная — характеризуется грубыми рубцовыми процессами с резким снижением остроты зрения.
Классификация J. Buxton (1973) по степени увеличения кривизны роговицы: I степень — радиус роговицы около 7,5 мм и нерегулярным астигматизмом; II степень — радиус от 7,5 до 6,5 мм и изменением офтальмометрических показателей; III степень — радиус менее 6,5 мм.; IV степень — заключительная стадия — радиус роговицы менее 5,6 мм.;
Наиболее популярной является классификация по М. Amsler, 1961 г.: В ее основу положены биомикроскопическая картина роговицы и офтальмометрические изменения. I стадия — характеризуется «разряжением» стромы, появлением нервов роговицы, изменением клеток эндотелия и офтальмометрическими изменениями. Острота зрения на данной стадии в пределах 0,1-0,5, корригируется цилиндрическими стеклами, минимальный радиус кривизны роговицы — более 7,2 мм..
II стадия — острота зрения не превышает 0,1-0,4 и также корригируется астигматическими стеклами, возможна легкая эктазия и истончение роговицы, минимальный радиус кривизны составляет 7,19-7,1 мм..
III стадия — образуется заметное выпячивание роговицы и ее истончение. Острота зрения 0,02-0,12, корригируется только жесткими контактными линзами, которые пациенты часто не переносят. Минимальный радиус кривизны роговицы составляет 7,09-7,0 мм, возникают помутнения боуменовой мембраны.
IV (терминальная) стадия — появляются помутнения стромы, изменения десцеметовой оболочки. Офтальмометрия часто невозможна. Острота зрения 0,01-0,02 и не корригируется, минимальным радиус кривизны менее 6,9 мм.. Формирование кольца Фляйшера может наблюдаться на любой стадии.
Современная классификация кератоконуса по Rabinowitz – McDonell подразделяет стадии заболевания по M. Amsler:
I и II стадии — как субклиническую или рефракционную стадию.
III и IV — как клиническую стадию. Отдельно следует выделить следующие типы классификации кератоконуса: Передний или истинный кератоконус. Отличается хроническим течением. Патологические процессы происходят в боуменовой мембране. Отличается формированием практически прозрачной эктазии.
Острый кератоконус или водянка (hydrops) роговицы. Повреждается десцеметова мембрана, нарушается барьерная функция и водянистая влага пропотевает из передней камеры в слои роговицы, вследствие чего строма мутнеет и отекает.
Задний кератоконус. Это аномалия, возникающая вследствие неполноценного развития мезодермы. Истончение формируется в центре, либо образует блюдцеобразную форму. Роговица становится довольно плоской и оптически слабой. Данное состояние отличается стабильностью.
Симптомы заболевания
Первые симптомы прогрессирования кератоконуса проявляются как появление размытости, искажения изображения, полиопия, снижение остроты зрения из-за иррегулярного астигматизма. Часто меняется диоптрийность очков и контактных линз, возможна непереносимость последних.
По мере прогрессирования появляется затуманенность зрения, возникают ореолы, блики, повышенная чувствительность к свету. При отеке роговицы появляется боль.
Как правило, поражаются оба глаза, но развитие кератоконуса проходит ассиметрично. Прогрессирование может спонтанно остановиться на любой стадии, от легкой до тяжелой.
Диагностика заболевания
Основные моменты, важные в диагностике кератоконуса, это:
Сбор анамнеза. Наличие кератоконуса в роду, предрасположенность в анамнезе. Прогрессирование астигматизма, ухудшение зрения, двоение и т.д.
Авторефрактометрия.Прогрессирующее увеличение максимальной силы преломления при кератоконусе в центре роговицы больше 47,2 диоптрий. Разница между показателями радиуса К1 и К2 роговицы больше 1,4 диоптрий.
Биомикроскопия. Изменения роговицы при прогрессировании и клинические проявления кератоконуса указывают на растяжения и эктазии роговицы, основными признаками которых являются:
Стрии Фогта – линейные полосы, формирующиеся в строме перед десцеметовой оболочкой, представляют собой видимые нервные окончания.
Кольцо Флешнера – скопление гемосидерина в глубоких слоях эпителия подчеркивающее основание конуса.
Симптом Мансона – выпячивание века при взгляде вниз и Y- образная выемка на конъюнктиве нижнего века.
Пахиметрия. Индекс кератоконуса (KI) — это отношение толщины роговицы на переферии (РСТ) к самой тонкой части (ТСТ) или разница между верхней (S) и нижней точками (I). При начальном кератоконусе эта разница превышает 75-100 микрон.
Кератотопография. Признак субклинического кератоконуса представляет собой одиночное выстояние в нижне-носовом или нижне-центральном сегменте (симптом «капли»), или выстояние в виде «галстука — бабочки». Формируется высокая рефракция в центральной зоне роговицы, разница в оптической силе центра роговицы в парных глазах, разница рефракции роговицы в противоположных точках одного меридиана. При прогрессировании характерно усиление кривизны, обычно расположенное ниже центральной линии. Это особенно важно для ранней диагностики кератоконуса, когда другие признаки ещё не проявились. Сравнивая несколько топографических снимков, можно оценить характер и скорость деформации роговицы.
Конфокальная микроскопия роговицы. Позволяет выявить и уточнить степень морфологических нарушений во всех слоях роговицы на клеточном уровне при ранних стадиях. Отмечается эпителиопатия, начальные изменения структуры в боуменовой мембране, утолщение стромальных нервных волокон и увеличение активных кератоцитов.
Лечение
Все применяемые методы направлены на стабилизацию и торможение прогрессирования данной патологии.
- Ношение жесткой контактной линзы до недавнего времени было единственным методом снижения развития кератоконуса.
- Имплантация интрастромальных колец INTACS. В строме параоптической области роговицы формируется канал, в который имплантируются две тонких дуги, изготовленных из полиметилметакрилата. В результате роговица уплощается, принимая более естественную форму.
- Коллагеновый кросслинкинг (cross-linking с англ. -перекрещивающиеся связи). С роговицы снимается эпителиальный слой, проводится инстилляция раствора рибофлавина, одновременно происходит облучение роговицы ультрафиолетом. Данный метод усиливает механическую плотность роговицы за счет укрепления межклеточных связей фибрилл коллагена.
- При терминальных стадиях кератоконуса прибегают к пересадке донорской роговицы.
Источник
Кератоконус глаз до сих пор не изучен, что это такое – однозначного ответа нет. Врачами не установлены причины появления заболевания, а также нет уверенности в эффективности лечения после постановки диагноза. Тем не менее медицинское вмешательство во многих случаях значительно облегчает участь пациента, некоторым удается достигнуть стойкой ремиссии на многие годы.

Что такое кератоконус глаза
Кератоконус глаза – это невоспалительная патология, при которой наблюдается дегенеративное истончение роговицы, вследствие которого под действием внутриглазного давления она искривляется. Искривление придает конусоподобную форму роговице, меняет преломляющие траектории глаза, что приводит к нарушению остроты зрения.
Заболевание глаз чаще всего наблюдается в период полового созревания, в подростковом возрасте, очень редко кератоконус встречается у детей или пожилых людей. Чем раньше начинает развиваться патология, тем сложнее будет протекать. В течение 10-20 лет после начала появления недуга он внезапно останавливается на любой стадии развития и больше не прогрессирует.

Кератоконус глаз сопровождается истончением, искривлением, микротрещинами, рубцеванием роговичной оболочки. Увеличенное внутриглазное давление на тонкие стенки роговицы могут привести к ее разрыву. Поэтому при постановке диагноза следует ограничить все активные виды спорта, а беременность и роды при кератоконусе должны разрешаться исключительно кесаревым сечением, иначе при схватках есть риск потерять зрение.
Нарушение качества зрения происходит по 2 причинам:
- Деформация, выпячивание поверхности роговицы глаза, что делит изображение на много частей.
- Рубцевание поверхности, что приводит к размытости, двоению, троению предметов.
Без правильного, своевременного лечения присоединяются различные осложнения, но к полной потери зрения кератоконус глаз не приводит. В качестве осложнения заболевания снижается зрение, развивается светобоязнь, астигматизм и близорукость, ухудшается ночное видение, может развиться водянка глаза, глаукома. Исходом нелеченого кератоконуса является образование бельма либо перфорация или разрыв роговицы.
Нагляднее о кератоконусе расскажет видео:
Классификация
По характеру течения заболевания бывает:
- острый кератоконус глаз;
- хронический;
- волнообразное течение.
По причине появления:
- первичный, генетически обусловленный кератоконус глаз;
- вторичный, вследствие влияния факторов внешней среды, клеточных патологий, хирургических вмешательств, травм.
По характеру поражения:
- односторонний – менее 6%;
- двусторонний – 94% всех случаев заболевания.
Степень максимального искривления кератоконуса оценивают по трем стадиям:
- Слабая степень, меньше 40 диоптрий.
- Средняя, до 55 диоптрий.
- Тяжелая, больше 55 диоптрий.

В зависимости от внешнего протекания процесса:
- Точечный купол – небольшого размера, примерно 5-6 мм в диаметре, локализирован по центру.
- Овальный купол – средний размер, локализирован ниже центра роговицы, провисает.
- Конус в виде глобуса – поражено более 70% роговицы.
Уровень истончения (дистрофии) роговицы:
- слабый, толщина более 500 мкм;
- средний, толщина от 500 до 400 мкм;
- близкий к разрыву, толщина менее 400 мкм.
Причины
Вопрос о причинах, которые способствуют развитию патологии, до конца не изучен. Одна теория меняет другую, перечислим наиболее часто встречающиеся.
Кератоконус глаз, основные причины возникновения:
- Наследственность, генетическая предрасположенность.
- Эндокринные нарушения, гормональные сбои, перестройки организма.
- Метаболическая причина, нарушение обмена веществ.
- Микротравмы роговицы, прием кортикостероидов, радиационное, ультрафиолетовое облучение, запыленность воздуха.
- Как осложнения лазерной коррекции зрения.
- Неправильно подобранные контактные линзы, которые травмируют поверхность роговицы.
- Гепатит В или С.
Возникновение кератоконуса до конца не изучено, выяснилось, что основной причиной является постепенное помутнение и разрыв Боуменовой мембраны. Постепенное разрушение мембраны приводит к увеличению давления внутриглазной жидкости и выпячиванию роговицы.

Симптомы
Специфические симптомы этого заболевания проявляются лишь при достаточно запущенном процессе, боль отсутствует. На ранних стадиях кератоконус проявляет себя снижением остроты зрения, как при обычном нарушении рефракции. Далее постепенно начинают присоединяться другие симптомы.
Кератоконус глаз, основные симптомы:
- Размытость, нечеткость очертаний предметов.
- Двоение изображения.
- Светобоязнь, ночная слепота.
- Постоянная усталость глаз.
- Если на листке черной бумаги изобразить белую точку, то пациент с кератоконусом будет видеть несколько точек, рассыпанных по всему листку. С прогрессированием заболевания количество точек добавляется.
В возрасте 15-16 лет начинают проявляться первые признаки в виде слабого астигматизма, точный и правильный диагноз устанавливается через пару лет при усугублении симптоматики.
Протекание кератоконуса разнообразно, периоды острого течения сменяются ремиссией, пациент сменяет много очков или останавливается на контактных линзах. Уровень зрения также нестабилен, больной видит то хуже, то лучше.

Диагностика
Диагностика кератоконуса глаз начинается с момента жалоб пациента на ухудшение зрения. Врач-офтальмолог подробно расспрашивает больного о жалобах, появлении нарушения зрения, с чем человек это ассоциирует и как давно это началось. Далее измеряется острота зрения и рефракционная сила глаз. Если близорукость или дальнозоркость не подтверждается, проводят дальнейшее обследование пациента.
Методы диагностики:
- Офтальмоскопия.
- Рефрактометрия для выявления астигматизма.
- Диафаноскопия.
- Скиаскопия – теневая проба.
- Кератотопография.
- Фотокератометрия.
- Биомикроскопия глаза.
- Микроскопия роговицы.
- При осмотре на щелевой лампе наблюдается кольцо Флейшера, это отложение оксида железа в эпителии роговицы.
По мере подтверждения диагноза добавляются дополнительные необходимые обследования и консультации смежных специалистов, если это необходимо.

Как вылечить кератоконус
Кератоконус имеет несколько методов лечения: консервативный, хирургический, традиционный и домашние методы по рецептам народной медицины. Прежде всего, необходимо проконсультироваться у окулиста, именно он сможет назначить наиболее эффективный метод в вашем случае. Где будет проходить лечение, дома или в стационаре, также будет зависеть от врача и тяжести кератоконуса.
Консервативные методы
На начальном этапе кератоконуса используется очковая и контактная коррекция. Начинают с очков. До того момента, пока они эффективны, контактные линзы противопоказаны, так как они дополнительно, пусть и минимально, но травмируют глазную поверхность. Одновременно используют глазные капли («Таурин», «АТФ», «Мезатон») и мази (дексаметазоновая, тетрациклиновая), которые эффективны на данном этапе кератоконуса.
При прогрессировании процесса выпячивание роговицы меняет преломление изображения и подбор очков становится невозможным. На этом этапе используют линзы, при кератоконусе их разделяют на:
- Жесткие линзы (ЖКЛ) – это твердые, газопроницаемые линзы, которые полностью меняют форму роговицы на нормальную. Недостатком является высокая травматичность при ношении, не всем этот метод подходит.
- Мягкие контактные линзы (МКЛ) – это гидрофильные, утолщенные мягкие линзы, которые не царапают роговицу, но способны корректировать лишь небольшие выпячивания.
- Гибридные контактные линзы с твердым центром и мягкой периферией.
- Склеральные контактные линзы закрывают всю склеру, а не только роговицу, применяются при неравномерной поверхности глаза и плохой фиксации обычных линз.
- Комбинированный подход – в некоторых случаях необходимо комбинировать ношение мягких контактных линз вместе с жесткими. При этом выпускаются специальные МКЛ, которые имеют небольшую выпуклость для фиксации на своей поверхности ЖКЛ. Замысел комбинирования состоит в щадящем ношении МКЛ относительно контакта с роговицей и жесткой фиксации поверхности с помощью ЖКЛ.

Положительный эффект от использования контактной коррекции относительно очковой заключается в непосредственном контакте линзы с поверхностью роговицы. Выпячивание фиксируется и распрямляется, пространство между линзой и глазом заполняется слезной жидкостью, что восстанавливает естественную форму роговицы и преломление света.
Подбор линз осуществляет врач-офтальмолог методом проб и ошибок. Порой пациент носит разные типы линз по неделе, для того чтобы выбрать оптимальные. В некоторых случаях оптика изготавливается индивидуально по особенностям пациента на заказ.
Кросслинкинг, или процедуры ФРК + ФТК, – относительно новый метод укрепления тканей роговицы без хирургического вмешательства. Процедура позволяет приостановить или замедлить развитие кератоконуса глаз, на несколько диоптрий увеличить остроту зрения, сделать эпителий толще и прочнее.
Глаз пациента пропитывается специальным раствором рибофлавина, а затем в течение 30 минут интенсивно облучается ультрафиолетовыми лучами, благодаря которым между волокнами коллагена в строме роговицы образуются дополнительные ковалентные связи. Эта процедура добавляет механической прочности роговице и препятствует дальнейшему ее истончению и искривлению.
Дополнительно смотрите видео о инновационном методе кросслинкинг:
Хирургическое лечение
При неэффективности вышеописанных методов, запущенных стадиях заболевания, тяжелом течении и по медицинским показаниям применяются хирургические методы лечения кератоконуса глаз в виде нескольких видов операций:
- Имплантация роговичных сегментов – это процедура имплантации каркаса интрастромальных колец в толщу роговицы, которые механически, с помощью натяжения ее разглаживают. Процедура проводится амбулаторно под местной анестезией.

- Глубокая, послойная пересадка роговицы – наименее щадящий метод кератопластики, имеет низкий уровень послеоперационных осложнений, а также более высокий функциональный результат. При этом эндотелий и десцеметова оболочка остаются свои, а пересаживается только строма и наружные слои роговицы.

- Сквозная кератопластика – во время этой процедуры удаляется поврежденная роговица пациента, а вместо нее имплантируется донорская. Такой радикальный метод применяется после осложнений лазерной коррекции или термокератопластики. Операция происходит под наркозом, спустя 4-6 недель под местной анестезией снимаются швы. Полностью зрение восстанавливается через год.

- Эпикератофакия – частичная кератопластика. Очень сложная редкая операция выполняется лишь по медицинским показаниям.
- Радиальная кератотомия – используется на ранних стадиях заболевания или при достаточной толщине роговицы. Хирург наносит серию расходящихся микроразрезов, которые меняют ее форму.

Советы народной медицины
Лечение кератоконуса народными средствами должно согласовываться с вашим лечащим офтальмологом и идти в комплексе с традиционной медициной.
В качестве глазных капель используют:
- сок алоэ;
- отвары ромашки, шалфея, листьев березы, календулы, алтея;
- водный раствор меда;
- зеленый и черный чай;
- настойку прополиса;
- водный раствор эхинацеи.
Профилактика
В большинстве случаев кератоконус глаз имеет медленное хроническое течение. Чем позже происходит развитие заболевания, тем меньше осложнений оно приносит. Ранний кератоконус, в возрасте до 15 лет, обычно имеет более тяжелое течение.
В целях профилактики не пропускайте осмотры у врача-офтальмолога, соблюдайте все рекомендации. Своевременно лечите все воспалительные заболевания глаз, соблюдайте режим зрительной нагрузки, правильно освещайте рабочее место, не пренебрегайте средствами индивидуальной защиты при контакте с запыленным, грязным, холодным воздухом, ярким освещением и так далее.
Популярные вопросы пациентов о кератоконусе глаз:
- Есть ли ограничения по физическим нагрузкам для пациентов с кератоконусом?
- Можно ли обойтись очками при коррекции зрения с данной патологией?
- Берут ли юношей с таким диагнозом в армию?
- Можно ли с данным заболеванием работать за компьютером, не навредит ли это?
- Что такое кольцо Флейшера, почему этот симптом связывают с кератоконусом?
- Есть ли смысл в применении глазных каплей при кератоконусе глаз, в том числе витаминных или сосудистых комплексов «Тауфон» и «Солкосерил»?
Ответы врача-офтальмолога вы можете посмотреть в следующем видео:
Сохраните статью в закладках, чтобы не потерять. Описывайте свой опыт в комментариях. Поделитесь полезной информацией с друзьями в социальных сетях, будьте здоровы.
Источник

