Катаракта астигматизм один глаз
В современной офтальмологической практике достаточно часто имеют место быть случаи, при которых у пациента одновременно проявляются астигматизм и катаракта. Их совместное течение значимо снижает качество жизни человека. Что же представляют собой данные глазные заболевания, в чём различия между ними и подлежат ли они лечению? Давайте разбираться.
Симптомы и причины астигматизма
Астигматизм – дефект зрительного восприятия человека, связанный с изменением формы хрусталика или роговичной оболочки глаза, в результате которого человек теряет способность к чёткому видению. При этом заболевании входящие световые лучи концентрируются не в одном, а в нескольких разных фокусах, поэтому изображение наблюдаемых предметов фокусируется не на сетчатке, а в различных точках перед или за нею.
Характерными симптомами данного глазного дефекта являются:
- снижение зрительного восприятия;
- размытие и оптическое искажение видимых предметов;
- раздвоение в глазах и ярко выраженный зрительный дискомфорт;
- быстрая утомляемость глаз на фоне активной работы приспособительных механизмов.
Нарушение фокусировки световых лучей на сетчатке глаза может быть как наследственным, так и приобретённым. Первое зачастую наблюдается ещё на стадии формирования плода в утробе, но развиваться начинает по мере взросления ребёнка. Причинами второго часто выступают:
- повреждения передней прозрачной части наружной оболочки глаза;
- помутнение роговичного слоя;
- хирургические манипуляции, выполняемые на органах зрения;
- воспалительные процессы;
- истончение и изъязвление органической линзы, прикреплённой к склере глаза.
В отдельных случаях причиной астигматизма выступают даже различные патологические процессы в челюстно-лицевой зоне, способствующие изменению костной основы орбиты глаза.
Как образуется и проявляется катаракта
Катаракта – это помутнение глазного хрусталика, провоцирующее расстройства зрения различной степени. Эта патология относится к категории самых распространённых глазных заболеваний. И она имеет свойство прогрессировать постепенно, на протяжении всей жизни человека.
Основным фактором, способствующим развитию катаракты, является возраст человека. Более 50% всего людского населения планеты в возрасте от 65 лет имеет этот дефект зрения. Помимо возрастного фактора, причинами образования катаракты также нередко выступают эндокринные заболевания, употребление стероидных гормонов и негативные привычки (в частности, курение).
В зависимости от степени изменения прозрачности хрусталика, данное заболевание проявляется:
- раздвоением видимости, когда не поражённый орган зрения прикрывается;
- нечёткостью зрительного восприятия, неустранимой оптическими приборами;
- возникновением признаков миопии;
- появлением световых бликов при зрительном обзоре в ночное время;
- болезненной восприимчивостью глаз к свету в тёмное время суток;
- снижением качества цветового зрения.
Такой зрительный дефект, как катаракта, в обязательном порядке подлежит коррекции. Если его развитие не остановить своевременно, то это может привести к полной утрате зрения в итоге.
Диагностика заболеваний
Диагностика катаракты и астигматизма – непростое дело. При сильном помутнении хрусталика врачу-офтальмологу часто не удаётся оценить реальное состояние сетчатки и гелеподобного прозрачного вещества, заполняющего пространство между хрусталиком и сетчаткой в глазу, при помощи стандартных тестов. Поэтому для их выявления используются специальные аппараты.
Для обнаружения вышеуказанных патологий проводится:
- диагностика нарушения остроты зрения с использованием специальных таблиц;
- осмотр внутренней поверхности глазного яблока офтальмоскопом или фундус-линзой;
- измерение давления жидкости внутри глаза;
- диагностика состояния отделов глазного яблока при различных освещениях;
- изучение состояния способности глаза преломлять свет;
- измерение рефракции глаза с искусственным расширением зрачка;
- обследование структурных отделов глаза;
- офтальмоскопия с целью исследования состояния стекловидного тела;
- ультразвуковое исследование глаза и измерение радиусов кривизны поверхности роговицы с помощью специального прибора – офтальмометра;
- компьютерная диагностика базовой кривизны.
Совместное течение патологий
Катаракта часто протекает одновременно с астигматизмом. Совместное течение вышеописанных глазных патологий ещё 10–15 лет назад вызывало определённые сложности для любого хирурга-офтальмолога: даже после излечения от катаракты зрение не восстанавливалось на 100%, и человек продолжал плохо видеть без специальных оптических приборов. Однако сегодня технологии позволяют разом удалить катаракту и исправить имеющееся нарушение рефракции.
Катаракта и роговичный астигматизм
Для устранения этой патологии применяется микрохирургический метод удаления катаракты. Его основой является дробление главной преломляющей линзы ультразвуком и её дальнейшее извлечение из полости глазного яблока ирригационно-аспирационным методом, проводимое совместно с последующим вживлением торической интраокулярной линзы, предназначенной для устранения катаракты, сочетающейся с роговичным астигматизмом. Такая линза восстанавливает оптическую силу мутного хрусталика и корректирует зрение в лучшую сторону.
Катаракта и хрусталиковый астигматизм
При одновременном наличии данных патологий осуществляется иссечение катаракты ультразвуковым зондом и производится имплантация оптической линзы, выполненной из твёрдой силиконовой резины или акрилового полотна. Подобная операция устраняет несферичность оптических элементов глаза и позволяет вернуть пациенту хорошее зрение.
Для наиболее эффективного лечения патологий и для восстановления максимальной остроты зрения дополнительно также проводится коррекция зрения ультрафиолетовым газовым лазером. Подобная операция осуществляется в течение одного дня и не требует госпитализации пациента. Глубина проникновения лазерного луча при этом составляет не более 130–180 мкм.
Лечение катаракты и астигматизма
В нынешней медицинской практике используются разные методы коррекции этих патологий.
Самый популярный способ – регулярное использование специальных оптических приборов. Однако он имеет свои недочёты: очки при ведении активного образа жизни мешают комфортной жизнедеятельности человека, они нуждаются в бережном отношении и регулярном очищении, а торические утолщённые линзы с двумя оптическими силами неудобны в надевании и в носке.
Пациентам, испытывающим дискомфорт от использования оптических приборов, могут быть проведены такие операции, как: коррекция зрения лазером, нанесение периферических насечек на роговичном слое в области лимба с целью коррекции расфокусировки зрения при хирургическом удалении катаракты и после него, или астигматическая кератотомия. Конкретный метод оперативного вмешательства назначается лечащим врачом-окулистом.
После проведения хирургической операции пациенту рекомендуется ограничить нагрузки разного рода, исключить тепловые процедуры (в частности, баню, сауну и горячую ванну) и оберегать глаза от возможного травмирования. В этом периоде окулистом также часто назначается инстилляция капель с антибактериальным и увлажняющим эффектом, физиотерапевтическое лечение, специальная гимнастика для глаз, приём витаминных препаратов и т. д.
Источник
 Нередко бывают случаи, когда катаракта — частичное или полное помутнение хрусталика, сочетается с астигматизмом. Астигматизм в переводе с латыни — отсутствие (фокусной) точки. Это заболевание возникает вследствие неправильной (несферичной) формы роговицы (роговичный астигматизм), реже — хрусталика (хрусталиковый астигматизм). Влияние роговичного астигматизма на зрение больше, чем хрусталикового, так как роговица обладает большей преломляющей способностью.
Нередко бывают случаи, когда катаракта — частичное или полное помутнение хрусталика, сочетается с астигматизмом. Астигматизм в переводе с латыни — отсутствие (фокусной) точки. Это заболевание возникает вследствие неправильной (несферичной) формы роговицы (роговичный астигматизм), реже — хрусталика (хрусталиковый астигматизм). Влияние роговичного астигматизма на зрение больше, чем хрусталикового, так как роговица обладает большей преломляющей способностью.
Катаракта, сочетающаяся с астигматизмом, создает определенные трудности для хирурга, так как если просто удалить катаракту, то, к сожалению, человек все равно не сможет хорошо видеть без специальных цилиндрических очков. Сегодня возможно одновременное удаление катаракты и исправление астигматизма.
Катаракта и роговичный астигматизм
При наличии катаракты с роговичным астигматизмом специалисты предлагают решать проблему при помощи операции — ультразвуковой факоэмульсификации с имплантацией торической ИОЛ. Такие интраокулярные линзы разработаны специально для решения проблемы катаракты, сочетающейся с роговичным астигматизмом. Торическая интраокулярная линза не только замещает оптическую силу удаленного мутного хрусталика, но и корригирует исходный роговичный астигматизм.
Кактаракта и хрусталиковый астигматизм
При наличии катаракты с хрусталиковым астигматизмом выполняется современная, эффективная, безболезненная и нетравматичная операция — ультразвуковая факоэмульсификация с имплантацией искусственной интраокулярной линзы. Данный метод не только устраняет саму причину — несферичность хрусталика, но и позволяет добиваться хороших результатов зрения.
Для наиболее эффективного лечения катаракты с астигматизмом и для достижения максимальной остроты зрения после операции — факоэмульсификации выполняется еще и эксимер-лазерная коррекция. Лазерная коррекция выполняется в режиме «одного дня», то есть без госпитализации. Глубина воздействия строго ограничена — не более 130–180 мкм, поэтому можно с уверенностью говорить о точности и безопасности данного метода лечения.
Оценка статьи:
4.8/5 (56 оценок)
Оцените статью
Запись оценки…
Спасибо за оценку
Популярные статьи | Больше статей |
Как выбрать клинику?
Вы мечтаете обрести хорошее зрение? Ваше желание неизбежно связано и с проблемой выбора клиники. Ком…
Подробнее
Влияние мобильных устройств на катаракту
Мобильные телефоны провоцируют катаракту, вызывая пузырьки на хрусталике глаза.
Ученые медик…
Подробнее
Фитотерапия
Издавна известны растения, положительно влияющие на состояние зрения. Причем среди них есть и такие,…
Подробнее
Источник
Наши глаза — уникальная оптическая система, состоящая из нескольких линз. Через них проходят лучи и фокусируются на определенных точках сетчатки, создавая четкое изображение. При астигматизме правильной фокусировки не происходит из-за искривления роговицы или хрусталика. А возможно ли заменить хрусталик глаза при астигматизме?
В переводе с латинского астигматизм означает «отсутствие точки» (имеется в виду фокусной). У человека с этим нарушением зрения искривлена нормальная, ровная, сферическая форма роговицы или хрусталика. Соответственно, изображение предмета получается искаженным, так как световые лучи не попадают на нужные точки сетчатки.
Одни участки изображения могут фокусироваться за сетчаткой, а другие перед ней. В итоге, глядя на изображение, одни линии в нем человек видит четко, а другие размыто, при этом они могут быть растянуты вертикально или горизонтально. Различают хрусталиковый и роговичный астигматизм.

По статистике ВОЗ, этим нарушением зрения страдает сегодня каждый четвертый житель Земли. Врачи считают, что реальная цифра больше, так как на первоначальных стадиях многие еще не подозревают о наличии у них этой аметропии и списывают нечеткое, расплывчатое изображение на усталость глаз, неправильный режим дня, перенапряжение при работе за компьютером.
Виды астигматизма
Выделяют три степени этого нарушения зрения по силе выраженности: слабая — до 3 диоптрий, средняя — от 3 до 6D, сильная — свыше 6D. Врожденный астигматизм часто встречается у детей (до 0,5D), но он не оказывает влияния на остроту зрения и развитие нормальной бинокулярности. Иногда он может пройти за первые пять лет жизни ребенка. Однако при превышении значения более 1 диоптрии нужно пользоваться дополнительными средствами коррекции — очками или линзами. Приобретенный астигматизм возникает при различных глазных травмах, особенно проникающих, а также после микрохирургических операций на глазах.

Кроме того, астигматизм нередко сочетается с дальнозоркостью (гиперметропический) или близорукостью (миопический). Встречается также более сложная форма — смешанный астигматизм.
Какими способами можно корректировать астигматизм?
Если это нарушение зрения не лечить, то оно может в итоге вызвать косоглазие или способствовать существенному ухудшению зрения.
В детском и младшем школьном возрасте используются очки, средние и старшие школьники могут на выбор носить очки или торические контактные линзы, а когда человеку исполняется 18 лет, то можно провести хирургическую операцию по исправлению астигматизма. Для этого применяются следующие способы:
- лазерная коррекция (при роговичном астигматизме);
- ленсэктомия (рефракционная замена хрусталика на искусственный, рекомендована при высоких степенях хрусталикового астигматизма);
- кератотомия (применяется при смешанном или миопическом астигматизме);
- термокератокоагуляция (прижигание периферической области роговицы с помощью металлической иглы, используется при дальнозоркости, смешанной с астигматизмом);
- коагуляция лазерным лучом.
- У каждого из описанных способов есть определенные преимущества и показания, и какой из них применить для конкретного пациента — решает офтальмолог после тщательной диагностики и в зависимости от вида нарушения у пациента. Мы расскажем о ленсэктомии — одном из самых эффективных способов по исправлению рефракции при астигматизме.
Рефракционная замена хрусталика при астигматизме — ленсэктомия
Ленсэктомия — процедура, которая позволяет исправить зрение практически до идеальных показателей. В ходе ее проведения искривленный хрусталик удаляется и заменяется на интраокулярную линзу (ИОЛ, искусственный хрусталик). В мире каждый год успешно проводятся сотни тысяч операций по имплантации искусственных хрусталиков.
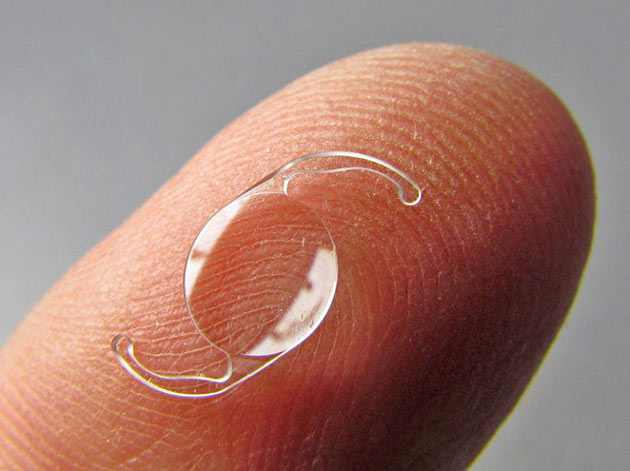
Процедура ленсэктомии назначается обычно при следующих показаниях:
- высокие степени миопического или гиперметропического астигматизма (от 20 диоптрий со знаком «+» или «–»);
- возрастная дальнозоркость (пресбиопия);
- риск развития глаукомы;
- невозможность проведения лазерной операции по определенным показаниям.
Исправление дальнозоркости с астигматизмом — довольно распространенное сочетание, при котором ленсэктомия используется в большинстве случаев, когда невозможна лазерная коррекция. Назначают ее при гиперметропии высокой степени, а также когда утрачена способность хрусталика к аккомодации.

К проведению рефракционной замены хрусталика существуют также противопоказания:
- воспалительные заболевания на глазах;
- недавно перенесенный инсульт или инфаркт;
- заболевания сетчатой оболочки.
- Операция может быть назначена при устранении мешающих факторов по прошествии определенного периода.
Какие виды ИОЛ используют для замены хрусталика глаза?
Искусственный хрусталик — это интраокулярная линза, которую вставляют на место природного хрусталика глаза при различных операциях по его замене. Современные ИОЛ производятся из биосовместимых материалов, не вызывают отторжения и аллергических реакций. Для их изготовления применяют такие материалы, как акрил, силикон, гидрогель, а также колламер (с добавлением коллагена). Все они гибкие настолько, что могут сворачиваться в трубочку и помещаться внутрь глаза, самостоятельно разворачиваясь после установки и занимая нужную позицию.

- Асферические. Точно повторяют форму глаза и дают возможность хорошо видеть даже при небольшом освещении.
- Торические. позволяют корректировать астигматизм, близорукость и гиперметропию. Разные участки этой интраокулярной линзы имеют разную кривизну. Снаружи находятся специальные метки, помогающие микрохирургу разместить ИОЛ оптимальным образом. Зоны с разной силой преломления позволяют глазу фокусироваться на предметах и обеспечивают высокое качество видимости.
- Мультифокальные. Как правило, применяются при замене хрусталика для пациентов старше 45 лет (при возрастной пресбиопии и других нарушениях). Такие линзы имеют участки повышенной оптической силы и обеспечивают высокую четкость зрения вблизи и вдали.
- Мультифокальные с желтым фильтром. Гарантируют хорошее зрение на дальних расстояниях, а желтый фильтр предохраняет сетчатку от ультрафиолетового излучения, также препятствуя развитию возрастных изменений.
- Факичные. Вид интраокулярных линз, которые можно установить без удаления хрусталика собственного глаза в заднюю или переднюю камеру глаза. Предназначены для коррекции дальнозоркости, миопии и астигматизма.

Подбор линз проводится индивидуально для каждого пациента с учетом степени астигматизма, образа жизни, профессии, пожелания к качеству зрения и других факторов. Например, в клиниках часто для этого используются когерентные биометры, такие, как «ИОЛ-мастер» от мирового производителя Carl Zeiss (Германия). Особенно важен такой подбор при имплантации интраокулярных линз со сложной оптикой (торических, мультифокальных). Это гарантия того, что после операции пациент получит максимальные зрительные возможности.
Стоимость замены хрусталика: какие факторы на это влияют?
Какой хрусталик лучше использовать, определит офтальмолог на основании проведенной диагностики глаз. Самым лучшим видом для замены при астигматизме считаются мультифокальные торические или мультифокальные асферические ИОЛ, которые обеспечивают высочайшее качество зрения. Но стоимость их будет на порядок выше, чем, например, у простых асферических или факичных линз. С ИОЛ высшего класса не понадобится применение средств очковой коррекции после проведения операции, что часто бывает при имплантации хрусталика в глаз более простых вариантов линз: обычно потом пациенту нужны очки для зрения на разных расстояниях.

На стоимость также влияет сложность процедуры, степень астигматизма, категория специалиста, проводящего операцию, репутация клиники, стоимость оборудования и некоторые другие факторы. Начальная цена может составлять 15 тысяч и заканчиваться в районе 170 тысяч за один глаз (данные на май 2018 года).
Как проводится ленсэктомия?
При использовании контактных линз рекомендуется прекратить их ношение их за неделю до операции.
- После того как наркоз подействует, в глаз устанавливается векорасширитель для предотвращения моргания.
- На роговице делается разрез размером не более 2 мм. С помощью ультразвукового воздействия хрусталик дробится и превращается в эмульсию, которая затем выводится из капсульного мешка методом аспирации (высасывания).
- После этого происходит этап установки интраокулярной линзы. Для этого ее сворачивают в рулончик и вводят внутрь, где она расправляется самостоятельно, занимает нужное положение и закрепляется с помощью специальных опорных элементов — «усиков».
- Зашивания разреза при ленсэктомии не требуется — спустя некоторое время он герметизируется самостоятельно.
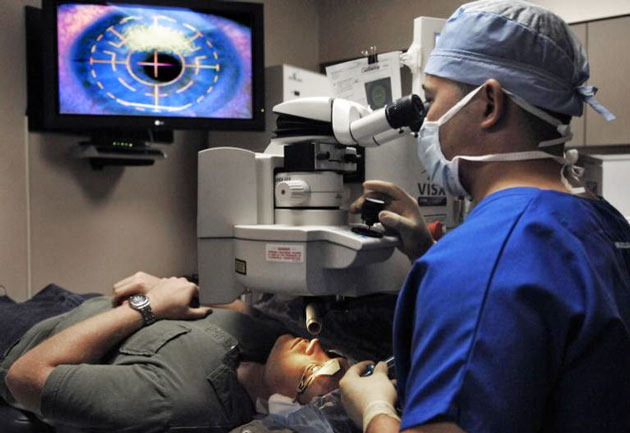
Рефракционная замена хрусталика занимает 15-25 минут, и после нескольких часов нахождения в клинике пациент выписывается домой. Ленсэктомия проводится под местной анестезией. Процедура бескровна и безболезненна, имеет очень высокую эффективность. В течение восстановительного периода необходимо соблюдать осторожность и не нарушать рекомендаций, направленных на максимальную защиту глаз.
Восстановительный послеоперационный период: меры предосторожности
После проведения ленсэктомии нужно некоторое время соблюдать определенные ограничения, чтобы не причинить вреда глазам и не допустить осложнений. В этот период важно посещать специалиста для осмотра в строго в назначенное время.
Следует уменьшить время, проводимое за рулем автомобиля, а также чтение, просмотр фильмов, работу за компьютером — словом, любые зрительные перегрузки. Глаза еще только привыкают к новой рефракции, ткани приживаются, и чрезмерное напряжение противопоказано.

Не рекомендуется также резко менять климат (перед операцией следует продумать свой отпуск, чтобы он не выпал на восстановительный период), посещать сауну и бассейн, и вообще купаться в общественных водоемах и избегать попадания грязной воды в глаза.
На время адаптации также следует исключить занятия физическими нагрузками (особенно командными видами спорта) и активный отдых. Любая травма может быть очень очень опасна для глаз и свести к нулю все результаты операции. Обычно полное восстановление наступает в течение двух месяцев.
Осложнения после ленсэктомии
Процент осложнений после рефракционной замены хрусталика невысок, но все же это хирургическое вмешательство, и организм может реагировать по-разному.
- Увеличение внутриглазного давления
В первые недели может повыситься ВГД из-за некоторых причин: например, из-за неполного вымывания вискоэластика — препарата, вводимого в переднюю камеру глаза для защиты его структур от повреждений при операции. Также может развиться зрачковый блок из-за смещения интраокулярной линзы к радужной оболочке. Давление снижается путем применения специальных капель.
- Макулярный отек
Ему подвержены пациенты с диабетом, увеитом или одной из форм возрастной макулярной дегенерации глаз. Лечение проводится с помощью ингибиторов, кортикостероидов, иногда назначается операция витрэктомии.
- Отек роговицы
Может быть вызван химическим или механическим повреждением в ходе проведения, какой-либо воспалительной инфекцией. В таких случаях назначают соответствующую терапию: применяют гипертонические растворы либо мази, бандажные контактные линзы, иногда отек проходит сам.
Осложнения также могут возникнуть по причине нарушения пациентом предписанного режима при восстановительном периоде. Чрезмерное напряжение, попадание грязной воды, механическое повреждение глаза могут вызвать побочные реакции.
Рефракционная замена хрусталика при астигматизме — операция, которая помогла вернуть высокое качество зрения сотням тысяч пациентов во всем мире. В России она проводится во многих известных клиниках с успешным результатом.
Источник


